This paperwork brings to the fore, starting from the case presentation of a patient, the hypersensitivity reactions to non-antibiotic sulfonamides, which are rarely encountered, problems of cross-reactivity and management options for patients with previous reactions.
We present the case of a 70-year-old patient diagnosed with hypertension, uncontrolled type 2 diabetes mellitus and systemic reactions after the administration of oral antidiabetic and COX-2 selective nonsteroidal anti-inflammatory drugs who was referred for evaluation and establishment of therapeutic alternatives for oral antidiabetic agents.
The clinical exam was within normal limits. The lab results revealed hyperglycemia and elevated glycosylated hemoglobin level.
The patient tolerated the administration of dapagliflozin.
In conclusion, hypersensitivity reactions to non-antibiotic sulfonamides are rarely encountered unlike the reactions to antibiotical sulfonamides.
The diagnosis and finding a therapeutic alternative are important when the treatment with oral antidiabetics is indispensable.
Reacţii de hipersensibilitate induse de sulfonamide nonantibiotice – prezentare de caz clinic
Hypersensitivity reactions induced by non‑antimicrobial sulfonamides – case report
First published: 24 octombrie 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Aler.3.3.2019.2572
Abstract
Rezumat
Această lucrare aduce în prim-plan, pornind de la prezentarea de caz a unei paciente, reacţiile de hipersensibilitate la sulfonamidele nonantibiotice, rar întâlnite, problemele de reactivitate încrucişată şi opţiunile de management pentru pacienţii cu reacţii anterioare.
Prezentăm cazul unei paciente în vârstă de 70 de ani, hipertensivă, cunoscută cu diabet zaharat de tip 2 necontrolat terapeutic şi cu reacţii sistemice post‑administrare de antidiabetice orale (sulfoniluree) şi antiinflamatoare nesteroidiene COX2 selective în antecedente, care s-a prezentat în vederea evaluării alergologice a reacţiilor şi stabilirii de alternative terapeutice pentru medicaţia antidiabetică orală.
Examenul clinic a fost în limite normale. Evaluarea paraclinică a evidenţiat valori crescute ale glicemiei à jeun şi a hemoglobinei glicozilate şi a exclus statusul atopic.
S-a efectuat test de expunere orală controlată la dapagliflozin, pe care pacienta l-a tolerat.
De reţinut că reacţiile de hipersensibilitate la sulfonamidele nonantibiotice sunt rar întâlnite, spre deosebire de reacţiile la sulfonamidele antibiotice. Diagnosticul şi găsirea unei variante terapeutice sunt importante când tratamentul cu antidiabetice orale este indispensabil.
Prezentare de caz
Prezentăm cazul unei paciente în vârstă de 70 de ani care a fost diagnosticată cu diabet zaharat de tip 2 în urmă cu doi ani. Aceasta a fost îndrumată către serviciul nostru de către medicul diabetolog curant. Pacienta a prezentat multiple episoade de urticarie generalizată asociată inconstant cu dispnee, debutate la aproximativ o oră de la iniţierea tratamentului cu antidiabetice orale din mai multe clase (sulfoniluree – gliquidonă, gliclazidă, glibenclamidă; biguanidă – metformin; metiglinide – repaglinidă). Simptomatologia s-a remis în urma administrării de antihistaminice H1 şi corticoterapie sistemică – hemisuccinat de hidrocortizon.
De asemenea, aceasta a prezentat un episod similar debutat la aproximativ o oră după administrarea unui comprimat de celecoxib. Pacienta tolerează fără incidente administrarea la nevoie a altor antiinflamatoare nesteroidiene şi administrarea cronică de indapamid. Nu a putut însă preciza dacă a utilizat sulfonamide antibiotice până în prezent. Din antecedentele personale patologice reţinem hipertensiunea arterială esenţială controlată terapeutic, obezitate de grad II şi spondiloză cervicală. Anterior internării, pacienta urma tratament cronic la domiciliu cu nebivolol, indapamid şi rosuvastatin.
După obţinerea consimţământului informat din partea pacientei şi întreruperea beta-blocantului (nebivolol), am iniţiat tratamentul cu dapagliflozin, în acord cu medicul diabetolog. Pacienta a tolerat administrarea dozei zilnice necesare, respectiv 10 mg/zi, fără să prezinte semne sau simptome sugestive pentru o reacţie de hipersensibilitate de tip imediat sau tardiv.
Analizele de laborator au fost modificate în contextul patologiilor de fond: diabet zaharat de tip 2.
În urma evaluării am sistat tratamentul cu indapamid, ca urmare a efectului diuretic al dapagliflozinului.
Structura chimică şi reactivitatea încrucişată la sulfonamide
Sulfonamidele sunt medicamente frecvent utilizate în practica medicală curentă, fiind prescrise pentru patologii diverse care afectează toate categoriile de vârstă. Acestea sunt împărţite în două grupuri distincte atât ca structură chimică, cât şi ca utilizare clinică, fiind reprezentate de sulfonamide antibiotice şi nonantibiotice.
Incidenţa reacţiilor de hipersensibilitate (RHS) variază între 3% şi 6%(1), acestea fiind mai frecvent raportate în urma utilizării sulfonamidelor antibiotice (sulfametoxazol în combinaţie cu trimetoprim, sulfadoxină şi sulfapiridină)(2).
Sulfonamidele sunt medicamente care posedă o grupare sulfonamidică (SO2-NH2). Sulfonamidele antibiotice deţin două grupări funcţionale: o grupare arilaminică (o grupare aminică legată la un nucleu benzenic în poziţia N4) şi un nucleu aromatic (conţine N) legat de gruparea sulfonamidică (figura 1). Prezenţa ambelor grupări se pare că are rol central în apariţia reacţiilor de hipersensibilitate.
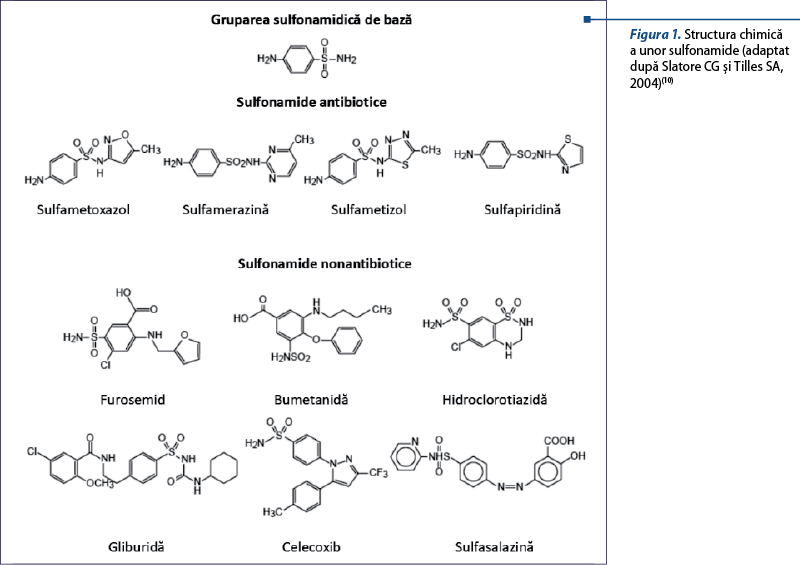
Sulfonamidele nonantibiotice reprezintă un grup divers de medicamente (tabelul 1). Această categorie de medicamente, comparativ cu cea antimicrobiană, nu conţine gruparea arilaminică şi nici un nucleu aromatic, care ar avea rol în reacţiile încrucişate dintre cele două categorii. O excepţie importantă este sulfasalazina, care este metabolizată în sulfapiridină (antibiotic sulfonamidic) de către flora de la nivelul mucoasei intestinale şi astfel poate da reacţii încrucişate cu sulfonamidele antibiotice. Astfel, sulfasalazina, care este utilizată ca medicaţie antireumatică, ar trebui evitată de pacienţii cu RHS la sulfonamidele antibiotice. Antiretroviralele care se folosesc în tratarea infecţiei cu HIV deţin o grupare arilaminică (tabelul 2), dar nu s-a demonstrat existenţa reactivităţii încrucişate cu sulfonamidele antibiotice(3).
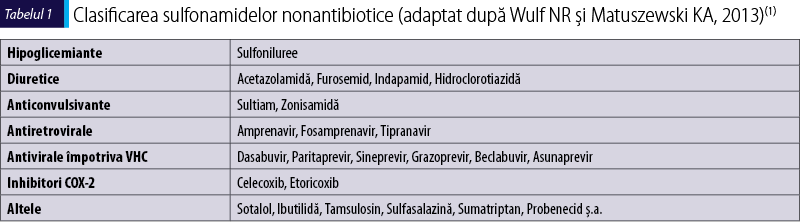
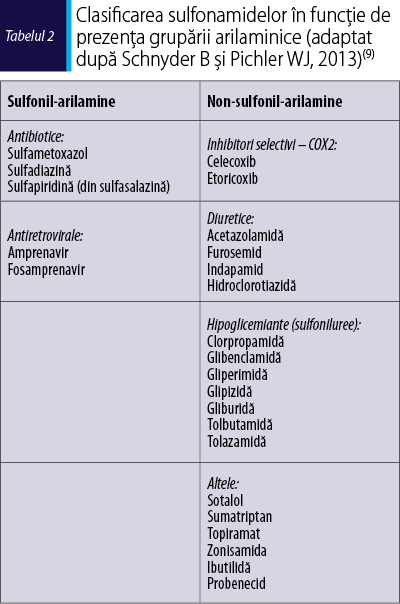
Datele privind reactivitatea încrucişată între sulfonamidele antibiotice şi cele nonantibiotice sunt puţine şi provin din studii observaţionale. Rapoartele pe această temă nu susţin existenţa unei reactivităţi încrucişate între cele două categorii şi sugerează că măsurile de evitare a sulfonamidelor nonantibiotice la pacienţii cu reacţii anterioare la sulfonamide antibiotice sau alte sulfonamide nonantibiotice nu sunt justificate clinic(4,5).
Unul dintre cele mai extinse studii, care a evaluat peste 8 milioane de pacienţi, sugerează că indivizii cu o RHS documentată la sulfonamidele antibiotice au asociat reacţii mai frecvente la sulfonamidele nonantibiotice (10%), comparativ cu grupul care a tolerat administrarea de sulfonamide antibiotice (1,6%). De asemenea, rezultatele au arătat că pacienţii cu istoric de RHS la sulfonamidele antibiotice au prezentat reacţii, în procent mai mare, după administrarea de peniciline (14%). În plus, a fost evidenţiat un risc mai mare de a reacţiona la sulfonamidele nonantibiotice în rândul pacienţilor cu istoric de reacţii la peniciline decât în cazul celor cu istoric de reacţii la sulfonamidele antibiotice(4).
Mecanismele RHS la sulfonamide
Fiziopatologia RHS la sulfonamide nu a fost pe deplin elucidată. Reacţiile de hipersensibilitate la sulfonamide implică mecanisme IgE‑mediate, ocazional de IgG şi diferite tipuri de reacţii mediate de celulele T. Cel mai frecvent analizate sunt sulfonamidele antibiotice, în special sulfametoxazolul.
Se presupune că formele intermediare ale medicamentelor ar fi implicate în patogeneza reacţiilor de hipersensibilitate, dar au fost propuse şi ipoteze care implică interacţiunea directă între sulfonamidele nemetabolizate şi receptorii celulelor T(6).
Sulfonamidele antibiotice sunt metabolizate pe mai multe căi. O parte din medicament este acetilat (de către N-acetil transferază) la partea de arilamină pentru a forma metaboliţi nontoxici care sunt excretaţi în urină. Alternativ, gruparea arilaminică poate fi N-oxidată prin intermediul citocromului P450 pentru a forma metaboliţi reactivi. Aceşti metaboliţi pot acţiona ca haptene care se leagă covalent la proteine de transport. Aceste complexe proteine-haptene pot fi recunoscute ca străine şi pot declanşa o reacţie imunologică.
Alţi metaboliţi intermediari pot avea acţiune directă citotoxică(6,7).
Există factori care încetinesc metabolizarea medicamentelor, cum ar fi în cazul infecţiei cu HIV (acetilare lentă şi/sau deficienţă de glutation), ceea ce creşte expunerea la metaboliţii intermediari şi implicit creşte probabilitatea apariţiei reacţiilor de hipersensibilitate(8).
Tablou clinic
Sulfonamidele sunt asociate cu reacţii adverse diverse, însă doar unele pot fi încadrate ca reacţii de hipersensibilitate. RHS apar cel mai frecvent la categoria de sulfonamide antibiotice (cea mai frecventă cauză după beta‑lactamine) şi foarte rar la cele nonantibiotice.
RHS IgE–mediate (urticarie şi anafilaxie) sunt destul de rare, la fel ca reacţiile mediate de anticorpi IgG (în principal anemie hemolitică).
Cel mai frecvent sunt întâlnite reacţiile mediate de limfocitele T, cu grade diferite de severitate (exantem maculo-papulos), DRESS (rash morbiliform însoţit de simptome sistemice şi eozinofilie), eritem polimorf, sindrom Stevens-Johnson (SSJ) şi necroliza epidermică toxică (NET)(9).
Reacţiile IgE‑mediate sunt reacţii imediate, care presupun activarea şi degranularea mastocitului cu eliberarea de mediatori vasoactivi care conduc la apariţia urticariei, angioedemului şi a manifestărilor sistemice ameninţătoare de viaţă (bronhospasm, hipotensiune).
Reacţiile mediate de limfocitul T sunt reacţii întârziate, însă intervalul de apariţie al reacţiei scade dacă pacientul este reexpus la medicament, cele mai severe fiind DRESS şi SSJ/NET.
DRESS este una dintre reacţiile mediate de limfocitul T, cu un grad de severitate ridicat, care se manifestă printr-un rash morbiliform sau maculo-papulos acompaniat ori precedat de febră. Simptomele apar la 1-2 săptămâni de la iniţierea tratamentului (în cazul readministrării pot apărea după 1-2 zile) şi debutează, de obicei, cu febră însoţită de stare de rău şi faringită. Frotiul de sânge periferic poate arăta limfocitoză atipică şi eozinofilie. Afectarea sistemică poate fi evidenţiată prin alterarea funcţiei hepatice, renale, citopenii şi infiltrate pulmonare. După întreruperea medicamentului cauzal, simptomele se remit de regulă după 1-2 săptămâni(10,11). Există cazuri în care simptomele asociate DRESS pot avea caracter recurent chiar dacă medicamentul a fost întrerupt, situaţie legată, se pare, de reactivarea virusului herpetic 6, virusului Epstein-Barr sau a citomegalovirusului.
De asemenea, în perioada de manifestare a afecţiunii poate exista o intoleranţă la administrarea altor medicamente (exacerbarea afecţiunii) şi este corelată cu prezenţa limfocitelor atipice(9).
Administrarea sulfonamidelor antibiotice este asociată cu un risc mai mare de apariţie a SSJ şi NET comparativ cu sulfonamidele nonantibiotice (furosemid, diuretice tiazidice, sulfoniluree). SSJ şi NET sunt afecţiuni cutaneo-mucoase în care prognosticul este de cele mai multe ori sever, gradul de mortalitate fiind ridicat.
SSJ debutează printr-un prodrom cu stare de rău şi febră, urmat de apariţia rapidă a maculelor purpurice centrate de bule, care afectează atât pielea, cât şi mucoasele. Leziunile cutanate pot progresa, cu denudarea tegumentului afectat şi a mucoaselor, deshidratare, diselectrolitemii şi afectare de organe. NET este o afecţiune similară, dar care implică un procent mai mare din suprafaţa corpului (> 30%) comparativ cu SSJ (< 10%)(12).
De reţinut că printre reacţiile adverse induse de sulfonamide se întâlnesc frecvent şi manifestări precum greaţă, vărsături, scaune diareice, febră, cefalee, depresie, hepatocitoliză şi lupus indus medicamentos. Cu o frecvenţă mai redusă pot apărea anemie hemolitică, anemie aplastică, agranulocitoză, trombocitopenie, leucopenie sau meningită aseptică(11).
Diagnosticul
Reacţiile de hipersensibilitate la sulfonamide pot fi suspectate prin corelaţie cu momentul expunerii, manifestările clinice şi analiza afecţiunilor de bază. Obţinerea unui istoric detaliat este cea mai importantă.
În ceea ce priveşte evaluarea paraclinică a pacientului cu RHS la sulfonamide, aceasta se efectuează în funcţie de tipul reacţiei. Pentru o reacţie imediată cum este anafilaxia, în faza acută (1-3 ore de la debutul reacţiei), poate fi recoltată triptaza pentru susţinerea diagnosticului. Cu toate acestea, astfel de teste nu identifică medicamentul relevant.
Ideal se recomandă efectuarea evaluării alergologice după o lună până la şase luni de la reacţie. Evaluarea poate cuprinde teste in vivo şi in vitro pentru care există proceduri standardizate în ghidurile de profil. Sensibilitatea acestor teste este scăzută, dar specificitatea este bună, ceea ce face ca un rezultat pozitiv să fie valoros.
Testele prick pot fi utile în reacţiile imediate.
Testele intradermice pot fi utile atât în reacţiile imediate, cât şi în cele nonimediate (citire tardivă).
Testele patch şi testele de transformare limfoblastică (TTL) pot fi utilizate la pacienţii cu reacţii nonimediate. Sensibilitatea testelor patch pare a fi mai mică decât cea a testelor intradermice cu citire tardivă. TTL par a fi mai sensibile şi permit testarea compuşilor in vitro (nu sunt disponibili pentru testele in vivo)(9).
Management
În cazul unei reacţii de hipersensibilitate, în faza acută este esenţială oprirea imediată a administrării medicamentului vinovat.
Recomandările generale pentru pacienţii cu istoric de RHS la medicamente pot cuprinde trei abordări: evitarea medicamentului şi utilizarea unei alternative terapeutice; testarea toleranţei la medicamentul suspectat pentru a dovedi relaţia cauzală; desensibilizarea pentru medicamentul la care există certitudinea unei reacţii de hipersensibilitate, dar nu există alternativă terapeutică.
Evitarea medicamentului este cea mai sigură şi simplă opţiune pentru pacienţii cu istoric de reacţie de hipersensibilitate de tipul DRESS, SSJ, NET la sulfonamide. Acestor pacienţi nu le este recomandat să efectueze testul de expunere orală controlată la medicamentele incriminate. Utilizarea unui medicament din altă clasă terapeutică este opţiunea recomandată.
Testarea toleranţei presupune administrarea medicamentului bănuit a fi responsabil de reacţie începând cu doze mici care se cresc progresiv. Testul de provocare se efectuează de obicei după ce au fost efectuate testele cutanate şi au fost negative.
Desensibilizarea presupune administrarea medicamentului cunoscut ca fiind implicat în RHS de la doze foarte mici care se cresc lent în vederea obţinerii unei toleranţe, atâta vreme cât administrarea este neîntreruptă (de exemplu, pentru sulfonamidele antibiotice la pacienţii infectaţi cu HIV). Procedura de desensibilizare li se efectuează de obicei pacienţilor cu istoric de RHS de tip I, IgE‑mediată.
Există câteva principii, în cazul RHS pos‑tadministrare de sulfonamide(11).
Dacă este necesară administrarea unei sulfonamide dintr-un grup diferit, având în vedere că nu există date de reactivitate încrucişată între sulfonamidele antibiotice şi cele nonantibiotice, există două posibilităţi: administrarea obişnuită a medicamentului pentru pacienţii fără istoric de RHS la medicamente multiple şi pentru cei care au avut numai un exantem morbiliform sau exantem cu febră; administrarea medicamentului în doze crescătoare pentru pacienţii cu istoric de RHS la medicamente multiple.
Dacă este necesară administrarea unei sulfonamide din acelaşi grup, pot fi întâlnite mai multe situaţii, descrise în literatură:
-
dacă este necesară readministrarea de sulfametoxazol, în cazul pacienţilor infectaţi cu HIV, cea mai potrivită procedură ar fi desensibilizarea(9);
-
dacă este necesară readministrarea unui diuretic de ansă sau tiazidic, cele mai multe fiind sulfonamide, se poate opta pentru administrarea de acid etacrinic, iar dacă nu este disponibil, se poate face desensibilizare(13);
-
dacă există RHS la grupa sulfonilureelor, recomandat este să se opteze pentru o altă clasă de antidiabetice orale(14).
Management aplicat pe caz
Având în vedere faptul că nu există studii care să demonstreze reactivitatea încrucişată între grupul sulfonamidelor antibiotice şi cel a sulfonamidelor nonantibiotice, nu s-a contraindicat utilizarea altor medicamente din clasa sulfonamidelor, excepţie făcând cele incriminate. S-a recomandat însă utilizarea cu prudenţă şi doar la indicaţia medicului curant.
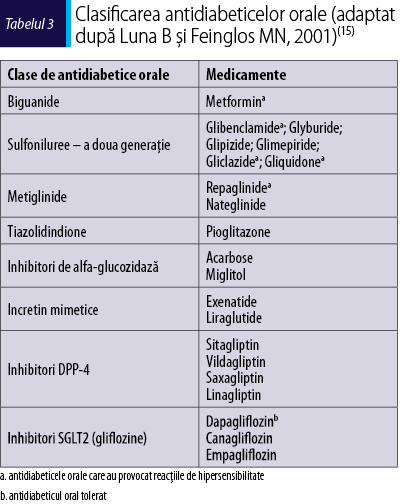
Ca medicaţie hipoglicemiantă, având în vedere că există o gamă variată de clase de medicamente disponibile (tabelul 3) s-a optat pentru utilizarea unei alte clase, după evaluarea în serviciul de diabet şi boli de nutriţie.
Concluzii
Atât sulfonamidele antibiotice, cât şi cele nonantibiotice sunt folosite frecvent în practica medicală. RHS variază de la erupţii cutanate uşoare până la forme ameninţătoare de viaţă (SSJ/TEN, DRESS, anafilaxie).
Nu există date certe cu privire la reactivitatea încrucişată între cele două grupe. De asemenea, nu există suficiente dovezi care să susţină reactivitatea încrucişată în cadrul grupului sulfonamidelor nonantibiotice.
Având în vedere utilizarea pe scară largă a sulfonamidelor, este importantă colaborarea dintre medicul curant şi medicul alergolog.
Bibliografie
- Wulf NR, Matuszewski KA. Sulfonamide cross-reactivity: is there evidence to support broad cross-allergenicity? Am J Health Syst Pharm. 2013;70: 1483–1494.
- Brackett CC, Singh H, Block JH. Likelihood and mechanisms of cross-allergenicity between sulfonamide antibiotics and other drugs containing a sulfonamide functional group. Pharmacotherapy. 2004;24:856–70.
- Slatore CG, Tilles SA. Sulfonamide hypersensitivity. Immunol Allergy. Clin North Am 2004;24:477-90.
- Strom BL, Schinnar R, Apter AJ, et al. Absence of cross-reactivity between sulfonamide antibiotics and sulfonamide nonantibiotics. N Engl J Med. 2003;349:1628-1635.
- Hemstreet BA, Page RL 2nd: Sulfonamide allergies and outcomes related to use of potentially cross-reactive drugs in hospitalized patients. Pharmacotherapy 2006;26:551–557.
- Schnyder B, Mauri-Hellweg D, Zanni M, Bettens F, Pichler WJ (1997) Direct, MHC-dependent presentation of the drug sulfamethoxazole to human alpha beta T cell clones. J Clin Invest 100:136–141
- Naisbitt DJ, Farrell J, Gordon SF, et al. Covalent binding of the nitroso metabolite of sulfamethoxazole leads to toxicity and major histocompatibility complex-restricted antigen presentation. Mol Pharmacol 2002;62:628–37.
- Solensky R. Drug desensitization. Immunol. Allergy Clin North Am 2004;24:425–443. 23.
- Schnyder B. and Pichler W.J. Allergy to sulfonamides. J Allergy Clin Immunol. 2013; 131(1):256-7.e1-5.
- Slatore CG, Tilles SA. Sulfonamide hypersensitivity. Immunol Allergy. Clin North Am 2004;24:477-90.
- Montanaro A. Sulfonamide allergy in HIV-uninfected patients. In: UpToDate, Feldweg, A (Ed), UpToDate, Waltham, MA, 2019.
- Roujeau JC, Kelly JP, Naldi L, Rzany B, Stern RS, Anderson T, et al. Medication use and the risk of Stevens-Johnson syndrome or toxic epidermal necrolysis. N Engl J Med. 1995;333;1600-7.
- Chichmanian RM, Papasseudi G, Hieronimus S, et al. Hypersensitivity to hypoglycemic sulfonylurea compounds. Are there cross-reactions? Therapie 1991; 46:163.
- Wall GC, Bigner D, Craig S. Ethacrynic acid and the sulfa-sensitive patient. Arch Intern Med. 2003;163:116–117.
- Luna B, Feinglos MN. Oral agents in the management of type 2 diabetes mellitus. Am Fam Physician. 2001 May 1;63(9):1747-1757.
Articole din ediţiile anterioare
Diagnosticul molecular în bolile alergice respiratorii induse de polenuri
Alergologia se află într-o perioadă de tranziţie în care diagnosticul bazat pe componente alergenice moleculare este integrat tot mai mult în pract...
Sensibilizarea la acarienii din praful de casă – o interpretare moleculară
Acarienii din praful de casă reprezintă principala cauză de alergie respiratorie, iar reactivitatea atopică la produsele lor este una dintre cele m...
Reacţiile de hipersensibilitate la antiinflamatoare nesteroidiene
Medicamentele pot induce câteva tipuri diferite de reacții adverse cu mecanism imun și, alături de reacțiile de hipersensibilitate nonalergice, con...
Mecanismele de hipersensibilitate în reacţiile alergice medicamentoase
Reacţiile adverse la medicamente sunt frecvente, imprevizibile şi pot fi ameninţătoare de viaţă. Acestea apar la aproximativ 10% dintre pacienţii s...