Introduction. Latex allergy is a growing concern worldwide, with a prevalence of 1-20%, and a major impact on the patients quality of life of the patient, as well as a high risk of potentially life-threatening reactions. The clinical manifestations of latex hypersensitivity can be triggered by direct cutaneous contact, ingestion of cross-reacting foods, and inhalation of latex glove powder.
Aim. We present a case of latex allergy in a patient with initial type I hypersensitivity reactions to latex cross-reacting foods, subsequently also showing the classical manifestations of latex hypersensitivity, and we highlight sensitization profiles in relation to their clinical impact.
Method. We report the unusual course of disease in a 35-year-old female, without a family history of atopy, professionally exposed to latex for a period of seven years. the clinical manifestations of latex allergy were preceded by four years of anaphylaxis to several cross-reacting fruit and vegetables, which she merely avoided. The patient was referred to the Allergy department of the “Prof. Dr. Octavian Fodor“ Regional Institute of Gastroenterology and Hepatology, Cluj-Napoca, Romania, when she began experiencing asthma-like attacks within minutes after arriving at the workplace.
Results. Skin prick tests revealed sensitization to standardized latex extract and foods mentioned in the patient’s history. Spirometry test was within physiological limits. Serological tests showed normal tryptase levels and high specific IgE to latex (33 KU/L). Of the component allergens requested, only Hevb5 was available, with a value of 2.7 KU/L. The other components would have been useful in identifying the cross-reactivity patterns. Specific IgE panel to respiratory and food allergens were negative, but the lack of synchronization with the in vivo tests is not an unusual finding in our field and does not rules out the diagnosis. Documentation of in vivo sensitization has a positive predictive value superior to laboratory testing. The patient was educated to avoid latex and cross-reactive foods, and to self-administer epinephrine, if needed.
Conclusions. Clinicians must be aware of the sources of latex allergens, as well as of the cross-reacting components found in food. Latex allergy must be suspected not only in at risk individuals (healthcare workers, spina bifida patients, atopic individuals, and those with a personal history of repeated surgeries), but also in those who react to cross-reactive foods. Diagnosing latex allergy is a challenge for both the patient and the clinician.
Sindromul latex-alimente – prezentare de caz
Latex-food syndrome – case presentation
First published: 21 septembrie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Aler.2.3.2018.1923
Abstract
Rezumat
Introducere. Alergia la latex reprezintă o problemă de sănătate publică la nivel mondial, având o prevalenţă de 1-20% şi un impact nefast asupra calităţii vieţii pacientului, precum şi un risc înalt de reacţii potenţial ameninţătoare de viaţă. Manifestările clinice ale hipersensibilităţii la latex pot fi declanşate prin contact cutanat direct, prin ingestia alimentelor care induc reacţii încrucişate şi inhalarea pudrei conţinute în produsele din latex.
Scop. În lucrarea de faţă ne propunem expunerea unui caz de alergie la latex, manifestată iniţial prin reacţii de hipersensibilitate de tip I la alimente care induc reacţii încrucişate cu proteinele din latex şi, ulterior, prin forma frustă a alergiei la latex, din perspectiva tiparelor de sensibilizare şi a corelării acestora cu impactul clinic.
Metodă. Relatăm cursul neobişnuit de boală la o femeie de 35 de ani, fără istoric familial de atopie, expusă profesional la latex de şapte ani, la care manifestările clinice ale alergiei la latex au fost precedate de patru ani de anafilaxie la diverse fructe şi legume cross-reactive cu latexul. Pacienta este adresată Ambulatoriu de alergologie al Institutului Regional de Gastroenterologie şi Hepatologie „Prof. Dr. Octavian Fodor“, Cluj-Napoca, România, pentru „astm bronşic necontrolat“ şi exacerbări ale manifestărilor respiratorii la locul de muncă.
Rezultate. Testarea cutanată prick confirmă sensibilizarea la latex şi la alimentele care au indus anterior reacţii de hipersensibilitate imediată. Spirometria este în limite normale. Testele serologice au arătat niveluri normale ale triptazei serice bazale şi sensibilizare la latex (IgE specifică: 33 KU/L). Dintre componentele solicitate, a fost posibilă, din cauza limitărilor tehnologice naţionale actuale, doar dozarea Hev b 5, care a adus o valoare de 2,7 KU/L. Celelalte componente ar fi fost utile în identificarea tiparelor de reactivitate încrucişată. Panelurile pentru IgE specifice la alergenele inhalatorii şi alimentare au fost negative, însă nesincronizarea acestora cu testele in vivo nu este o constatare neobişnuită în practica alergologică şi nu exclude diagnosticul. Documentarea sensibilizării in vivo asociază o valoare predictivă pozitivă superioară testelor de laborator. Pacienta a fost instruită să evite expunerea la latex şi la alimentele cross-reactive faţă de care există istoric clinic şi s-a prescris trusa de urgenţă.
Concluzii. Clinicienii trebuie să cunoască sursele de latex, precum şi alimentele cross-reactive. Alergia la latex trebuie să fie suspectată nu numai la persoanele cu risc (cadre medicale, pacienţii cu spina bifida, persoanele atopice şi la cei cu intervenţii chirurgicale repetate), dar şi la cei care reacţionează la alimente cross-reactive. Diagnosticarea alergiei la latex este o provocare atât pentru pacient, cât şi pentru clinician.
Introducere
Alergia la latex reprezintă o problemă de sănătate publică la nivel mondial, având o prevalenţă care variază între 1% în populaţia generală şi 20%, procent documentat în grupul de risc(1,2), ca urmare a expunerii ridicate (cadre medicale, pacienţi cu spina bifida şi intervenţii chirurgicale repetate, personal de întreţinere, lucrători în industria alimentară şi tendinţa atopică). Latexul este cauciucul natural obţinut din arborele Hevea brasiliensis, sub forma unui lichid vâscos găsit în tulpina şi în frunzele plantei. După recoltare, latexul este centrifugat, separându-se în trei fracţiuni: particule de cauciuc, serul C şi serul B(1); fiecare strat are o compoziţie specifică, cu prezenţa anumitor alergene în funcţie de caracteristicile biochimice ale acestora. Produsele de cauciuc sunt obţinute folosind două procese diferite, concentrarea sau uscarea latexului, influenţând direct şi cantitatea alergenelor prezente în produsul final. Alergenicitatea crescută se observă la produsele din latex „moale“ (mănuşi, baloane, plasturi, catetere, prezervative ş.a.), în comparaţie cu cele din latex „dur“ (dopuri pentru tuburi, pistoane, măşti şi canule), care sunt supuse unui proces de malaxare, turnare şi vulcanizare care denaturează proteinele, rezultând o alergenicitate redusă(1,3).
Până în prezent au fost identificate 15 alergene de latex din cauciucul natural (natural rubber latex; NRL), panalergene şi alergene exprimate constitutiv (tabelul I). În plus, o serie de alergene sunt dobândite în urma procesului de manufacturare a latexului.
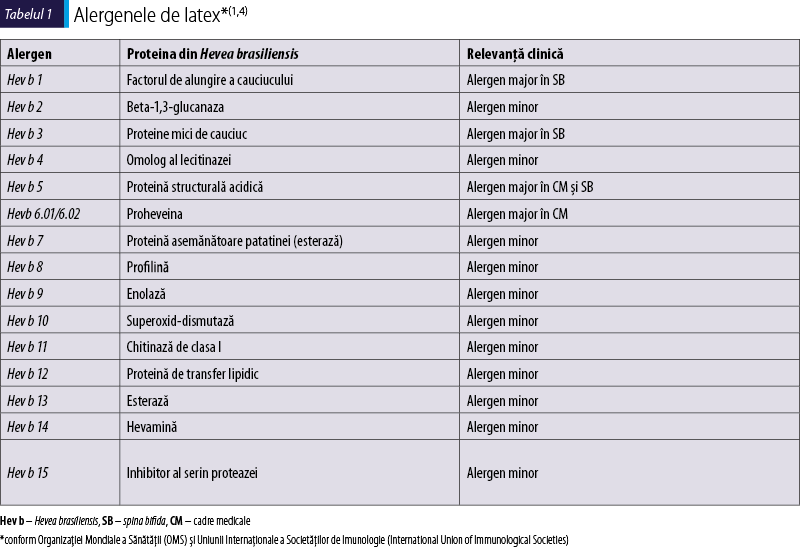
Importanţa diferitelor alergene (componente ale latexului) stă în faptul că acestea sensibilizează pacienţii în mai multe grupuri de risc prin diferite căi de expunere(3). Componentele la care pacientul este sensibilizat dictează profilul clinic, precum şi reacţiile încrucişate pe care le poate prezenta, având o semnificaţie aparte în sindromul latex-alimente. Fiecare dintre componentele alergenice ale latexului are o funcţie biologică asociată unei complexităţi moleculare, după cum urmează(1,5):
Hev b 1, factor de alungire a cauciucului, este o proteină cu greutate moleculară de 14 kDa, implicată în sinteza poliizoprenului. Acesta este un alergen major la pacienţii cu spina bifida. Deoarece nu este solubil în apă, disponibilitatea sa prin inhalare este scăzută şi contactul direct cu mucoasa este necesar pentru sensibilizare.
Hev b 2, beta-1,3-glucanază, este o proteină cu greutate moleculară de 34 kDa, aparţinând grupului proteinelor de protecţie a plantei. În funcţie de regiunea geografică, între 5% şi 15% dintre pacienţii alergici sunt sensibilizaţi. Este un alergen cu chitinază de clasa I.
Hev b 3 face parte din grupul proteinelor mici de cauciuc şi are o greutate moleculară de 24-27 kDa. Acesta împărtăşeşte funcţia biologică cu Hev b 1 şi, prin urmare, este un alergen major la pacienţii cu spina bifida.
Hev b 4 este o proteină omoloagă de lecitinază, cu un microhelix de 50-57 kDa, considerată drept alergen minor în grupul cadrelor medicale.
Hev b 5, o proteină structurală acidică, cu o greutate moleculară de 16 kDa, este principalul alergen major în diferite grupuri de risc, sensibilizând 92% dintre cadrele medicale şi 56% dintre pacienţii cu spina bifida. Hev b 5 este omolog cu proteina de acid din kiwi.
Hev b 6, proheveina, este un alergen din grupul chitinazelor de clasa I, cu o greutate moleculară de 20 kDa. Are o funcţie de apărare, degradând chitina găsită în pereţii celulelor fungice şi exoscheletul insectelor. Hev b 6 este alergen major pentru grupul cadrelor medicale. Structura moleculară este similară chitinazei din fructele cel mai des asociate sindromului de latex-alimente: banane, avocado şi castane.
Hev b 7 este o proteină asemănătoare patatinei (esterază), cu greutate moleculară de 43 kDa, care acţionează ca o proteină de depozitare în familia Solanaceae, explicând reacţiile încrucişate cu roşiile şi cartofii. Deşi este un alergen care sensibilizează între 23% şi 45%, este considerat ca fiind alergen minor.
Hev b 8 este o profilină, un panalergen găsit în multe plante, posibil responsabil pentru reactivitatea încrucişată cu fructele exotice. De asemenea, are reactivitate încrucişată cu profilinele din polen. Totuşi, din punctul de vedere al sensibilizării, este alergen minor.
Hev b 9 este o enolază cu greutate moleculară de 52 kDa, care reacţionează încrucişat cu enolaza din fungii Clodosporium şi Alternaria.
Hev b 10 este o superoxid-dismutază, cu greutate moleculară de 26 kDa şi structură omoloagă cu Aspergillus, dar cu semnificaţie clinică imprecisă.
Hev b 11 este un alergen minor, care face parte din grupul chitinazelor de clasa I, cu greutate moleculară de 30 kDa.
Hev b 12 este un alergen minor, o proteină de transfer lipidic, cu greutate moleculară de 43 kDa şi reprezintă un panalergen, răspândit în plantele mediteraneene, posibil implicat în reactivitatea încrucişată cu anumite alimente.
Hev b 13, o esterază cu greutate moleculară de 42-46 kDa, este un alergen minor, sensibilizând 18-27% dintre cadrele medicale.
Hev b 14, o hevamină cu greutate moleculară de 30 kDa, aparţine grupului chitinazei.
Hev b 15 este un alergen minor, inhibitor al serin-proteazei.
Influenţat de proprietăţile biochimice şi moleculare menţionate mai sus, fiecare strat format în urma centrifugării este reprezentat de o compoziţie specifică de alergene. Fracţia superioară conţine particule de cauciuc natural, care sunt insolubile în apă şi bogate în Hev b 1 şi 3. Acest strat este folosit în special în fabricarea produselor de cauciuc dur, cu alergenicitate scăzută. Fracţia de mijloc sau serul C conţine proteine solubile, incluzând Hev b 5, 7, 8 şi 9. Fracţia inferioară, care este de asemenea solubilă în apă, conţine un sediment fin (serul B), care este bogat în Hev b 2, 4, 6, 7, 10, 11 şi 13. Produsele de cauciuc moi, cu alergenicitate crescută, precum şi extractele standardizate pentru testarea cutanată sunt formate din serul B şi serul C(1).
Rutele expunerii la aceste alergene din latex sunt următoarele(6): transcutanat, prin contact direct cu tegumentul indemn sau lezat, absorbţie prin membrane mucoase, când este solubilizat cu secreţii corporale (proceduri dentare, examinare ginecologică), prin cateterizare sau proceduri chirurgicale, prin inhalarea pudrei de latex care căptuşeşte interiorul baloanelor şi mănuşilor sau prin reactivitate încrucişată, ca urmare a ingestiei de trofalergene.
Manifestările clinice ale reacţiilor la latex au un impact important asupra calităţii vieţii, în funcţie de tipul de reacţie şi severitatea acestuia.
Reacţiile de hipersensibilitate imediată, IgE-mediate, faţă de proteinele alergene din latex, variază de la urticarie localizată sau generalizată, angioedem, rinoconjunctivită, astm şi până la tabloul clinic al anafilaxiei(1,6,7).
Reacţia de hipersensibilitate întârziată, mediată celular, apare tardiv, după 24 de ore de la expunere, şi este generată faţă de substanţele alergene folosite în fabricarea latexului: thiuram, carbamate, mercaptobenzothiazole, thiourea şi alte amine(1,7). Hipersensibilitatea tardivă la alergenele din latex îmbracă forma clinică a dermatitei de contact, caracterizată iniţial de eritem, papule şi vezicule, ulterior induce lichenificare şi piele uscată.
Frecvent întâlnită este dermatita de contact iritativă, nonmediată imunologic, caracterizată de erupţie eritematoasă şi pruriginoasă(1,7). Aceasta din urmă poate fi promotorul sensibilizării relevante clinic, prin alterarea barierei de apărare cutanată.
Sindromul latex-alimente este definit ca o asociere între hipersensibilitatea la latex şi cea la anumite alimente care posedă proteine alergenice comune(1,5,7,8,9). Similaritatea moleculară şi structurală a epitopilor proteinelor din latex cu cele din alimentele din tabelul 2 se explică prin faptul că aceste proteine au o structură conservată în timp, având ca scop protecţia plantelor faţă de patogeni. Două treimi dintre indivizii sensibilizaţi la latex au IgE specifice pentru anumite fructe şi legume, iar o treime dintre aceştia sunt simptomatici, având manifestări clinice variind de la sindromul alergiei orale la anafilaxie(3).

Prezentare de caz
Relatăm cursul neobişnuit de boală la o femeie de 35 de ani, cu expunere profesională timp de şapte ani la mănuşi de latex, ca manipulatoare de produse într-un supermarket. În urmă cu patru ani au debutat simptome de alergie alimentară severă, cu reacţii anafilactice la următoarele alimente: banană, kiwi, avocado, cireşe, roşii, cartofi albi, pepene, ţelină şi ardei. La mere, piersici şi struguri, reacţiile au fost limitate la sindromul de alergie orală. În ultimul an a debutat şi dermatita de contact la nivelul mâinilor, în urma expunerii la mănuşile de latex. Ulterior, pacienta a prezentat reacţii de anafilaxie de gradul III repetate, cu afectare respiratorie manifestată prin crize de astm, la mai puţin de 30 de minute după sosirea la locul de muncă. Pentru aceste reacţii imediate repetate, pacienta a fost trimisă în Clinica de alergologie şi imunologie clinică a Institutului Regional de Gastroenterologie şi Hepatologie „Prof. Dr. Octavian Fodor“, Cluj-Napoca, pentru consult şi investigaţii. La examenul clinic iniţial, pacienta acuza durere şi prezenta angioedem facial izolat. Examinarea funcţiei pulmonare prin spirometrie a fost în limite normale. Testele cutanate (prick) au evidenţiat sensibilizare pentru următoarele: latex, roşii, ardei, cartofi şi acarieni. Testele serologice au arătat niveluri normale ale triptazei serice bazale şi sensibilizare la latex (IgE specific 33 KU/L). Dintre componentele solicitate, doar Hev b 5 a fost dozat, cu o valoare de 2,7 KU/L. Celelalte componente ar fi fost utile în identificarea tiparului de sensibilizare şi a reactivităţilor încrucişate asociate. Panelurile pentru IgE specifice la alergenele inhalatorii şi alimentare au fost negative. Nesincronizarea acestora cu testele in vivo nu este o constatare neobişnuită în practica alergologică şi nu exclude diagnosticul. Documentarea sensibilizării in vivo asociază o valoare predictivă pozitivă superioară testelor de laborator. Diagnosticul a fost cel de alergie la latex, sindromul latex-alimente şi atopie. Planul de tratament a constat în instruirea pacientei să evite expunerea la latex şi la alimente cross-reactive. De asemenea, s-a prescris trusa de urgenţă: adrenalină injectabilă (EpiPen®), antihistaminice, corticosteroizi orali şi bronhodilatator. Pacienta a fost transferată în alt departament la locul de muncă, unde expunerea la latex era minimă. Totuşi, după expunere accidentală la praf de mănuşă aerosolizat, pacienta a prezentat anafilaxie de gradul III, pentru care şi-a autoadministrat adrenalina intramuscular şi a fost ţinută ulterior sub supraveghere în departamentul de urgenţe.
Discuţii
Stabilirea alergiei la latex poate fi o provocare, corelând un istoric clinic relevant cu analizele paraclinice. Pentru investigarea sensibilizării la latex se fac testări cutanate cu extract standardizat şi dozări serologice pentru a evidenţia IgE specifice la latex(1,5,6). De preferat, se dozează şi componentele individuale ale latexului, pentru a încadra pacientul în profilul diagnostic corect. De reţinut este faptul că un sfert dintre pacienţii simptomatici pot avea rezultate serologice negative(7). Indivizii care afirmă existenţa unor reacţii la alimente cunoscute ca fiind cu reactivitate încrucişată la latex sunt testaţi cutanat cu metoda prick-to-prick, folosind alimente proaspete(11). IgE specifice la alimentele suspectate se pot doza, dar acestea nu trebuie să înlocuiască testarea cutanată, care este mai fidelă. Pentru cazurile în care diagnosticul este incert, se pot folosi teste de inhibiţie RAST, care pot evidenţia o legătură imunochimică între hipersensibilitatea la latex şi sensibilizarea la anumite alimente(3). Testarea patch se foloseşte în cazurile în care reacţia este doar una localizată, întârziată, pentru confirmarea dermatitei de contact la latex(1,7).
Nu este întotdeauna uşor să diferenţiem între sensibilizare la latex precedată sau urmată de alergia alimentară. Alimentele cu reactivitate încrucişată la latex sunt considerate alergene „incomplete“, fiind incapabile să sensibilizeze, acestea fiind implicate numai în declanşarea simptomelor la pacienţi sensibilizaţi anterior la latex(3,12). Fiindcă alergenele majore de latex induc reacţii încrucişate şi cu anumite polenuri (artemisia, betulacee, ierburi, ambrozia), diagnosticul pacienţilor polisensibilizaţi este unul dificil(3,13).
În tabelul 3 sunt prezentate cele patru tipare de sensibilizare în funcţie de componentele alergenice implicate şi corelate cu alimentele care induc reacţii încrucişate.
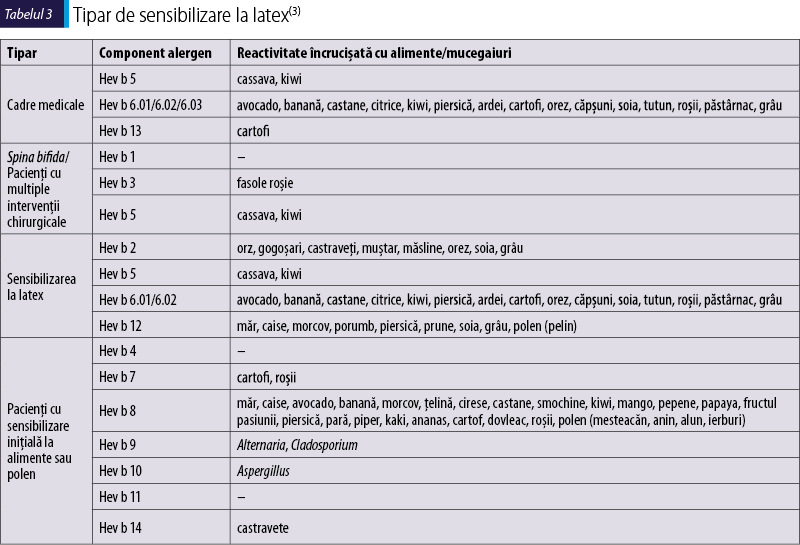
Primul tipar se referă la cadrele medicale care intră în contact cu anumite produse de latex şi la care componentele Hev b 5, Hev b 6 şi Hev b 13 sunt cel mai frecvent întâlnite. Cel de-al doilea tipar este reprezentat de pacienţii cu spina bifida sau de cei cu intervenţii chirurgicale repetate. Aceştia demonstrează pozitivitate la componentele Hev b 1, Hev b 2 şi Hev b 3. De observat este faptul că aceste componente alergenice reacţionează încrucişat doar cu două alimente, astfel încât aceşti pacienţi nu asociază sindromul latex-alimente. Tiparul al treilea se referă la indivizii care se sensibilizează folosind produse comune, având componente şi reacţii încrucişate alimentare asemănătoare cu cei din primul tipar. Bazându-ne strict pe alimentele menţionate în istoricul pacientei prezentate, putem spune că aceasta se află în al treilea tipar. Cei din ultimul tipar sunt persoane care au o sensibilizare la alimente sau polen preexistentă, la care se asociază o reacţie prin încrucişare la latex. Aceşti pacienţi nu sunt de fapt alergici la latex şi nu necesită o evitarea strictă a acestuia decât dacă are semnificaţie clinică(3).
Concluzii
Alergia la latex trebuie să fie avută în vedere nu numai la persoane cu risc evident, dar şi la cei cu hipersensibilitate la alimente cu reactivitate încrucişată. Diagnosticarea alergiei la latex se poate dovedi ca fiind o provocare ca urmare a diferitelor sale forme. În cazul sindromului latex-alimente, sensibilizarea la latex precede alergia alimentară, chiar dacă simptomele clinice faţă de alimentele cu reactivitate încrucişată apar înaintea celor de alergie la latex. De reţinut că este posibil ca pacientul să evidenţieze teste cutanate pozitive la extracte din fructe proaspete şi totuşi testele in vitro IgE specifice la acele alimente să fie negative. Dintre pacienţii sensibilizaţi iniţial faţă de alimente sau polen, pot să apară rezultate serice pozitive ale alergenilor minori ai latexului, neavând o semnificaţie clinică.
Diagnosticarea folosind componentele alergenice este cel mai util mod pentru a identifica tiparul de sensibilizare la latex. Tratamentul alergiei la latex constă în evitarea strictă a surselor de latex şi a alimentelor cu reactivitate încrucişată. În cazul expunerii accidentale se recomandă tratament de urgenţă, iar imunoterapia pentru alergia la latex este încă în cercetare, dar cu rezultate promiţătoare.
Bibliografie
- Hamilton, G. Robert et al. Latex allergy: Epidemiology, clinical manifestations, and diagnosis (UpToDate) Literature review June 2016.
- Chelminska M et al. Differentiating of cross-reactions in patients with latex allergy with the use of ISAC test. Advances in Dermatology and Allergology. XXXIII (2):120-127. 2 April 016
- Grier T. The why behind Latex and Cross-reactive foods. American Allergy Association and Allergy & Asthma Network. Oct. 2015
- Raulf M, Quirce S, Vandenplas O. Addressing molecular diagnosis of occupational allergies Curr Allergy Asthma Rep (2018);18: 6. https://doi.org/10.1007/s11882-018-0759-9
- Cabanes N, et al. Latex Allergy: Position Paper. J Investig Allergol Clinic Immunol 2012; vol.22(5):313-330.
- Katelaris C, Gawchik S. Latex Allergy Diagnosis and Management. World Allergy Resources. September 2016.
- Kelly JK. Latex allergy: Allergy fact sheet 101. American Latex Allergy Association.
- Grier T. Latex allergy: Latex cross-reactive foods fact sheet. American Latex Allergy Association. October 2015.
- Greer Laboratories, Inc. Research and Development. Literature Review on Latex-Food Cross-Reactivity 1991-2006. Compiled by: Tom Grier. December 4, 2007.
- Rocky Mountain Analytical. RMA FST: Food Sensitivities and Cross-Reactions. Lifelabs LP. 2016.
- Weiss SJ, Halsey JF. A nurse with anaphylasis to stone fruits and latex sensitivity: potential diagnostic difficulties to consider. Ann Allergy Asthma Immunol. 1996 Dec;77(6):504-8.
- Wagner S, Breiteneder H. The latex-fruit syndrome. Biochem Soc Trans. 2002 Nov; 30(Pt6):935-40.
- Diez-Gomez ML, Quirce S, Cuevas M, et al. Fruit-pollen-latex cross-reactivity: implication of profiling (Bet v2). Allergy. 1999 Sep;53(9):951-61.
Articole din ediţiile anterioare
Reacţie de hipersensibilitate la hidrocortizon hemisuccinat, cu toleranţă la alţi corticosteroizi
Corticosteroizii reprezintă o categorie de medicamente intens utilizate în tratamentul unor afecţiuni variate, datorită efectului puternic antiinf...
Reacţiile de hipersensibilitate induse de inhibitorii de pompă de protoni: strategii de diagnostic şi management
Inhibitorii de pompă de protoni (IPP) reprezintă o clasă de medicamente utilizate de elecţie în tratamentul patologiilor gastrointestinale caracter...
Diagnosticul molecular în bolile alergice respiratorii induse de alergene perene
Diagnosticul molecular se bazează pe identificarea, caracterizarea şi utilizarea componentelor alergenice din surse complexe de alergene. Expunerea...
Sensibilizarea la acarienii din praful de casă – o interpretare moleculară
Acarienii din praful de casă reprezintă principala cauză de alergie respiratorie, iar reactivitatea atopică la produsele lor este una dintre cele m...