Hypersensitivity disorders are exaggerated immune reactions to foreign antigens. Allergic reactions’ symptoms are alleviated with H1 blockers, mast cell stabilisers, anti-inflammatory corticosteroids and leucotriene inhibitors. Anaphylaxis is a severe allergic reaction and requires prompt emergency treatment with epinephrine. Immunotherapy can induce tolerance and is indicated when allergen exposure cannot be avoided and medication treatment is inadequate.
Managementul farmacoterapeutic al afecţiunilor alergice și al altor reacţii de hipersensibilitate
Pharmacotherapeutic management of allergic and other hypersensitivity disorders
First published: 26 mai 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/FARM.176.3.2017.781
Abstract
Rezumat
Reacțiile de hipersensibilitate sunt răspunsuri imune exagerate la antigeni străini. Simptomele reacțiilor alergice sunt combătute cu ajutorul antihistaminicelor H1, al stabilizatoarelor membranei mastocitare, al corticosteroizilor antiinflamatori sau al inhibitorilor de leucotriene. Anafilaxia este o formă severă de reacție alergică, ce necesită tratament de urgență cu adrenalină. Imunoterapia poate să inducă toleranță la alergeni, fiind indicată atunci când expunerea la alergen nu poate fi evitată și tratamentul medicamentos e inoportun.
Alergiile și celelalte reacții de hipersensibilizare sunt răspunsuri imune improprii sau exagerate la antigeni străini de organism(2). Clasificarea Gell și Coombs a reacțiilor de hipersensibilizare se face în funcție de componentele sistemului imun implicate.
Tipul I de reacții de hipersensibilizare (reacții de hipersensibilizare imediată) este mediat de imunoglobulinele IgE. Antigenul se cuplează cu anticorpul de tip IgE aflat la suprafața mastocitelor sau bazofilelor și declanșează eliberarea unor mediatori preformați (histamină, proteaze, factori chemotactici) și sinteza altora (prostaglandine, leucotriene, factori de activare plachetară, citokine). Ca urmare a eliberării mediatorilor vasoactivi, apare faza imediată a reacției de hipersensibilitate de tip I, cu vasodilatație, creșterea permeabilității capilare, dar și hipersecreție de mucus și spasm al musculaturii netede. Factorii chemotactici și citokinele determină faza tardivă a reacției de hipersensibilitate, marcată de infiltrări ale țesuturilor cu eozinofile, celule T helper tip 2 și alte celule implicate în inflamație(2,3).
În această categorie de reacții de hipersensibilitate intră atopiile (predispoziții genetice către astm alergic, rinită, conjunctivită, caracterizate de valori crescute ale IgE) și bolile alergice (anafilaxia, unele cazuri de angioedem, urticaria, alergia la latex, alergii alimentare, alergiile la venin de insecte)(2,4).
Reacțiile de hipersensibilitate de tipul II (citotoxice) sunt mediate de anticorpi IgG sau IgM orientați împotriva unor antigeni fixați pe celule, cu distrugerea sau alterarea funcțională a celulelor. Exemple de astfel de reacții sunt: accidentele transfuzionale, anemiile hemolitice (autoimune; induse medicamentos – penicilina), eritroblastoza fetală (incompatibilitate Rh), rejecția hiperacută de grefă, anemia hemolitică Coombs(2,4).
În reacțiile de hipersensibilitate de tipul III (cu complexe imune) leziunile tisulare se produc ca urmare a formării și depozitării complexelor imune. Sediul de elecție al depozitării complexelor imune îl reprezintă membranele bazale din întreg organismul: vasculară, glomerulară, sinovială. Așa apar boala serului, anemia și trombocitopenia imună indusă medicamentos (chinidină, chinină, fenacetină), lupusul eritematos sistemic, artrita reumatoidă, pneumonita de hipersensibilitate acută, unele tipuri de vasculită, unele tipuri de glomerulonefrită (poststreptococică)(2).
Reacții de tipul IV (hipersensibilitatea întârziată) sunt mediate celular, fiind implicate mecanismele imunității celulare. Așa se desfășoară dermatita de contact (la latex, la iederă), pneumonita de hipersensibilitate subacută și cronică, rejectul de alogrefă, unele reacții de hipersensibilitate la medicamente(2).
Tratamentul reacțiilor de hipersensibilizare(2)
Tratamentul se face profilactic sau curativ, în funcție de situație:reacțiile alergice severe necesită tratament de urgență, cu administrarea de adrenalină (antagonistul fiziologic al histaminei) și cu asigurarea funcționalității căilor respiratorii, prin intubare endotraheală sau alte metode, dacă adrenalina nu a contracarat edemul glotic;
evitarea contactului cu alergenii cunoscuți;
- folosirea de antihistaminice H1, medicamente care blochează receptorii histaminergici, împiedicând manifestările histaminei mediate de acești receptori, dar nu și sinteza sau metabolismul histaminei;
- folosirea medicamentelor care stabilizează mastocitele, cu scăderea eliberării de histamină și alți mediatori (cromoglicat, nedocromil, ketotifen etc.);
- folosirea de corticosteroizi, sistemic sau local;
- folosirea de inhibitori ai leucotrienelor (montelukast);
- imunoterapia specifică (desensibilizarea).
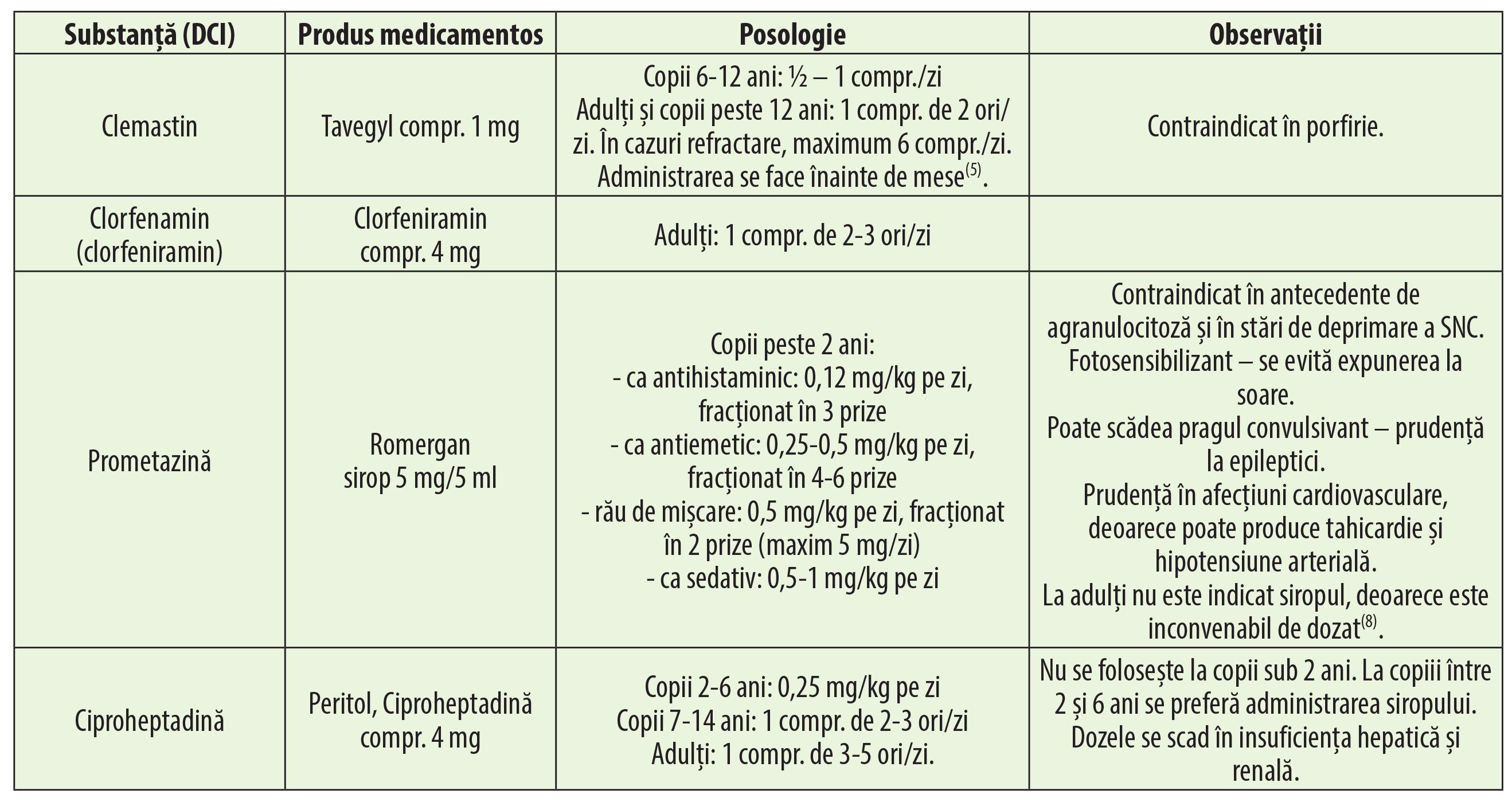
Antihistaminice H1
Antihistaminicele H1 sunt antagoniști ai receptorilor histaminergici H1.Sunt indicate în tratamentul febrei fânului și al altor rinite alergice, al urticariei de diferite origini, inclusiv urticaria dermatografică, în tratamentul pruritului, al dermatozelor însoțite de prurit, al înțepăturilor și mușcăturilor de insecte. Se pot folosi ca tratament adjuvant în eczemele acute și cronice, în dermatita de contact și în erupțiile medicamentoase(5).
Pe lângă indicațiile în afecțiunile alergice, antihistaminicele au și alte utilizări, mai ales antihistaminicele mai vechi care sunt neselective și acționează pe mai multe tipuri de receptori.
Deoarece la unele dintre antihistaminicele H1 efectul antiemetic este marcant, acestea pot fi folosite și în tratamentul sau profilaxia grețurilor, vomei, răului de mișcare sau al tulburărilor vestibulare, precum vertij sau sindrom Meniere (difenhidramină, meclozină, prometazină). Meclozina, condiționată în medicamentul Emetostop, compr. 30 mg, are ca indicații profilaxia și tratamentul amețelilor, greței și vărsăturilor datorate răului de mișcare la adulți și copii peste 12 ani, cu administrarea a 1-2 drajeuri pe zi, cu o oră înainte de călătorie. Meclozina este utilizată și pentru a reduce starea de confuzie, în amețeli și pierdere a echilibrului cauzate de afecțiuni ale urechii interne; pentru această indicație se administrează între 1 și 4 drajeuri pe zi(6).
Antihistaminicele H1 care au efect marcant sedativ pot fi folosite în tratamentul de scurtă durată al insomniei. De exemplu, difenhidramina, condiționată în medicamentul Calmaben, drajeuri de 50 mg, are ca singură indicație pentru care este autorizată tratamentul tulburărilor temporare ale somnului la adulți și copii peste 12 ani; doza recomandată este de 50 mg cu 30 de minute înainte de culcare(7). Prometazina poate fi folosită datorită efectului său sedativ și în stări de neliniște, agitație sau ca medicație preanestezică(8).
Antihistaminicele cu efecte sedative (tabelul 1) potențează efectul deprimantelor SNC. Asocierea cu hipnotice, anxiolitice, antidepresive, analgezice opioide etc. trebuie făcută cu maximă prudență. Deprimarea SNC prin aceste asocieri este periculoasă mai ales la vârstnici, unde poate crește riscul de căderi și de fracturi. Pacienții trebuie avertizați să nu consume alcool pe parcursul tratamentului cu antialergice sedative. Capacitatea de a conduce autovehicule și de a executa activități riscante sau de precizie poate fi afectată.
Ciproheptadina este indicată și în tratamentul crizei de migrenă (un compr. de 4 mg, cu repetare la 30 de minute, dacă criza persistă), precum și în tratamentul de întreținere al migrenei și al altor cefalee de origine vasculară histaminergică (4 mg de 3 ori pe zi, maximum 20 mg/zi). Se poate folosi și în tratamentul simptomatic al sindromului carcinoid. Datorită acțiunii orexigene, ciproheptadina este indicată și pentru creșterea apetitului alimentar și a condiției fizice generale la pacienții emaciați sau la cei care nu au poftă de mâncare (anorexici, bolnavi cronici, convalescenți etc.)(9).
Antihistaminicele care au și efecte anticolinergice datorate blocării receptorilor muscarinici trebuie utilizate cu prudență în glaucom cu unghi închis, obstrucții piloroduodenale, constipație, delir, demențe, hipertrofie de prostată cu retenție de urină și obstrucție a colului vezical. Toate blocantele histaminergice H1 sedative au efecte anticolinergice puternice (clemastin, difenhidramină, meclozină, prometazină, clorfeniramin, ciproheptadină). Ca urmare a activității anticolinergice, au următoarele efecte adverse: uscăciunea gurii, încețoșarea vederii, retenție urinară, constipație, hipotensiune ortostatică(5,7,6).
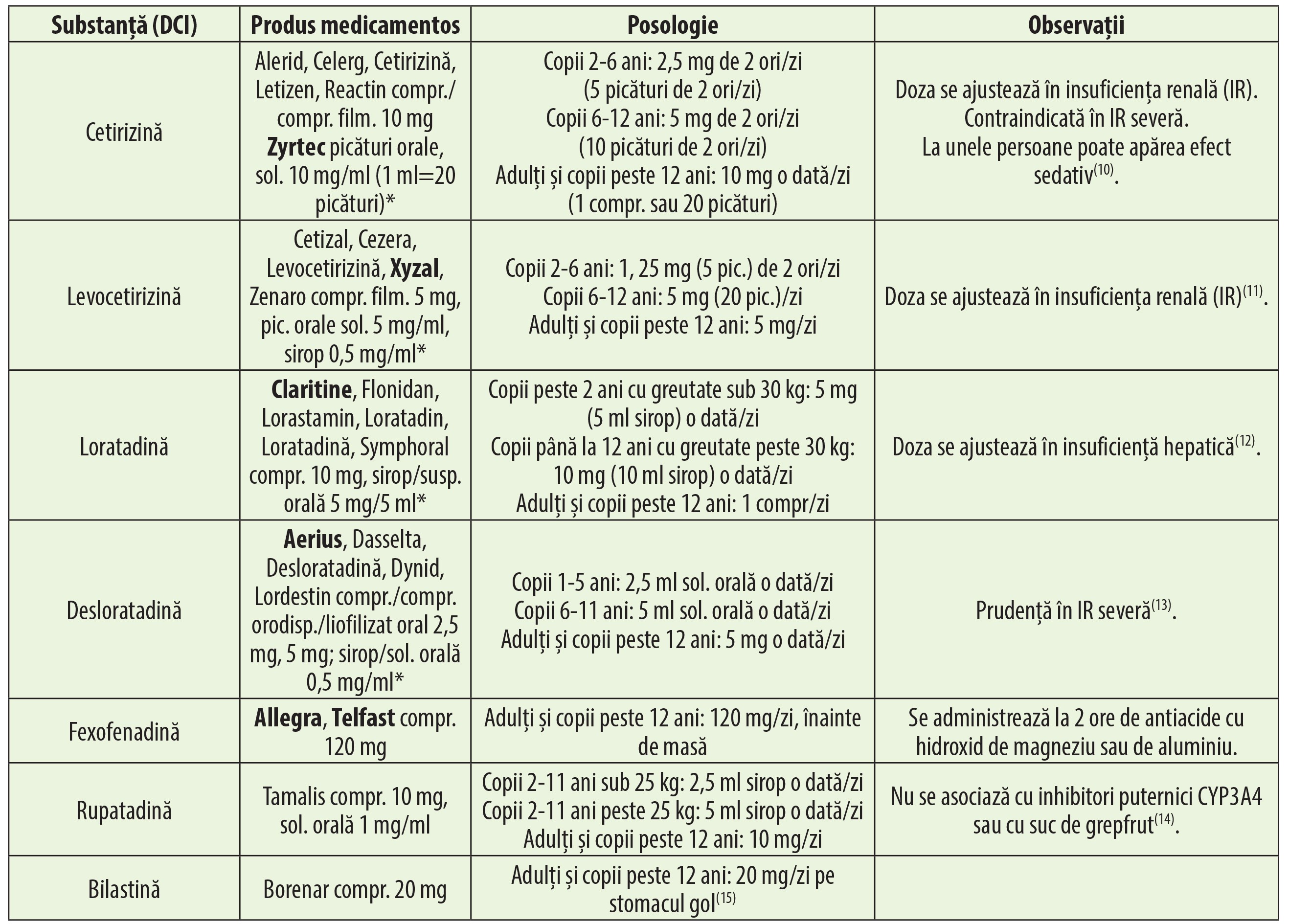
Antihistaminicele moderne (tabelul 2) străbat mai greu bariera hematoencefalică și au în mult mai mică măsură efecte sedative, putând fi folosite și pe timpul zilei fără a produce sedare la cei mai mulți pacienți. Durata mai mare de acțiune permite administrarea acestor medicamente în mai puține prize zilnice (de regulă, o doză pe zi), cu avantajul creșterii aderenței pacienților la tratament.
Antihistaminicele H1 pot fi aplicate și local, pentru a calma pruritul și a atenua durerea și inflamația asociate afecțiunilor cutanate cu componentă alergică, cum sunt: dermatoze, urticarie, înțepăturile de insecte, arsurile minore, arsurile solare, zgârieturile și iritațiile cutanate minore (tabelul 3)(16,17).
În continuare vom discuta despre principalele manifestări alergice și vom vedea cum se face tratamentul acestora. În abordarea terapeutică a tuturor acestor afecțiuni alergice se pot folosi blocantele receptorilor H1.
Rinita alergică
Rinita alergică este o boală sezonieră sau perenă cauzată de expunere la polen sau alți alergeni. Se manifestă cu mâncărimi de nas, ochi și periorale, strănut, rinoree și congestie nazală; uneori apare și conjunctivita(2).Majoritatea rinitelor sezoniere sunt alergice, cauzate de polen de graminee, de arbori sau de ierburi. Ocazional pot fi provocate și de spori de mucegaiuri. Rinita perenă este în aproximativ 75% din cazuri de natură alergică, fiind provocată de expunerea continuă la pneumalergeni de interior (praf de casă, acarieni, gândaci, peri și epiderme de animale). Uneori, rinita sezonieră cu reactivitate severă se poate croniciza(2).
Formele nealergice de rinită pot fi de cauză infecțioasă, vasomotorie sau atrofice. Există și rinite medicamentoase(2). Rinita alergică și astmul coexistă de multe ori. Pacienții cu rinită alergică mai pot prezenta tuse, respirație șuierătoare (wheezing), cefalee frontală și sinuzită. Otita medie se poate dezvolta frecvent la copiii cu rinită perenă(2).
Rinita alergică se diagnostichează de cele mai multe ori prin anamneză. Dacă rinita nu cedează la tratamentul empiric și este nevoie de identificarea alergenului, se fac teste cutanate (percutanate – prick tests sau intradermice). Dacă acestea sunt echivoce sau impracticabile, se fac teste de identificare în plasma pacientului a antigenelor IgE specifice anumitor alergeni(2).
Scopurile tratamentului rinitei alergice sunt minimizarea sau prevenirea simptomelor și prevenirea complicațiilor pe termen lung, fără reacții adverse la tratament (sau cu reacții adverse minime) și cu costuri rezonabile. Calitatea vieții pacientului este importantă, rinita alergică fiind bine gestionată dacă pacientul este capabil să își desfășoare viața în continuare fără modificări majore.
Antihistaminicele H1 se pot administra, în rinita alergică, sistemic, oftalmic sau intranazal. Administrarea sistemică combate strănutul, rinoreea, mâncărimile și simptomele conjunctivale. Administrarea orală a antihistaminicelor H1 în rinita alergică sezonieră se începe înainte de debutul perioadei de expunere la alergen. Dacă simptomele oculare sunt prezente, adăugarea unui antihistaminic H1 administrat oftalmic ajută la controlul acestora. Pruritul nazal, împreună cu strănutul și rinoreea sunt contracarate și la administrarea intranazală a antihistaminicelor H1, care sunt o opțiune de tratament în rinita alergică sezonieră.
Descongestionantele vasoconstrictoare adrenergice se pot folosi dacă este prezentă și congestia nazală; ele se administrează sistemic sau local, având grijă ca tratamentul topic să nu depășească 3-5 zile, pentru a evita instalarea rinitei medicamentoase (congestie de rebound).
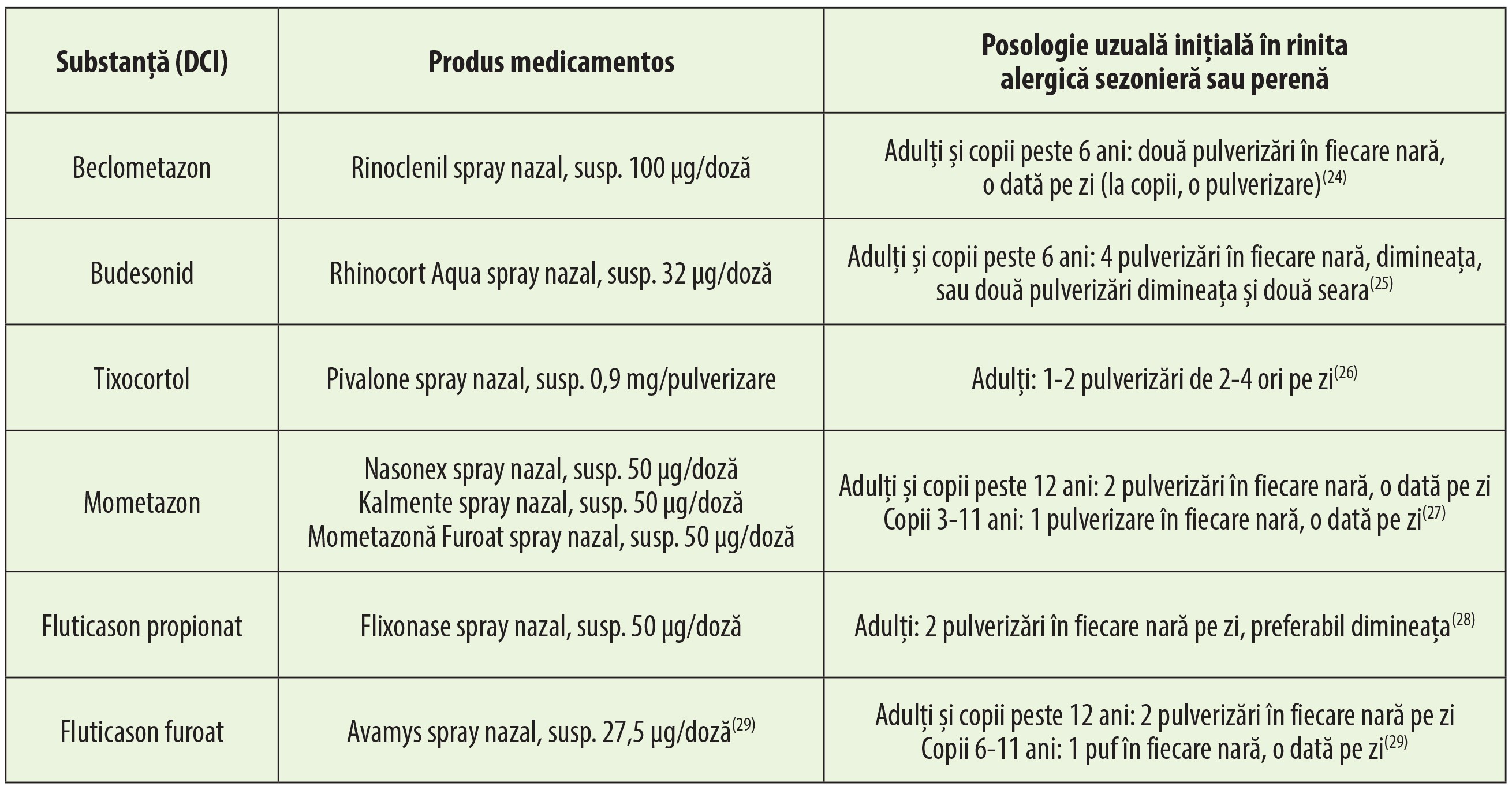
Corticosteroizii intranazali gestionează foarte bine strănutul, rinoreea, mâncărimile și congestia nazală. Sunt folosiți în rinita alergică sezonieră, atunci când este prezentă congestia nazală; se recomandă începerea terapiei înaintea debutului sezonului în care alergenii incriminați sunt prezenți în mediu. Corticosteroizii intranazali sunt folosiți și în rinita alergică perenă, singuri sau în tratament asociat antihistaminicelor H1 sistemice.
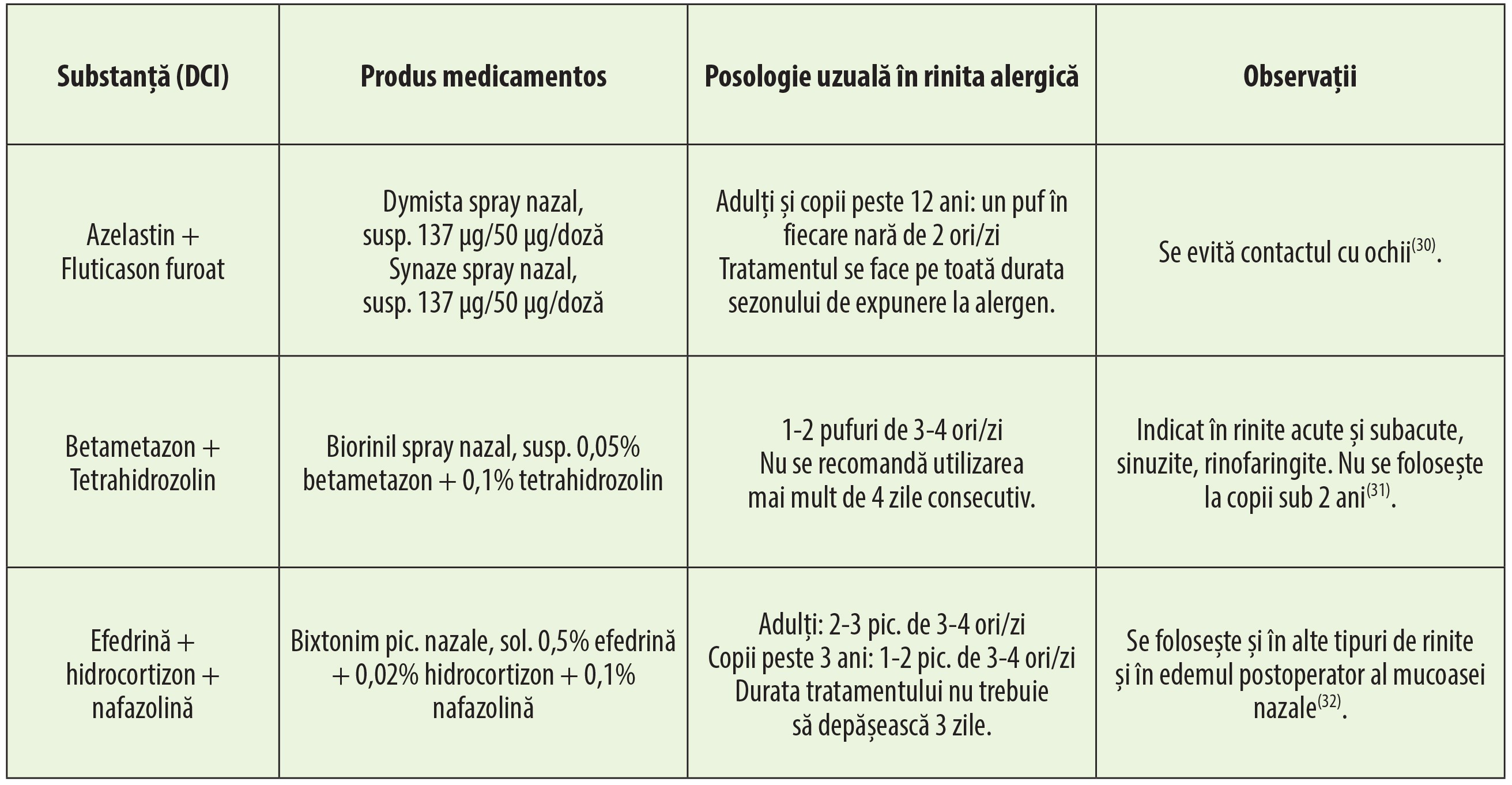
Pentru tratamentul simptomatic al rinitei alergice sezoniere însoțite de congestie nazală se pot folosi combinații fixe de antihistaminice H1 și descongestionante. Medicamentul Aerinaze conține 2,5 mg desloratadină și 120 mg pseudoefedrină pe comprimat; la adulți și copii peste 12 ani se administrează 2 comprimate pe zi, timp de maximum 10 zile(18).
Stabilizatoarele membranei mastocitare pot preveni apariția simptomelor rinitei alergice sezoniere dacă sunt administrați înaintea începerii perioadei de contact cu alergenul. În rinita perenă, efectul acestor medicamente se instalează greu, putând fi necesară o lună de administrare până la observarea beneficiilor tratamentului.
Anticolinergicele intranazale sunt utile mai ales deoarece combat rinoreea prin efectul lor hiposecretor(19). În farmacii este disponibil medicamentul Vibrocil Duo, care conține xilometazolină, vasoconstrictor simpatomimetic, și ipratropiu, anticolinergic; acest medicament se folosește pentru tratamentul simptomatic al congestiei nazale și rinoreei asociate corizei, administrându-se numai la adulți, un puf în fiecare nară, de maximum 3 ori/zi, maximum 7 zile(20).
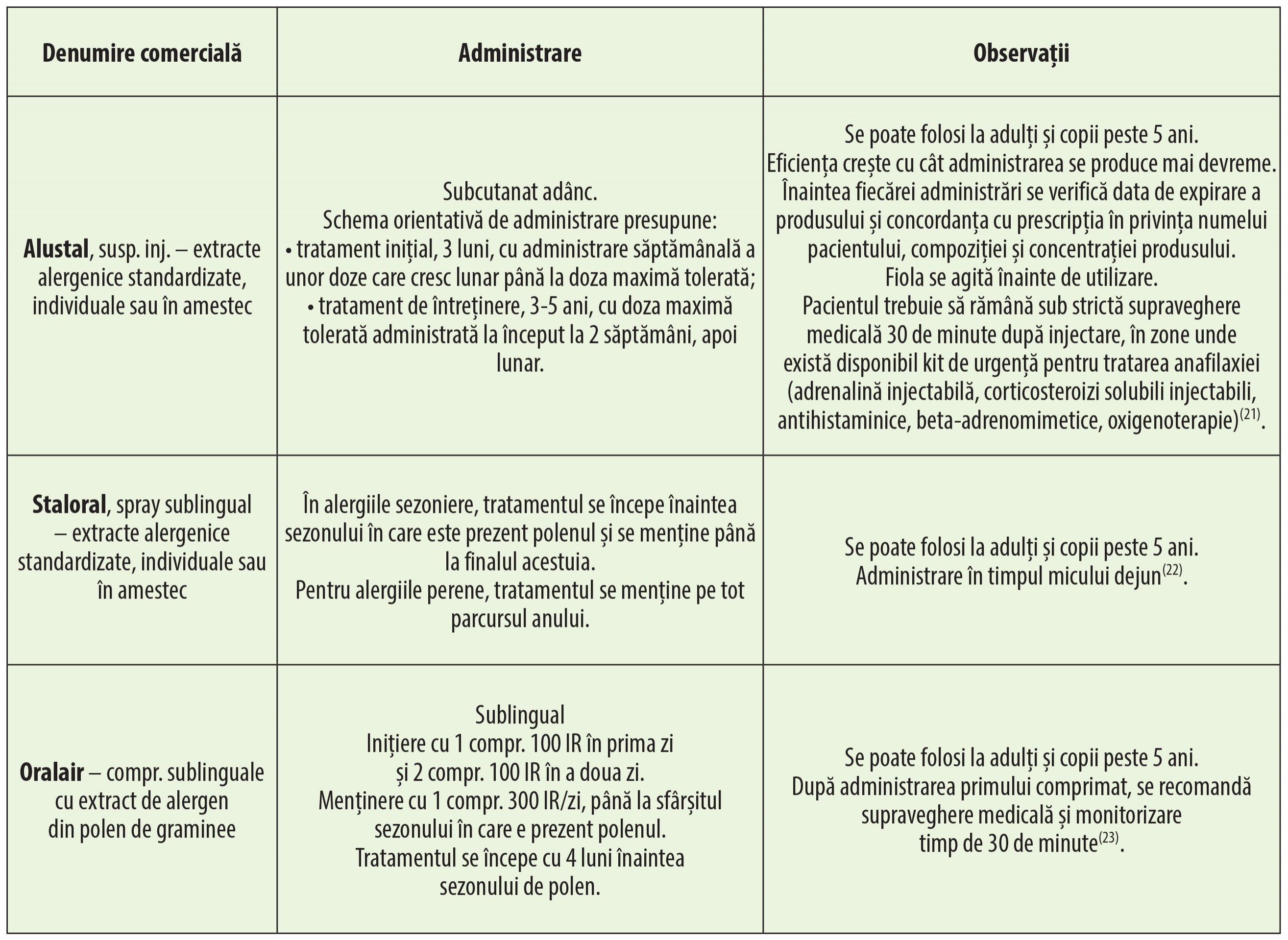
În cazul rinitei sezoniere sau a rinitei severe refractare la tratament, se poate încerca desensibilizarea. Imunoterapia specifică este, de asemenea, indicată când contactul cu alergenul nu poate fi evitat.
Nu se știe exact cum funcționează imunoterapia specifică. S-a observat că imunoterapia specifică produce depleția limfocitelor helper Th1 și Th2 și activarea limfocitelor regulatoare Treg, cu reducerea nivelurilor plasmatice de IgE și a reactivității celulelor implicate în alergie. Apar anticorpi specifici IgG4, care blochează alți anticorpi. Administrarea regulată de antigeni specifici determină și un răspuns de imunizare cu memorie de lungă durată(21).
Produsele medicamentoase folosite pentru imunoterapie specifică conțin extracte alergenice standardizate din diferiți alergeni. Se folosesc atunci când factorii etiologici (alergenii care determină hipersensibilitatea) sunt clar identificați. Există mai multe concentrații, exprimate prin intermediul indicelui de reactivitate a alergenului (tabelul 4).
Imunoterapia specifică este contraindicată în imunodeficiență severă, afecțiuni maligne, astm sever sau instabil, boli autoimune, sarcină, antecedente de anafilaxie pe parcursul imunoterapiilor alergenice anterioare. Tratamentul concomitent cu betablocante, chiar local (în administrare oftalmică pentru scăderea presiunii intraoculare), contraindică administrarea extractelor alergenice, din cauza riscului crescut de șoc anafilactic rezistent la resuscitare(21). În plus, administrarea sublinguală este contraindicată în cazul inflamațiilor orale (lichen plan, ulcerații orale, micoze orale)(22).
Tratamentul local al rinitei alergice se face cu corticosteroizi (tabelul 5, tabelul 6), antihistaminice H1 (tabelul 7, tabelul 8), descongestionante nazale sau stabilizatoare ale membranei mastocitare (tabelul 9).
Tratamentul se începe cu dozele specificate în tabelul 5. Debutul acțiunii se petrece la câteva ore de la prima administrare, totuși, pentru obținerea efectului maxim e nevoie de câteva zile de administrare. Pacientul trebuie informat că simptomele se ameliorează prin utilizarea continuă, după un orar fix. Dacă simptomele nu sunt controlate suficient cu doza inițială, se poate încerca, pentru o perioadă scurtă, administrarea unor doze mai mari. După obținerea unui control adecvat al simptomelor, se continuă administrarea dozei minime eficace. Tratamentul rinitei alergice cu corticosteroizi intranazali nu se continuă după sfârșitul perioadei care corespunde expunerii la alergen.
Corticoterapia nazală are și alte indicații terapeutice. Pentru tratamentul simptomatic și profilactic al vegetațiilor adenoide (polipoze nazale) se pot folosi:
- budesonid (Rhinocort Aqua) – 8 pufuri/zi, în una sau două prize; tratamentul de întreținere se face cu doza minimă eficace;
- mometazon (Nasonex și generice) – 2 pufuri în fiecare nară, o dată pe zi; doza se poate crește până la 4 pufuri pe zi în fiecare nară sau se reduce la doza minimă care controlează simptomele.
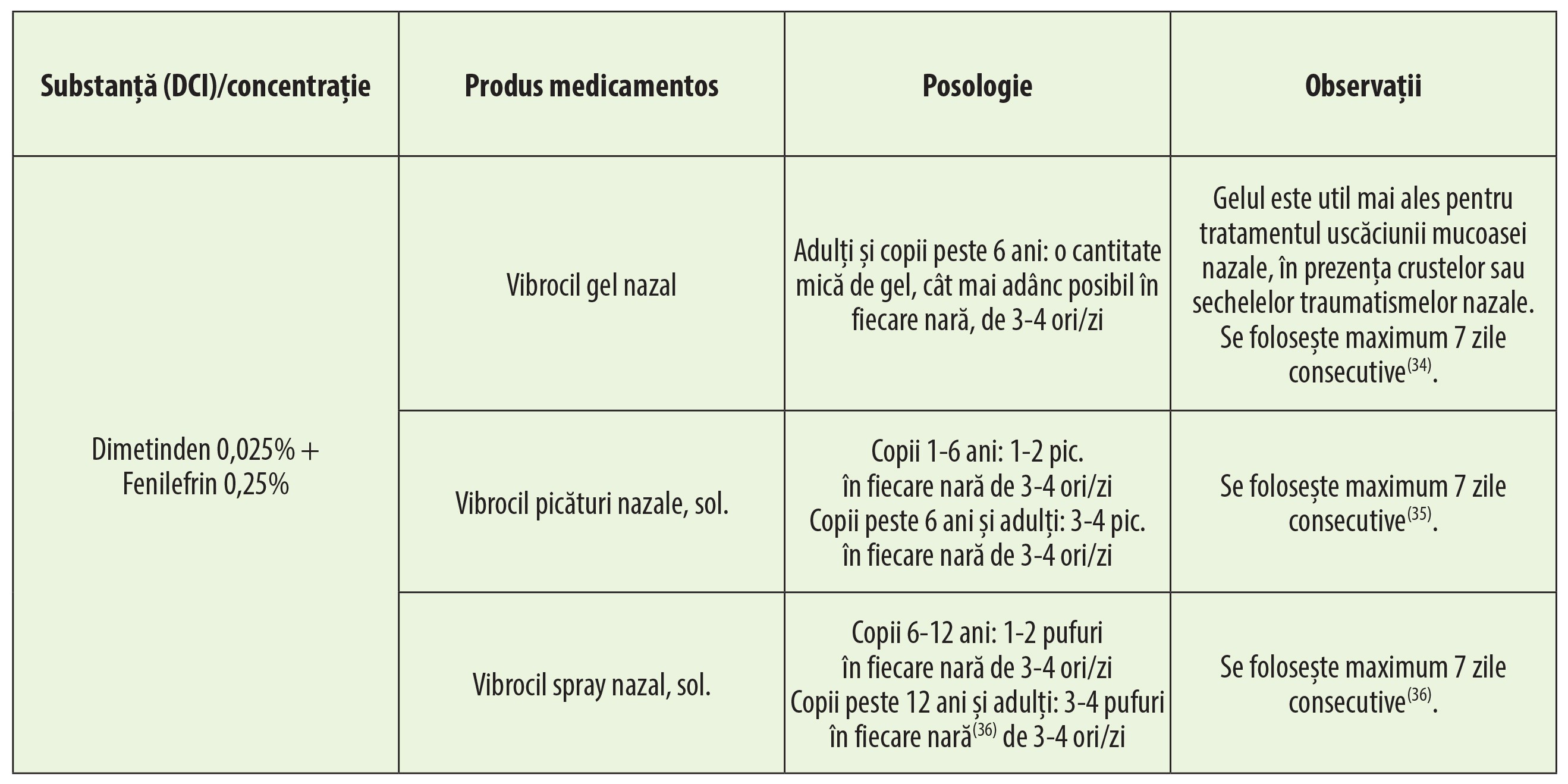
Combinațiile de antihistaminice H1 și descongestionante nazale sunt folosite atât în rinite alergice, cât și în alte tipuri de rinită. Se pot utiliza și în tratamentul simptomatic al răcelii și sinuzitelor acute și cronice, precum și înainte sau după intervenții chirurgicale nazale. Dimetinden este un antihistaminic H1 eficient și bine tolerat local, care, asociat vasoconstrictorului alfa-1 adrenomimetic fenilefrină, descongestionează mucoasa nazală și determină diminuarea secrețiilor. Această combinație nu se folosește în glaucom cu unghi închis și în rinita atrofică(34).
Cromonele acționează în principal prin împiedicarea degranulării mastocitare, deoarece stabilizează membrana mastocitelor. Cum cromonele acționează direct la nivelul suprafeței mucoaselor implicate în alergie, ele se administrează local, iar eficacitatea lor depinde de eficacitatea distribuției pe mucoasa bronșică, nazală sau conjunctivală. Efectul lor este dependent de doză, iar dacă simptomele se înrăutățesc, se crește frecvența utilizării. Se absorb puțin, nu sunt metabolizate, se elimină netransformate și au o toxicitate scăzută(37).
Antileucotrienele se pot folosi atât în rinita sezonieră, cât și în cea perenă (tabelul 10).
Anticorpul monoclonal anti-IgE omalizumab (Xolair) poate fi folosit, atât în tratarea astmului bronșic moderat sau persistent refractar la tratamentul standard, cât și în urticaria cronică idiopatică refractară la terapia antihistaminică(2). În Europa, omalizumab nu are ca indicație autorizată de punere pe piață decât tratamentul astmului bronșic(41).
Anafilaxia
Anafilaxia este o reacție alergică acută severă în care sunt implicate imunoglobulinele IgE și care apare la indivizi sensibilizați în prealabil în momentul în care iau din nou contact cu antigenul sensibilizant. Anafilaxia poate pune viața în pericol, pentru că produce bronhospasm și edem al căilor respiratorii superioare, cu stridor, dispnee și respirație șuierătoare, precum și hipotensiune severă datorată vasodilatației. Alte simptome sunt prurit, urticarie, strănut, rinoree, greață, crampe abdominale și diaree, palpitații și amețeli(2,4).Anafilaxia poate să fie declanșată de medicamente (antibiotice beta-lactaminice, insulină), alimente (alune, ouă, fructe de mare), proteine (antitoxina tetanică, transfuzii de sânge), venin de animale (albine), latex etc.(2,4)
Reacțiile anafilactoide au manifestări foarte asemănătoare anafilaxiei propriu-zise, dar nu sunt mediate de IgE, apărând prin stimularea directă a mastocitelor sau prin intermediul complexelor imune care activează sistemul complement. Ele pot apărea și la primul contact cu declanșatorul, care poate fi: medii de contrast radiologic iodate, acid acetilsalicilic și alte antiinflamatoare nesteroidiene, opiode, imunoglobuline, exercițiu fizic(2).
Tratamentul de elecție al șocului anafilactic este adrenalina. Aceasta trebuie administrată cât mai repede după apariția suspiciunii de anafilaxie. Administrarea adrenalinei se face intramuscular în partea antero-laterală a coapsei, și nu în regiunea fesieră. După administrare intramusculară adrenalina se absoarbe mai bine decât după administrare subcutanată, iar această cale de administrare este convenabilă pentru autoadministrare(4).
Pacienții susceptibili de a dezvolta șoc anafilactic sunt sfătuiți să aibă asupra lor 2 doze de adrenalină, care reprezintă medicația de salvare. Pacienții trebuie să știe să recunoască semnele de anafilaxie și să folosească stilourile autoinjectoare; se recomandă ca serviciul de urgență 112 să fie apelat după administrarea adrenalinei(42).
Sunt disponibile stilouri autoinjectoare preumplute cu 150 micrograme sau 300 micrograme adrenalină, cu numele EpiPen. Adulții și copiii de peste 30 kg folosesc 1 sau 2 doze de 300 de micrograme, copiilor cu greutate sub 30 kg le sunt destinate pen-urile cu 150 de micrograme adrenalină. Doza inițială trebuie administrată de îndată ce simptomele de anafilaxie sunt recunoscute(42).
În absența ameliorării clinice sau în cazul apariției deteriorării stării clinice, se poate administra o a doua injecție cu Epipen la 5-15 minute după prima injectare. Pen-urile sunt concepute pentru a fi injectate prin îmbrăcăminte sau direct în piele(42).
Date fiind consecințele grave ale șocului anafilactic, adrenalina, ca medicație de urgență în iminența de șoc anafilactic, nu are contraindicații. Pot însă apărea reacții adverse după adrenalină: aritmii, hipertensiune, nervozitate, tremor(4).
Dacă simptomele nu cedează după administrarea intramusculară de adrenalină, tratamentul se continuă de către medic cu adrenalină intravenos și inhalator. Se administrează oxigen inhalator, iar pacienții cu stridor și wheezing trebuie intubați înainte ca edemul căilor respiratorii superioare să progreseze foarte mult. Se pot face nebulizări cu salbutamol la pacienții care nu răspund la adrenalină ca bronhodilatator. Pentru susținerea tensiunii arteriale se administrează intravenos fluide(2).
A doua linie de tratament al anafilaxiei este reprezentată de: antihistaminice (pentru combaterea hipotensiunii și a urticariei), corticosteroizi intravenos (pentru combaterea bronhospasmului, mai ales la pacienții cu reacție anafilactică severă), dopamină, noradrenalină sau glucagon intravenos (pentru combaterea hipotensiunii refractare la adrenalină)(4).
Angioedemul
Angioedemul este edemul țesutului cutanat profund și al celui subcutanat, datorat creșterii permeabilității vasculare și extravazării plasmei. Apare de regulă ca reacție alergică (cu degranularea mastocitelor), produsă de expunere la un medicament, aliment, polen sau alergeni de origine animală. Acest tip de angioedem se tratează cu antihistaminice H1 și uneori cu corticosteroizi și adrenalină(2).
Un procent important de angioedeme constituie o reacție acută la administrarea de inhibitori ai enzimei de conversie a angiotensinei, când mecanismul de producere implică creșteri ale nivelului de bradikinină. Acest tip de angioedem nu răspunde la tratamentul indicat mai sus și se tratează cu plasmă proaspătă congelată, concentrat de inhibitor al C1-esterazei din sistemul complement sau cu icatibant, medicament care blochează bradikinina. Medicamentul Firazyr conține icatibant, un antagonist competitiv selectiv al receptorilor pentru bradikinină, de tip 2 (B2), destinat administrării subcutanate în zona abdominală, de regulă o doză la o criză de angioedem ereditar sau medicamentos(43).
În toate cazurile de angioedem, este necesar să se păstreze căile respiratorii deschise și să se elimine sau să se evite alergenul(2).
Alergiile la medicamente
Alergiile la medicamente pot fi generalizate, centrate pe un anumit organ sau pseudoalergice. Farmacistul trebuie să cunoască atât care sunt cel mai frecvent implicate medicamente în reacții alergice și manifestările acestor reacții (tabelul 11), cât și conduita terapeutică de urmat dacă apare un astfel de eveniment advers.
Reacțiile alergice generalizate implică mai multe organe și se pot manifesta ca anafilaxie, boala serului, reacții febrile, vasculite sau reacții imune induse de medicamente(4).
Dacă astfel de reacții apar, se întrerupe imediat tratamentul cu medicamentul incriminat și se instituie tratament de susținere cu antihistaminice pentru prurit, antiinflamatoare nesteroidiene pentru artralgii, corticosteroizi în cazul reacțiilor severe (dermatită exfoliativă, bronhospasm), adrenalină în caz de anafilaxie etc. Dacă tratamentul cu medicamentul care a produs reacția de hipersensibilitate este vital de administrat, se practică desensibilizarea, pentru a putea continua administrarea acelui medicament(2).
Alergiile alimentare
Alergiile alimentare sunt răspunsuri imune exagerate la alimente, cel mai adesea la proteine din lapte, soia, ouă, alune, făină (la copii mici) sau la diferite nuci ori fructe de mare (la copii mai mari și adulți). Manifestările includ dermatite atopice, simptome gastrointestinale sau respiratorii și pot merge până la anafilaxie(2).Tratamentul se face prin eliminarea din dietă a alergenului. Uneori se administrează cromoglicat oral (indisponibil în România). Antihistaminicele H1 nu sunt utile decât în reacțiile acute generalizate, când tratează urticaria și angioedemul. Corticosteroizii pot fi utili pentru enteropatia eozinofilică(2).
Consilierea administrării locale a medicamentelor folosite în alergii
Administrarea corectă a medicamentelor este esențială pentru eficiența tratamentului. Farmacistul trebuie să consilieze asupra tehnicilor corecte de administrare locală a medicamentelor folosite în alergii și să insiste asupra deprinderii comportamentelor corecte de utilizare a acestora.
Amorsarea spray-urilor se face la prima utilizare sau după ce dispozitivul nu a fost folosit o perioadă mai lungă. Amorsarea se face prin apăsarea declanșatorului de câteva ori, cu pulverizarea în aer a primelor jeturi.
Spray-urile trebuie utilizate după ce pacientul își suflă nasul. Pentru o bună dispersie a particulelor conținute în spray-uri, flaconul pulverizator trebuie ținut în poziție verticală cu aplicatorul nazal în sus. Cu capul în poziție verticală, pacientul trebuie să introducă în nară aplicatorul nazal și să declanșeze puful prin apăsarea scurtă a flaconului pulverizator, apoi trebuie să-l scoată din nară înainte de a elibera presiunea. În timpul pulverizării, pacientul trebuie să inspire pentru a asigura o distribuție optimă a medicamentului(36).
Suspensiile, fie că sunt picături, spray-uri sau forme farmaceutice destinate administrării orale, se agită înainte de utilizarea sau prelevarea dozei.
Picăturile nazale trebuie utilizate după ce pacientul își suflă nasul.
Pacientul trebuie instruit să își încline capul pe spate în timp ce stă în poziție verticală; dacă stă întins pe pat, pacientul trebuie să își atârne capul pe marginea patului. Pacientul trebuie să instileze picăturile în fiecare nară și să își țină capul înclinat pe spate câteva minute, pentru a permite medicamentului să se distribuie în nas(35).
Picăturile oculare se manipulează cu mâinile curate și se instilează în sacul conjunctival inferior. Dacă se utilizează mai mult de un medicament cu administrare oftalmică, administrările se fac la intervale de cel puțin 15 minute. Se va evita atingerea vârfului picurătorului de pleoape sau nări, de țesuturi învecinate sau alte suprafețe. Nu se utilizează același flacon pentru aplicare nazală și oftalmică(38).
Pentru prevenirea rinitelor alergice și a altor afecțiuni alergice este esențial să fie luate măsuri de limitare a contactului cu alergenii. Este important ca farmacistul să poată consilia pacienții alergici în această privință și să insiste asupra respectării acestor precauții. Astfel, persoanele alergice la polen trebuie ca pe parcursul sezonului în care e prezent polenul să țină geamurile și ușile încăperilor închise, să folosească aparate de aer condiționat care să recircule aerul din încăpere și să evite ventilatoarele care introduc aer de afară; pe cât posibil, alergicii la polen trebuie să evite activitățile în aer liber în perioadele de vârf ale prezenței polenului și să facă duș, să se spele pe cap și să schimbe hainele după activități în afara casei; de asemenea, se recomandă ca rufele să nu fie uscate în aer liber. Pentru reducerea expunerii la mucegaiuri, pe lângă măsurile amintite mai sus, se recomandă ca alergicii să evite plimbările pe peluze netunse, să evite lucrul cu compost sau sol uscat și să nu grebleze frunze. Suprafețele interioare trebuie curățate de mucegaiuri, toate sursele de apă din interior trebuie să nu picure și se recomandă ca umiditatea interioară să fie păstrată sub 50%. În cazul alergicilor la praful de casă, se recomandă folosirea unor huse de perne și de saltele impermeabile la alergeni; lenjeria de pat trebuie spălată cu apă fierbinte săptămânal; jucăriile plușate nu trebuie ținute în dormitor; se recomandă renunțarea la covoare și la mobilă tapițată cu materiale care se pot îmbâcsi; umiditatea încăperilor este bine să fie păstrată sub 50%. Persoanele alergice la alergeni proveniți de la animale de casă trebuie să nu permită accesul animalelor în dormitor, pe covoare sau pe mobilele tapițate și să mențină o bună igienă a animalului. Pentru evitarea alergiilor la materii provenite de la gândacii de bucătărie, mâncarea și deșeurile menajere trebuie păstrate în recipiente bine închise, gunoiul trebuie evacuat regulat, vasele trebuie spălate imediat după utilizare și insectele prezente trebuie exterminate. Toate persoanele alergice nu trebuie să se expună la fum de țigară și la alte surse de fum(19).
Rolul farmacistului în consilierea medicației antialergice este extrem de important, deoarece multe dintre medicamentele folosite în tratamentul simptomatic al diferitelor manifestări alergice sunt medicamente care se eliberează fără prescripție medicală (OTC). De aceea, de multe ori farmacistul este singurul profesionist în domeniul sănătății care identifică alergia pacientului și recomandă tratament. Este esențială anamneza, cu identificarea rapidă a simptomelor alergice prezente și a altor probleme de sănătate ale pacientului. Foarte important este de aflat ce alte medicamente asociate ia pacientul, pentru a evita eventuale interacțiuni medicamentoase nedorite. Farmacistul trebuie apoi să consilieze folosirea produsului medicamentos pe care îl recomandă și să se asigure că pacientul a înțeles și îl va folosi corect. Și, nu în ultimă instanță, farmacistul trebuie să facă recomandări privind comportamentele care îi vor permite pacientului să își controleze optim afecțiunea alergică și să continue o viață cât mai aproape de normal.
Bibliografie
- Pawankar R, Canonica GW, Holgate S, Lockey R. WAO White Book on Allergy 2011-2012: Executive Summary: World Allergy Organization; 2011.
- Delves P. www.merckmanuals.com. [Online].; 2016 [cited 2017 April 25. Available from: HYPERLINK „http://www.merckmanuals.com/professional/immunology-allergic-disorders/allergic,-autoimmune,-and-other-hypersensitivity-disorders“ http://www.merckmanuals.com/professional/immunology-allergic-disorders/allergic,-autoimmune,-and-other-hypersensitivity-disorders.
- Pavelescu M, Hrișcu A. Farmacologia inflamației, bolilor reumatice și bolilor alergice. In Cristea AN. Tratat de Farmacologie; 2005.
- Middleton R. Anaphylaxis and Drug Allergies. In Alldredge B, Corelli R, Ernst M, Guglielmo J. Koda-Kimble and Young’ Applied Therapeutics – The Clinical Use of Drugs.: Wolters Kluver; 2012.
- ANMDM. Tavegyl – Rezumatul Caracteristicilor Produsului; 2016.
- ANMDM. Emetostop – Rezumatul Caracteristicilor Produsului; 2015.
- ANMDM. Romergan – Rezumatul Caracteristicilor Produsului; 2007.
- ANMDM. Calmaben – Rezumatul Caracteristicilor Produsului; 2015.
- ANMDM. Peritol – Rezumatul Caracteristicilor Produsului; 2014.
- ANMDM. Zyrtec – Rezumatul Caracteristicilor Produsului; 2012.
- ANMDM. Xyzal – Rezumatul Caracteristicilor Produsului; 2015.
- ANMDM. Claritine sirop – Rezumatul Caracteristicilor Produsului; 2015.
- EMA. Aerius – Rezumatul Caracteristicilor Produsului; 2015.
- ANMDM. Tamalis – Rezumatul Caracteristicilor Produsului; 2014.
- ANMDM. Borenar – Rezumatul Caracteristicilor Produsului; 2016.
- ANMDM. Fenistil – Rezumatul Caracteristicilor Produsului; 2015.
- ANMDM. Rival – Rezumatul Caracteristicilor Produsului; 2010.
- EMA. Aerinaze – Rezumatul Caracteristicilor Produsului; 2014.
- May R, Smith P. Allergic Rhinitis. In DiPiro J, Robert T, Yee G, editors..: McGraw-Hill; 2014.
- ANMDM. Vibrocil Duo – Rezumatul Caracteristicilor Produsului; 2015.
- ANMDM. Alustal – Rezumatul Caracteristicilor Produsului; 2016.
- ANMDM. Staloral – Rezumatul Caracteristicilor Produsului; 2016.
- ANMDM. Oralair – Rezumatul Caracteristicilor Produsului; 2015.
- ANMDM. Rinoclenil – Rezumatul Caracteristicilor Produsului; 2011.
- ANMDM. Rhinocort Aqua – Rezumatul Caracteristicilor Produsului; 2012.
- ANMDM. Pivalone – Rezumatul Caracteristicilor Produsului; 2011.
- ANMDM. Nasonex – Rezumatul Caracteristicilor Produsului.; 2015.
- ANMDM. Flixonase – Rezumatul Caracteristicilor Produsului; 2015.
- EMA. Avamys – Rezumatul Caracteristicilor Produsului; 2016.
- ANMDM. Dymista – Rezumatul Caracteristicilor Produsului; 2015.
- ANMDM. Biorinil – Rezumatul Caracteristicilor Produsului; 2015.
- ANMDM. Bixtonim – Rezumatul Caracteristicilor Produsului; 2006.
- ANMDM. Allergodil – Rezumatul Caracteristicilor Produsului; 2007.
- ANMDM. Vibrocil gel – Rezumatul Caracteristicilor Produsului; 2014.
- ANMDM. Vibrocil picături nazale – Rezumatul Caracteristicilor Produsului; 2014.
- ANMDM. Vibrocil spray nazal – Rezumatul Caracteristicilor Produsului; 2014.
- Edwards A, Holgate S. The Chromones: Cromolyn Sodium and Nedocromil Sodium. In Adkinson F, Bochner B, Burks W, Busse W, Holgate S, Lemanske RJ,OR. Middleton’s Allergy Principles and Practice.: Elsevier Saunders; 2014.
- ANMDM. Alergorom- Rezumatul Caracteristicilor Produsului; 2011.
- ANMDM. Allergodil pic. oft. – Rezumatul Caracteristicilor Produsului; 2008.
- ANMDM. SIngulair – Rezumatul Caracteristicilor Produsului; 2014.
- EMA. Xolair – Rezumatul Caracteristicilor Produsului; 2016.
- ANMDM. EpiPen – Rezumatul Caracteristicilor Produsului; 2016.
- EMA. Firazyr – Rezumatul Caracteristicilor Produsului; 2017.
- Kumar Y, Bhatia A. Immunopathogenesis of Allergic Disorders: Current Concepts. Expert Review of Clinical Immunology. 2013; 9(3): p. 211-216.
- ANMDM. Claritine – Rezumatul Caracteristicilor Produsului; 2015.
Articole din ediţiile anterioare
Alergeni alimentari
Alergia alimentară este o afecţiune care poate duce la o morbiditate considerabilă, are un impact negativ asupra calităţii vieţii şi poate implica ...
Farmacoterapia depresiei la pacientul vârstnic
Depresia sau episodul depresiv reprezintă o tulburare patologică afectivă, caracterizată prin prezenţa unor diferite simptome emoționale, fizice, c...
Ambrozia – cauză a alergiilor severe
Ambrozia (Ambrosia artemisiifolia L.) este o plantă invazivă care, din cauza schimbărilor climatice (veri din ce în ce mai uscate), a înregistrat o...
Terapia imunosupresivă după transplantul de organ solid
Transplantul de organe solide este adesea salvator de viaţă. Transplantarea unei grefe diferite genetic de organismul transplantatului determină ră...