Enteral nutritional support is more often used than parenteral nutrition because it is more risk-free and easier to implement. Since malnutrition decreases the chances of recovering from illness, nutritional support favors and hastens healing. Enteral nutrition refers to both special foods (dense liquid preparations or enriched with different nutrients), but also to special formulas, intended for administration by tube feeding. If the expected duration of use of enteral nutrition is several weeks, the most commonly used is the naso-gastric tube. If the duration is longer, a gastrostome or a jejunostoma is mounted. Enteral formulas differ in terms of energy intake and carbohydrates, lipides, proteins and other elements (immunonutrients, vitamins, minerals, etc.). The most frequently used formulas are the polymeric ones. Special physiological situations can benefit from specific enteral formulas (for example, formulas with lower content in carbohydrates used in diabetes). Enteral nutrition may be accompanied by mechanical, gastrointestinal, metabolic or infectious complications.
Suportul nutriţional. Nutriţia enterală (2)
Nutrition support. Enteral nutrition (2)
First published: 25 septembrie 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/FARM.189.4.2019.2535
Abstract
Rezumat
Suportul nutriţional enteral este mai des utilizat decât cel parenteral, pentru că e mai lipsit de riscuri şi mai uşor de realizat. Deoarece malnutriţia scade şansele de recuperare a organismului bolnav, suportul nutriţional favorizează şi grăbeşte vindecarea.
Suportul nutriţional enteral se referă atât la alimente speciale (pasate sau îmbogăţite cu diferiţi nutrienţi), cât şi la formule speciale, destinate administrării pe sondă. Dacă durata preconizată de folosire a nutriţiei enterale este de câteva săptămâni, varianta cea mai folosită este sonda nazogastrică. Dacă durata e mai mare, se montează o gastrostomă sau o jejunostomă. Formulele enterale diferă în ceea ce priveşte aportul energetic şi compoziţia în glucide, lipide, proteine şi alte elemente (imunonutrienţi, vitamine, minerale etc.). Cel mai frecvent se folosesc formulele polimerice. Situaţiile fiziologice speciale pot beneficia de formule enterale specifice (de exemplu, formule cu conţinut mai scăzut în glucide, folosite în diabet). Nutriţia enterală poate fi însoţită de complicaţii mecanice, gastrointestinale, metabolice sau infecţioase.
Această a doua parte a lucrării destinate suportului nutriţional se referă la suportul nutriţional enteral. În această categorie intră dietele orale cu alimente pregătite într-un fel special (alimente pasate, piureuri, supe îngroşate) sau suplimente (alimente fortificate, snackuri speciale), dar şi hrănirea pe sondă (engl., tube feeding). De cele mai multe ori, termenul nutriţie enterală se referă la suportul nutriţional administrat cu ajutorul unei sonde la nivelul stomacului, duodenului sau jejunului.
În cazul pacienţilor care nu se pot hrăni prin procesul natural de alimentaţie, nutriţia enterală este varianta preferată, cu condiţia ca tractul digestiv să fie funcţional.
Planul nutriţional
Planul nutriţional este o schemă individualizată pentru terapia nutriţională, fiind bazat pe rezultatele unei atente evaluări a necesarului nutriţional şi dezvoltat pentru a îndeplini nevoile specifice ale pacientului(1).
Planul nutriţional cuprinde informaţii despre:
-
necesarul energetic, de nutrienţi şi lichide;
-
obiectivele nutriţionale măsurabile, pe termen scurt şi lung;
-
cea mai potrivită cale de administrare şi tipul de acces;
-
durata anticipată de administrare;
-
evaluarea eficacităţii şi siguranţei terapiei (parametrii de monitorizat);
-
externare şi continuarea terapiei acasă, dacă este cazul(1).
Pentru stabilirea necesarului nutriţional, cititorul este rugat să revadă prima parte a acestei serii de articole(2).
Nutriţia enterală versus nutriţia parenterală
Comparativ cu nutriţia parenterală, nutriţia enterală are unele avantaje. Nutriţia enterală păstrează funcţia de barieră imună a tractului digestiv, împiedicând trecerea bacteriilor şi endotoxinelor din lumenul intestinal în sistemul limfatic şi apoi în circulaţia generală, cu scăderea consecutivă a riscului de infecţii. Nutriţia enterală e asociată cu mai puţine complicaţii decât nutriţia parenterală, având risc mai mic de a produce hiperglicemie. Cel mai frecvent, reacţiile adverse ale nutriţiei enterale sunt tulburări gastrointestinale, pe când nutriţia parenterală are complicaţii potenţial severe precum pneumotoraxul, abcesele intraabdominale sau sepsisul consecutiv cateterizării. Nutriţia enterală e mai ieftină, în general formulele enterale fiind mai uşor de preparat decât cele destinate a fi administrate i.v. Procedurile de plasare a sondei sunt în general mai puţin riscante decât cele de plasare a cateterelor intravenoase, iar monitorizarea pacienţilor este mai facilă(3).
Nutriţia enterală se foloseşte în anorexie prelungită, în stări prelungite de subnutriţie, în comă, în insuficienţă hepatică severă, în traumatisme ale capului şi gâtului care fac imposibilă alimentaţia orală, precum şi în stări metabolice crescute, cum ar fi cele din arsuri extinse. Mai multe indicaţii ale nutriţiei enterale sunt prezentate în tabelul 1.

Nutriţia enterală este contraindicată sau trebuie făcută cu precauţie în pancreatită hemoragică sau necrozantă severă, enterocolită necrozantă, peritonită difuză, obstrucţii ale intestinului subţire, ileus paralitic, instabilitate hemodinamică severă, fistule enterocutanate, diaree severă, malabsorbţie severă, hemoragie gastrointestinală severă sau vomă intratabilă(3).
Proceduri de nutriţie enterală
Procedurile de nutriţie enterală diferă prin locurile de introducere a sondei şi prin nivelurile până la care aceasta ajunge. Decizia se ia în funcţie de durata preconizată de folosire a nutriţiei enterale, de porţiunea sau procesul gastrointestinal afectate şi de riscul de aspiraţie.
Dacă durata de administrare a nutriţiei enterale este mai mică de 4-6 săptămâni, se folosesc sonde nazogastrice sau nazoduodenale, care sunt tuburi subţiri de poliuretan sau de silicon. Dacă traume sau deformări anatomice la nivelul nasului nu permit introducerea sondei, se folosesc sonde orogastrice sau oroenterice(4).
Calea nazogastrică este cea mai comună, sonda putând fi montată de asistenta medicală la patul bolnavului. Tubuşorul se fixează cu leucoplast pentru securizare, la nivelul nasului sau al obrazului.
Sondele nazale sunt asociate cu risc de traumă a mucoasei nazofaringiene; pot apărea sinuzite, faringite, otite medii sau incompetenţă a sfincterului esofagian inferior. Riscul de plasare la nivel pulmonar a sondei este scăzut, iar confirmarea radiologică a plasării capătului terminal al sondei la nivel digestiv este importantă la pacienţii inconştienţi. Dislocarea sondei este o complicaţie mecanică care poate apărea în aproximativ o treime din cazuri(5).
Dacă durata preconizată a hrănirii artificiale este mai mare, se preferă montarea chirurgicală, laparoscopică sau prin acces percutan, sub supraveghere endoscopică sau radiologică, a unei sonde prin incizie la nivelul peretelui abdominal, cu realizarea unei gastrostome sau a unei jejunostome(4). Gastrostomia şi jejunostomia permit montarea unor sonde mai largi, care au risc mai scăzut de a se înfunda, însă pot duce la complicaţii la locul de inserţiei (infecţii, iritaţii)(3).
Montarea prin procedură percutanată este mai rapidă şi mai puţin costisitoare. Contraindicaţiile relative ale procedurilor percutanate apar în caz de obezitate abdominală sau ascită masivă, dializă peritoneală, coagulopatii, varice gastrice, hipertensiune portală, hepatomegalie, procese infiltrative sau neoplazice implicând peretele abdominal(5). Complicaţiile majore, precum aspiraţia, peritonita, hemoragiile interne, fistulele gastrocutanate, fasciita necrozantă sau perforaţia gastrică, sunt rare(5).
Cel mai frecvent se folosesc sondele gastrice, cu condiţia ca reflexul faringian al pacientului să fie păstrat şi capacitatea de golire a stomacului să nu fie afectată, pentru a evita acumularea formulei la acest nivel. Alimentele ajunse în stomac declanşează procesele fiziologice de digestie. Administrarea la nivelul stomacului, care funcţionează ca un rezervor, se poate face intermitent (în bolus sau lent) sau continuu, spre deosebire de administrarea la nivel intestinal, care trebuie să fie continuă(4). Plasarea sondei la nivel stomacal este asociată cu un risc mai mare de aspiraţie pulmonară decât plasarea la nivel intestinal(3).

Administrarea formulei se poate face cu ajutorul unei seringi, prin intermediul gravitaţiei sau folosind o pompă de infuzare. Administrarea formulei poate fi continuă, ciclică (infuzare continuă pe parcursul câtorva ore din zi), intermitentă (infuzare pe parcursul a 20-60 de minute) sau în bolus (administrare în 5-16 minute)(6). Volumele administrate diferă în funcţie de tehnica folosită; de exemplu, în bolus sau în administrare intermitentă, la o masă se infuzează 240-480 ml(3).

Formule pentru nutriţie enterală
Se folosesc formule standard şi formule cu destinaţii speciale. Formulele speciale pentru anumite situaţii patologice (boli renale, diabet, boli hepatice) sunt mai scumpe decât cele standard, iar până în prezent studiile clinice nu au furnizat rezultate convingătoare care să susţină superioritatea acestora în termeni de rezultate mai bune asupra pacienţilor comparativ cu formulele standard(3).
Compoziţia formulelor enterale
Formule polimerice şi formule oligomerice
Majoritatea formulelor enterale sunt formule polimerice, adică conţin macronutrienţii în forme cât mai intacte. În formulele oligomerice se găsesc forme mai simple ale nutrienţilor (de exemplu, predomină peptidele şi/sau aminoacizii, iar conţinutul în proteine este mai scăzut); formulele oligomerice se preferă în cazul pacienţilor cu disfuncţii gastrointestinale, deoarece sunt mai bine tolerate de către aceştia(3).
Aport energetic
Densitatea calorică a formulelor enterale variază între 1 şi 2 kcal/ml. Formulele hipercalorice (peste 1,3-1,5 kcal/ml) au osmolalitate mai mare şi corespunzător mai puţină apă; ele se folosesc la pacienţii care au restricţii de apă şi la cei cu nevoi energetice crescute(3).
Conţinut proteic
Proteinele furnizează 4 kcal/g. Formulele standard de nutriţie enterală conţin proteine care furnizează aproximativ 20% din energie. Pentru pacienţii cu nevoi proteice crescute, precum cei supuşi unui stres intens, se folosesc formule cu conţinut proteic mai mare, în care proteinele furnizează până la 25% din energie. Pentru cei cu restricţii proteice (cum a fi cei cu boli cronice de rinichi) se folosesc formule sărace în proteine, în care acestea furnizează maximum 10% din energia totală a formulei(3).
Conţinut glucidic
Un gram de glucide furnizează 4 kcal. Maltodextrina, obţinută prin hidroliza parţială a amidonului, este cel mai uzual carbohidrat din formulele enterale; maltodextrina este uşor digerabilă. Siropul de porumb furnizează şi el amidon hidrolizat, folosit în preparatele pentru nutriţie enterală. Produsele care conţin carbohidraţi mai simpli au osmolalitate mai mare(3).
Conţinut lipidic
Lipidele sunt substanţele care furnizează cea mai mare cantitate de energie, 9 kcal/g. Formulele enterale conţin atât trigliceride cu lanţ lung, cât şi trigliceride cu lanţ mediu, mai uşor absorbabile. Uleiul de porumb sau cel de soia sunt în mod uzual folosite pentru formularea preparatelor destinate nutriţiei enterale, furnizând mai ales acizi graşi omega-6 polinesaturaţi. Uleiul de peşte conţine acizi omega-3 (acid eicosapentaenoic şi acid docosahexaenoic); aceştia au proprietăţi imunomodulatoare şi antiinflamatoare, deoarece produc scăderea sintezei de prostaglandine, leucotriene proinflamatorii şi citokine precum TNF-a, Il-6 şi IL-8(7). Atât acidul linoleic (un acid gras omega-6), cât şi acidul a-linolenic (un acid gras omega-3) sunt acizi graşi pe care organismul uman nu îi poate sintetiza, de aceea pentru a preveni instalarea deficitului de acizi graşi esenţiali (manifestat prin dermatită, alopecie, vindecare întârziată a rănilor, trombocitopenie şi anemie), formulele enterale conţin între 1% şi 4% acizi graşi esenţiali. Uleiul de floarea-soarelui şi uleiul de canola, conţinute în unele preparate pentru nutriţie enterală, conţin cantităţi mai mari de acizi graşi mononesaturaţi(3).
Fibre
Unele formule pentru nutriţie enterală conţin fibre. Fibrele insolubile au efect osmotic, atrag apa în intestin, scad timpul de tranzit şi previn constipaţia. Fibrele solubile (de exemplu, din ovăz), pe lângă faptul că prelungesc timpul de golire a stomacului, scad colesterolemia, reglează glicemia şi controlează diareea. Uzual se folosesc fibrele solubile şi insolubile din soia(3).
Fructooligozaharidele (FOS) sunt fibre care străbat nedigerate stomacul şi intestinul subţire, ajungând intacte la nivelul colonului, unde sunt transformate de către bacteriile de la acest nivel în acizi graşi cu lanţ scurt (butirat, propionat, acetat), prebiotice care servesc drept sursă de energie pentru flora normală a colonului(3).
Reacţiile adverse pe care le pot determina fibrele sunt balonarea şi distensia abdominală, cu disconfort gastrointestinal. De aceea, formulele enterale cu fibre se evită după operaţii la nivelul abdomenului(3).
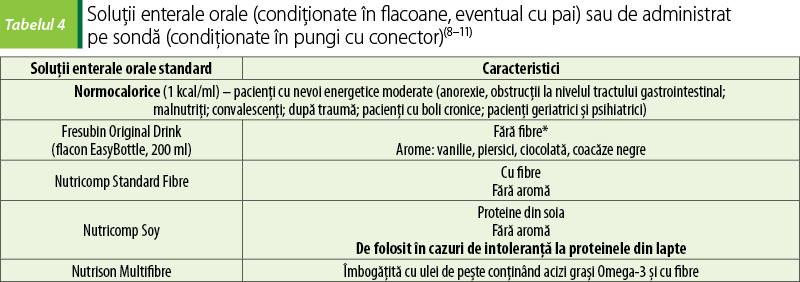
Vitamine şi minerale
Majoritatea formulelor pentru nutriţie enterală conţin vitamine şi minerale (electroliţi şi oligoelemente), în cantităţi echivalente cu doza zilnică recomandată. Formulele destinate pacienţilor cu boli cronice de rinichi au cantităţi mai mici de electroliţi(3).
Formule pentru pacienţi cu traume majore sau cu stres metabolic crescut
Aceşti pacienţi au nevoi energetice crescute, aşa că de regulă li se administrează formule hipercalorice, care furnizează 1,5-2 kcal/ml(3).
Deoarece, la pacienţii critici, aminoacizii cu lanţ ramificat din muşchi devin principala sursă de energie, pentru a preveni distrugerea musculară, acestora li se administrează formule bogate în aminoacizi cu lanţ ramificat (leucină, izoleucină, valină). Cantitatea de proteine conţinută în produsele de nutriţie enterală destinate acestei categorii de pacienţi este mai mare, pentru că ei au un necesar proteic mai ridicat(3).
Pentru ca malabsorbţia care se poate instala la pacienţii critici să nu afecteze procesul de hrănire enterală, la aceştia se pot folosi formulele oligomerice, mai uşor absorbabile(3).
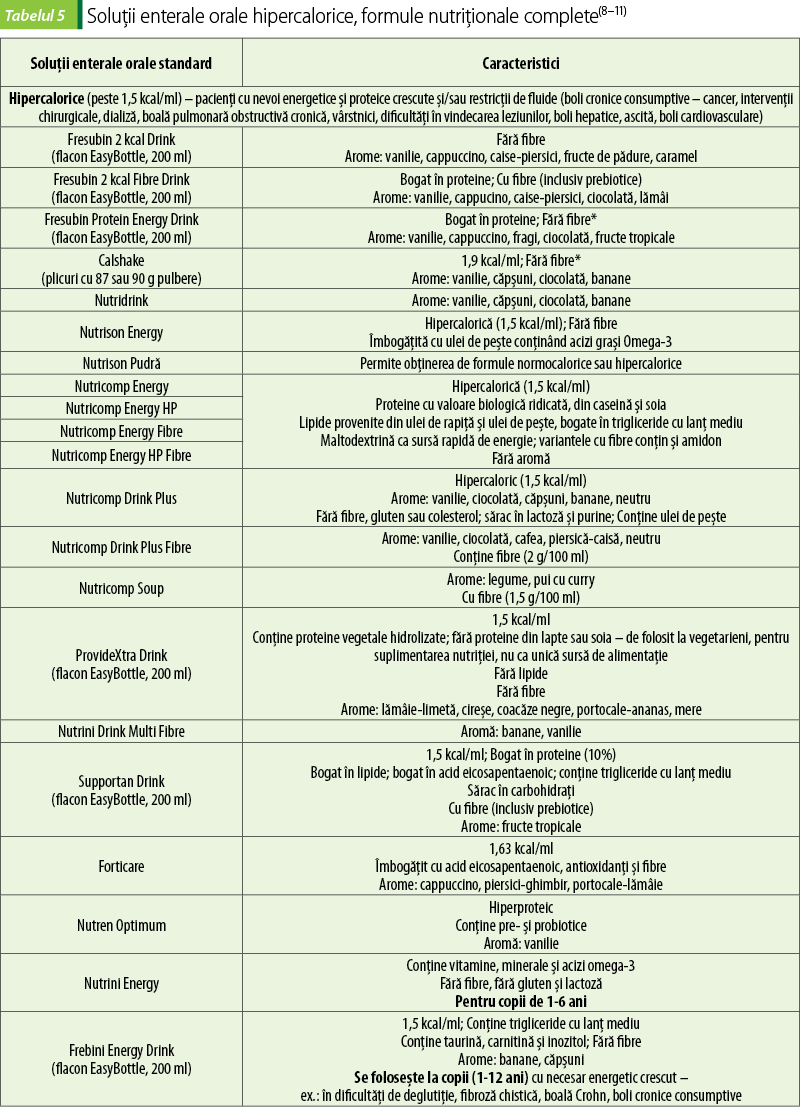
Mai recent, în formulele destinate pacienţilor cu traume majore sau cu stres metabolic ridicat au fost incluse substanţe care să sprijine funcţia imună: arginină, glutamină, acizi omega-3, antioxidanţi (vitamina C, vitamina E, beta-caroten). Imunonutriţia poate fi folosită cu rezultate bune la pacienţi după intervenţii chirurgicale mari, cu traume severe, cu arsuri, la cei cu cancere ale capului sau gâtului şi la cei ventilaţi mecanic(12–14).
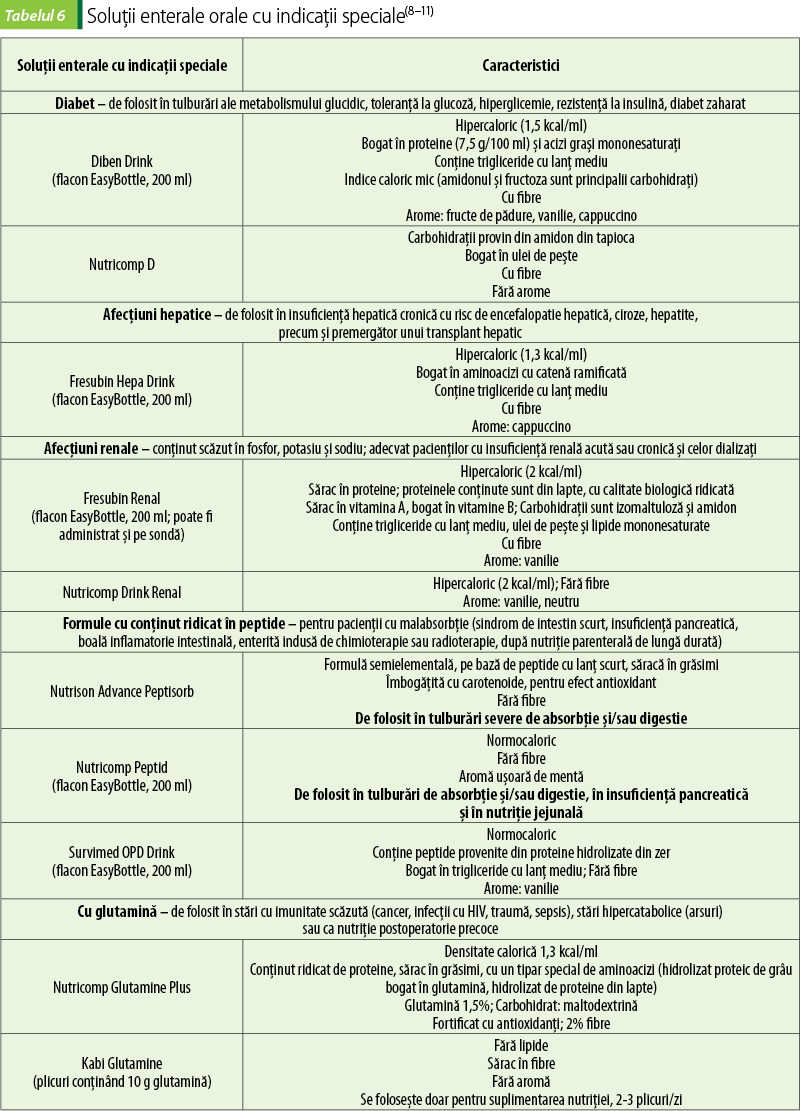
Formule pentru diabetici
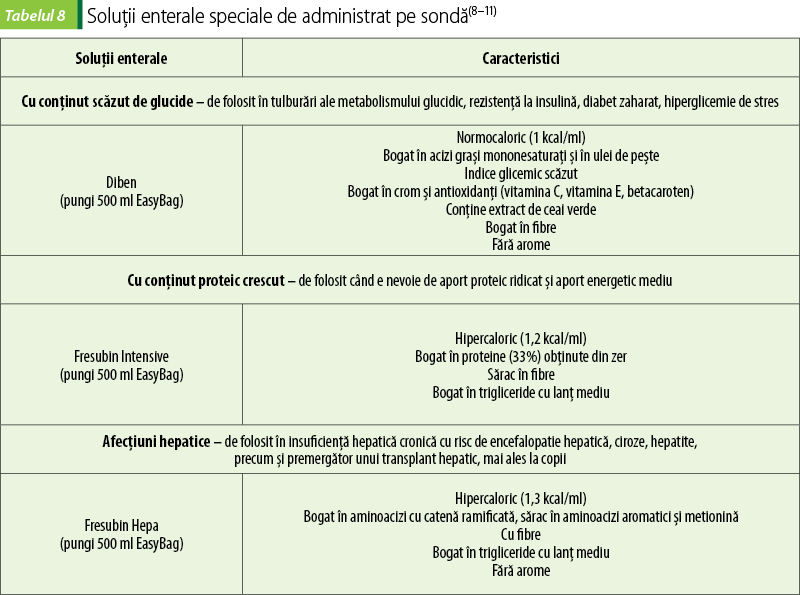
Formulele enterale pentru diabetici sau pentru pacienţii cu hiperglicemie indusă de stres sunt mai bogate în lipide şi mai sărace în carbohidraţi. Se preferă folosirea carbohidraţilor cu indice glicemic scăzut. Conţin fibre solubile, pentru că acestea contribuie la reglarea glicemiei(3).
Indiferent ce formulă se foloseşte, la aceste categorii de pacienţi este important să se evite hrănirea excesivă, iar glicemia să fie atent monitorizată şi controlată prin administrarea adecvată de insulină(3).
Formule pentru pacienţi cu probleme pulmonare
Formulele folosite la pacienţii cu boală pulmonară obstructivă cronică sau la cei ventilaţi mecanic conţin cantităţi mai mari de lipide decât cele standard (aproximativ jumătate din energie este furnizată de lipide). Pacienţii cu probleme pulmonare au un grad mai mare de retenţie a dioxidului de carbon, de aceea la ei se preferă ca, în urma metabolizării nutrienţilor, să se obţină cât mai puţin dioxid de carbon, pentru a nu-i supraîncărca cu acesta. Cum prin arderea lipidelor se formează mai puţin dioxid de carbon decât prin arderea carbohidraţilor, preparatele de nutriţie clinică destinate acestor pacienţi sunt formulate astfel încât să fie mai bogate în lipide(3).
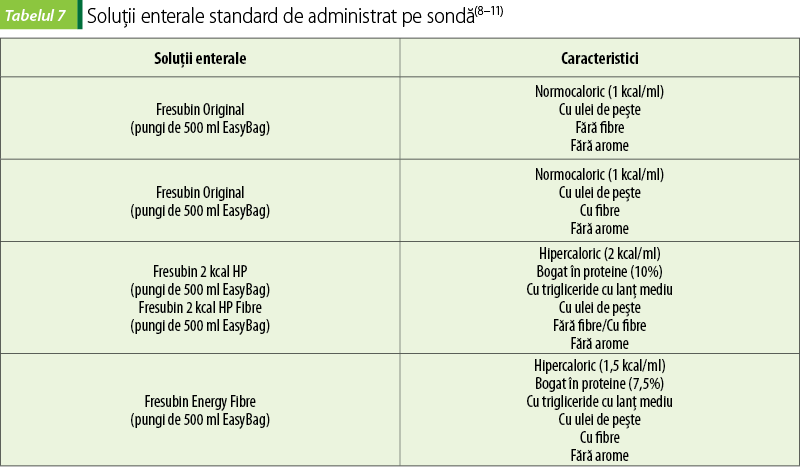
Formule pentru pacienţi cu disfuncţii renale
În insuficienţa renală se folosesc formule de nutriţie enterală hipercalorice, pentru a nu supraîncărca cu apă aceşti pacienţi care au restricţii de fluide. Conţinutul în electroliţi al formulelor folosite trebuie să fie mai mic, pentru a evita acumularea acestora în organism. Pacienţii care nu fac încă dializă trebuie să primească formule cu conţinut proteic mai scăzut. Pacienţii dializaţi pot primi formule bogate în proteine, deoarece eliminarea compuşilor azotaţi prin dializă, precum şi stresul hipermetabolic asociat insuficienţei renale acute cresc necesarul proteic(3).
Formule pentru pacienţi cu disfuncţii hepatice
Modificările metabolice provocate de lezarea hepatică fac ca pacienţii afectaţi să aibă niveluri plasmatice mici de aminoacizi cu lanţ ramificat (leucină, izoleucină, valină) şi mari de aminoacizi aromatici (fenilalanină, tirozină). De aceea, formulele de nutriţie enterală conţin cantităţi mai mari de aminoacizi cu lanţ ramificat, în detrimentul aminoacizilor aromatici, ceea ce protejează faţă de dezvoltarea encefalopatiei hepatice(3).
Formule pentru pacienţii cu răni sau cu ulcere de decubit
Pacienţii cu arsuri severe sau cu ulcere de decubit necesită pentru vindecarea rănilor cantităţi mai mari de proteine. De asemenea, şi necesarul lor energetic e mai mare. De aceea, formulele enterale preferate sunt hipercalorice, hiperproteice. Formulele speciale destinate acestor categorii de pacienţi conţin cantităţi mai mari de antioxidanţi şi de zinc(3).
Complicaţii ale nutriţiei enterale
Complicaţii mecanice
Înfundarea sondei este una dintre complicaţiile cele mai frecvente asociate nutriţiei enterale. Tuburile mai subţiri sunt mai frecvent afectate de astfel de ocluzii. Înfundarea se poate datora formulei, care se aglomerează şi se întăreşte, sau diferitelor medicamente care sunt şi ele administrate pe sondă. De aceea se recomandă ca înaintea, în timpul şi după administrarea medicamentelor sonda să fie bine spălată. Dacă se practică hrănirea intermitentă, după administrarea formulei pe sondă trebuie introdusă apă. Dislocarea ocluziilor apărute se poate face cu soluţii de enzime pancreatice şi bicarbonat de sodiu, din kituri speciale(3).
Dislocarea sondei este o altă complicaţie tehnică care poate apărea. Atunci când capătul sondei plasat iniţial gastric sau intestinal ajunge la nivelul plămânului, se pot instala pneumonia sau pneumotoraxul. Aspiraţia este un alt risc asociat nutriţiei enterale.
Complicaţii gastrointestinale
Complicaţiile gastrointestinale sunt cele mai frecvente complicaţii cauzate de nutriţia enterală. Diareea poate să apară ca urmare a malabsorbţiei componentelor nutritive din formulă, dar şi ca urmare a unui ritm de administrare prea rapid, osmolalităţii ridicate a formulei (mai ales a formulelor cu nutrienţi mai procesaţi), conţinutului în fibre insolubile, intoleranţei la lactoză sau contaminării bacteriene(15).
Constipaţia poate şi ea să apară, ca urmare a deshidratării, repausului prelungit la pat asociat situaţiilor care necesită suport nutriţional enteral, lipsei fibrelor din dietă (dacă se folosesc formule fără fibre) sau a unor medicamente administrate pe sondă(3).
Complicaţii infecţioase
Pneumonia de aspiraţie şi infecţiile produse de microorganismele care pot contamina formula sunt complicaţii infecţioase care pot apărea după nutriţia enterală(6).
Complicaţii metabolice
Pacienţii trebuie monitorizaţi pentru a preveni dezechilibrele hidroelectrolitice şi hiperglicemia. Nutriţia enterală poate avea drept complicaţii atât deshidratarea, cât şi hiperhidratarea. Deshidratarea se poate datora atât pierderii crescute de fluide, cât şi aportului insuficient, când se folosesc formule enterale hipercalorice. Hiperhidratarea se manifestă cu creşterea greutăţii corporale, edeme ale extremităţilor şi raluri pulmonare şi este periculoasă mai ales în cazul pacienţilor cu insuficienţă renală sau cardiacă; se impune folosirea unei formule cu densitate calorică mai mare şi a diureticelor(3).
Uneori pot apărea hipopotasemia, hipomagnesemia şi hipofosfatemia, precum şi tulburări ale homeostaziei sodiului.
Hiperglicemia poate apărea dacă se administrează exces de formulă enterală sau la pacienţii critici, al căror metabolism e predispus către hiperglicemie(15).
Monitorizarea pacienţilor care primesc nutriţie enterală
Pacienţii hrăniţi artificial pe cale enterală trebuie monitorizaţi în funcţie de gravitatea situaţiei lor clinice şi de scopul administrării nutriţiei enterale. Inspectarea vizuală a integrităţii sondei la locul de intrare se face frecvent. La pacienţii critici se monitorizează la câteva ore semnele vitale. Se monitorizează în permanenţă frecvenţa şi consistenţa scaunelor, distensia abdominală şi reziduul gastric, care denotă capacitatea de golire a stomacului. Cel puţin săptămânal, pacienţii care primesc nutriţie enterală trebuie cântăriţi. Se monitorizează la 1-3 luni electroliţii serici, glicemia, creatinina serică, ureea sangvină, nivelurile serice de calciu, magneziu şi fosfaţi, testele funcţionale hepatice(3).
Farmacistul trebuie să cunoască tehnicile de nutriţie enterală, produsele destinate nutriţiei enterale şi riscurile asociate acesteia, pentru a putea consilia medicii şi pacienţii în privinţa alegerii adecvate a suportului nutriţional.
Bibliografie
- Cederholm T, Barazzoni R, Austin P, Ballmer P, Biolo G, Bischoff SC, et al. ESPEN guidelines on definitions and terminology of clinical nutrition. Clin Nutr. 2017;36(1):49–64.
- Marineci CD, Ştefănescu E, Chiriţă C. Suportul nutriţional. Nutriţia parenterală(1). Farmacist.ro. 2019;188(3):9–20.
- Miller SJ. Enteral Nutrition. In: Chisholm-Burns M, Schwinghammer T, Wells B, Malone P, DiPiro J, Kolesar JM, editors. Pharmacotherapy Principles and Practice. McGraw-Hill; 2016.
- Thomas DR. Nutritional Support. Merck Manual. Professional Version. 2018. Available from: https://www.merckmanuals.com/professional/nutritional-disorders/nutritional-support
- Rollins CJ, Baggs JH. Adult Enteral Nutrition. In: Alldredge BK, Corelli RL, Ernst ME, Guglielmo JB, editors. Koda-Kimble and Youngs Applied Therapeutics The Clinical Use of Drugs. 10th ed. Lippincott Williams & Wilkins; 2012. p. 884–907.
- Kumpf VJ, Chessman KH. Enteral Nutrition. In: DiPiro JT, Talbert RL, Yee GC, Matzke GR, Wells BG, Posey LM, editors. Pharmacotherapy A Pathophysiologic Approach. 10th ed. McGraw-Hill; 2016.
- Grecu I, Ologoiu D, Grinţescu I. Nutriţia Clinică la Pacientul Critic. Recomandările Societăţii Române de ATI (SARTI) 2009 şi Societăţii Române de Nutriţie Parenterală (ROSPEN) 2009.
- Nutriţie enterală – Fresenius Kabi România. [accesat 2019 Aug 28]. https://www.fresenius-kabi.com/ro/produse/nutritie-enterala
- www.alimentespeciale.ro. [accesat 2019 Aug 28]. Available from: https://alimentespeciale.ro/alimente-pentru-afectiuni-oncologice/?p=2
- Nutricia. Advanced Medical Nutrition. [accesat 2019 Aug 28]. https://www.nutricia.com/en/advanced-medical-nutrition/products.html
- Enteral Nutrition. [accesat 2019 Aug 28] https://www.bbraun.com/en/products-and-therapies/product-catalog/nutrition/enteral-nutrition.html
- Weimann A, Braga M, Carli F, Higashiguchi T, Hübner M, Klek S, et al. ESPEN guideline: Clinical nutrition in surgery. Clin Nutr. 2017 doi.org/10.1016/j.clnu.2017.02.013
- Arends J, Bachmann P, Baracos V, Barthelemy N, Bertz H, Bozzetti F, et al. ESPEN guidelines on nutrition in cancer patients. Clin Nutr. 2017;36(1):11–48.
- Singer P, Blaser AR, Berger MM, Alhazzani W, Calder PC, Casaer MP, et al. ESPEN guideline on clinical nutrition in the intensive care unit. Clin Nutr. 2019;38(1):48–79.
- Rollins CJ, Baggs JH. Adult Enteral Nutrition. In: Zeind CS, Carvalho MG, editors. Applied therapeutics The clinical use of drugs. Wolters Kluwer Health; 2017.
Articole din ediţiile anterioare
Suportul nutriţional. Nutriţia parenterală (1)
Malnutriţia scade capacitatea organismului de a funcţiona corect şi de a se recupera din afecţiuni patologice. Când pacienţii nu îşi pot îndeplini ...