Disseminated intravascular coagulation (DIC) associated to pregnancy represents a rare event, with a potential fatal evolution: studies show a 0.03% to 0.35% incidence during pregnancy. It may be suspected during labor when is associated with either major bleeding, or thromboses. Here, we report two peculiar cases occurred before premature labor. Our purpose is to adapt the available laboratory tests into the clinical situation in order to obtain the best management. The first case, a 32-year-old para 6 woman at 34 weeks of pregnancy presented to the hospital with continuous vaginal bleeding, intrauterine fetal dead and acute abdominal pain. The second case, a-30-year-old para 3 parous presented to emergency room complaining of painful uterine contractions; at 30 minutes after the hospitalization the heart beat was no longer registered during non-stress fetal monitoring; continuous bleeding and uterine irritability followed. In both cases the fetus was extracted by Caesarean section due to maternal degradation and continuous bleeding; in the first case a Caesarean hysterectomy was performed due to uteroplacental apoplexy. Abnormal laboratory tests recorded during the surgical intervention: under 1 gram/dl of fibrinogen and thrombocytes between 50 and 100000/ml, PT and APTT growth. In both cases a red blood cell and plasma transfusion were performed, as well as volemic balancing. In both cases the outcome was favorable, the coagulation normalized in less than 8 hours from procedure.
In conclusion. DIC may also appear before labor in the third trimester when caused by uteroplacental apoplexy and antepartum fetal death. The clinical picture consisted in a pregnant woman presenting with persistent vaginal bleedings, stiff uterus and rapid deterioration of bodily function, requiring a prompt management which included laboratory test in order to differentiate a DIC diagnosis. In case of a low probability of DIC diagnosis, a multisciplinary team in an appropriate hospital with intensive care unit and laboratory can lead to a favorable outcome.
Coagularea intravasculară diseminată produsă la domiciliu în al treilea trimestru al sarcinii - două cazuri clinice
Severe disseminated intravascular coagulation produced at home in the third trimester of pregnancy - two case reports
First published: 20 martie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Gine.15.1.2017.489
Abstract
Rezumat
Coagularea intravasculară diseminată (CID), asociată sarcinii şi naşterii, este un eveniment rar, cu evoluţie potenţial fatală; studiile indică o incidenţă de 0,03% la 0,35% în timpul sarcinii. Poate fi suspectată în timpul travaliilor asociate cu hemoragii importante, care impun măsuri de reanimare şi de hemostază importante, sau în caz de tromboze. Prezentăm două cazuri speciale de CID apărută înaintea travaliului, înainte de termen. Scopul articolului este să revadă interpretarea analizelor de laborator în context clinic, pentru a optimiza conduita în această situaţie. Primul caz, o VI-pară de 32 de ani, cu sarcină de 34 de săptămâni, se prezintă la spital cu hemoragie vaginală continuă, făt mort antepartum şi dureri uterine continue. Al doilea caz, o III-pară de 30 de ani, care se prezintă la spital pentru contracţii uterine dureroase; la circa 30 de minute de la internare - la monitorizarea cardio-tocografică - se constată decesul fetal urmat de sângerare continuă şi uter apoplectic. În ambele cazuri fătul a fost extras prin operaţie cezariană, pentru degradarea maternă şi hemoragie ante- şi post-partum; în primul caz s-a practicat histerectomie de necesitate, din cauza aspectului apoplectic, peteşial al uterului şi a atoniei. Analizele de laborator în timpul intervenţiei chirurgicale au fost următoarele: fibrinogenul sub 1 gram/dl şi trombocite între 50 şi 100000/ml, creşteri ale PT şi APTT. În ambele cazuri s-a practicat transfuzie de masă eritrocitară şi de plasmă şi reechilibrare volemică. Evoluţia a fost favorabilă în ambele cazuri, normalizarea coagulării făcându-se în circa opt ore de la operaţie.
În concluzie. coagularea intravasculară diseminată poate apărea şi în trimestrul al treilea de sarcină, înainte de travaliu, în caz de apoplexie uterină şi moarte fetală intrauterină antepartum. Hemoragiile persistente pe cale vaginală, uterul de lemn şi degradarea stării generale a gravidei impun o conduită promptă şi adecvată, care include şi analize de laborator pentru a elimina CID. În situaţia puţin probabilă a apariţiei CID, o echipă multidisciplinară într-un spital adecvat, dotat cu secţie de Terapie Intensivă şi laborator de analize, va avea mari şanse de rezolvare favorabilă a cazului.
Introducere
Coagularea intravasculară diseminată (CID) în sarcină şi în travaliu creşte riscul de mortalitate şi morbiditate maternă şi fetală. Diagnosticarea rapidă corectă impune măsuri obstetricale şi de reanimare maternă care vor salva viaţa pacientei.
Cunoscută sub numele de coagulopatie de consum, coagularea intravasculară diseminată este un sindrom clinico-biologic complex, determinat de prezenţa hemoragiilor severe şi de apariţia trombilor în microcirculaţie. Se caracterizează prin activarea anormală sistemică a sistemului de coagulare a sângelui, creşterea sintezei hepatice a factorilor de coagulare, cu generarea şi depozitarea de fibrină, care au drept rezultat formarea de trombi în diferite organe, ceea ce conduce la dezvoltarea insuficienţei de organ (Lurie S. şi colab., 2000) sau scăderea fibrinolizei. Studiile indică o rată de 0,03-0,35% a coagulării intravasculare diseminate asociate sarcinii (Haram K. şi colab., 2016).
O statistică românească a cazurilor diagnosticate în sarcină sau în travaliu cu CID nu există, deoarece nu avem coduri separate în sistemul de culegere şi raportare a informaţiilor (DRG) pentru aceste patologii. CID poate să apară dintr-o varietate de cauze obstetricale: hemoragii peripartum (atonie uterină, laceraţii ale colului uterin sau vaginale, precum şi ruptura uterină), dezlipire de placentă normal inserată, preeclampsie, eclampsie, sindromul Hellp, hemoliză, creşterea enzimelor hepatice, numărul scăzut al trombocitelor, sindromul de fetus mort reţinut, produs de concepţie reţinut, infecţie intrauterină, embolism al lichidului amniotic şi ficat gras de sarcină (Offer Erez şi colab., 2015).
România a raportat la Organizaţia Mondială a Sănătăţii (OMS) o mortalitate de 1,1% la femeile aflate la vârsta de procreare. În 2015, în România s-au înregistrat 56 de cazuri de decese materne la 100000 de naşteri cu feţi vii, ceea ce reprezintă o scădere de 5,5 ori a mortalităţii materne faţă de 1990, când se raportaseră 390 de cazuri de decese materne la 100000 de naşteri (http://www.who.int/gho/publications/world_health_statistics/2016/whs2016_AnnexA_MaternalMortalit). Între 2003 şi 2009, prima cauză de mortalitate maternă, conform OMS, a fost hemoragia post-partum.
CID este o complicaţie cu potenţial mortal pentru mamă şi făt, diagnosticarea rapidă, adecvată, clinică şi biologică, ca şi managementul ei fiind salvatoare de viaţă.
De obicei, suspiciunea este clinică; nu există nicio analiză de laborator cu specificitate de 100%. Niciunul dintre factorii de risc citaţi anterior nu sunt asociaţi în 100% dintre cazuri cu CID.
Obiectivul studiului nostru este să raportăm două cazuri particulare, neobişnuite, de coagulare intravasculară diseminată produsă în al treilea trimestru al sarcinii, în afara travaliului.
Vom prezenta aceste două cazuri speciale şi conduita recomandată. Consimţământul pacientelor pentru publicare a fost obţinut.
Cazurile clinice
Cazul 1
O pacientă în vârstă de 32 de ani, cu studii medii, din mediul urban, VIII G, VI P, cu sarcină de 34 de săptămâni în evoluţie, nedispensarizată, se prezintă în clinica noastră pentru metroragii continue, în cantitate medie, de circa 30 de minute.
Din anamneză reiese faptul că gravida a acuzat la domiciliu dureri pelviabdominale, solicitând serviciul de urgenţă 112 cu două ore înainte de prezentarea la camera de gardă. Echipajul medical de urgenţă a constatat că gravida percepe durerile pelviabdominale însoţite de mişcări active fetale şi faptul că sarcina nu este la termen. În urma bilanţului clinic, pacientei i se administrează antispastice şi i se propune deplasarea la un spital de urgenţă. Pacienta refuză şi semnează refuzul pentru deplasarea la spitalul de urgenţă împreună cu echipajul medical. Tensiunea arterială la domiciliu a fost de 125/78 mmHg. Pacienta nu sângera, bătăile cordului fetal au fost auscultate.
După plecarea echipajului medical, gravida prezintă o stare lipotimică şi debutul hemoragiei pe cale vaginală.
Este adusă la camera de gardă de către aparţinători, prin mijloace proprii.
La camera de gardă: la examenul clinic, pacienta este cooperantă; la examenul cu valve se observă sângerare vaginală roşie, continuă, în cantitate mică, colul lung posterior închis. Uterul este foarte contractat, contracţii uterine dureroase, continue, fără relaxare uterină. La examenul ecografic se constată făt unic, în prezentaţie craniană, fără activitate cardiacă prezentă, biometrie corespunzătoare la 34 de săptămâni, cu greutate aproximativă de 2200 g, placentă sus situată, posterior şi fundic, edemaţiată, îngroşată. TA este 140/90 mmHg.
La internare (ora 14:10), analizele de laborator indică: HLG Hb = 9,4 g/dl, Trombocite = 153000/mm3, APTT = 73,9 sec. AP = 6%, PT = 95 sec., fibrinogen imposibil de dozat.
Echipa medicală de gardă (formată din medicul obstetrician şi din anestezist) decide evacuarea de urgenţă a uterului prin operaţie cezariană, în vederea salvării materne, din cauza deteriorării stării generale a pacientei, a hemoragiei persistente şi a apariţiei gingivoragiilor. Situaţia clinică locală (scorul Bishop sub 3) fiind nefavorabilă pentru naşterea rapidă vaginală, s-a decis operaţia cezariană. Sub anestezie generală cu intubaţie orotraheală (ora 14:30), se practică operaţie cezariană segmento-transversală şi se extrage un făt feminin, 2240 g, neviabil. Intraoperator se constată prezenţa unui hematom placentar de aproximativ 1000 g, hemoleucograma (20 de minute de la prima dozare) în acest moment indică o Hb = 5,8 g/dl, fibrinogenul nedozabil, iar uterul este palid, cu aspect peteşial, flasc, necontractil. În ciuda mijloacelor medicale (uterotonice), a masajului uterin, din cauza persistenţei hemoragiei, echipa medicală decide şi practică histerectomie totală de necesitate, cu conservarea anexelor şi administrarea a patru flacoane cu plasmă proaspătă congelată şi două flacoane de concentrat eritrocitar. Pierderile sangvine sunt estimate la 2000 ml, s-au transfuzat în total două unităţi de plasmă şi două concentrate eritrocitare.
În serviciul de terapie intensivă (ATI), Hb postoperator este 6,5 g/dl, hematocrit 20%, trombocite 150000/mm3, PT = 56 sec., ionograma în limite normale. Reumplerea vasculară s-a făcut ţinând cont să nu se producă edem pulmonar. Pacienta a fost detubată imediat după intervenţie şi a fost orientată temporo-spaţial.
Pacienta îşi reia diureza la patru ore după intervenţie, evoluând favorabil în perioada postoperatorie. Fibrinogenul şi coagularea se normalizează la 12 ore de la intervenţie. Pe parcursul internării se adoptă tratament farmacologic cu anticoagulante, antibiotice şi preparate pe bază de fier.
Pacienta părăseşte ATI la 48 de ore de la intervenţie, cu reluarea diurezei, a tranzitului pentru gaze şi mobilizare. Se externează la cinci zile după evenimentul chirurgical, cu recomandarea de ablactare şi controlul de rutină la interval de o săptămână, respectiv o lună. La externare, Hb = 8 g/dl. Consulturile ulterioare la o săptămână şi o lună au fost normale, cu corectarea anemiei.
Cazul 2
O pacientă în vârstă de 30 de ani, VG IIIP, sarcină de 35 de săptămâni în evoluţie, se prezintă cu ambulanţa la spital, în urgenţă, pentru contracţii uterine dureroase. Din antecedentele obstetricale reiese că pacienta a născut vaginal, fără complicaţii, un copil prematur de 1500 de grame şi o naştere la termen, cu făt de 3300 de grame. Examenul obstetrical evidenţiază un făt viu, uterul contractil, relaxat între contracţii, tensiunea arterială de 140/73 mmHg, sângerare vaginală absentă, pacientă cooperantă. Ecografic se constată fătul viu, în prezentaţie transversă, 2200 de grame, lichidul amniotic în cantitate normală, BCF normale, placenta normal inserată. Pacienta este internată pentru monitorizare pe secţia de obstetrică patologică. După circa 30 de minute de la internare nu se mai percep bătăile cardiace fetale, pacienta fiind trimisă de urgenţă pentru evaluare la sala de naşteri; aici se constată fătul fără bătăi cardiace perceptibile. Uterul este foarte contractat şi apare prima dată sângerare de aproximativ 500 ml pe cale vaginală. Deoarece hemoragia persistă şi este în cantitate din ce în ce mai mare, fătul fiind în prezentaţie transversală, tonusul uterin crescut, se decide evacuarea de urgenţă a uterului prin operaţie cezariană. Intraoperator se constată hematom retroplacentar de 500 ml, urmat de atonie uterină, hemoragie masivă, 1500 ml. După administrarea uterotonicelor, a masajului uterin, hemoragia se opreşte. Analizele de laborator disponibile în timpul operaţiei au fost: Hb = 4,8 g/dl, trombocite 77000/mm3, eritrocite 1690/uL, fibrinogen 73 mg, PT = 18,5 sec., AP = 43, APTT 76. Pacienta este transferată în secţia de ATI pentru monitorizare adecvată şi reechilibrare volemică şi transfuzie de sânge. I se administrează plasmă - 4 flacoane, concentrat eritrocitar - 2 flacoane. La o oră postoperator, Hb = 5,6 g/dl, Ht = 16%, trombocite 106000/mm3, TGO şi TGP crescute. Pacienta îşi reia diureza la trei ore de la intervenţie, când uterul devine bine contractat şi sângerarea minimă. Tensiunea arterială este 166/90 mmHg, rămânând spre această valoare. Se administrează şi sulfat de magneziu - 4 grame în bolus şi apoi în seringa electrică 1 gram/oră. Postoperator, la 24 de ore, pacienta este stabilă hemodinamic şi sângerarea este minimă, iar analizele de laborator sunt: Hb = 6,8 g/dl, Ht = 19,5%, trombocite 102000/mm3, AP = 79, APTT 35 sec., fibrinogen 244 mg. La 72 de ore: Hb = 7,2 g/dl, Ht = 20,6%, trombocite 97000/mm3, normalizarea transaminazelor. Pe parcursul internării se adoptă tratament farmacologic cu anticoagulante, antibiotice şi preparate pe bază de fier.
Evoluţia postoperatorie este favorabilă, pacienta se externează la şapte zile de la operaţie cu Hb = 7 g/dl, Ht = 20,6%, trombocite, fibrinogen şi coagulare normale. La două săptămâni de la externare, apoi la o lună, anemia este corectată şi starea pacientei este bună.
Discuţii
Coagularea intravasculară diseminată este un sindrom clinic biologic complex. Patru mecanisme diferite sunt responsabile de anomaliile hematologice observate în coagulopatia intravasculară diseminată: creşterea activării trombinei, supresia căilor anticoagulării, fibrinoliza alterată şi activarea inflamatorie.
Semnele clinice de debut al CID apar în a doua fază, prin prezenţa unor hemoragii, care de cele mai multe ori se instalează brusc, sau în caz de sângerare difuză (vaginală, intraabdominală), manifestări hemoragipare cutanate şi mucoase, hemoptizii, dispnee, insuficienţă renală acută. Depunerile de fibrină sau formarea de cheaguri de la nivelul vaselor mici pot duce la manifestări clinice specifice ischemiilor. În unele cazuri de CID, simptomele pacientelor pot fi ameliorate cu uşurinţă în fazele incipiente (Bick RL şi colab., 2000).
Deşi în afara travaliului, şi cazurile noastre au prezentat hemoragii în trimestrul al treilea, în primul caz chiar gingivoragii.
Diagnosticul paraclinic se stabileşte târziu, intervenţia promptă din stadiile precoce salvând viaţa pacientelor. Societatea Internaţională de Tromboză şi Hemostază (ISTH) stabileşte modificările acute ale următoarelor analize sangvine pentru definirea CID: numărătoarea trombocitelor, timpul de protrombină (PT), fibrinogenul şi D-dimerii sau alţi produşi de degradare ai fibrinei. ISTH stabileşte un scor de CID care are însă specificitate sub 45% (Taylor FB şi colab., 2001). Modificările fiziologice din sarcină fac totuşi incertă diagnosticarea CID şi aplicarea acestui scor în sarcină. Experţii au analizat faptul că, în caz de scădere a concentraţiei fibrinogenului sub 3 g/l, diagnosticul de CID s-a stabilit în 90% dintre cazuri în sarcină. O scădere sub 1 g/l a fibrinogenului a dus, după aplicarea scorului ISTH, la un diagnostic în 100% dintre cazuri. În afara sarcinii, diagnosticul este stabilit prin alungirea PT (peste 3 secunde). Alţi autori demonstrează faptul că, în sarcină, creşterea fiziologică a factorilor de coagulare va determina modificarea fiziologică a PT, care poate masca CID (Collins PW şi colab., 2014).
În cazurile noastre, tabloul clinic a fost brusc instalat, hemoragia a devenit persistentă şi starea generală a pacientelor s-a degradat.
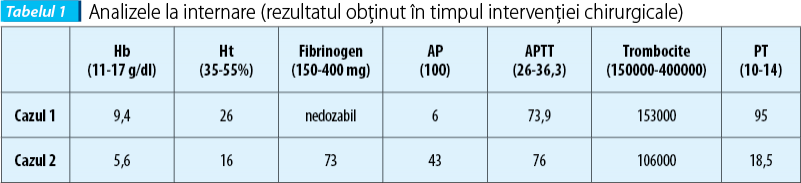
Tabelul 1 prezintă prima evaluare paraclinică a pacientelor; se observă fibrinogenul scăzut şi APTT foarte mare. În al doilea caz, pacienta a prezentat şi trombocitopenie şi creşterea transaminazelor, sugerând sindrom HELLP, urmat de decolare de placentă şi moarte fetală.
Este acceptat astăzi faptul că nu există niciun test de laborator suficient de sensibil şi specific pentru a diagnostica CID, însă coroborarea testelor clinice cu cele paraclinice poate reflecta fiziologia sindromului (Montagnana M. şi colab., 2010). Alţi autori stabilesc ca criteriu de diagnostic pentru CID timpul de protrombină crescut, timpul de tromboplastină crescut, timpul de trombină prelungit, fibrinogen scăzut, trombocitele în număr scăzut, D-dimeri prezenţi (Hossain N. şi colab., 2013).
Tratamentul trebuie individualizat în funcţie de etiologia CID, de vârsta pacientei, de originea CID, de locul şi severitatea hemoragiei sau a trombozei şi de parametrii clinici. Aceste particularităţi centrează managementul terapeutic pe două principii: primul este identificarea şi tratarea tulburărilor de bază, iar al doilea principiu implică tratarea complicaţiilor care pot apărea secundar (Errez O. şi colab., 2015).
Îndepărtarea placentei în unele cazuri poate fi cheia tratamentului. Este indicat să se monteze două catetere venoase de calibru adaptat, pe care se pot infuza volume mari de fluide şi masă eritrocitară, scopul fiind acela de a menţine TA>90 mmHg şi debitul urinar peste 0,5 ml/kg/oră (Thachil J. şi colab., 2009).
În cazul unei hemoragii grave, se fac transfuzii cu plasmă proaspătă, iar în caz de şoc hemoragic, transfuzii cu sânge integral. Dacă se intervine în prima fază a CID, se pot administra streptokinază, proteină C şi S activate, pentru a reduce coagulopatia şi a ameliora hemostaza. Sunt indicate monitorizarea şi suportul respirator în caz de agravare, cu focalizarea terapeutică pe eliminarea mecanismului de declanşare a CID. Heparina pentru tromboprofilaxie este de evitat în CID din decolarea de placentă, mărind riscul de persistenţă a hemoragiei (Mammen EF, 2000).
Cele două cazuri au în comun faptul că s-a produs decolarea de placentă înainte de travaliu, cu moartea fetală ante-partum, în trimestrul al treilea. Clinica a fost sugestivă. Niciuna dintre paciente nu a prezentat HTA de la internare până la operaţie. Prima s-a finalizat cu histerectomie - uter palid, hemoragie, atonie şi multiparitate. A doua naştere s-a finalizat prin cezariană; intraoperator şi în post-partum hemoragia a fost controlată.
În concluzie, coagularea intravasculară diseminată este o situaţie medicală cu potenţial letal. Poate apărea şi în trimestrul al treilea de sarcină, înainte de travaliu, în caz de apoplexie uterină şi moarte fetală intrauterină ante-partum. Hemoragiile persistente pe cale vaginală, uterul de lemn şi degradarea stării generale a gravidei impun o conduită promptă şi adecvată, care include şi analize de laborator, pentru a elimina coagularea intravasculară diseminată (CID). CID necesită un diagnostic rapid şi o rezolvare corectă promptă şi urgentă. În situaţia puţin probabilă a apariţiei CID, o echipă multidisciplinară într-un spital adecvat situaţiei, dotat cu secţie de Terapie Intensivă şi laborator de analize, va avea mari şanse de rezolvare favorabilă a cazului.
Bibliografie
2. Haram K, Mortensen JH, Mastrolia SA, Erez O (2016). Disseminated intravascularcoagulation in the HELLP syndrome: how much do we really know? J Matern Fetal Neonatal Med, Jun 8:1-10.
3. Offer Erez, Salvatore Andrea Mastrolia, Jecko Thachil (2015). Disseminated intravascular coagulation in pregnancy: insights in pathophysiology, diagnosis and management. Am J Obstet Gynecol, 213(4), 452-463.
4. http://www.who.int/gho/publications/world_health_statistics/2016/whs2016_AnnexA_MaternalMortalit.
5. Bick RL (2000). Syndromes of disseminated intravascular coagulation in obstetrics, pregnancy, and gynecology. Objective criteria for diagnosis and management. Hematol Oncol Clin North Am. Oct;14(5):999-1044. Review.
6. Taylor FB, Toh CH, Hoots WK, Wada H, Levi M (2001) Scientific Subcommittee on Disseminated Intravascular Coagulation (DIC) of the International Society on Thrombosis and Haemostasis (ISTH).
7. Collins PW, Lilley G, Bruynseels D, Laurent DB-S, Cannings-John R, Precious E, et al (2014) Fibrin-based clot formation as an early and rapid biomarker for progression of postpartum hemorrhage: a prospective study. Blood 124:1727–36. doi: 10.1182/blood-2014-04-567891.
8. Montagnana M, Franchi M, Danese E, Gotsch F, Guidi GC (2010). Disseminated intravascular coagulation in obstetrics and gynecologic disorders. Semin Thromb Hemost. Jun36(4):404-18.
9. Hossain N, Paidas MJ (2013). Disseminated intravascular coagulation. Semin Perinatol. Aug;37(4):257-66. doi: 10.1053/j.semperi.2013.04.008. Review.
10. Thachil J, Toh CH (2009). Disseminated intravascular coagulation in obstetric disorders and its acute haematological management. Blood Rev. 23(4); 167-76.
11. Mammen EF (2000). Disseminated intravascular coagulation (DIC). Clin Lab Sci. Fall;13(4):239-45. Review.
Articole din ediţiile anterioare
Infecţia cu Virusul Herpes Simplex în sarcină
Infecţia cu virusurile Herpes Simplex (VHS) reprezintă un grup complex de infecţii, care pot avea drept gazdă organismul uman. Există două tipuri d...
Miastenia gravis şi sarcina - prezentare de caz
Miastenia gravis este o boală neuromusculară autoimună dobândită, caracterizată de prezenţa anticorpilor antireceptori nicotinici care determină sc...
Un caz rar de sarcină abdominală secundară – prezentare de caz şi review al literaturii
Sarcina abdominală este o formă foarte rară de sarcină extrauterină şi este asociată cu o rată ridicată a mortalităţii. Principala complicaţ...
Contracepţia de urgenţă, puţin cunoscută şi utilizată - studiu multicentric naţional
Contracepţia de urgenţă se referă la un grup de metode contraceptive care, folosite după contactul sexual neprotejat într-un interval definit de ti...