Mădălina Irina Mitran1,2, Ilinca Nicolae3, Mircea Tampa1,2, Cristina Iulia Mitran1,2, Mircea Ioan Popa2,4, Simona Roxana Georgescu1,
Introduction. Many epidemiological, clinical and experimental studies have sugested a possible role of infectious agents in the etiopathogenesis of lichen planus. In this paper, the authors performed a retrospective analysis for the presence of hepatitis B (HBV) and C (HCV) viruses in patients with lichen planus, between 2004-2016.
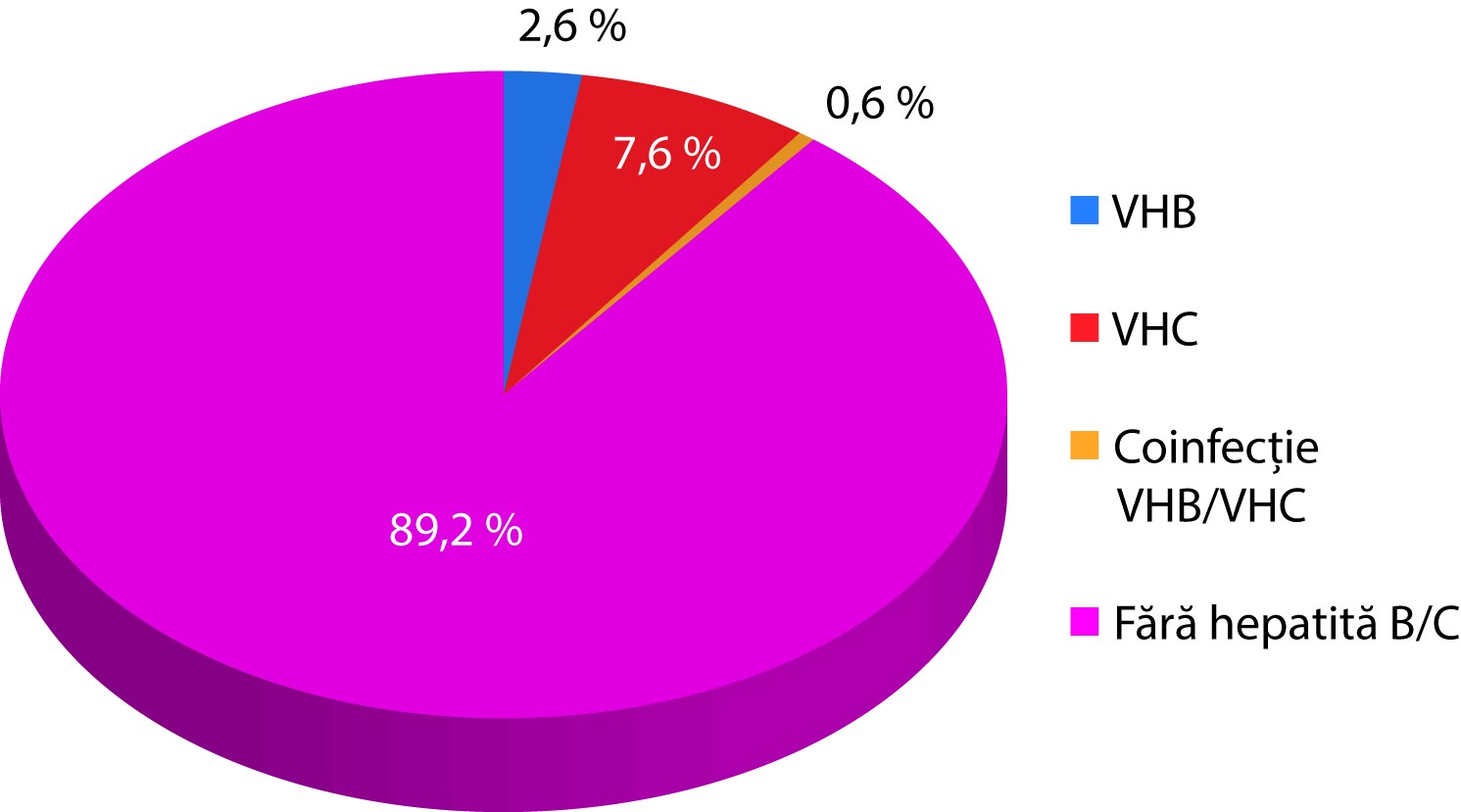
Material & Method. The serological screening was realised for 157 patients with lichen planus in order to detect anti-HCV antibodies and HBs antigen. In the case of a positive result for anti-HCV antibodies, confirmatory tests were performed. Results. Among patients with lichen planus diagnosed based on clinical and histopathological aspects, it was found that 12 patients were infected with HCV (7.6%), 4 patients were infected with HBV (2.6%) and 1 patient with HBV/HCV coinfection (0.6%).
Conclusions. Based on these results, the authors do not consider that hepatitis viruses play an essential role in the pathophysiology of lichen planus. However it should be noticed the high percentage of cases of HCV infection among these patients. Early identification and treatment of these infections in patients with lichen planus could influence in a positive way the course of the cutaneous disease.
Prevalenţa infecţiei cu virusuri hepatitice la pacienţii cu lichen plan
The prevalence of infection with hepatitis viruses in patients with lichen planus
First published: 26 aprilie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Inf.49.1.2017.687
Abstract
Rezumat
Introducere. O serie de date epidemiologice, clinice și experimentale indică un posibil rol al agenților infecțioși în etiopatogeneza lichenului plan. În această lucrare, autorii realizează o analiză retrospectivă a prezenței markerilor de infecție cu virusurile hepatitice B (VHB) și C (VHC) la pacienții cu lichen plan, în perioada 2004-2016.
Material și metodă. Au fost efectuate investigații de screening serologic la 157 de pacienți cu lichen plan, pentru depistarea anticorpilor anti-VHC, AgHBs. În cazul unui rezultat pozitiv pentru anticorpii anti-VHC, s-au realizat teste de confirmare.
Rezultate. La pacienții cu lichen plan, diagnosticat pe criterii clinice și histopatologice, a fost constatată infecție cu VHC la 12 pacienți (7,6%), cu VHB la 4 pacienți (2,6%) și coinfecție cu VHC și VHB la un pacient (0,6%).
Concluzii. Pe baza rezultatelor obținute, autorii nu atribuie virusurilor hepatitice un rol determinant în fiziopatologia lichenului plan. Trebuie remarcat procentul ridicat al cazurilor de infecție cu VHC în rândul acestor pacienți. Identificarea timpurie și tratarea acestor infecții la pacienții cu lichen plan ar putea asigura un beneficiu pentru evoluția acestei patologii.
Introducere
Evidențele actuale indică o prevalență globală de 3% a infecției cu virusul hepatitei C (VHC). Se estimează că anual apar 3-4 milioane de infecții noi cu acest virus. Aproximativ 70-80% dintre pacienții infectați cu VHC intră în faza cronică a bolii, din care mai mult de 50% sunt asimptomatici(1). În România, în 2014 au fost raportate 104 cazuri de infecție cu VHC (84 de cazuri de infecție acută și 20 de infecție cronică), înregistrându-se o ușoară scădere a numărului față de anii precedenți (2013 – 126 de cazuri, 2012 – 127 de cazuri)(2).La nivel mondial, aproximativ 240 de milioane de indivizi au hepatită B cronică. În urma dezvoltării complicațiilor (ciroză și carcinom hepatocelular), sunt raportate în jur de 600000 de decese anual. În România, în 2014 au fost raportate 247 de cazuri de infecție acută și 19 de infecție cronică. Ca și în cazul infecției cu VHC, s-a înregistrat o scădere a numărului total de cazuri față de anii precedenți (2013 – 302 cazuri, 2012 – 361 de cazuri)(3).
Infecțiile cu virusurile hepatitice își exercită efectul nu numai asupra ficatului, ci și asupra țesuturilor non-hepatice. Studii epidemiologice au arătat că există o rată de incidență ridicată a manifestărilor extrahepatice la indivizii infectați cu aceste virusuri, induse prin mecanisme incomplet elucidate, componenta imună deținând un rol important(1,4,5). Dintre manifestările cutanate, un interes particular a fost orientat asupra lichenului plan, porfiriei cutanate tardive, vasculitei cutanate din crioglobulinemia mixtă, urticariei cronice, eritemului nodos, eritemului polimorf, vitiligo, lupusului eritematos, dermatomiozitei, alopeciei areata(1,4,6,7). Infecția cu virusurile hepatitice constituie o problemă globală de sănătate publică, necesitând măsuri active pentru prevenire și control.
Lichenul plan este o boală cronică care afectează pielea și mucoasele. Datele epidemiologice arată o prevalență cuprinsă între 0,22% și 5%(4,6). Se pare că în patogeneza lichenului plan este implicat un răspuns celular mediat de celule Langerhans, mastocite și limfocite T CD8+. Celulele Langerhans procesează antigenele prezente pe limfocitele T, care declanșează o reacție tisulară limfocitotoxică. Keratinocitele eliberează citokine, care induc o reacție inflamatoare locală. Această reacție implică reglarea expresiei a numeroase proteine la nivel hepatic sub influența citokinelor(1,4,7,8).
S-a relatat că persoanele afectate de lichen plan au o frecvență crescută a antigenului HLA-B7, ceea ce sugerează că afecțiunea poate fi influențată de o predispoziție genetică(9,10,11,12).
Infecțiile dețin un rol contradictoriu în declanșarea sau agravarea lichenului plan. O serie de studii au fost focalizate pe stabilirea unui posibil rol al virusurilor hepatitice în fiziopatologia lichenului plan. S-a observat o legătură mai strânsă între lichenul plan și VHC, în comparație cu virusul hepatitic B (VHB)(1,4,13-22). Studii recente arată că pacienții cu lichen plan au un risc de cinci ori mai mare de a avea VHC. De aceea, diagnosticarea lichenului plan la un pacient impune screening pentru VHC(23).
Alți agenți virali citați în literatură, care se presupune că ar putea juca un rol în patogeneza lichenului plan, sunt citomegalovirusul, virusul herpetic simplex, virusul Epstein-Barr, dar sunt necesare studii suplimentare în vederea susținerii acestor ipoteze(24). Studii recente arată o strânsă legătură dintre infecția cu virusul papilomatozei umane (human papiloma virus - HPV) și lichenul plan oral(25).
În această lucrare, autorii fac o analiză retrospectivă a prezenței markerilor de infecție cu virusurile hepatitelor B și C la pacienții cu lichen plan.
Material și metodă
Studiul prezent a fost inițiat în cadrul Spitalului Clinic de Dermatologie „Scarlat Longhin” (2004-2011) și continuat în cadrul Spitalului Clinic de Boli Infecțioase și Tropicale „Dr. Victor Babeș”, Clinica de Dermatologie, București (2012-2016). Toți participanții și-au dat acordul pentru includerea în studii de cercetare fără prejudicierea diagnosticului sau a imaginii personale. Cei 157 de pacienți selectați au fost diagnosticați cu lichen plan pe criterii clinice și histopatologice. Au fost efectuate investigații de screening serologic pentru depistarea anticorpilor anti-VHC, AgHBs. În cazul unui rezultat pozitiv pentru anticorpii anti-VHC, s-au realizat teste de confirmare.
Rezultate
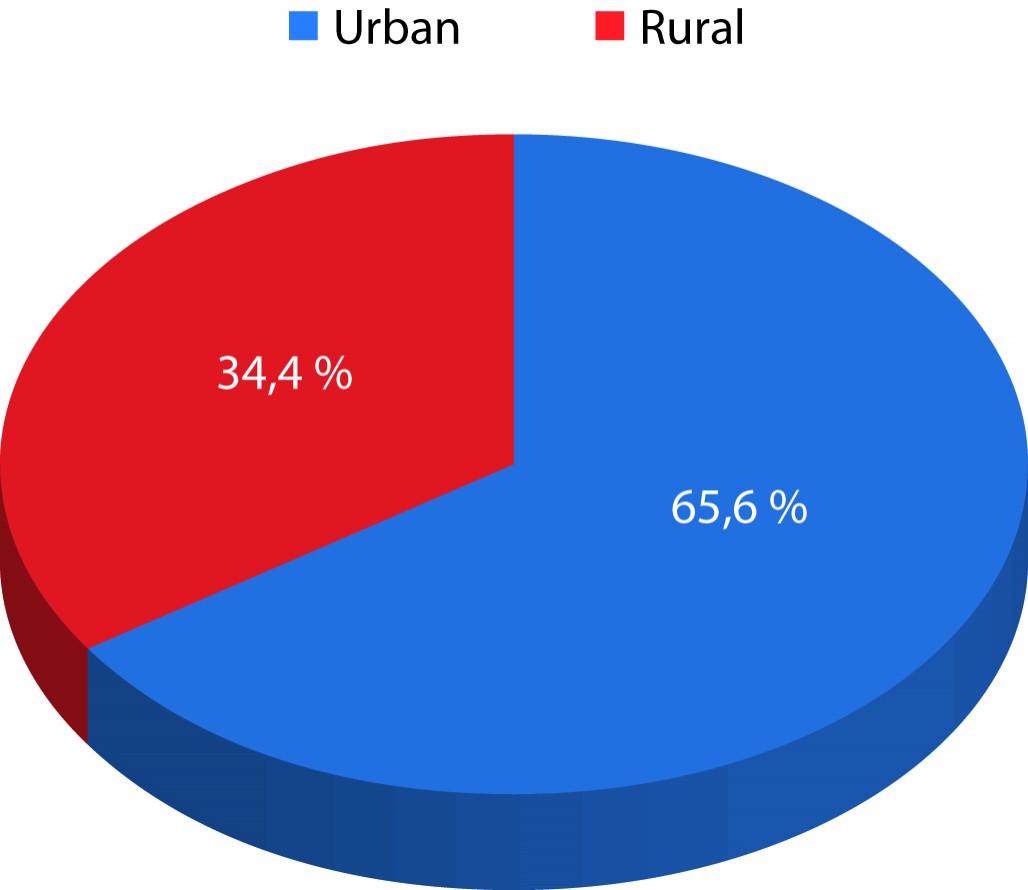
În urma anamnezei amănunțite, cei 157 de pacienți diagnosticați cu lichen plan au fost distribuiți în funcție de mediul de rezidență, sex și grupe de vârstă. Din punctul de vedere al mediului de rezidență, 103 pacienți (65,6%) au provenit din mediul urban și 54 de pacienți (34,4%) din mediul rural (figura 1).
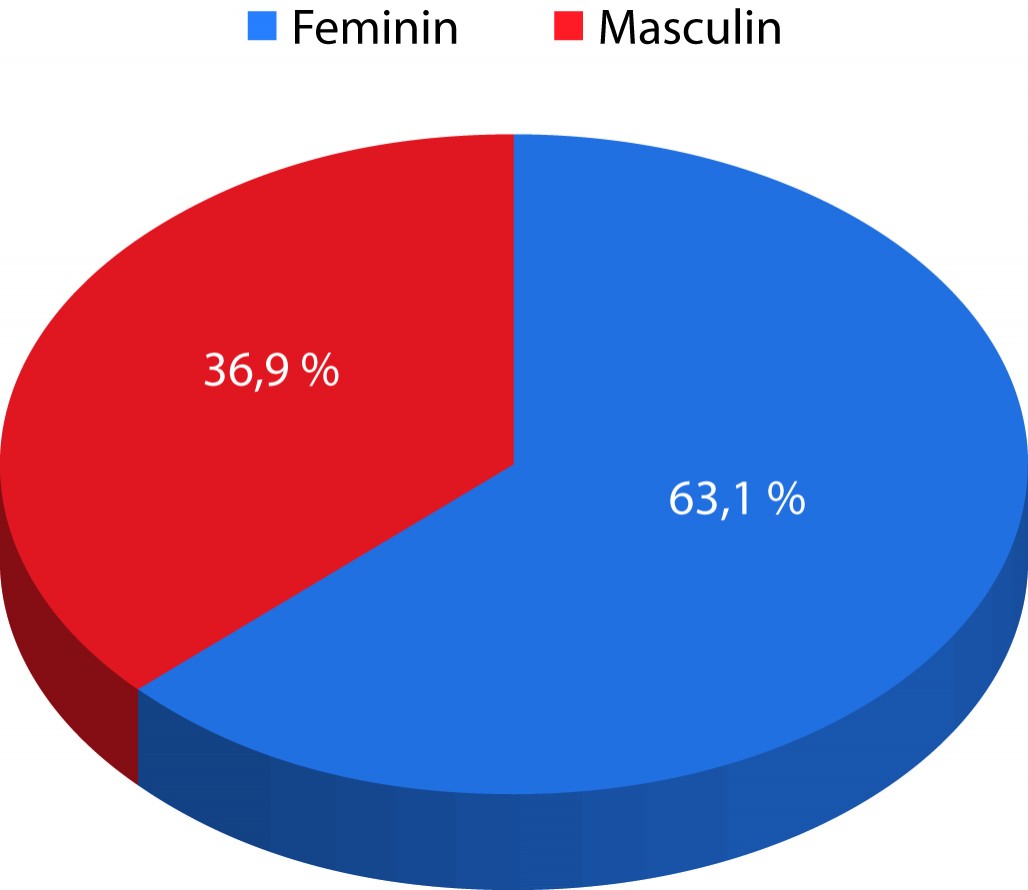
Se remarcă o afectare mai frecventă a sexului feminin (63,1%), în comparație cu sexul masculin (36,9%) (figura 2).
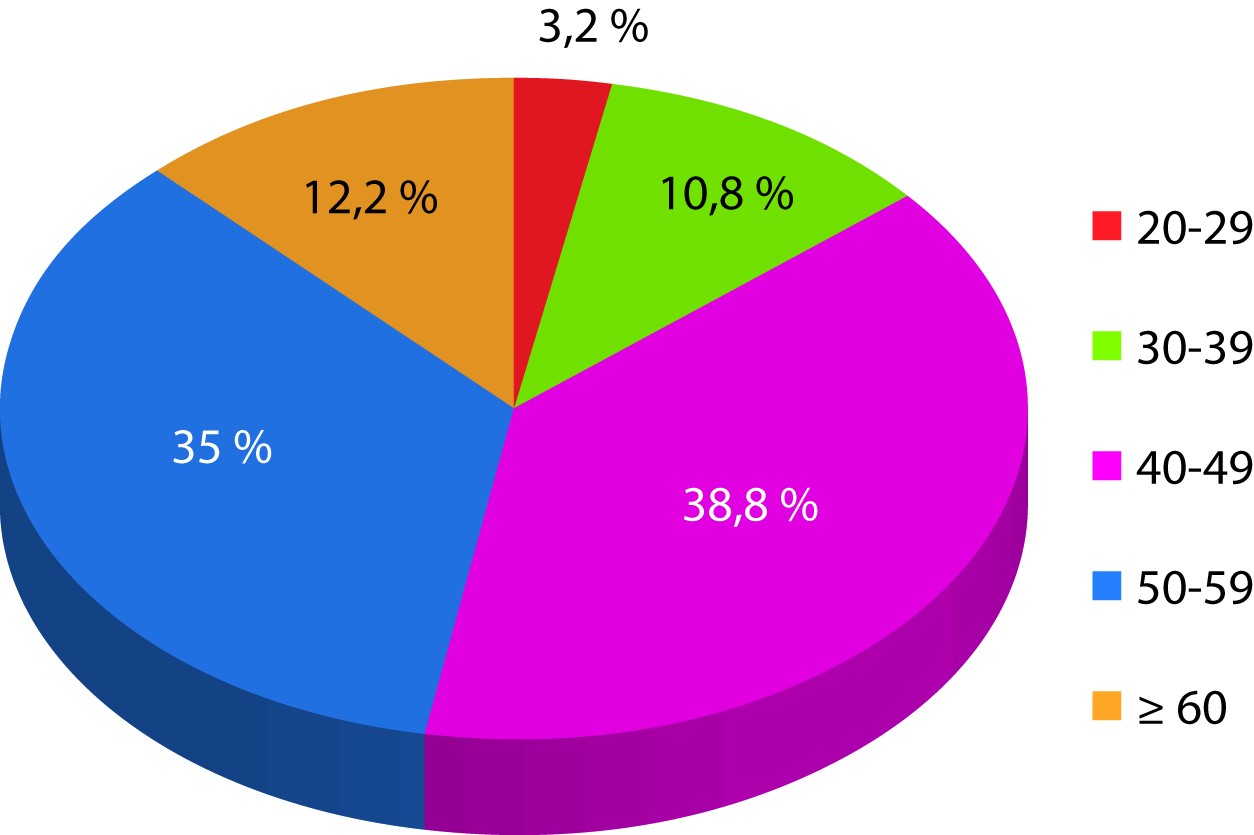
În urma evaluării distribuției în funcție de vârstă, s-a constatat că în intervalul 40-59 de ani s-au înregistrat 73,8% dintre cazuri (figura 3).
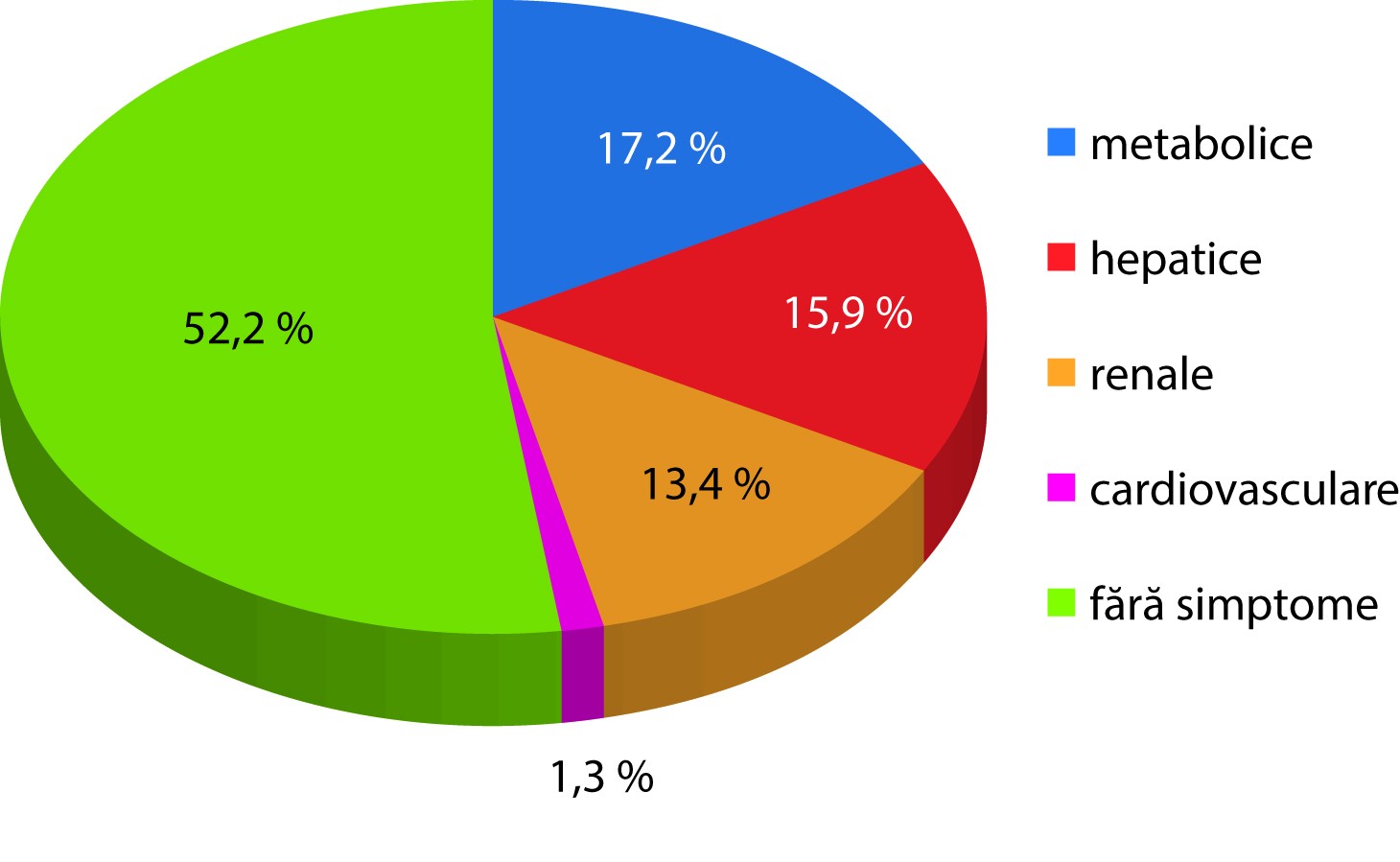
Din punctul de vedere al simptomelor sistemice asociate lichenului plan, manifestările metabolice au prezentat cea mai mare frecvență (17,2%), urmate de manifestările hepatice (15,9%) și disfuncțiile renale (13,4%). Manifestările cardiovasculare au înregistrat cea mai mică frecvență (1,3%) (figura 4).
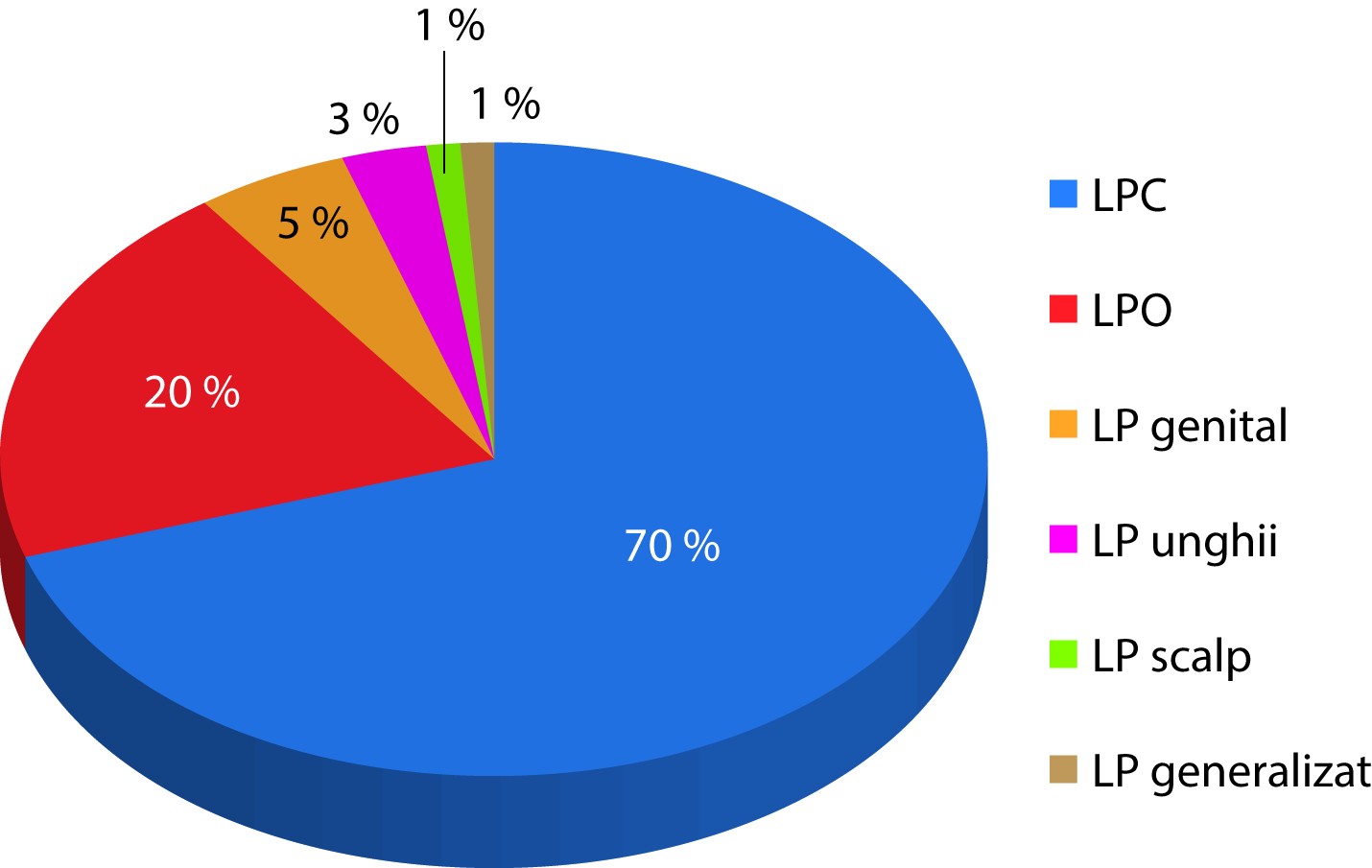
Leziunile de lichen plan apar mai frecvent la nivelul pielii (70%). Lichenul plan oral a fost observat la 20% dintre pacienții investigați, iar lichenul plan genital, la 5%. Lichenul plan poate afecta scalpul (1%) și unghiile (3%) (figura 5).
La pacienții cu lichen plan monitorizați a fost constatată infecție cu VHC la 12 pacienți (7,6%), cu VHB la 4 pacienți (2,6%) și coinfecție cu VHC și VHB la un pacient (0,6%) (figura 6).
Infecția cu virusuri hepatitice la pacienții cu lichen plan oral s-a asociat cu leziuni ulcerative la 60% dintre cazurile cu această condiție. Pacienții cu lichen plan cutanat infectați cu VHC sau VHB au prezentat o perioadă de remisiune mai lungă a leziunilor, comparativ cu lichenul plan cutanat fără această condiție.
Discuții
Pe baza rezultatelor obținute în această analiză, autorii apreciază că lichenul plan afectează femeile mai mult decât bărbații, incidența maximă fiind observată la grupele de vârsta 40-49 de ani și 50-59 de ani. Aceste rezultate sunt în concordanță cu datele din literatura medicală. Infecția cu VHC a fost prezentă la 7,6% dintre cazurile cu lichen plan studiate, iar infecția cu VHB, la un procent mult mai mic, 2,6%.Unele studii arată că infecția cu VHC ar putea influența debutul sau exacerbarea leziunilor de lichen plan(1,13,16-21). Asocierea lichen plan - VHC ar putea fi explicată prin mai multe mecanisme:
capacitatea VHC de a se replica în țesuturi extrahepatice. A fost identificat ARN viral în salivă, ser, leziuni cutanate și mucoase la pacienții cu lichen plan(1,6,7);
persistența VHC în leziuni de lichen plan. Această rată crescută de supraviețuire a VHC în țesuturi non-hepatice se poate explica prin creșterea rezistenței celulelor infectate la distrugerea mediată de către limfocitele T citotoxice, inducerea toleranței imune, evitarea mecanismelor sistemului imun(1,6,8,10,16,17,18);
instabilitatea genomică a VHC, cu generarea unor neo-epitopi. Selectarea rapidă a mutantelor mai bine adaptate mediului imunologic asigură o perioadă de supraviețuire crescută a virusului în țesuturile infectate(1,10,11);
declanșarea unui proces de autoimunitate în organismul-gazdă. Această calitate a virusului este susținută de asocierea lichenului plan cu o serie de boli autoimune (vitiligo, miastenia gravis, diabet zaharat, colită ulcerativă, lupus eritematos, alopecia areata, dermatomiozită, morfee, lichen scleros)(4,7,15). VHC induce un deficit funcțional al răspunsului limfocitelor T citotoxice și limitarea recunoașterii antigenului de către acestea(1,7);
interacțiunea în dinamică dintre VHC și răspunsul inflamator al gazdei și impactul asupra leziunilor muco-cutanate de lichen plan. Citokinele, prin răspunsul imun mediat umoral și celular, influențează activitatea antivirală, clearance-ul viral, persistența virală, apoptoza și fibrogeneza(8,9,10).
Asocierea dintre lichenul plan și VHB este un subiect controversat. Un studiu pe 1557 de pacienți cu LP a identificat o prevalență asemănătoare a VHB în lotul pacienților cu lichen plan și în lotul de control(26). În schimb, Doban a raportat că prevalența lichenului plan oral în rândul purtătorilor de AgHBs a fost mai mare decât în lotul de control(27). Posibila asociere între lichen plan și VHB ar putea fi susținută de o serie de argumente citate în literatura de specialitate:
apariția lichenului plan după vaccinarea împotriva hepatitei B(22);
acțiunea directă a autoanticorpilor asupra celulelor bazale ale epidermului(25);
replicarea virusului în țesuturi non-hepatice(28);
activarea cascadei complementului(28);
efectul keratolitic(27,28).
Prezența virusurilor hepatitice în organism exercită o varietate de efecte nocive asupra tuturor organelor și țesuturilor. Eliminarea sau inactivarea acestor agenți infecțioși este un deziderat major al comunității științifice internaționale.
Concluzii
Pe baza rezultatelor obținute, autorii nu atribuie acestor agenți infecțioși un rol determinant în fiziopatologia lichenului plan, dar trebuie remarcat procentul ridicat al cazurilor de infecție cu virusuri hepatitice, în special VHC, în rândul acestor pacienți. Prezența virusurilor hepatitice deține însă un rol important în numeroase procese patologice la nivelul tegumentelor și mucoaselor, incluzând imunomodularea, apoptoza, fibrogeneza și inflamația. Identificarea timpurie și tratarea acestor infecții la pacienții cu lichen plan ar putea asigura un beneficiu pentru evoluția acestei patologii. nConflict of interests: The authors declare no conflict of interests.
Bibliografie
- Gerayli S, Meshkat z, Pasdar A. The association between oral lichen planus and VHC infection. J.J. Microbiol.2015;8(4):e167411.
- http://ecdc.europa.eu/en/healthtopics/hepatitis_c/pages/annual-epidemiological-report.aspx
- http://ecdc.europa.eu/en/healthtopics/hepatitis_b/pages/annual-epidemiological-report-2016.aspx
- Georgescu SR, Ene CD, Nicolae I, et al. Quantification of urine test strips through reflectometric analysis. Identification of various pathological conditions associated with lichen planus, Materiale Plastice, 2017 in press.
- Bokor BM. Lack of evidence of hepatic disease in patients with oral lichen planus in Serbia. Oral Diseases. 2014;10(5):283-6.
- Gorouhi F, Davari P, Fazel N. Cutaneous and mucosal lichen planus: a comprehensive review of clinical subtypes, risk factors, diagnosis, and prognosis. The Scientific World Journal, 2014; e742826.
- Ko HM, Hernandez-Prera JC, Zhu H, et al. Morphologic Features of Extrahepatic Manifestations of Hepatitis C Virus Infection Clinical and Developmental Immunology. 2012; 740138–740138.
- Mouelhi L, Debbeche R, Sfar I, et al. Auto-immune serological disorders în chronic viral C hepatitis: prevalence and clinical significance. Tunis Med. 2008;86:777–81.
- Carrozzo M, Uboldi de Capei M, Dametto E, et al. Tumor necrosis factor-alpha and interferon-gamma polymorphisms contribute to susceptibility to oral lichen planus. J Invest Dermatol. 2004;122(1):87–94.
- Bai J, Lin M, Zeng X, et al. Association of polymorphisms în the human IFN-gamma and IL-4 gene with oral lichen planus: a study in an ethnic Chinese cohort. J Interferon Cytokine Res. 2008;28(6):351–8.
- Carrozzo M, Francia Di Celle P, Gandolfo P, et al. Increased frequency of HLA-DR6 allele în Italian patients with hepatitis C virus-associated oral lichen planus. Br J Dermatol. 2001;144(4):803–8.
- Carrozzo M, Brancatello F, Dametto E, et al. Hepatitis C virus-associated oral lichen planus: is the geographical heterogeneity related to HLA-DR6? J Oral Pathol Med. 2005;34(4):204–8.
- Carrozzo M, Gandolfo S. Oral diseases possibly associated with hepatitis C virus. Crit Rev Oral Biol Med. 2003;14(2):115–27.
- Maticic M. Hepatitis C virus infection: the dermatological perspective. Acta Dermatovenerol Alp Pannonica Adriat. 2003;12(1):19–27.
- Denli YG, Durdu M, Karakas M. Diabetes and hepatitis frequency în 140 lichen planus cases in Cukurova region. J Dermatol. 2004;31:293–8.
- Petti S, Rabiei M, De Luca M, et al. The magnitude of the association between hepatitis C virus infection and oral lichen planus: meta-analysis and case control study. Odontology. 2011;99:168–78.
- Lodi G, Giuliani M, Majorana A, et al. Lichen planusand hepatitis C virus: a multicentre study of patients with oral lesions and a systematic review. Br. J Dermatol. 2004;151:1172–81.
- Gimenez-Garcia R, Perez-Castrillon JL. Lichen planus and hepatitis C virus infection. J Eur Acad Dermatol Venerol. 2003;17:291–5.
- Harman M, Akdeniz S, Dursun M, et al. Lichen planus and hepatitis C virus infection: an epidemiologic study. Int J clin Pract. 2004;58:1118–9.
- Nagao Y, Myoken Y, Katayama K, et al. Epidemiological survey of oral lichen planus among VHC infected inhabitants in a town in Hiroshima Prefecturre in Japan from 2000 to 2003. Oncol Rep. 2007;18:1177–81.
- Ghaderi R, Makhmalbaf Z. The relationship between lichen planus and hepatitis C in Birjand, Iran. Shiraz E-med J. 2007;8:72–9.
- Agrawal A, Shenoi SD. Lichen planus secondary to hepatitis B vaccination. Indian Journal of Dermatology, Venereology, and Leprology. 2004;70(4):234.
- Bokor‐Bratic M. Lack of evidence of hepatic disease in patients with oral lichen planus in Serbia. Oral diseases. 2004 Sep 1;10(5):283-6.
- Kurago ZB. Etiology and Pathogenesis of Oral Lichen Planus: An Overview. Oral Surgery, Oral Medicine, Oral Pathology and Oral Radiology. 2016 .
- Payeras MR, Cherubini K, Figueiredo MA, Salum FG. Oral lichen planus: focus on etiopathogenesis. Arch Oral Biol. 2013;58(9):1057-69.
- Birkenfeld S, Dreiher J, Weitzman D, Cohen AD. A study on the association with hepatitis B and hepatitis C in 1557 patients with lichen planus. J Eur Acad Dermatol Venereol. 2011;25(4):436-40.
- Dogan B. Dermatological manifestations in hepatitis B surface antigen carriers in east region of Turkey. J Eur Acad Dermatol Venereol. 2005;19(3):323-5.
- Baig S. Alamgir M. The Extrahepatic Manifestations of Hepatitis B Virus.J College Phys Sourg Pakistan 2008;18 (7): 451-457.