The patient and his family are the central unit in providing the palliative care. The multidisciplinary team focuses on the holistic assessment of the patient’s needs and on the complet assessment of the family particularly centered on the primary caregiver. At the same time, the primary caregiver is considered an extension of the care team. He is permanently there for the patient in order to fulfill the care plan. The main issue is which are the proper interventions and procedures that the professionals can pass on to the caregivers. Achieving the purpose of these interventions depends on many factors including family education in order to acquire the necessary knowledge and skills. The role of coordinator should be held by the general practitioner as he/she is already trained in palliative care.
Familia pacientului cu nevoi paliative – furnizor de îngrijire paliativă
The family of the patient with palliative needs – provider of palliative care
First published: 26 noiembrie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.126.6.2018.2065
Abstract
Rezumat
Pacientul şi familia acestuia sunt unitatea de bază în acordarea îngrijirii paliative. Echipa multidisciplinară se focalizează atât pe evaluarea holistică a nevoilor pacientului, cât şi pe evaluarea completă a familiei, în special, centrată pe îngrijitorul principal. În acelaşi timp, îngrijitorul principal este considerat membru al echipei de îngrijire, fiind o prelungire a acesteia, el aflându-se în permanenţă lângă pacient, ducând la îndeplinire planul de îngrijire. Problema care se pune este următoarea: care sunt intervenţiile pe care profesioniştii pot să le delege membrilor familiei? Ducerea la îndeplinire a intervenţiilor delegate depinde de mulţi factori, printre care educarea familiei pentru a dobândi cunoştinţele şi abilităţile necesare. Un rol important în calitatea de coordonator al cazului ar trebui să-l aibă medicul de familie, care, la rândul său, a fost instruit pentru acordarea îngrijirii paliative de bază.
1. Introducere
Îngrijirea paliativă reprezintă îngrijirea pacientului care suferă de o boală ameninţătoare de viaţă, având ca scop îmbunătăţirea calităţii vieţii acestuia şi a familiei sale. Se realizează prin prevenirea şi ameliorarea suferinţei prin identificare precoce, evaluare şi tratament corect al durerii şi al altor probleme fizice, psihosociale şi spirituale(1).
Din definiţie reiese importanţa centrării îngrijirii pe unitatea formată din pacient împreună cu cel care îl înconjoară şi în special cu acea persoană din familie implicată în mod direct în procesul greu al îngrijirii paliative. Echipa multidisciplinară are ca obiectiv evaluarea familiei şi întocmirea unui plan de intervenţii pentru prevenirea şi ameliorarea suferinţei acesteia pe cele patru domenii.
2. Familia – membră a echipei multidisciplinare de îngrijire paliativă
2.1. Definiţia familiei
Familia reprezintă unitatea de bază a societăţii, constituită din părinţii şi copiii acestora care locuiesc sau nu locuiesc împreună şi formează familia tradiţională(1). În felul acesta vorbim de familia biologică, deoarece între membrii acesteia există relaţii de rudenie. Această familie poate fi simplă, formată doar din părinţi şi copii, sau o familie extinsă, formată din mai multe generaţii: părinţi, copii, bunici, nepoţi. În sens mai larg, vorbim de familie luând în considerare toate rudele pacientului.
O altă definiţie a familiei ia în considerare un grup de oameni fără relaţie de rudenie, dar care au în comun anumite atitudini, interese sau obiective şi care cel mai frecvent locuiesc împreună(2). Este vorba de familia formată din persoane care locuiesc împreună (căsătorie sau concubinaj) sau nu locuiesc împreună, dar care se ajută în momente dificile (prietenii sau vecinii).
2.2. Structura familiei
Din punctul de vedere al componenţei familiei, se disting cel puţin şase tipuri de familii, care se regăsesc şi în societatea românească, cu prevalenţă diferită şi în continuă schimbare, în funcţie de modificările sociale actuale. Putem identifica următoarele tipuri:
-
Familia nucleară, alcătuită din părinţi care locuiesc cu copiii lor, de cele mai multe ori minori, şi care se dezvoltă împreună.
-
Familia uniparentală, în care copiii sunt crescuţi de unul dintre părinţi. Aceasta poate fi de la început uniparentală sau ulterior s-a produs un eveniment determinant al acestei situaţii (deces sau divorţ).
-
Familia extinsă, în cadrul căreia convieţuiesc mai multe generaţii, de obicei părinţii, copiii şi bunicii. În sens larg, pot exista familii foarte extinse, unde există mătuşi, nepoţi etc.
-
Familia fără copii, unde identificăm situaţia în care cuplul nu a avut sau nu a dorit copii, sau situaţia în care din diferite motive copiii au părăsit familia (plecare sau deces).
-
Familia mixtă.
-
Familia bunicilor care îşi cresc nepoţii este o situaţie tot mai frecventă din cauza migraţiei forţei de muncă din România spre Europa.
În plus, putem adăuga şi alte tipuri structurale de familie, nu întotdeauna acceptate de societate, dar probabil în viitor existenţa lor va face ca medicul de familie să le ia în calcul.
Din această clasificare a familiei apar o multitudine de caracteristici şi de relaţii între membrii familiei, care vor influenţa modul de reacţionare a fiecărui tip în situaţii-limită, cum este situaţia unui pacient care are nevoie de îngrijire paliativă.
2.3. Echipa multidisciplinară în îngrijirea paliativă
Îngrijirea paliativă necesită evaluare şi intervenţii în cele patru domenii: fizic, psihoemoţional, social şi spiritual; aşadar, un simplu profesionist niciodată nu va putea acoperi o îngrijire corectă în toate domeniile. Echipa de îngrijire paliativă este formată din profesionişti în domeniul medical (medic, asistentă medicală, infirmieră, kinetoterapeut, dietetician sau specialist în nutriţie, farmacist), în domeniul psihoemoţional (consilier psihologic, medic psihiatru), în domeniul social (asistent social) şi în domeniul spiritual (consilier spiritual, preot, pastor), precum şi alţi specialişti (artterapeut, meloterapeut) sau nespecialişti – diverse persoane voluntare cu suflet mare care doresc să ajute, să se implice, să nu rămână indiferenţi la suferinţa semenului lor.
Pacientul şi familia acestuia reprezintă unitatea de îngrijire asupra căreia se îndreaptă toate acţiunile echipei, dar în acelaşi timp sunt consideraţi ca făcând parte din echipa completă multidisciplinară reprezentând neprofesioniştii interesaţi în mod direct de îmbunătăţirea calităţii vieţii personale, precum şi a celui drag. Astfel, familia/îngrijitorul principal din familie ajută la gestionarea cât mai bună a problemelor de îngrijire. Familia devine şi furnizor de îngrijire paliativă, punând în discuţie două probleme: care sunt intervenţiile din planul de îngrijire ce vor fi delegate către aceasta şi dacă este pregătită atât din punct de vedere mintal sau psihoemoţional, dar şi din punctul de vedere al abilităţilor pentru îngrijirea pacientului.
3. Caracteristicile familiei
3.1. Caracteristicile familiei funcţionale
John Bradshaw, în lucrarea sa A New Way of Creating Solid Self-Esteem, arată caracteristicile unei familii funcţionale. Acestea sunt:
-
Exprimarea celor cinci libertăţi ca fiind puterea de a percepe, de a gândi şi de a interpreta, de a simţi emoţiile, de a alege ceea ce doreşti şi de a fi creativ prin folosirea propriei imaginaţii.
-
Respectarea intimităţii.
-
Negocierea diferenţelor este o sarcină crucială şi necesită obligatoriu dorinţa de cooperare.
-
Comunicarea clară şi concisă, care duce la respect mutual şi al demnităţii tuturor.
-
Încrederea determinată de onestitate şi exprimarea cu acurateţe a emoţiilor şi a dorinţelor este mai importantă decât un acord tacit.
-
Individualitatea fiecărei persoane se realizează prin încurajarea exprimării diferenţelor.
-
Deschiderea şi flexibilitatea sunt caracteristicile în care fiecare se exprimă spontan, fără frică sau jenă că va fi judecat pentru opinia sa.
-
Îndeplinirea nevoilor identificate ale membrilor familiei.
-
Responsabilitatea este o notă importantă a familiei funcţionale, în care sunt cunoscute şi rezolvate adecvat toate problemele individuale.
-
Regulile din familie sunt deschise şi flexibile, ele pot fi negociate.
3.2. Tipuri de familii identificate în raport cu procesul de îngrijire a pacientului oncologic
Studiile longitudinale au identificat cinci clase de familii implicate în îngrijirea unui pacient suferind de cancer(3).
Dintre aceste două clase cu funcţionalitate bună: o treime sunt familii suportive, caracterizate printr-un nivel mare de stabilitate, iar o cincime sunt familii care se caracterizează prin rezolvarea conflictelor în mod constructiv, printr-o comunicare eficientă şi prin tolerarea diferenţelor de opinie(3).
De partea cealaltă sunt două clase disfuncţionale clare: familiile ostile (6%), caracterizate prin nivel redus de coezivitate, expresivitate şi conflictualitate mare, şi familiile triste (9%), care au avut un nivel de furie mută, ducând la o rată crescută de depresie clinică printre membrii săi(3). Cea de a cincea clasă a fost numită intermediară, deoarece are caracteristici ce o plasează între familiile funcţionale şi disfuncţionale şi se caracterizează prin morbiditate printre membri, ele tinzând să devină disfuncţionale în perioada imediată după deces(3).
Structura familiei, relaţiile dintre membrii acesteia, gradul de coezivitate, educaţia, starea economică, vârsta membrilor familiei, mediul înconjurător în care locuiesc şi numărul de membri sunt factori care duc la plasarea unei familii într-una din situaţia de mai sus, în cursul apariţiei greutăţilor cu privire la îngrijirea unui pacient.
Evaluarea familiei de la început ne va arăta modul de implicare a membrilor, eventualele conflicte, ceea ce va influenţa evoluţia „parteneriatului” dintre echipa de îngrijire şi familie.
3.3. Caracteristicile familiei româneşti
Comparativ cu ceilalţi europeni, ataşamentul românilor faţă de familie rămâne foarte ridicat, acesta ocupând primul loc în ierarhia de valori şi fiind domeniul care le oferă cea mai mare satisfacţie(4). România prezintă o proporţie mare a familiilor extinse, adică 8,7% din totalul gospodăriilor familiale, din două motive: presiunile economice şi persistenţa modelului tradiţional(4).
Aspectul de stabilitate al familiei româneşti, alături de dorinţa persoanelor bolnave să fie îngrijite acasă vor duce la situaţia ca familia să fie implicată tot mai mult în procesul de îngrijire. Sistemul de sănătate orientează îngrijirea către domiciliu din raţiuni economice, dar peste aceasta va trona dorinţa pacientului faţă de locul unde vrea să fie îngrijit până la finalul vieţii. Este absolut motivată atitudinea de a ne îndrepta spre acest partener în îngrijire, către care trebuie să delegăm unele intervenţii, dar nu înainte de a face şi instruirea necesară.
4. Intervenţiile familiei în îngrijirea pacientului paliativ
4.1 Domeniul fizic
Vorbind despre domeniul fizic al îngrijirii, ne referim la evaluarea simptomelor, prescrierea de măsuri nefarmacologice şi farmacologice pentru managementul acestora, monitorizarea eficienţei tratamentului şi a efectelor adverse.
Tot domeniul fizic cuprinde şi măsurile referitoare la ambientul din jurul pacientului, cum sunt măsurile de nursing: igiena, alimentaţia, mobilizarea etc. Familia va fi o prelungire a echipei, acea persoană care se află aproape sau chiar permanent cu pacientul şi va duce la îndeplinire multe din intervenţiile acestea. În tabelul 1 sunt prezentate intervenţiile medicale şi de îngrijire ce pot fi delegate familiei, unele dintre ele după o instruire a acesteia.
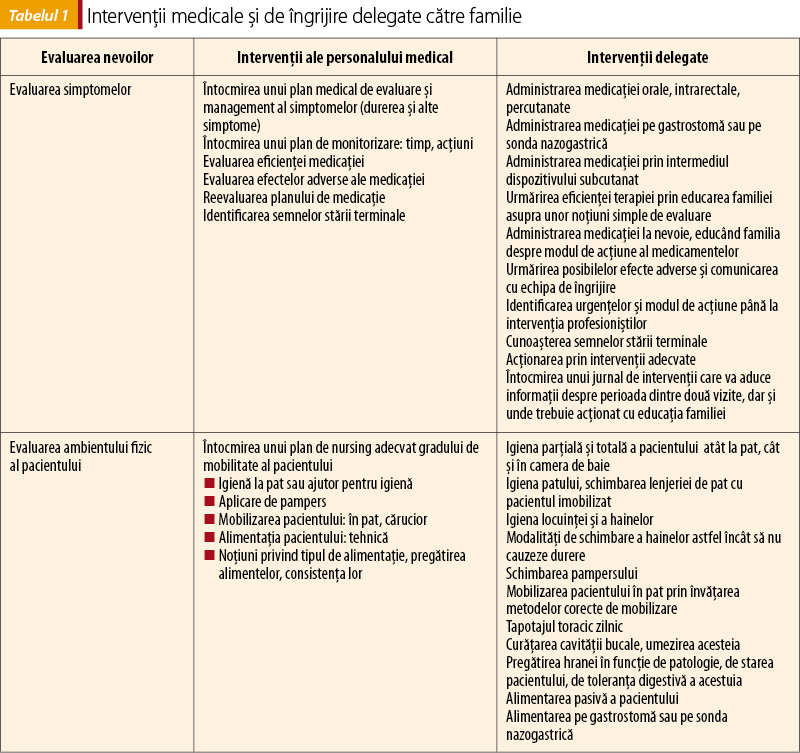
4.2. Domeniul psihoemoţional
Aspectul psihoemoţional al îngrijirii unui pacient aflat în suferinţă este împovărător atât pentru pacient, cât şi pentru familie, dar întotdeauna cu răsunet pe membrii echipei de îngrijire. Fricile, grijile, frământările legate de boală şi de cursul ei, de tratament, de simptome, de problemele apărute în familie odată cu boala sunt greu de gestionat de către echipă. Intervenţiile specialiştilor se desfăşoară întotdeauna prin intermediul şi cu ajutorul familiei şi sunt prezentate în tabelul 2.
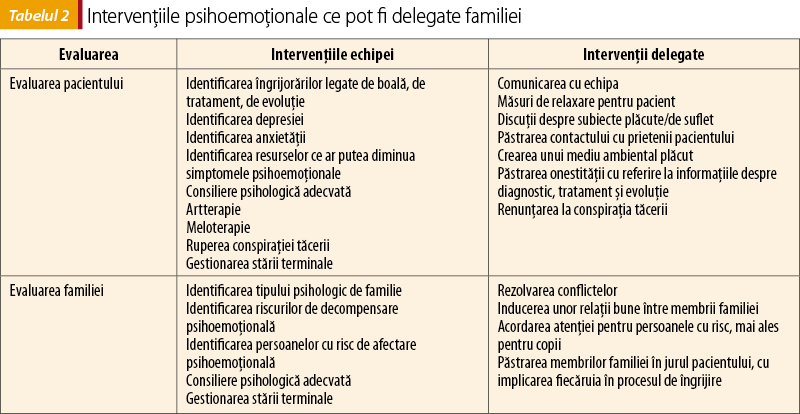
4.3. Domeniul spiritual
Spiritualitatea este un concept descris ca o reţea de relaţii ce poate include relaţii cu locuri, lucruri, cu noi înşine şi cu alte persoane şi este integrată capacităţii de a găsi sens şi scop în experienţele noastre(5). Există tot mai multe dovezi conform cărora intervenţia asupra întregii familii, mai degrabă decât concentrarea doar asupra pacientului, are rezultate mai bune atât pentru pacient, cât şi pentru membrii familiei(6).
Importanţa familiei ca furnizor de îngrijire paliativă rezidă din cunoaşterea valorilor culturale şi a credinţelor membrilor familiei, înţelegerea acestora şi, în final, respectarea lor.
Întâlnirea cu familia, denumită în unele lucrări conferinţa cu familia, este un instrument important de intervenţie în care se împărtăşesc informaţii şi se planifică îngrijirea în continuare.
Murphy a descris o cale de a acorda îngrijirea psihosocială şi spirituală prin aşa-numitul „model de întâlnire cu familia a lui Murphy”, care are cinci teme importante de discuţie: istorioara zilei, în care pacientul povesteşte despre prezent referindu-se la boala sa, experienţe legate de aceasta, îngrijorările şi fricile exprimate, discuţii despre istoria familiei, apoi fiecare membru are oportunitatea de a vorbi despre relaţia sa cu pacientul, iar în încheiere fiecare spune un lucru pentru care îl preţuieşte pe acesta(7).
4.4. Domeniul social
Suportul social adecvat este necesar pentru sănătatea fizică şi mintală şi asigură protecţie faţă de rezultatele negative apărute prin expunerea persoanei la un stres îndelungat, cum ar fi o boală incurabilă(8). Suportul social inadecvat, cum ar fi izolarea socială, este asociat cu creşterea depresiei(9), declinul cognitiv(10), creşterea intensităţii durerii(11) şi creşterea mortalităţii(12). Suportul social este un concept care include asistenţă financiară, suport emoţional, informare, însoţire şi suportul stimei de sine(13).
Suportul social are două părţi, cel de evaluare a nevoilor sociale şi cel de intervenţii asupra pacientului şi/sau asupra familiei. Evaluarea unităţii de îngrijire se poate face de către asistentul social, dar şi de către medicul de familie. La fel, intervenţiile adaptate pentru abordarea nevoilor sociale sunt efectuate de către specialistul în asistenţă socială sau pot fi delegate spre familia pacientului (tabelul 3).
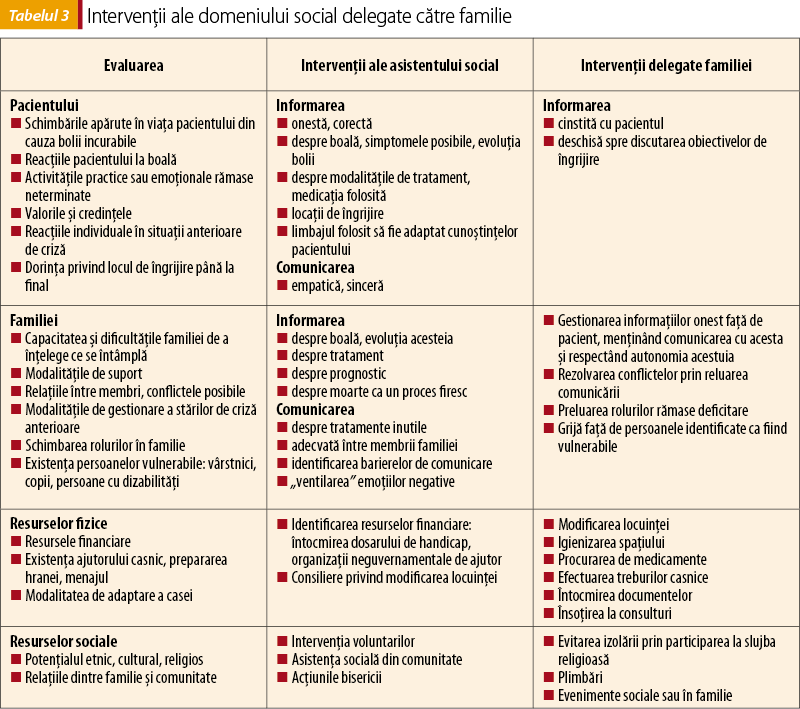
5. Nevoia de instruire a familiei de către profesionist
Dacă analizăm şi comparăm intervenţiile profesionistului şi cele pe care le putem delega către îngrijitorul principal din familie, vedem că acesta este un pion important în procesul de îngrijire. Dacă recunoaştem acele familii funcţionale în care membrii de familie doresc să se implice cât mai activ, munca echipei este uşurată mult. Acest lucru va duce la o îngrijire de calitate a pacientului acolo unde acesta îşi doreşte, adică acasă. Rolul echipei rămâne important în evaluarea holistică, în întocmirea planului complex de îngrijire şi, nu în ultimul rând, în educarea persoanei sau a persoanelor care doresc să se implice în îngrijire. În felul acesta, îngrijitorul principal devine cea mai apropiată, dar şi cea mai importantă persoană din lanţul de îngrijire.
Noţiunile de educare a îngrijitorului principal depind de starea pacientului, de domeniul unde identificăm nevoile, de gradul de educaţie generală, dar şi de gradul de educaţie în domeniul medical. Uneori completăm nişte noţiuni cunoscute, alterori este necesară schimbarea unor mentalităţi care decurg din tradiţie sau obiceiuri familiale.
În cadrul îngrijirii fizice delegate către familie este necesară educarea acesteia cu privire la medicaţie, explicând orarul de administrare, timpul de acţiune, calea de administrare, efectele adverse posibile, denumiri posibile diferite ale aceleiaşi substanţe. Un lucru important este educarea îngrijitorului principal referitoare la medicaţia cu eliberare retard care necesită administrare la ore fixe şi medicaţia cu eliberare rapidă care se administrează la nevoie în caz de puseu dureros. Toate informaţiile trebuie trecute explicit în scris şi repetate la fiecare vizită de monitorizare. De asemenea, se recomandă notarea într-un jurnal de către îngrijitorul principal a tuturor problemelor cu care se confruntă, a recomandărilor echipei efectuate telefonic, a dozelor administrate în puseuri, a efectelor adverse a medicaţiei, a prezenţei tranzitului etc. Pe de altă parte, acest jurnal poate folosi şi profesioniştilor care vizitează pacientul, pentru a nota planul de îngrijire sau orice altă informaţie ori sfat necesar familiei. Educarea se referă şi la măsurile de nursing cu privire la mobilizarea pacientului în pat sau cu privire la transferul în cărucior dacă este posibil, cu privire la consistenţa alimentelor, la sfaturi privind prepararea alimentelor prin fortifiere, astfel încât să suplinească numărul de calorii existente într-o cantitate mai mică. Alte subiecte posibile sunt referitoare la poziţia pacientului în timpul alimentaţiei, la curăţarea cavităţii bucale, la cantitatea de lichide, alimentaţia pe gastrostomă şi măsurile de igienă locală. O atenţie deosebită se referă la schimbarea colostomei, care de cele mai multe ori intră în sarcina îngrijitorului principal. Toate aceste noţiuni vor fi împărtăşite de membrii echipei de îngrijire cu ocazia mai multor vizite, iar îngrijitorul principal va deprinde abilităţile practice necesare.
Rolul medicului de familie devine tot mai evident în gestionarea la domiciliu, deoarece prin aflarea lui în proximitatea pacientului va fi uşor de accesat de către familia acestuia. El se poate implica în planul de îngrijire, în educarea familiei, în sprijinul social şi psihoemoţional, dar pentru aceasta trebuie să dobândească noţiuni de abordare paliativă de bază.
6. Concluzii
În cultura românească, îngrijirea pacientului la domiciliu este destul de frecventă. O colaborare a echipei multidisciplinare de îngrijire paliativă cu îngrijitorul principal din familie, luând drept coordonator de caz medicul de familie instruit în îngrijirea paliativă de bază, este tendinţa ideală de a gestiona corect nevoile multiple ale pacientului în direcţia creşterii calităţii vieţii în această perioadă de suferinţă indusă de o boală incurabilă.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- http://www.who.int/cancer/palliative/definition/en/
- https://www.dictionary.com/browse/family
- Kissane DW, Bloch S, Dowe DL, Snyder RD, Onghena P, McKenzie DP, Wallace CS. The Melbourne family grief study I & II. Am J Psychiatry, 1996, vol. 153 (pp. 650-8)(pp. 659-66).
- Popescu R. Familia românească - un reper de stabilitate. Dilema Veche nr. 322, 15 aprilie 2010.
- Rumbold BD. Caring for the spirit: lessons from working with the dying. Medical Journal of Australia. 2003; 179 (6 Suppl):S11–13.[PubMed].
- Kissane D, Bloch S. Family Focused Grief Therapy: A model of family-centred care during palliative care and bereavement. Buckingham, Philadelphia: Open University Press; 2002.
- Murphy NM. The wisdom of dying: Practices for living. Boston: Element Books Limited; 1999.
- Hostinar CE. Recent developments in the study of social relationships, stress responses, and physical health. Current Opinion in Psychology, 5, 90-95.[PubMed].
- Golden J, Conroy RM, Bruce I, Denihan A, Greene E, Kirby M, & Lawlor BA. 2015. Loneliness, social support networks, mood and wellbeing in community‐dwelling elderly. International Journal of Geriatric Psychiatry. 2009; 24(7), 694-700.[PubMed].
- Gow AJ, Pattie A, Whiteman MC, Whalley LJ, & Deary IJ. Social support and successful aging. Journal of Individual Differences. 2007; 28, 103-115.
- Lopez Martinez AE, Esteve Zarazaga R, & Ramirez Maestre C. Perceived social support and coping responses are independent variables explaining pain adjustment among chronic pain patients. The Journal of Pain. 2009; 9(4), 373-379.[PubMed].
- Holt Lunstad J, Smith TB, & Layton JB. Social relationships and mortality risk: A metaanalytic review. PLoS Medicine. 2010; 7, e1000316. [PubMed].
- Chida Y, Vedhara K. Adverse psychosocial factors predict poorer prognosis in HIV disease: A meta-analytic review of prospective investigations. Brain Behav Immun. 2009 May; 23(4):434-45. Epub 2009 Jan 29.
Articole din ediţiile anterioare
POCUS sau ecografia de prim contact cu pacientul în curriculumul de pregătire din specialitatea medicină de familie (nivel de bază şi avansat)
Ultrasonografia la punctul de îngrijire (POCUS; point-of-care ultrasonography) reprezintă o investigaţie ecografică complementară efectuată de clin...
Alimentaţia naturală - dificultăţi în alăptare
Alăptarea este un act fiziologic, natural, dar în egală măsură un comportament care trebuie învăţat şi sprijinit atât de familie, cât şi de persona...
Vrei să fii rezident în Medicină de Familie. Ştii ce te aşteaptă?
Medicina de Familie este o disciplină academică şi ştiinţifică având un conţinut propriu educaţional, o activitate clinică şi de cercetare bazată ...
Modificările hepatice în timpul sarcinii şi monitorizarea gravidei în asistenţa medicală primară
În sarcină, se produc modificări anatomice şi funcţionale la nivelul tuturor organelor şi sistemelor din organism. Medicul de familie evaluează pe ...