Infantile hemangioma is the most frequent benign vascular tumor in children, being present in 10% of the pediatric population. Its evolution is characterized by onset in the neonatal period, with rapid proliferation in the first months after birth, followed by a stagnation period, and then by total or partial regression. The new discoveries in infantile hemangioma changed its therapeutic approach. In most of the uncomplicated cases, active monitoring is recommended, avoiding medical or surgical treatment. In complicated hemangiomas, extended or deforming, the treatment with propranolol is recommended, initiated in hospital and carefully monitored in ambulatory, for a few years.
Hemangiomul infantil
Infantile hemangioma
First published: 08 decembrie 2016
Editorial Group: MEDICHUB MEDIA
Abstract
Rezumat
Hemangiomul este cea mai frecventă tumoră vasculară benignă întâlnită la copil, fiind prezentă la 10% din populaţia infantilă. Evoluţia acestuia se caracterizează prin debut în perioada neonatală, cu proliferare rapidă în primele luni de viaţă, urmată de o perioadă de stagnare şi apoi de regresie totală sau parţială. Noile descoperiri în tratamentul hemangiomului infantil au schimbat abordarea terapeutică a acestuia. În majoritatea cazurilor necomplicate se recomandă monitorizarea activă, evitând tratamentul medicamentos sau chirurgical. În hemangioamele complicate, extinse, deformante, se recomandă tratamentul cu propranolol, iniţiat în spital şi atent monitorizat în ambulator, pentru o perioadă de câteva luni.
Hemangioamele sunt cele mai frecvente tumori vasculare benigne întâlnite la vârsta pediatrică, incidenţa estimată fiind între 1% și 3% la nou-născut, cu tendinţa de creştere până la 10% în primele luni de viaţă.
Incidenţa este net crescută la sexul feminin (cu un raport fete-băieţi de 3:1 până la 5:1) şi la copiii născuţi prematur sau cu greutate mică la naştere(1).
Hemangiomul apare în primele săptămâni de viaţă şi are o evoluţie limitată, marcată la început de o proliferare rapidă, de câteva luni, urmată în general de stagnare şi apoi involuţie, până la dispariţia completă, în jurul vârstei de 7-10 ani.
Majoritatea hemangioamelor sunt inofensive şi nu produc complicaţii. Uneori, însă, pot să apară ulceraţii, hemoragii şi pot fi invalidante prin localizarea şi dimensiunea lor.
Etiopatogenia hemangioamelor nu a fost complet elucidată. Există mai multe ipoteze care încearcă să explice dezvoltarea acestora plecând de la originea celulelor.
Teoria placentară susţine embolizarea unor celule endoteliale de origine placentară care determină angiogeneza accentuată, explicând astfel ciclul evolutiv al hemangiomului, similar cu cel al ţesutului placentar(2).
O altă explicaţie ar putea fi scăderea receptorilor pentru factorul de creştere endotelială vasculară, stimulând astfel angiogeneza. Studii recente au demonstrat rolul unor celule stem capabile să inducă formarea de ţesut vascular în perioada postnatală, subliniind şi rolul vasculogenezei în patogeneza hemangiomului(3).
Teoria hipoxiei tisulare explică proliferarea vasculară necontrolată ca fiind cauzată de hipoxie, stimulând atât angiogeneza, cât şi vasculogeneza(4).
Din punct de vedere histopatologic, hemangioamele sunt tumori proliferative ale căror celule endoteliale prezintă o creştere a activităţii mitotice în timpul proliferării.
Tablou clinic
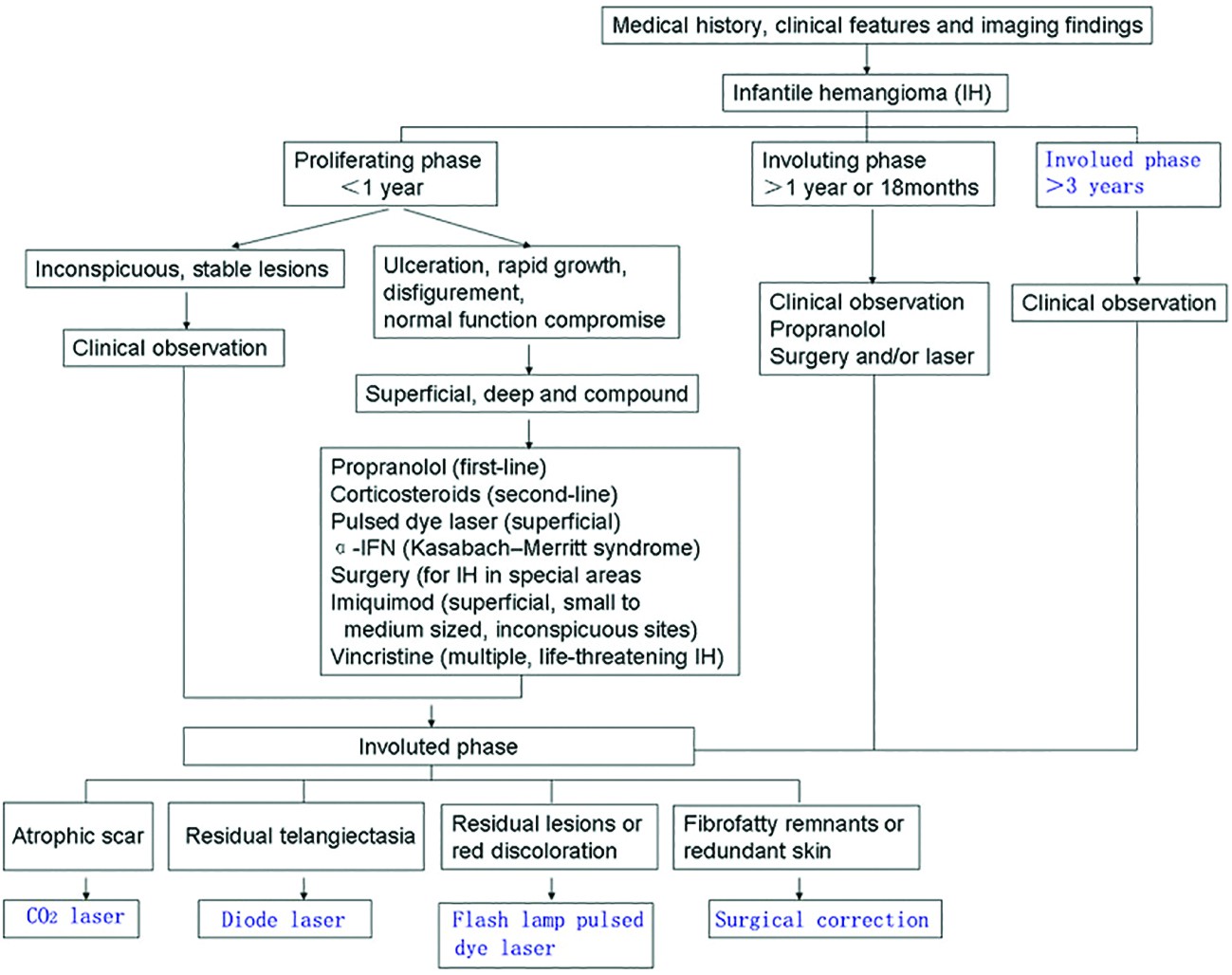
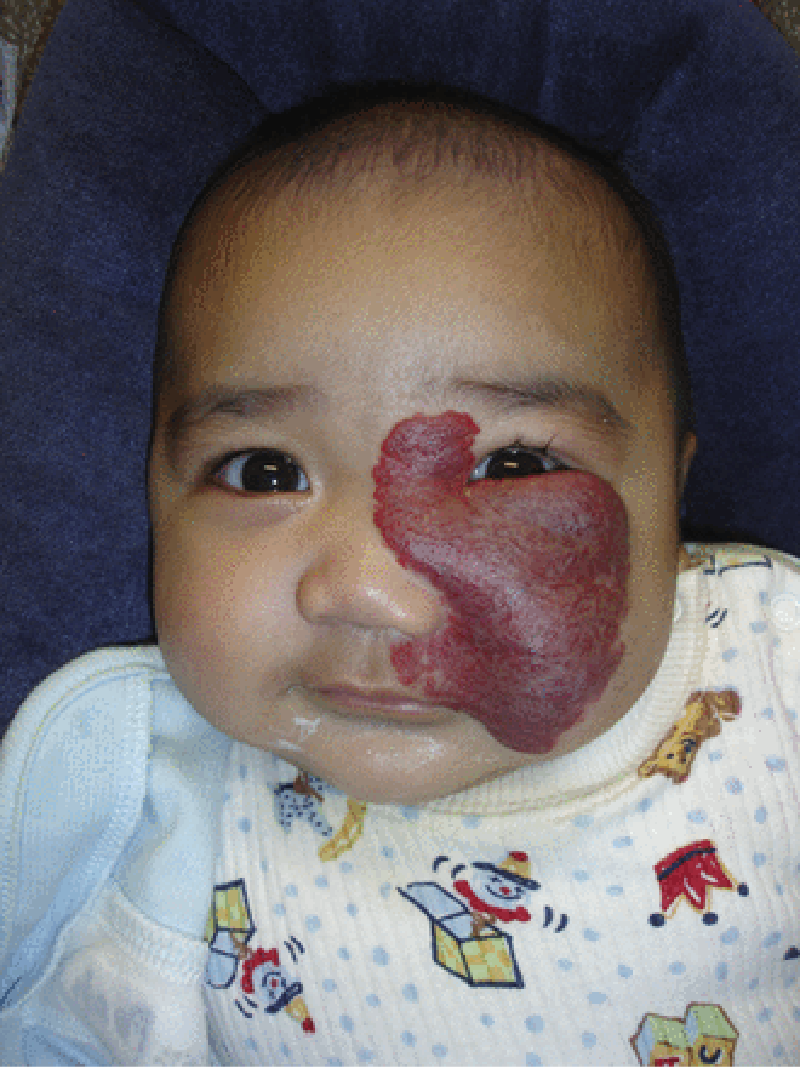
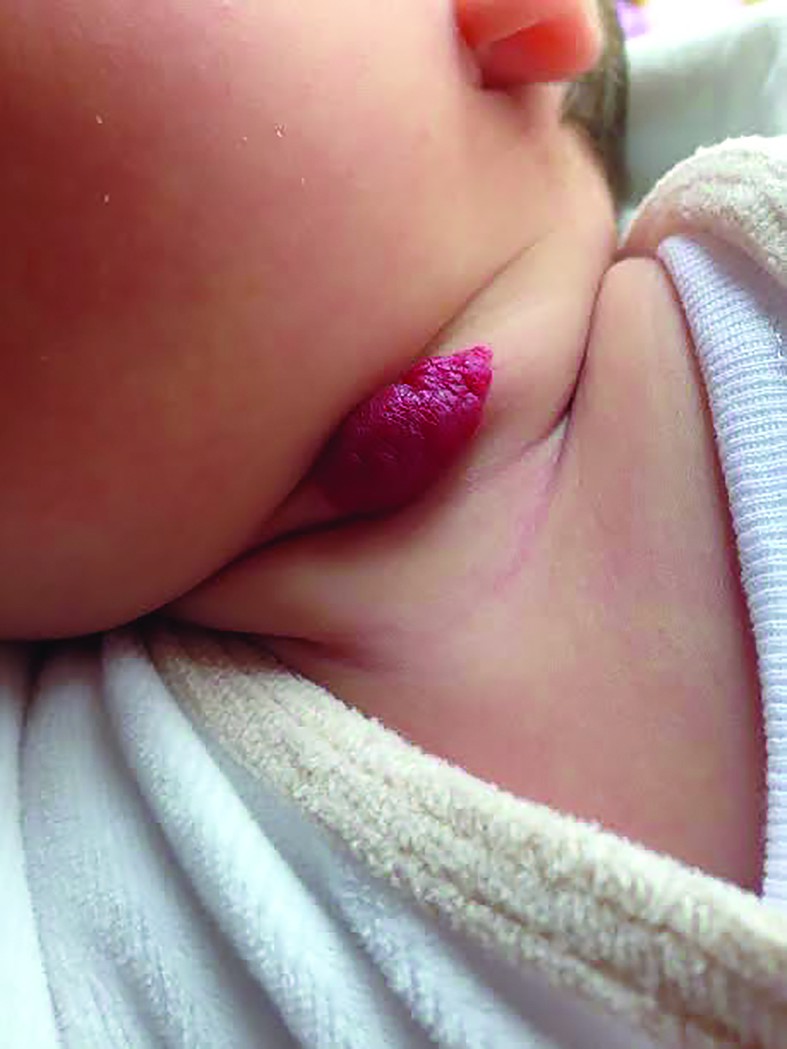
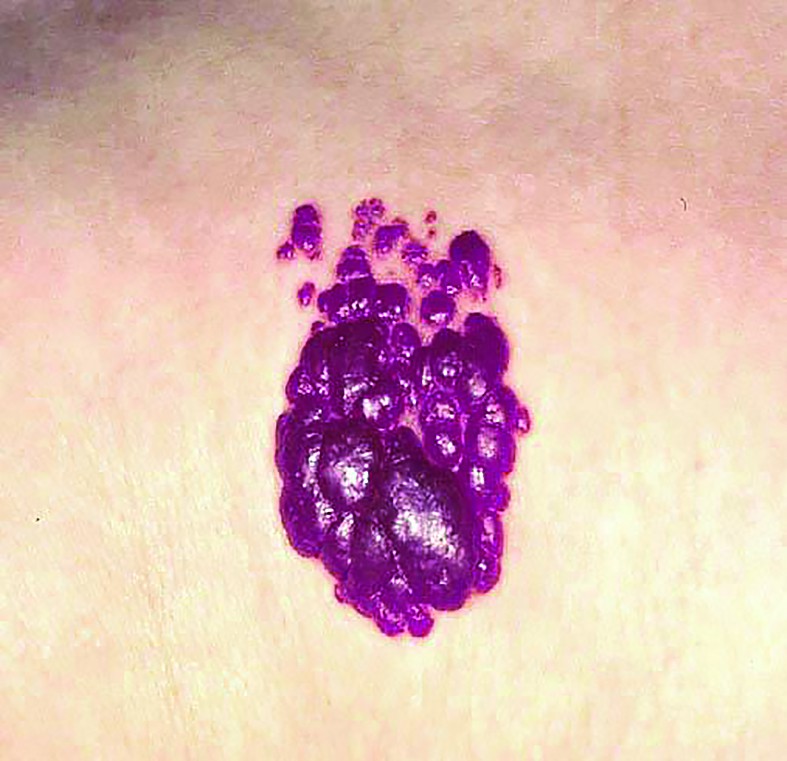
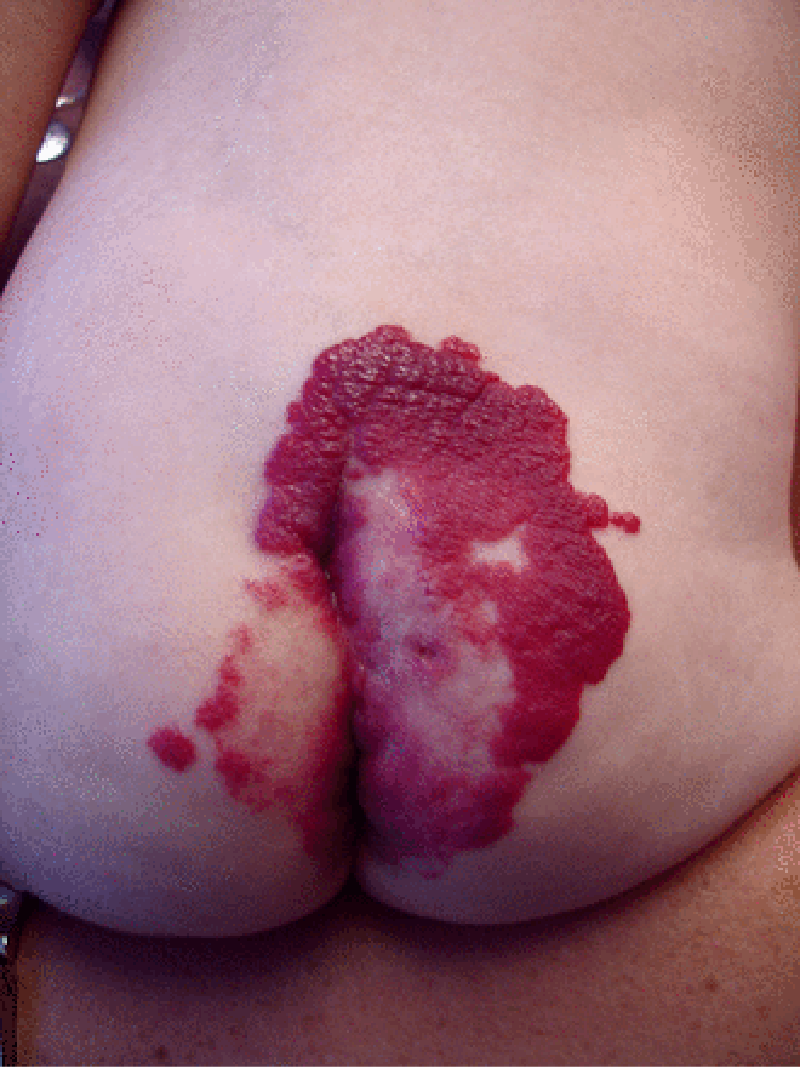
La naştere, leziunea este absentă sau sunt evidenţiate mici teleangiectazii sau puncte eritematoase care se dezvoltă în primele săptămâni de viaţă, devenind o formaţiune tumorală, spongioasă, roşie sau violacee, nepulsatilă şi nedureroasă, de consistență fermă, cauciucată.
Uneori, leziunile sunt plane, boselate sau reprezintă combinaţii ale acestor morfologii. Dacă hemangiomul se află în țesutul subcutanat, tegumentul supraiacent poate fi complet normal.
Culoarea variază în funcție de profunzimea afectării tegumentare și poate fi roșie strălucitoare în leziunile superficiale sau violet-albastră când predomină afectarea țesuturilor profunde.
Cele mai multe hemangioame infantile au o dimensiune maximă de 0,5-5 cm, dar ele pot varia de la dimensiunea unui vârf de ac la mai mult de 20 cm în diametru.
Majoritatea leziunilor rămân bine circumscrise, focale. În unele cazuri, întâlnim hemangioame extinse, pe o suprafaţă tegumentară mare, cu un contur neregulat, dar cu afectare superficială.
Cele mai frecvente localizări ale hemangioamelor sunt:
1. Extremitatea cefalică (60%)
2. Trunchi (25%)
3. Extremităţi (15%)
4. Zone extracutanate - ficat, tract gastrointestinal, laringe, sistem nervos central, pancreas, timus, ganglioni limfatici, splină.
Clasificare
- localizat (focal) - leziune bine delimitată, unică, superficială, elevată sau plană;
- multiplu (multifocal) - leziuni bine delimitate, localizări multiple;
- segmental - extins, slab delimitat, asociat deseori cu malformaţii viscerale;
- cavernos - leziune cu aspect tumoral, invadant, extins, profund.
Complicaţii
Majoritatea hemangioamelor focale evoluează fără complicaţii. În unele situaţii, pot să apară ulceraţii, suprainfecţie şi hemoragii intermitente, în special în cazul hemangioamelor genitale şi perineale.
Localizarea periorificială a unor hemangioame de mari dimensiuni poate determina complicaţii funcţionale sau deformante. Astfel, localizarea periorbitală poate fi asociată cu tulburări de vedere, iar hemangioamele buzelor sau nazale pot determina atât deformarea feţei, cât şi tulburări respiratorii funcţionale.
Asocierea hemangiomului cu sindromul PHACE cauzează complicaţii importante. Sindromul PHACE a fost descris de Frieden în anul 1996 şi se caracterizează prin hemangiom facial extins, malformații ale sistemului nervos central (în special anomalii de fosă posterioară), malformaţii arteriale şi cardiace (cea mai frecvent întâlnită fiind coarctaţia de aortă) şi malformaţii oculare(5) (figura 1).
Un hemangiom extins localizat în zona sacrată sau perineală poate fi asociat cu malformaţii de coloană vertebrală (spina bifida, mielomeningocel), malformaţii renale şi anogenitale.
A fost propus acronimul PELVIS pentru sindromul care asociază hemangioame perineale, malformaţii ale organelor genitale externe, lipomielomeningocel, malformaţii renale, imperforaţia anusului şi modificări tegumentare(6) (figura 2).

Hemangiomatoza neonatală difuză are un prognostic rezervat, asociind hemangioame cutanate multiple cu hemangioame viscerale. Riscul afectării viscerale este cu atât mai crescut, cu cât numărul hemangioamelor cutanate este mai mare.
Evoluţie
Hemangiomul creşte rapid în primele 3 luni de viaţă, dublându-şi sau chiar triplându-şi dimensiunile iniţiale, după care urmează faza de regresie lentă, ce se încheie la vârsta de 7-10 ani, în funcţie de dimensiunile și profunzimea tumorii. La sfârșitul fazei de regresie, majoritatea hemangioamelor se vindecă fără complicaţii, dar uneori pot persista leziuni de tipul unor teleangiectazii, modificări de consistenţă sau de pigmentare a tegumentului sau chiar cicatrice reziduale.
Diagnostic
În general, aspectele clinice şi evolutive sunt suficiente pentru stabilirea diagnosticului. În cazul unor hemangioame extinse, numeroase sau cu o localizare sugestivă pentru un sindrom malformativ asociat, se recomandă investigații imagistice suplimentare. Ecografia Doppler şi RMN-ul sunt recomandate pentru precizarea localizării şi pentru depistarea altor leziuni viscerale. Biopsia şi examenul histopatologic se impun doar în cazul hemangioamele extinse, cu risc vital, sau în situaţiile în care diagnosticul pozitiv nu poate fi stabilit pe baza datelor clinice şi imagistice.
Diagnostic diferenţial
1. Malformaţii arteriovenoase - prezente de la naştere, pete de culoare roşie sau albăstruie, calde, pulsatile, cresc proporțional cu dezvoltarea corpului, nu regresează spontan. Ecografia Doppler şi RMN-ul evidenţiază anomaliile vasculare.
2. Hemangioendoteliomul Kaposiform - tumori congenitale asociate cu trombocitopenie şi coagulare intravasculară diseminată. Diagnosticul este stabilit pe baza examenului histopatologic.
3. Fibrosarcomul - tumoră malignă, cu localizare predominantă pe coapsă sau trunchi, nu produce metastaze. Examenul histopatologic stabileşte diagnosticul pozitiv.
Management
1. Supravegherea activă - Strategia „Wait and see”
În cazul hemangioamelor necomplicate, localizate, managementul clinic presupune monitorizarea activă prin examinări clinice periodice şi educaţia părinţilor privind evoluţia naturală, potenţialele complicaţii, riscurile şi beneficiile unor opţiuni terapeutice. Măsurătorile efectuate periodic şi fotografiile seriate pot fi extrem de utile în stabilirea evoluţiei, delimitând faza proliferativă de perioada de stagnare şi apoi de regresie a leziunii. Implicarea părinţilor în supravegherea activă a hemangiomului presupune consilierea periodică şi o colaborare strânsă medic - familie, cu efecte benefice atât pentru monitorizarea clinică a copilului cu hemangiom, cât şi pentru scăderea anxietăţii parentale. Informaţiile oferite părinţilor trebuie să fie realiste, explicând durata lungă a evoluţiei unui hemangiom, faza de regresie care se poate întinde până la vârsta de 10 ani, precum şi probabilitatea unor leziuni reziduale de tipul unor cicatrice, teleangiectazii, modificări de culoare sau de structură ale tegumentului afectat. Aspectele psihosociale nu trebuie neglijate, oferind părinţilor suportul informațional şi emoțional necesar pentru o conduită normală. Pentru întrebările şi curiozitatea celor din jur, un model de răspuns ar fi: „Este un semn din naştere, nu este dureros, nu e nimic grav, se va retrage în timp”.
2. Tratamentul medicamentos este indicat în cazul hemangioamelor complicate, invalidante, deformante sau care afectează funcţionarea normală a unui organ(7).
Indicaţiile tratamentului medicamentos:
- creşterea rapidă, extinsă a hemangiomului;
- localizarea periorbitală, cu afectarea vederii;
- tulburări funcţionale respiratorii sau digestive;
- localizarea într-o zonă cu risc traumatic, cu tendinţă la ulceraţii;
- leziuni deformante, invalidante.
Tratamentul cu propranolol per os se recomandă ca opţiune terapeutică de primă linie în hemangioamele complicate ale extremităţii cefalice(8).
După ce în 2008 Leaute-Labreze et al. au publicat pentru prima oară un raport despre eficacitatea propranololului în tratamentul hemangiomului infantil, acesta a început să fie folosit tot mai mult în tratamentul hemangioamelor cu risc, majoritatea studiilor publicate raportând rezultate pozitive.
Într-o recenzie publicată în anul 2013, care a analizat rezultatele a 41 de studii cu privire la eficacitatea şi efectele adverse ale propranololului, rata medie de răspuns pozitiv a fost de 98%, doza medie folosită a fost de 2,1 mg/kgc/zi, tratamentul a fost iniţiat la o vârstă medie de 6,6 luni, durata medie de tratament a fost de 6,4 luni, rata medie de recădere a fost de 17% şi efectele adverse severe au fost rare, apărând la mai puţin de 1% din pacienţi(9).
Indicaţiile primare de tratament în studiile publicate au fost riscul funcţional şi estetic, ulcerarea, complicaţiile cu risc vital, distribuţia segmentară, stresul psihosocial, creşterea rapidă şi evitarea procedurilor chirurgicale agresive.
În 23 aprilie 2014, Comisia Europeană a autorizat introducerea soluției orale de propranolol pentru tratamentul hemangiomului infantil. Mecanismele probabile de acţiune sunt vasoconstricţia, reducerea factorului de creștere endotelio-vasculară şi inducerea apoptozei. Vârsta minimă de iniţiere a tratamentului cu hemangiol este de 5 săptămâni, iar durata tratamentului variază între 3 şi 6 luni, în unele cazuri fiind necesară prelungirea tratamentului până la 12 luni.
Protocolul de tratament cu soluţie orală de propranolol(10):
- Instituirea tratamentului se face în spital, cu monitorizarea funcţiilor cardiace, nu mai devreme de ziua a 35-a de viaţă (vârstă corectată în caz de prematuritate).
- Bilanţul preterapeutic include ecografia cardiacă, măsurarea tensiunii arteriale şi a frecvenţei cardiace, a ritmului respirator şi a glicemiei.
- Doza inițială va fi de 1 mg/kgc/zi în două prize (dimineaţa şi seara).
- Măsurarea tensiunii arteriale, a frecvenţei cardiace şi a ritmului respirator la interval de o oră, în primele 4 ore de la iniţierea tratamentului.
- EKG şi măsurarea glicemiei la 2, respectiv 4 ore după administrarea medicaţiei.
- Doza se creşte la 2 mg/kgc/zi la o săptămână de la iniţierea tratamentului.
- În cazul unui răspuns terapeutic insuficient sau al unui hemangiom voluminos se poate creşte doza la 3 mg/kgc/zi.
- Tratamentul se continuă ambulator cu reevaluare lunară pentru reajustarea dozei la greutatea corporală.
- Durata tratamentului - până la sfârşitul perioadei de creştere a hemangiomului (de obicei până la vârsta de 1 an).
- Reevaluare la 12 şi 24 de luni de la întreruperea definitivă a tratamentului.
Reacţii adverse: tulburări de somn, vărsături, diaree, hipoglicemie, bronhospasm, hipotensiune arterială.
Contraindicaţii: astm bronşic, bradicardie, hipotensiune arterială, sindrom Raynaud, prematuri cu vârsta corectată sub 5 săptămâni, sugar alimentat la sân a cărui mamă urmează tratament cu betablocante.
Corticoterapia - se recomandă doar în cazurile grave, în care tratamentul cu propranolol este contraindicat.
Se administrează prednison 2-3 mg/kgc/zi, în doză unică, matinală. Tratamentul se continuă câteva luni, în funcţie de răspunsul terapeutic. Întreruperea bruscă a corticoterapiei poate determina recăderi.
Reacţii adverse: sindrom Cushing, gastrită, tulburări de somn, tulburări de dezvoltare osoasă, imunosupresie cu o predispoziţie crescută la infecţii.
Alte medicamente folosite: vincristina şi alfa-interferonul sunt folosite doar în cazuri speciale.
Tratamentul topic - a fost folosit în hemangioamele necomplicate, dar cu rezultate parţiale. Soluţii medicamentoase topice:
- Beta-blocante - Timolol gel 0,5%, 2-3x1 pic/zi, timp de 6-12 luni.
- Corticosteroizi - Clobetasol cremă, 2 aplicaţii/zi, timp de câteva luni, tratament recomandat în special pentru hemangioamele cu risc de ulceraţie.
1. Laser-terapia este recomandată în cazul ulceraţiilor, poate avea rezultate în tratamentul hemangioamelor superficiale, dar în general este recomandată pentru tratamentul leziunilor reziduale - cicatrice, teleangiectazii, eritem.
Cauterizarea, iradierea sau crioterapia nu sunt recomandate din cauza cicatricelor restante post-tratament.
2. Tratamentul chirurgical este luat în discuţie doar în cazurile rezistente la tratamentul medicamentos sau în situaţii particulare, cântărind beneficiile şi riscurile.
Hemangiomul cutanat al copilului are, de cele mai multe ori, un prognostic bun, dar cu o evoluţie de câţiva ani, ceea ce presupune o monitorizare atentă, de lungă durată. Noile opţiuni terapeutice oferă posibilitatea reducerii perioadei de evoluţie, evitarea complicaţiilor şi a sechelelor. În acest context, rolul medicului curant este cu atât mai important, cu cât decizia terapeutică trebuie bine cântărită, evaluând, pe de o parte, riscul complicaţiilor şi impactul psihosocial, iar pe de altă parte, reacţiile adverse ale tratamentului. În cazul hemangioamelor necomplicate, este recomandată strategia „Wait and see” de monitorizare clinică activă, însoţită şi de evaluarea impactului psihosocial pentru copii şi pentru părinţi.
Bibliografie
2. Richard J Antaya. William D James. Infantil Haemangioma. Clinical presentation. http://emedicine.medscape.com/article/1083849-clinical#b1.
3. P.H. Hoeger. New Aspects on the Pathogenesis of the Most Common Skin Tumour In Children. The British Journal of Dermatology. 2011;164(2):234-235.
4. Tina S. Chen, Lawrence F. Eichenfield, Sheila Fallon Friedlander. Infantile Hemangiomas: An Update on Pathogenesis and Therapy. Pediatrics January 2013, VOLUME 131.
5. Frieden IJ1, Reese V, Cohen D. PHACE syndrome. The association of posterior fossa brain malformations, hemangiomas, arterial anomalies, coarctation of the aorta and cardiac defects, and eye abnormalities. https://www.ncbi.nlm.nih.gov/pubmed/8607636.
6. Girard C, Bigorre M, Guillot B, Bessie D. PELVIS Syndrome. https://www.ncbi.nlm.nih.gov/pubmed/16847205.
7. Denise W Metry, Management of infantile hemangiomas, http://www.uptodate.com/contents/management-of-infantile-hemangiomas
8. Jia Wei Zheng, Ling Zhang,Qin Zhou, Hua Ming Mai, Yan An Wang, Xin Dong Fan, Zhong Ping Qin, Xv Kai Wang and Yi Fang Zhao. A practical guide to treatment of infantile hemangiomas of the head and neck, Int J Clin Exp Med. 2013; 6(10): 851–860.
9. Marqueling A.L., Oza V., Frieden I.J., et al. Propranolol and infantile hemangiomas four years later: a systematic review. Pediatr Dermatol,2013 Mar; 30(2):182-191.
10. Adriana Dănilă, Cornelia Jurjiu, Laura Niculescu, Dan Mircea Enescu. Hemangiom infantil neonatal tratat cu propranolol, REVISTA MEDICALÅ ROMÂNÅ – VOLUMUL LXI, NR. 2, 2014.
Articole din ediţiile anterioare
Sindromul hemolitic-uremic, o provocare medicală?
Sindromul hemolitic-uremic (SHU) este o afecțiune rară, dar severă, fiind considerată una dintre cele mai frecvente cauze de insuficiență renală ac...
Evaluarea unui suflu cardiac la copil
Suflul sistolic este un simptom frecvent întâlnit în perioada copilăriei, peste 50% din copii prezentând la un moment dat un suflu cardiac(1). Majo...
Tulburările de somn la sugar, copilul mic și adolescent
Somnul este un proces dinamic, care influențează activitatea zilnică, sănătatea fizică și mintală. Tulburările de somn sunt prezente la toate grupe...
Infecţia tractului urinar la copil
Infecţia tractului urinar (ITU) la vârsta pediatrică reprezintă o patologie importantă atât ca frecvență, ocupând locul al treilea în cadrul infecț...