Diabetic foot represents one of the frequent complications of diabetes mellitus. The risk of diabetic patients of having an ulceration or to need an amputation is nowdays higher than the risc of retinopathy or chronic renal disease. The categories with the highest risk are male patients, within
the 60 to 69 years decade. The periodical evaluation of the patients with the purpose of early diabetic neuropathy and of arterial periferic disease identification has an important role in preventing subsequent complications. Once identified, the patients must be investigated in order to receive optimal treatment. The treatment for diabetic foot complications is a mixed one, medical and surgical, to which complementary treatment methods, that improve the success rate in the evolution of the lesions, are added. Controling for glucose level, local infections control and revascularisation are key elements in the therapeutical approach.
Piciorul diabetic – complicaţie invalidantă a diabetului zaharat
Diabetic foot – invalidating complication of diabetes mellitus
First published: 22 mai 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.129.3.2019.2390
Abstract
Rezumat
Piciorul diabetic reprezintă una dintre complicaţiile frecvente ale diabetului zaharat. Riscul pacienţilor diabetici de a face o ulceraţie sau de a necesita o amputaţie a devenit la ora actuală mai mare decât riscul de retinopatie sau insuficienţă renală cronică. Cele mai afectate categorii sunt pacienţii de sex masculin, cu vârsta cuprinsă între 60 şi 69 de ani. Evaluarea periodică a pacienţilor în vederea depistării timpurii a neuropatiei diabetice şi a bolii arteriale periferice are un rol important în prevenţia complicaţiilor ulterioare. Odată identificate, pacienţii trebuie investigaţi în vederea luării măsurilor de tratament optime. Tratamentul complicaţiilor piciorului diabetic este mixt, medical şi chirurgical, la care se adaugă metodele complementare de tratament, care îmbunătăţesc rata de succes în evoluţia plăgilor piciorului diabetic. Controlul valorilor glicemiei, controlul infecţiilor locale şi revascularizarea sunt elemente-cheie ale abordării terapeutice.
Introducere
Diabetul zaharat reprezintă la momentul actual una dintre cele mai răspândite boli cronice netransmisibile şi, totodată, cea mai frecventă boală endocrină(1).
Diabetul zaharat nu ar fi o stare atât de gravă, pe cât este de fapt, dacă nu ar avea consecinţe negative majore: scurtarea duratei de viaţă (în medie, cu 10 ani) şi înrăutăţirea calităţii ei(2). Statusul hiperglicemic contribuie în mod decisiv la apariţia complicaţiilor acute şi cronice ale diabetului zaharat, ceea ce determină creşterea mortalităţii şi morbidităţii acestei îngrijorătoare condiţii patologice(3).
În ceea ce priveşte complicaţiile diabetului zaharat, unele dintre acestea sunt doar asociate lui (infecţiile, ateroscleroza), iar altele sunt specifice (microangiopatia, neuropatia)(4).
Evoluţia acestei boli este grevată de multiplele complicaţii determinate de leziunile vasculare şi nervoase produse de diabet. La afectarea cardiovasculară(5), renală şi oculară se adaugă şi modificări apărute la nivelul membrelor inferioare, cunoscute sub denumirea de „picior diabetic”, care pot evolua către complicaţii grave, cum este gangrena diabetică, care să necesite amputaţii invalidante.
Pe plan naţional, în fiecare an sunt diagnosticate peste 50.000 de persoane cu diabet zaharat(6,7), cu o prevalenţă estimată de peste 11%(8). În ceea ce priveşte amputaţiile majore de membru pelvian, cea mai mare proporţie a pacienţilor, cu valori ce ating peste 70% conform unor studii(9), se practică la pacienţii diabetici, pierderea unui membru inferior sau a unei părţi a acestuia ca o consecinţă a prezenţei diabetului având loc la fiecare 30 de secunde la nivel mondial(10). Piciorul diabetic este răspunzător pentru 20-25% din totalul spitalizărilor diabeticilor, iar pacienţii diabetici sunt responsabili la rândul lor pentru 20% din costul total pentru pacienţii spitalizaţi(11). Tratarea sau evitarea suprainfecţiei ulcerelor piciorului diabetic poate preveni amputaţia majoră în 85% din cazuri(12).
Complicaţiile piciorului diabetic sunt mai frecvente în rândul bărbaţilor, riscul fiind de două ori mai mare la aceştia(13). La ora actuală, riscul unui pacient cu diabet zaharat de a face o ulceraţie sau de a necesita o amputaţie a devenit mai mare decât acela de a face retinopatie sau insuficienţă renală cronică, de aceea punem accentul pe recunoaşterea precoce a oricărui tip de leziune şi tratarea prin mijloace terapeutice minim invazive.
În acest articol am analizat relaţia dintre nivelul glicemiei şi gradul de ischemie arterială, având ca obiective identificarea cauzelor, respectiv a factorilor de risc ce au contribuit la apariţia complicaţiilor diabetului zaharat şi atenuarea lor, studiul aportului intervenţiilor chirurgicale limitate şi al tratamentului minim invaziv.
Materiale şi metodă
Datele necesare studiului sunt preluate din foile de observaţie clinică din cadrul secţiilor de chirurgie generală, chirurgie vasculară, precum şi din cadrul Clinicii de diabet zaharat, nutriţie şi boli metabolice a Spitalului Clinic de Urgenţă Constanţa. Aceşti bolnavi sunt urmăriţi şi investigaţi în funcţie de anumiţi parametri atât preoperatoriu, cât şi postoperatoriu, acolo unde se impune intervenţia chirurgicală.
Toate aceste aspecte sunt urmărite pe un număr apreciabil de cazuri (152), în cadrul unui studiu prospectiv şi retrospectiv, care să poată permite extragerea unor concluzii, făcând astfel posibilă comparaţia cu datele existente în literatura de specialitate, precum şi în protocoalele de specialitate.
Cele două categorii de studii sunt reprezentate de:
Studiul retrospectiv – cu întindere pe o perioadă între 2015 şi 2017.
Studiul prospectiv: pe o perioadă între 2017 şi 2019.
Lotul A – cuprinzând pacienţi diabetici fără complicaţii.
Lotul B – cuprinzând pacienţi diabetici cu complicaţii.
Aşadar, aceste două loturi cuprind deopotrivă bolnavii diabetici, pentru a vedea câţi dintre pacienţii internaţi nu prezintă complicaţii, respectiv câţi dintre ei prezintă deja complicaţii în diferite grade. Aceasta reprezintă prima împărţire a loturilor.
Din cea de-a doua categorie, şi anume a pacienţilor diabetici cu complicaţii, am analizat complicaţiile chirurgicale (şi anume, arteriopatiile periferice de membre inferioare care generează piciorul diabetic ischemic cronic), rezultând alte două loturi de pacienţi, respectiv două categorii de situaţii ce urmează a fi analizate, şi anume:
-
dacă există bolnavi cu arteriopatie pur diabetică;
-
dacă există bolnavi care au o ischemie dată de diabet şi complicaţiile sale (pe vasele mici) şi, în acelaşi timp, au şi ateroscleroză – arteriopatie diabetică şi aterosclerotică.
La această ultimă categorie de pacienţi, care prezintă atât diabet zaharat, cât şi ateroscleroză, utilitatea efectuării procedurii de revascularizare este absolut necesară, tocmai pentru a nu se ajunge la amputaţii majore (amputaţii de coapsă, de exemplu). Cu alte cuvinte, această categorie se adresează şi chirurgiei constructive vasculare, nu numai amputaţiilor, cum este cazul piciorului diabetic.
Parametrii analizaţi au fost grupaţi sub forma unei fişe-tip, pentru a facilita culegerea datelor, fiind utilizată, totodată, asemenea unei scheme de monitorizare în timp a datelor incluse în aceasta.
Datele obţinute au fost ulterior introduse într-un program de gestiune a datelor medicale, fiind analizate prin intermediul Microsoft Excel 2016.
Din punct de vedere statistic, studiile sunt de tip descriptiv şi inferenţial, utilizând în acelaşi timp şi metode de comparaţie.
Lotul-ţintă rămâne cel al bolnavilor cu arteriopatie, întrucât aceştia ajung în final la operaţii, în acelaşi timp studiind şi relaţia operaţie-rezultate dintre diabet şi această complicaţie, în sensul de:
-
tipul operaţiilor efectuate;
-
tipul de rezultate ce s-au obţinut în urma studiului;
-
evoluţia diabetului zaharat, a complicaţiilor chirurgicale şi managementul acestora.
Studiul cuprinde 152 de pacienţi internaţi, urmăriţi şi monitorizaţi atât pe parcursul internării, cât şi după externare, şi anume, 102 bărbaţi, respectiv 50 de femei.
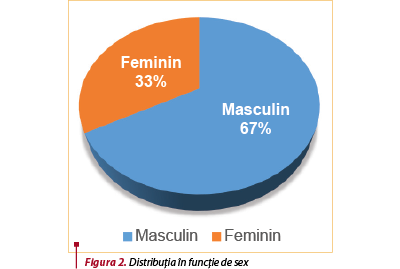
Aşa cum arată şi datele de specialitate, numărul bărbaţilor îl depăşeşte cu mult pe cel al pacientelor diabetice, aspect evidenţiat şi în figura 2, şi anume: bărbaţii reprezintă 67% din numărul total de pacienţi internaţi, procentajul femeilor fiind mult mai mic, de 33%.
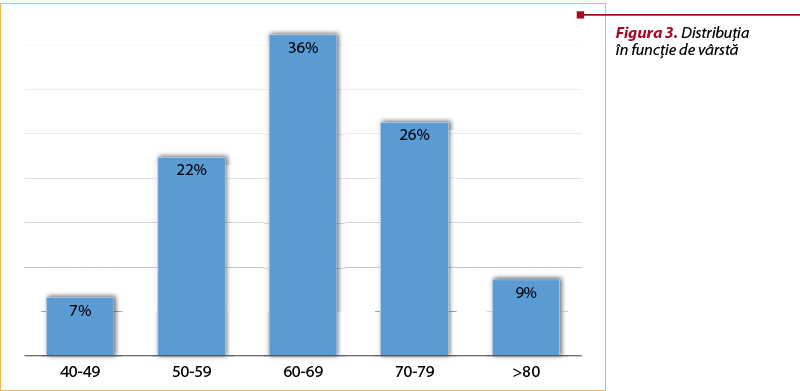
Frecvenţa pe decadele de vârste evidenţiază faptul că, din totalul pacienţilor internaţi şi monitorizaţi (figura 3), cei cu vârsta cuprinsă între 60 şi 69 de ani reprezintă categoria cea mai frecventă, urmată de cei între 50 şi 59 de ani, respectiv 70-79 de ani, de unde rezultă faptul că este necesară o perioadă de activitate a bolii, a continuităţii statusului hiperglicemic şi a controlului slab al diabetului zaharat pentru a se ajunge la complicaţii.
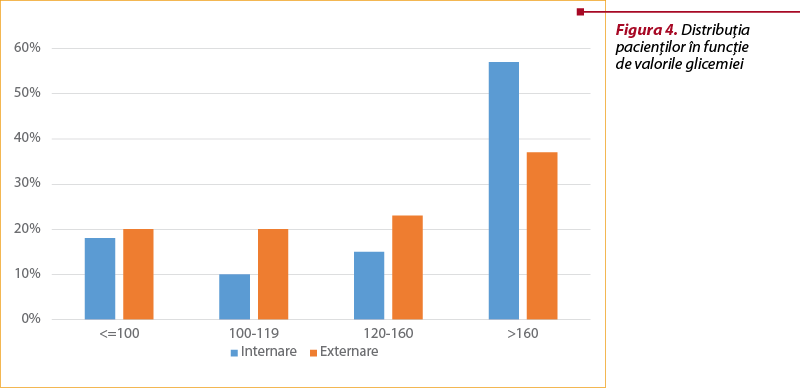
Comparativ, valorile glicemice ale pacienţilor la internare sunt semnificativ mai mari faţă de cele la externare (diferenţă medie de 30,12 mg/dL, cu intervale de încredere de 95%, 13,26-65 mg/dL; p=0,003), ceea ce denotă controlul glicemic satisfăcător pe parcursul internării şi răspunsul acestora la insulinoterapie, faţă de tratamentul cu antidiabetice orale urmat la domiciliu, tocmai pentru că majoritatea pacienţilor amână trecerea pe insulinoterapie atunci când aceasta se impune, de aici şi apariţia complicaţiilor atât de ordin microvascular, cât şi macrovascular.
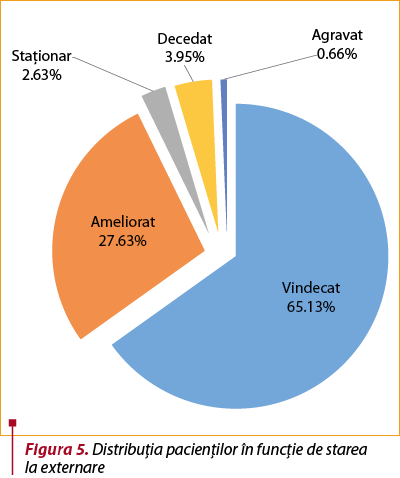
Starea pacienţilor la momentul externării (figura 5) consemnează un procent de vindecare de 65% şi de ameliorare de 28% a simptomatologiei pentru care au fost internaţi, evoluţia acestora fiind favorabilă în majoritatea cazurilor.
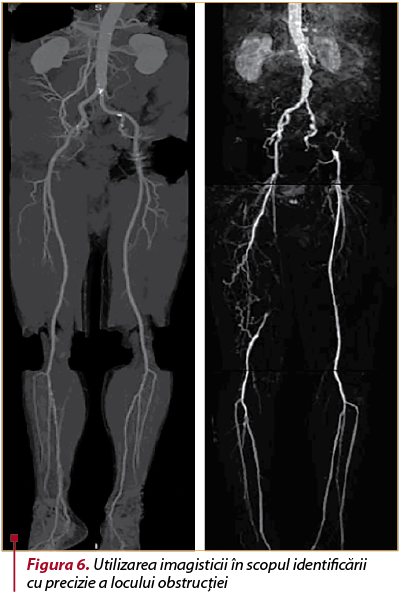
Un aport vital din punctul de vedere al diagnosticului corect îl reprezintă efectuarea angio-CT-ului sau angio-RMN-ului, care ne permit vizualizarea vaselor mari (femurală, iliacă) şi, în acelaşi timp, arată cu acurateţe sediul obstrucţiei (figura 6), oferind informaţii esenţiale în vederea stabilirii indicaţiei de revascularizare.
Rezultate
Tratamentul corect al ulceraţiilor reprezintă metoda principală de profilaxie a amputaţiilor. Odată constatată ulceraţia, este esenţială recunoaşterea contribuţiei fiecăruia dintre factorii majori de prognostic, respectiv a neuropatiei, a ischemiei şi a infecţiei(14).
Putem afirma faptul că ulcerele piciorului diabetic reprezintă leziunea specifică piciorului diabetic(15). Factorul vascular joacă şi el un rol important atât în apariţia, cât şi în evoluţia şi vindecarea ulcerelor piciorului diabetic, fiind decisiv în procesul de vindecare a ulcerului(16). O vascularizaţie precară în zona ulcerului poate prelungi considerabil timpul de vindecare, dar şi contribui la complicarea acestuia cu infecţii. De aceea, trebuie pus accent pe prevenirea infecţiilor la această categorie de pacienţi, impunând intervenţia chirurgicală de revascularizare pentru a evita o amputaţie sau pentru a grăbi semnificativ vindecarea ulcerelor piciorului diabetic.
Pe de altă parte, următorul pas în managementul complicaţiilor chirurgicale, atunci când infecţia este prezentă şi amputaţia se impune, este reprezentat de amputaţiile minore, care au drept scop limitarea procesului patologic şi menţinerea unei funcţionalităţi rezonabile a membrului inferior. Tehnicile operatorii trebuie corect alese şi acest lucru ţine în mod direct de competenţa chirurgului, amputaţia transmetatarsiană fiind de preferat celei transtarsiene şi amândouă fiind mai funcţionale decât dezarticularea gleznei(17).
Amputaţiile majore (deasupra articulaţiei gleznei) rămân rezervate de obicei cazurilor cu ischemie severă şi la care infecţia nu poate fi controlată, devenind ameninţătoare pentru viaţa pacientului, dar şi când durerea produsă de ischemia periferică devine invalidantă şi reconstrucţia vasculară nu este posibilă şi, nu în ultimul rând, atunci când durata de evoluţie a unei ulceraţii şi impactul ei asupra calităţii vieţii pacientului sunt mai importante pentru acesta decât o amputaţie(6,18,19).
Tratamentul complicaţiilor piciorului diabetic este complex şi presupune o colaborare continuă între specialităţi, deoarece reechilibrarea metabolică joacă un rol esenţial în evoluţia procesului de vindecare a acestei categorii de pacienţi, pentru că factorul infecţios, care de cele mai multe ori se asociază leziunilor piciorului diabetic, şi hiperglicemia se află într-un cerc vicios în cadrul căruia aceşti factori se autoîntreţin.
Tratamentul complicaţiilor piciorului diabetic este mixt, medical şi chirurgical, la care se adaugă metodele complementare de tratament, ce îmbunătăţesc rata de succes în evoluţia plăgilor piciorului diabetic.
Din punctul de vedere al prevenţiei, se recomandă inspecţia piciorului la fiecare vizită şi evaluarea anuală a pacienţilor în vederea depistării din timp a neuropatiei periferice şi a bolii arteriale periferice, identificând pacienţii cu risc crescut de apariţie a ulceraţiilor. În vederea evaluării existenţei sensibilităţii protective la nivelul piciorului se recomandă utilizarea monofilamentului de 10 g(20). În vederea evaluării se pot utiliza fişe de evaluare, aceasta permiţând şi o analiză în timp a evoluţiei pacientului(21). În vederea depistării din timp a bolii arteriale periferice, pe lângă prezenţa simptomatologiei, precum claudicaţia intermitentă sau durerea în repaus, palparea arterei tibiale posterioare şi dorsale a piciorului oferă informaţii importante prin prezenţa sau absenţa lor(22). O metodă obiectivă de evaluare se poate realiza prin efectuarea indicelui gleznă-braţ(23).
Educaţia pacienţilor joacă un rol bine definit în managementul afecţiunilor cronice. În privinţa autoîngrijirii pacientului diabetic cu scopul prevenţiei apariţiei piciorului diabetic, analizele sistematizate ale literaturii existente(24) au ajuns la concluzia că, deşi un număr semnificativ de studii raportează efecte benefice ale educaţiei pacienţilor, aceste rezultate trebuie analizate cu atenţie. Desigur, educaţia singură nu oferă beneficiile urmărite, însă utilizată alături de celelalte metode de prevenţie poate duce la îmbunătăţirea stării de sănătate a pacienţilor diabetici.
Discuţii
Să fie predispoziţia genetică spre complicaţii chiar mai importantă decât predispoziţia pentru diabetul zaharat? Nu ar fi exclus, deşi nu se ştie exact cum.
Un răspuns unitar este reprezentat de calitatea ţesutului conjunctiv, genetic determinată, cea care influenţează în mod decisiv apariţia complicaţiilor. Această calitate ar consta fie în rezistenţa faţă de reacţia de glicozilare a proteinelor tisulare (calitatea de lent sau slab glicozilator), fie în vulnerabilitate (cazul glicozilatorilor puternici), cu degradare mai accelerată şi mai precoce a ţesutului conjunctiv.
Concluzii
La nivel mondial, diabetul zaharat reprezintă una dintre problemele majore de sănătate ale deceniului nostru.
Importanţa diabetului decurge din numărul alarmant de cazuri noi înregistrate, de impactul negativ pe care îl are asupra duratei şi calităţii vieţii, precum şi din costurile ridicate pe care le implică tratamentul unui pacient diabetic.
Complicaţiile piciorului diabetic rămân o problemă importantă de sănătate publică prin prisma necesităţii de asistenţă socială, mai ales în cazurile în care intervenţia chirurgicală este reprezentată de o amputaţie, fie minoră (transfalangiană, deget, transmetatarsiană), fie majoră (gambă, coapsă). Gangrena diabetică, apărută fie la pacienţii la care predomină complicaţiile legate de arteriopatie, fie de neuropatie, este răspunzătoare de o amputaţie majoră în circa 22-25% din totalul intervenţiilor chirurgicale pentru acest tip de afecţiune.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- World Health Organization. Diabetes World Health Organization Regional office for the Eastern Mediterranean [cited 2019 April 12]. Available from: http://www.emro.who.int/health-topics/diabetes/index.html.
- Diabetes Life Expectancy Diabetes.co.uk [cited 2019 April 12]. Available from: https://www.diabetes.co.uk/diabetes-life-expectancy.html.
- Chawla A, Chawla R, Jaggi S. Microvasular and macrovascular complications in diabetes mellitus: Distinct or continuum? Indian journal of endocrinology and metabolism. 2016;20:546-51.
- Jung C-H, Baek A-R, Kim K-J, Kim B-Y, Kim C-H, Kang S-K, et al. Association between Cardiac Autonomic Neuropathy, Diabetic Retinopathy and Carotid Atherosclerosis in Patients with Type 2 Diabetes. Endocrinology and metabolism (Seoul, Korea). 2013;28:309-19.
- Cojocaru L, Chirilă S, Matei L. Primary prevention and screening of cardiovascular diseases in patients with diabetes. Medic.ro. 2018;123 (3):48-52.
- Doničová V, Brož J, Sorin I. Health Care Provision for People with Diabetes and Postgraduate Training of Diabetes Specialists in Eastern European Countries. Journal of Diabetes Science and Technology. 2011;5:1124.
- Cucu MA, Cristea C, Calomfirescu C, Matei E, Ursu C, Rădulescu S, et al. Raport Naţional privind Starea de Sănătate a Populaţiei României 2017. 2017.
- Mota M, Popa SG, Mota E, Mitrea A, Catrinoiu D, Cheta DM, et al. Prevalence of diabetes mellitus and prediabetes in the adult Romanian population: PREDATORR study. Journal of diabetes. 2016;8(3):336-44.
- Moulik PK, Mtonga R, Gill GV. Amputation and mortality in new-onset diabetic foot ulcers stratified by etiology. Diabetes care. 2003;26(2):491-4.
- International Diabetes Federation. IDF Diabetes Atlas. Eight Edition 2017.
- Singh G, (Retd), Chawla S. Amputation in Diabetic Patients. Medical Journal Armed Forces India. 2006;62:36.
- Hunt DL. Diabetes: foot ulcers and amputations. BMJ clinical evidence. 2011;2011.
- Al-Rubeaan K, Al Derwish M, Ouizi S, Youssef AM, Subhani SN, Ibrahim HM, et al. Diabetic foot complications and their risk factors from a large retrospective cohort study. PloS one. 2015;10:e0124446.
- Huang DY, Wilkins CJ, Evans DR, Ammar T, Deane C, Vas PR, et al. The diabetic foot: the importance of coordinated care. Seminars in interventional radiology. 2014;31:307-12.
- Kavitha KV, Tiwari S, Purandare VB, Khedkar S, Bhosale SS, Unnikrishnan AG. Choice of wound care in diabetic foot ulcer: A practical approach. World journal of diabetes. 2014;5:546-56.
- Amin N, Doupis J. Diabetic foot disease: From the evaluation of the ”foot at risk” to the novel diabetic ulcer treatment modalities. World journal of diabetes. 2016;7:153-64.
- Setacci C, Sirignano P, Mazzitelli G, Setacci F, Messina G, Galzerano G, et al. Diabetic foot: surgical approach in emergency. International journal of vascular medicine. 2013;2013:296169.
- Frykberg R. Team approach toward lower extremity amputation prevention in diabetes. Journal of the American Podiatric Medical Association. 1997;87:305-12.
- Akiboye F, Rayman G. Management of Hyperglycemia and Diabetes in Orthopedic Surgery. Current diabetes reports. 2017;17:13.
- Bus SA, van Netten JJ, Lavery LA, Monteiro-Soares M, Rasmussen A, Jubiz Y, et al. IWGDF guidance on the prevention of foot ulcers in at-risk patients with diabetes. 2016;32(S1):16-24.
- Colectiv elaborare a ghidului. Diabet Zaharat tip 2. Ghid pentru medicul de familie. Bucureşti, 2005. 124 p.
- Mishra SC, Chhatbar KC, Kashikar A, Mehndiratta AJB. Diabetic foot. BMJ. 2017;359:j5064.
- Ionac M. The measurement of the ankle-brachial index in patients with peripheral artery disease. Medic.ro. 2016;(114):34-7.
- Dorresteijn JAN, Kriegsman DMW, Assendelft WJJ, Valk GD. Patient education for preventing diabetic foot ulceration. Cochrane Database of Systematic Reviews. 2014;(12).
Articole din ediţiile anterioare
Hipertensiunea arterială la vârstnic
Pacienţii vârstnici au numeroase particularităţi legate de patologia cardiovasculară. Majoritatea covârşitoare a acestora au un profil de risc în...
Impactul dietei mediteraneene în managementul pacientului cu diabet zaharat de tip 2. Studiu intervenţional în cabinetul medicului de familie
În ultimele decenii a crescut semnificativ incidenţa diabetului zaharat de tip 2 în toate ţările, indiferent de gradul de dezvoltare economică, iar...
Prevenţia primară şi screeningul afecţiunilor cardiovasculare la diabetici
Boala cardiovasculară aterosclerotică reprezintă principala cauză de morbiditate şi mortalitate a pacienţilor diabetici. Diagnosticul precoce al di...
Depresia post-partum – prevenţie, diagnostic şi abordare terapeutică
Depresia post-partum reprezintă o patologie psihiatrică importantă, cu impact negativ nu doar asupra mamei, ci şi a copilului şi a familiei în an...