Irritable bowel syndrome is a common disease that affects the quality of life of patients. A recent study, conducted in Romania using the Rome III criteria, showed that 2 out of 10 patients are affected by this functional disorder. Appropriate drug therapy along with a balanced lifestyle and a proper diet can control the symptoms associated with the syndrome. In the general practitioner's practice, working tools such as a questionnaire optimize the medical act, facilitating the patient’s easy communication of the symptoms, thus making the doctor more efficient in using the consultation time.
Sindromul de intestin iritabil în activitatea medicului de familie
First published: 25 octombrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.119.5.2017.1150
Abstract
Rezumat
Sindromul de intestin iritabil este o boală frecventă, care afecteză calitatea vieții pacienților. Un studiu recent, realizat în România, folosind criteriile Roma III, a arătat că 2 din 10 pacienți sunt afectați de această tulburare funcțională. O terapie medicamentoasă adecvată, un regim de viață echilibrat și o dietă potrivită pot controla simptomele asociate sindromului. În practica medicului de familie, instrumente de lucru de tipul unui chestionar optimizează actul medical, facilitând pacientului comunicarea cu ușurință a simptomelor, medicul utilizând astfel mai eficient timpul alocat consultației.
Introducere
Sindromul de intestin iritabil (SII) reprezintă o tulburare intestinală funcțională, în care durerea abdominală se asociază cu defecația, modificarea tranzitului intestinal și/sau senzația de distensie abdominală, cu o prevalență între 8,8 și 9,4%, folosind criteriile Roma I și Roma II(1,2). În România, date recente arată că 2 din 10 pacienți sunt afectați(3). Cât privește repartiția pe sexe, patologia este mai frecvent descrisă la femei decât la bărbați, indiferent de criteriile folosite, cu un raport 2:1(4,5,6,7,8). Vârsta nu influențează semnificativ(9) frecvența. Privită din rândul pacienților, afecțiunea trimite la medicul de familie un număr mic de indivizi, în special femei(10), cu simptomatologie mai severă(6,11) și simptome asociate (acuze psihiatrice). Doar 1 din 10 pacienți cu simptomatologie compatibilă este investigat(12).Din punct de vedere etiopatogenic a fost și este dificil a se stabili o legătură între modificări ale motilității digestive și simptomatologia SII. Se poate vorbi despre tulburări ale motilității rectale și intestinale, hipersensibilitate viscerală, inflamația intestinală, modificări ale florei bacteriene, implicarea serotoninei, alergii și/sau intoleranță alimentară. Consensul Roma IV propune conceptul de tulburări ale interacțiunii creier-intestin în etiopatogenia SII.
În simptomatologia SII este esențială durerea abdominală, ce se asociază cu cel puțin unul dintre: alterarea tranzitului intestinal, evacuarea incompletă de materii fecale, distensia abdominală, secreția rectală de mucus sau simptome extracolonice.
Diagnosticul utilizează criteriile Roma IV, astfel: durere abdominală recurentă (în medie, cel puțin o zi pe săptămână în ultimele trei luni) asociată cu două sau mai multe dintre următoarele:
- este legată de defecație;
- asociată cu o modificare în frecvența scaunului;
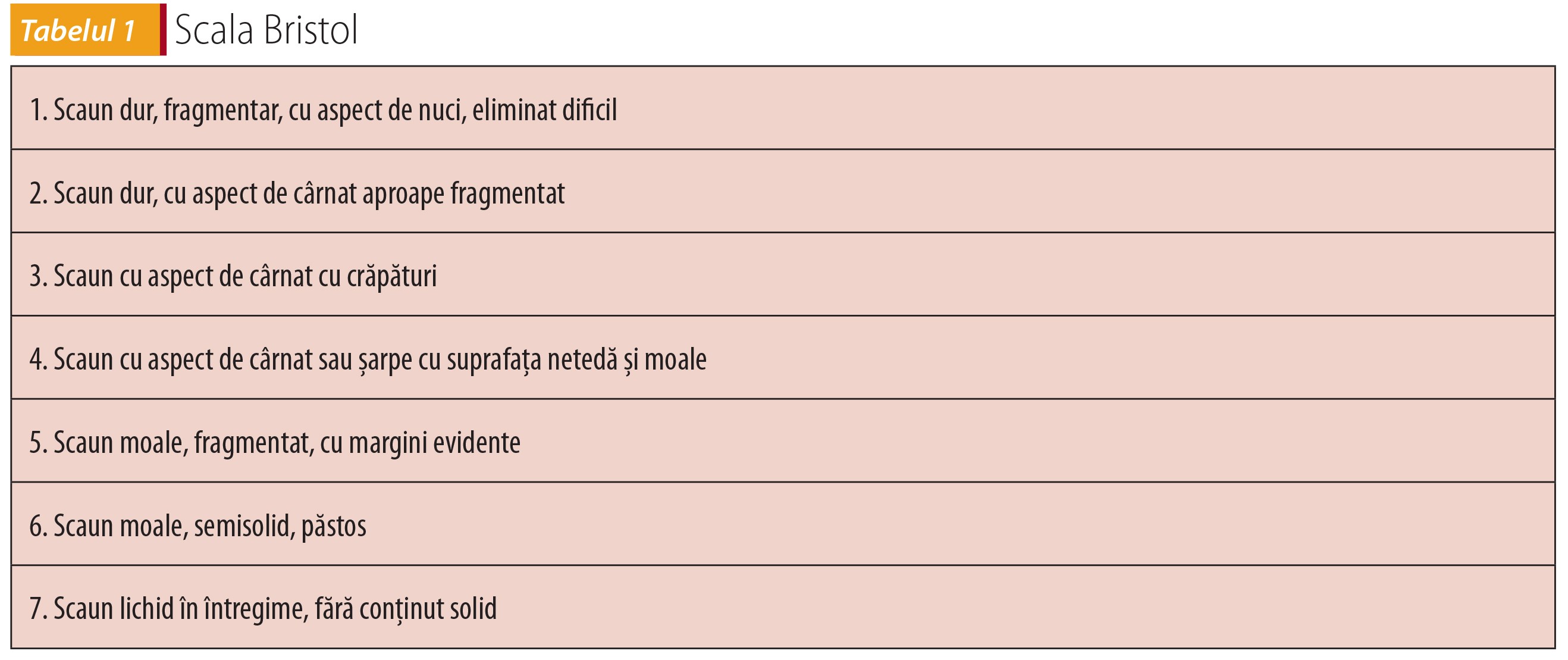
- asociată cu o modificare în forma (consistența) scaunului (conform scalei Bristol - tabelul 1);
- simptomele sunt prezente de cel puțin 6 luni, rezultând patru subtipuri de bolnavi cu SII: a. cu constipație; b. cu diaree; c. formă mixtă; d. neclasificat.

Atitudine terapeutică
Măsurile generale constau în dietă variată, echilibrată în principii alimentare, non-restrictivă și/sau individualizată și efort fizic adecvat.Farmacoterapia utilizează:
- antispastice (anticolinergice; antagoniști ai canalelor de calciu; antispastice musculotrope)
- antidepresive
- agoniști opiacei periferici neselectivi
- antibiotice, probiotice, prebiotice
- antidiareice
- laxative prokinetice.
Practica în medicina de familie
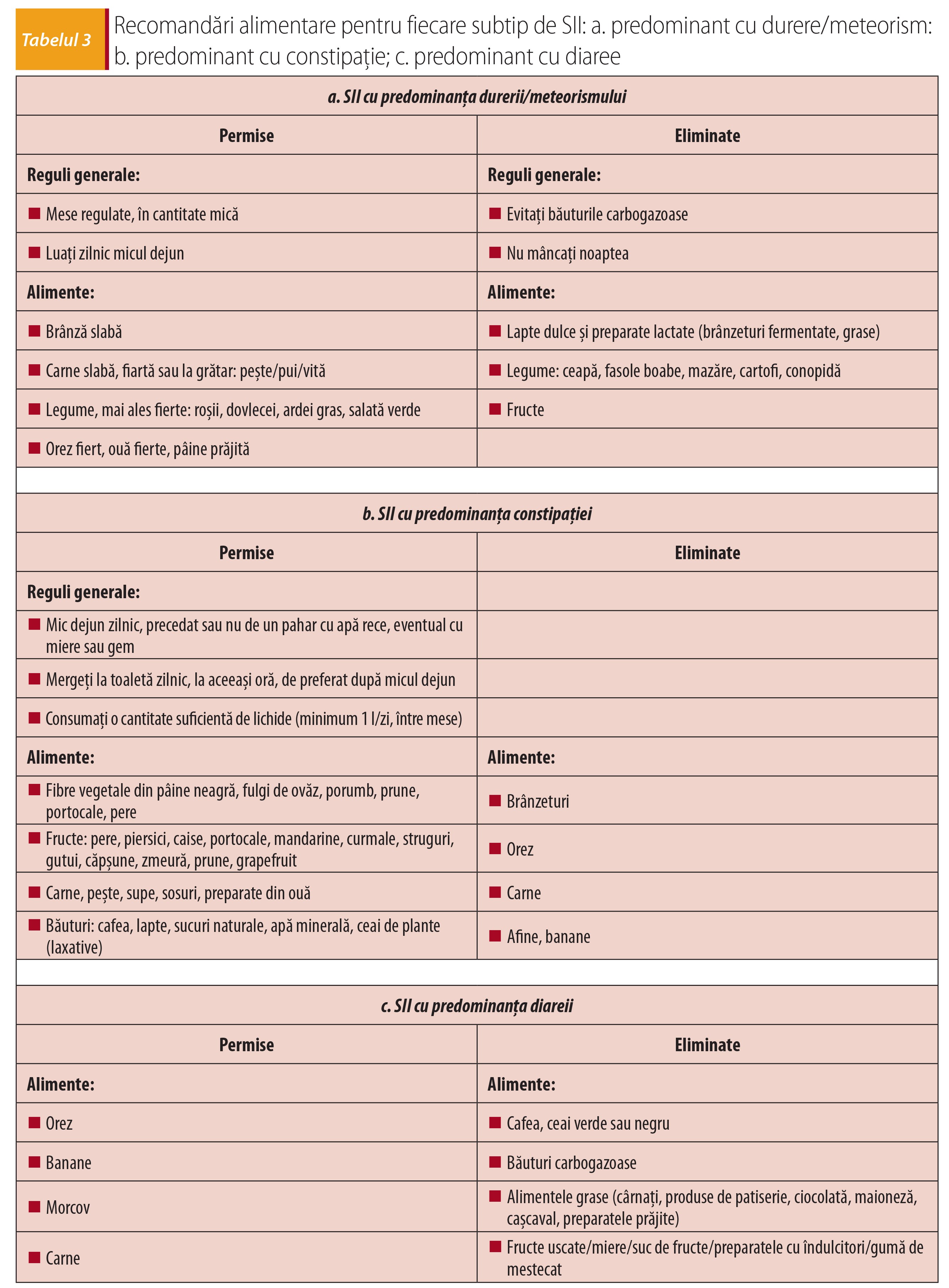
Deși patologia este frecventă, subdiagnosticarea poate apărea fie din cauza încadrării greșite a simptomatologiei de către pacient (pasageră, fără a o putea delimita în timp, neobservarea modificărilor scaunului întotdeauna), fie din cauza reticenței acestuia de a relata medicului simptomele resimțite, în contextul timpului limitat pe care medicul de familie îl poate aloca consultației. În vederea stabilirii diagnosticului de SII este utilă folosirea unui instrument de lucru de tipul chestionar. Chestionarul (tabelul 2) este util atât pacientului, facilitându-i comunicarea simptomatologiei, cât și medicului, permițându-i să ofere timp de calitate pacientului în timpul consultației.Dacă în privința diagnosticului și a tratamentului medicamentos instrumentele la dispozitie (anamneză, examen clinic și paraclinic, diferitele clase de medicamente) sunt suficiente, în ceea ce privește recomandările pentru dietă, transmiterea lor orală este insuficientă, fiind dificil pentru pacient să rețină și să pună în practică sfaturile. Alimentația joacă un rol important în etiopatogenia bolii, dar și mai important în tratamentul și evoluția acesteia. Este de dorit a-l ajuta pe pacient în acest sens. Putem veni în ajutorul lui cu scurte recomandări alimentare scrise (13,14,15), pe care să le aibă la îndemână ori de câte ori are nevoie. Acestea sunt specifice fiecărui subtip în parte (tabelul 3), în funcție de cauze. O ameliorare netă a simptomatologiei se poate obține printr-un mod de viață echilibrat, cu mese regulate, fără excese și printr-un mod de viață activ.
Concluzii
SII este o boală care afectează calitatea vieții pacientului, fiind în general subdiagnosticat. Simptomele pot persista o perioadă lungă, chiar ani, fără a pune viața în pericol. Totuși, depistat de la primele simptome și cu ajutorul tratamentului medicamentos și al unei diete adecvate, efectele bolii pot fi controlate. Pentru că puțini pacienți ajung încă de la primele acuze la medicul de familie, o bună comunicare medic-pacient grăbește diagnosticarea și stabilirea unui tratament individualizat, care are obiectiv îmbunătățirea aspectelor vieții pacientului.Bibliografie
2. Hungin A.P., Whorwell P.J., Tack J., Mearin F. The prevalence, patterns and impact of irritable bowel syndrome: an international survey of 40000 subjects. Aliment Pharmacol Ther 2003; 17(5): 64(3): 200-204.
3. Chirilă I., Petrariu F.D., Ciortescu I., Mihai C., Drug V.L. Diet and Irritable Bowel Syndrome. J Gastrointestin Liver Dis 2012; 21(4): 357-362.
4. Manning A.P., Thompson W.G., Heaton K.W., Morris A.F. Towards positive diagnosis of the irritable bowel, Br. Med J 1978: 2(6138):653-654.
5. Drossman D.A. The functional gastrointestinal disorders and the Rome II process. Gut 1999: 45 Suppl 2: II1-5.
6. Muller-Lissner S.A., Bollani S., Brummer R.J., Coremans G. Dapoigny M., Marshall JK, et al. Epidemiological aspects of irritable bowel syndrome in Europe and North America. Digestion 2001; 64(3): 200-204.
7. Brownawell A.M., Caers W., Gibson G.R., Kendall C.W., Lewis K.D., Ringel Y., et al. Prebiotics and the health benefits of fiber: current regulatory status, future research, and goals. J Nutr 2012; 142(5): 962-974.
8. Lovell R.M., Ford A.C. Effect of gender on prevalence of irritable bowel syndrome in the community: systematic review and meta-analysis. Am. J. Gastroenterol 2012: 107(7): 991-1000.
9. Tang Y.R., Yang W.W., Liang M.L., Xu X.Y., Wang M.F., Lin L. Age related symptom and life quality changes in women with irritable blwel syndrome. Worl J Gastroenterol 2012; 18(48): 7175-7183.
10. Khoshkrood-Mansoori B., Pourhoseingholi M.A., Safaee A., Moghimi-Dehkordi B., Sedigh-Tonekaboni B., Pourhoseingholi A., et al. Irritable Bowel Syndrome: A Population Based Study. J Gastrointestin Liver Dis2009; 18(4): 413-418.
11. Drossman D.A., Whitehead W.E., Camilleri M. Irritable bowel syndrome: a technical review for practice guideline development. Gastroenterology1997: 112(6): 2120-2137.
12. Drug V., Stanciu C. Sindromul de intestin iritabil: Editura Gr. T. Popa, Iași, 2003.
13. Gibson P.R., Shepherd S.J. Evidence-based dietary management of functional gastrintestinal symptoms: The FODMAP approach. J Gastroenterol Hepatol 2010; 25(2): 252-258.
14. http://www.aboutibs.org/site/treatment/diet.
15. http://www.patient.co.ul/health/irritable-bowel-syndrome-diet-sheet, http://digestivehealth.com.au/wp-content/uploads/2015/02/Low-FODMAP-Diet.pdf.
Articole din ediţiile anterioare
Rolul medicului de familie în evaluarea şi consilierea parentală
Activitatea complexă a medicului de familie include şi prevenţia, implicând cunoaşterea familiei pacientului în ansamblu şi observarea interac...
Rolul medicului de familie în îngrijirea vârstnicului şi creşterea calităţii vieţii
Îmbătrânirea populaţiei reprezintă un fenomen care are loc la nivel mondial. În anul 2019, ponderea populaţiei de peste 60 de ani era de 13,2%. Se ...
Reflectarea nevoilor populaţiei prin utilizarea serviciilor de sănătate – perspectiva medicilor de familie
Conform reglementărilor Consiliului Uniunii Europene, orice sistem de sănătate trebuie să se bazeze în primul rând pe accesul universal la în...
Nutriţia şi hidratarea artificială la finalul vieţii – recomandări utile în practica îngrijirii paliative
Nutriţia şi hidratarea artificială (NHA) la finalul vieţii ridică o problemă frecvent întâlnită în practica medicală, în special în domeniul oncolo...