Hypertensive crises, a medical umbrela-term, include all conditions which are associated with an elevated blood pressure. They represent a frequent reason of presentation at the emergency department or at the office, and the key element in their management is differentiating between cases which require or not an emergency intervention. The core principle of this differentation is the presence of acute target organ dysfunction, which determines whether the clinical scenario is concordant with a hypertensive emergency or urgency. While a severe increase in blood pressure is frequent, the need for emergency intervention is rarely needed. When employed, in the case of hypertensive emergencies and not urgencies, its aim is to rapidly reduce blood pressure values for life-saving purposes. Meanwhile, in a hypertensive urgency, the therapeutic intervention is delayed and programmed in order to reestablish hypertension control in the medium term and improve long-term prognosis. Eventually, in all hypertensive crises, the core principle is to treat the patient and not the blood pressure value.
Urgenţele hipertensive cu şi fără risc vital − tratăm pacientul sau măsurătoarea?
Hypertensive emergencies with and without vital risk − treat patient or the measurement?
First published: 14 septembrie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.124.4.2018.1900
Abstract
Rezumat
Urgenţele hipertensive, un termen medical general, includ toate afecţiunile care asociază valori tensionale crescute. Ele reprezintă o cauză frecventă de prezentare la cabinetul medical sau la camera de gardă, iar elementul-cheie al abordării constă în diferenţierea între cazurile care necesită şi cele care nu necesită intervenţie de urgenţă. Principiul care stă la baza acestei diferenţieri este prezenţa sau nu a afectării acute de organ-ţintă, care împarte urgenţele în cele cu risc vital şi cele fără risc vital. În timp ce saltul tensional sever este frecvent întâlnit, numai într-un număr restrâns de cazuri este necesară intervenţia terapeutică de urgenţă, atunci când se asociază afectarea acută de organ. În această situaţie, scopul este reducerea tensională rapidă pentru a salva viaţa pacientului, în vreme ce urgenţa fără risc vital necesită o intervenţie programată, cu efect de reluare a controlului tensional pe termen mediu şi îmbunătăţirea prognosticului pe termen lung. În esenţă, într-o urgenţă hipertensivă, principiul fundamental este acela de a trata pacientul, şi nu valoarea tensională.
Definiţii
Termenul de urgenţe hipertensive se referă la o serie de situaţii clinice diverse care au în comun o creştere marcată a valorilor tensionale. De la o măsurătoare de control la cabinetul medical în cadrul unei evaluări de rutină din cadrul medicinei muncii şi până la tabloul clinic dramatic al unui infarct miocardic acut, întregul spectru de prezentări clinice asociate cu tensiune arterială sistolică crescută peste 180 mmHg sau diastolică peste 120 mmHg a fost încadrat în terminologia medicală drept urgenţe hipertensive(1). În mod evident, abordarea terapeutică este complet diferită în aceste situaţii şi de aceea, dincolo de a asocia termenul doar cu valorile menţionate mai sus, este important să diferenţiem clar între toate situaţiile clinice, împărţite în mod clasic în două categorii – urgenţele hipertensive fără risc vital şi cele cu risc vital, ca urmare a clasificării din literatura anglo-saxonă în „hypertensive urgency”, respectiv „emergency”. Pentru că, în primul caz, sunt suficiente anamneza şi evaluarea clinică, cu sau fără o minimă investigaţie paraclinică, în vreme ce, în al doilea caz, pacientul necesită abordare terapeutică urgentă, internare şi monitorizare într-un departament de terapie intensivă. Ce diferenţiază cele două categorii de urgenţe nu sunt valorile tensionale crescute, ci prezenţa afectării acute progresive de organ-ţintă (a se nota diferenţierea de afectarea de organ-ţintă cronică a hipertensivului).
Cel mai recent ghid american de diagnostic şi management al HTA publicat în 2017 este primul care să dedice o secţiune crizelor hipertensive. Ghidul păstrează termenul de urgenţe cu risc vital, „emergencies”, a căror abordare terapeutică o şi detaliază, dar în opoziţie, situaţiile care nu asociază afectarea acută de organ-ţintă devin „creşteri tensionale marcate”(1). În acest fel se subliniază diferenţa majoră între cele două clase de afecţiuni, una fiind în mod real o urgenţă, a doua, mai puţin.
Ghidul european de HTA publicat în 2018 dedică şi el pentru prima dată o secţiune acestor situaţii clinice şi se concentrează, de asemenea, asupra urgenţelor cu risc vital. Notăm însă păstrarea în această categorie a unei situaţii mai rar întâlnite în practica clinică actuală – hipertensiunea malignă(2). Este un termen relativ vetust, introdus în lexiconul medical în 1928, când prognosticul unui pacient cu asemenea prezentare era similar cu al unui neoplazic(3). Decenii mai târziu, odată cu creşterea disponibilităţii resurselor terapeutice, prognosticul s-a ameliorat notabil, supravieţuirea acestor pacienţi fiind foarte bună(3). Termenul se referă la un sindrom clinic care asociază creştere severă tensională cu hemoragii retiniene şi/sau edem papilar, microangiopatie şi coagulare vasculară diseminată, disfuncţie renală acută sau rapid progresivă, având ca substrat patologic necroza fibrinoidă la nivelul patului vascular renal, retinian şi cerebral(2). Prognosticul pacienţilor cu asemenea tablou se menţine sever şi acum, în absenţa intervenţiei terapeutice urgente.
Urgenţele hipertensive cu risc vital reprezintă afecţiuni clinice de sine stătătoare, care asociază în tabloul clinic creşteri tensionale severe alături de afectare acută de organ-ţintă (tabelul 1). De aceea şi tabloul clinic este diferit în fiecare caz, la fel şi abordarea terapeutică.
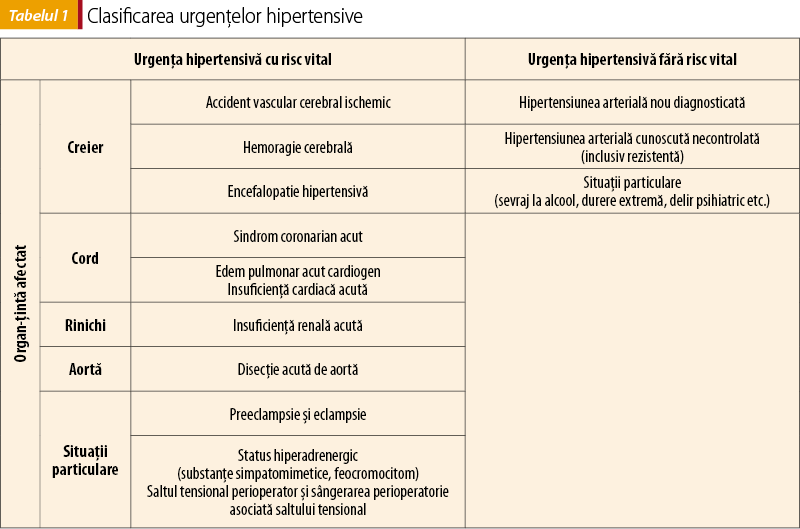
O situaţie aparte o reprezintă saltul tensional perioperator. Pentru că în dimineaţa unei intervenţii chirurgicale medicaţia orală este oprită, în cazul unui hipertensiv controlat terapeutic până atunci se poate constata o creştere tensională nedorită şi dăunătoare în timpul intervenţiei chirurgicale. În mod similar, în perioada postoperatorie, în absenţa terapiei antihipertensive, se pot înregistra valori tensionale crescute, care să asocieze sângerare în plaga operatorie. În acest caz, chiar în absenţa unei afectări acute de organ, ghidul american defineşte hipertensiunea perioperatorie ca fiind o urgenţă hipertensivă cu risc vital la valori tensionale ≥160/90 mmHg sau creştere a tensiunii arteriale sistolice cu ≥20% din cea preoperatorie şi care persistă mai mult de 15 minute, situaţie în care devine necesară scăderea rapidă a valorilor tensionale pentru siguranţa intervenţiei chirurgicale şi a evoluţiei postoperatorii(1).
Urgenţele hipertensive fără risc vital se referă de fapt, cum se observă clar în ghidul american, la creşteri tensionale marcate. În practica clinică suntem în una din două situaţii – fie este vorba despre o hipertensiune arterială nou diagnosticată, fie anterior diagnosticată, dar necontrolată; în această ultimă clasă se regăseşte şi hipertensiunea arterială rezistentă.
În clasa urgenţelor hipertensive fără risc vital se regăsesc însă şi situaţii particulare – sevrajul la alcool, durerea extremă, delirul psihiatric −, care vor avea o abordare terapeutică diferită.
Tabloul clinic şi paraclinic
Primul rol al medicului este să diferenţieze între urgenţa hipertensivă fără risc vital şi cea cu risc vital. Prima se poate asocia cu simptomatologie uşoară, de tipul cefalee, vertij, epistaxis, în vreme ce urgenţa hipertensivă cu risc vital asociază tabloul clinic al suferinţei organului afectat(4). Aşa încât o serie de simptome devin semne de alarmă. În cazul afectării cerebrale trebuie să atragă atenţia instalarea recentă a confuziei, tulburări de conştientă, vorbire, vedere, vărsături sau deficite motorii focale. În cazul encefalopatiei hipertensive putem remarca somnolenţă sau letargie, chiar crize tonico-clonice şi pierderea stării de conştientă(4). Sindromul coronarian acut se prezintă cu simptomatologie specifică – angină sau echivalent anginos, insuficienţa cardiacă acută şi edemul pulmonar acut cardiogen asociază dispnee severă de repaus, ortopnee, anxietate. Disecţia acută de aortă este însoţită de durere toracică severă sau durere abdominală intensă, posibil şi de tulburări neurologice concomitente. Recunoaşterea unui tablou clinic sugestiv pentru o astfel de patologie acută în afara spitalului (la cabinetul medical sau la domiciliu) dictează necesitatea îndrumării către un spital de urgenţă. În absenţa simptomelor sugestive pentru afecţiuni acute cu risc vital, probabilitatea ca pacientul să necesite intervenţie de urgenţă este mai mică, dar formularea acestei decizii trebuie să ia în considerare şi evaluarea clinică.
Măsurarea tensiunii arteriale se va face obligatoriu la ambele braţe. Este important să cunoaştem din evaluări precedente dacă există o diferenţă notabilă între măsurători prezentă dinainte de criza hipertensivă actuală. În cazul unei diferenţe mai mari de 20 mmHg între cele două braţe, poate fi vorba de o stenoză de arteră subclavie şi nu de o disecţie acută de aortă. Ulterior se stabileşte dacă valoarea tensională este persistent crescută sau există o componentă mare de hipertensiune de halat alb. În cazul unei urgenţe hipertensive cu risc vital vom regăsi semne care să completeze tabloul clinic specific(5). Afectarea acută cardiacă se poate însoţi de stază pulmonară (raluri crepitante/subcrepitante), stază sistemică, sufluri cardiace noi (subliniindu-se din nou importanţa unei evaluări clinice anterioare în afara unui episod acut). Disecţia de aortă se poate asocia nu numai cu diferenţe de puls şi tensiune între braţe, dar şi cu puls absent periferic, semne de ischemie acută periferică şi chiar semne de hipoperfuzie cerebrală – alterarea stării de conştienţă, dezorientare, deficit neurologic(6). În cazul unei patologii neurologice, evaluarea clinică poate releva redoare de ceafă, afazie, deficite motorii etc.
Aceste date sunt suficiente pentru a orienta clinicianul (în afara spitalului) dacă este vorba despre o urgenţă hipertensivă cu sau fără risc vital. În prima situaţie, pacientul va fi transportat de urgenţă la spital, unde, conform celui mai recent ghid european de management al hipertensiunii arteriale, se recomandă să beneficieze de un pachet standard de investigare paraclinică, ce include fundoscopia (ca parte critică a evaluării diagnostice), ECG în 12 derivaţii, dozare a hemoglobinei, a numărului trombocitelor, fibrinogenului, creatininei (cu calcularea ratei de filtrare glomerulară estimată), a electroliţilor, LDH-ului şi haptoglobinei, a raportului albumină:creatinină urinară şi sumar de urină pentru căutarea hematuriei şi leucocituriei(2). La femeile tinere se recomandă şi test de sarcină(2).
Cu toate aceste informaţii, testările paraclinice suplimentare vor fi specifice afecţiunii sugerate de datele clinice şi paraclinice obţinute până la acel moment (exp. troponină, CK-MB, NT-proBNP, radiografie pulmonară, ecocardiografie, CT torace/abdomen/cerebral etc.)(2).
Suspiciunea unei urgenţe hipertensive cu risc vital este ridicată de prezenţa simptomelor şi a semnelor care sugerează o anumită afectare acută specifică unui organ şi necesită transport de urgenţă la spital în vederea stabilirii diagnosticului de certitudine. În acelaşi timp, absenţa argumentelor pentru o urgenţă hipertensivă cu risc vital orientează către gestionarea la cabinetul medical ambulatoriu a pacientului în continuare(1).
Abordare terapeutică
După stabilirea situaţiei clinice a pacientului şi a nivelului de urgenţă, se decide abordarea terapeutică. În cazul urgenţelor cu risc vital se indică în toate situaţiile reducerea valorilor tensionale în urgenţă, iar pentru a obţine acest efect se utilizează terapie antihipertensivă parenterală(1,2). Scopul acestui gest constă, în primul rând, în salvarea vieţii şi, în al doilea rând, în ameliorarea prognosticului pe termen scurt şi mediu. Ţintele tensionale şi timpul de obţinere a scăderii tensionale sunt diferite de la un caz la altul, şi decizia depinde de tipul de organ afectat – de exemplu, ţinte mai ridicate în accidentul vascular cerebral şi variate în funcţie de decizia de a efectua sau nu tromboliză(7), mai scăzute în cazul disecţiei acute de aortă, când este necesară reducerea tensiunii arteriale rapid, încă din primele 10 minute(6).
Întrucât hipertensiunea malignă este o formă de urgenţă hipertensivă cu risc vital, gestionarea ei se va face în spital. Este o situaţie în care se preferă terapia orală şi doze mici de antihipertensive pentru a evita precipitarea agravării suferinţei organelor într-o populaţie probabil sensibilă la prima utilizare a terapiei(2).
Dacă pacientul are o creştere tensională severă, deci o urgenţă fără risc vital, nu are indicaţie de îndrumare către camera de gardă, de reducere imediată a valorilor tensionale sau de spitalizare(1). Principiile terapeutice majore în urgenţele fără risc vital sunt reducerea tensională progresivă şi urmărirea în zilele următoare a pacientului.
Un pacient cu hipertensiune arterială la prim diagnostic, cu valori tensionale sever crescute, va beneficia de iniţierea terapiei antihipertensive. Atât ghidul american, cât şi cel european recomandă acum iniţierea cu două clase de antihipertensive la pacientul cu tensiune arterială sistolică >160 mmHg (clasa de indicaţie I)(1,2). În cazul ghidului european se recomandă ca cele două molecule să vină sub formă de combinaţie în pilulă unică (IA)(2). Agenţii de primă linie sugeraţi de ambele ghiduri sunt inhibitorii enzimei de conversie sau antagoniştii receptorilor de angiotensină, blocantele de canal calcic şi diureticele. Această terapie poate fi iniţiată în siguranţă la cabinetul medical. Urgenţa unei creşteri tensionale severe este o urgenţă amânată, pentru că, după iniţierea terapiei, pacientul trebuie reevaluat în ambulatoriu în următoarele 48 de ore pentru a confirma obţinerea efectului de scădere tensională treptată.
În cazul pacienţilor cu hipertensiune necontrolată se recomandă intensificarea terapiei antihipertensive(1,2). Lipsa controlului este deseori o consecinţă a complianţei reduse la tratament şi, pentru a o ameliora, se insistă în ghidurile recente pe optarea pentru combinaţii în pilule unice(2). Atunci când valorile nu sunt controlate de o combinaţie de trei antihipertensive în doze maxime, se ridică suspiciunea de hipertensiune rezistentă. Pacientul va fi referit către un centru specializat în hipertensiune arterială pentru confirmarea rezistenţei. Între timp se adaugă a patra linie de tratament – spironolactona (doze mici: 25-50 mg/zi) la hipertensivul cu rată de filtrare glomerulară mai mare de 45 ml/min/1,73m2, cu urmărirea frecventă (1-3 luni) a potasemiei, sau alte molecule (doxazosin, metildopa, moxonidina, rilmenidina, clonidina)(2).
Motivaţia intervenţiei non-urgente în aceste situaţii este reprezentată de faptul că pacienţii cu urgenţe hipertensive fără risc vital sunt de fapt pacienţi cu valori tensionale necontrolate pe perioade lungi, pacienţi în cazul cărora beneficiul intervenţiei medicului vine din asigurarea unui control bun pe termen lung, şi nu din scăderea temporară a tensiunii arteriale. Astfel că scopul este ameliorarea prognosticului prin asigurarea controlului presional.
Dovezi care să sprijine această abordare vin dintr-o serie de studii. Primul este un trial randomizat, de mici dimensiuni, realizat în urmă cu 30 de ani pe 64 de pacienţi cu salt tensional sever, randomizaţi pe trei braţe de intervenţie: unul în care se administra câte o tabletă de clonidină oral, la interval de o oră, până se obţinea controlul, urmată de terapie antihipertensivă uzuală, unul în care se administra o tabletă de clonidină oral, urmată de placebo la interval de o oră, până la obţinerea controlului, şi apoi terapie antihipertensivă uzuală, şi un al treilea braţ în care se iniţia de la început terapia antihipertensivă uzuală(8). Pe toate trei braţele, valorile tensionale au fost controlate după acelaşi interval de timp şi similare după 24 de ore de la prima doză de terapie.
În contextul pauperităţii dovezilor care să susţină o abordare sau alta a urgenţelor fără risc vital, s-a reluat recent cercetarea şi s-a publicat în 2016 un studiu care a analizat prospectiv 58.535 de pacienţi prezentaţi la cabinetul medical în cinci ani, cu salt hipertensiv sever(9). Dintre aceştia, sub 1% au fost îndrumaţi de urgenţă la spital, restul fiind gestionaţi în ambulatoriu. Diferenţa tensională între cei îndrumaţi către spital versus gestionaţi în ambulatoriu a fost nesemnificativă, subliniind că nu valoarea tensională a făcut diferenţa între indicaţia de prezentare de urgenţă la spital. Nu s-au înregistrat diferenţe între cele două grupuri din punctul de vedere al evenimentelor cardiovasculare majore la 8 şi la 30 de zile şi la 6 luni. Iar la controlul la 6 luni, rata de control a valorilor tensionale a fost similară.
În anul precedent s-a publicat un studiu care a analizat 1.016 pacienţi prezentaţi la camera de gardă cu salt tensional sever, la care s-a administrat sau nu terapie antihipertensivă de urgenţă(10). Din nou, nu s-a înregistrat o diferenţă semnificativă între valorile tensionale medii între cele două grupuri tratate versus netratate, sugerând că decizia nu a fost dictată de măsurători, iar la 30 de zile şi la un an s-a observat aceeaşi rată de mortalitate.
În plus, un studiu, foarte cunoscut din domeniul urgenţelor hipertensive a arătat că, în până la o treime din cazurile prezentate cu salt tensional sever, valorile presionale scad după 30 de minute de repaus într-o cameră liniştită, în absenţa oricărei intervenţii terapeutice(11). Asemenea condiţii sunt imposibil de obţinut în realitatea camerei de gardă din practica uzuală, ceea ce motivează reconsiderarea deciziei de îndrumare în urgenţă a unui salt tensional care nu asociază tabloul clinic al unei urgenţe hipertensive cu risc vital.
Există situaţii în care judecata clinică dictează o abordare mai agresivă – de exemplu, saltul tensional sever la un pacient cu anevrism de aortă. Fără să existe o recomandare de ghid, se consideră sigură administrarea terapiei antihipertensive orale cu debut rapid în cazuri selecţionate, în scopul scăderii tensiunii arteriale cu aproximativ 25% de-a lungul primelor 6 ore şi al obţinerii controlului la 48 de ore. Opţiunile terapeutice disponibile includ clonidină şi captopril – molecule cu debut rapid al unui efect hipotensor uşor-moderat. Scăderea rapidă şi intensivă a valorilor tensionale trebuie evitată, iar studiile care au arătat aceste efecte în cazul administrării nifedipinei sublingual au scos-o din uzul în urgenţele hipertensive din cauza creşterii riscului de ischemie miocardică şi cerebrală şi de insuficienţă renală acută(12,13).
În situaţia particulară a hipertensiunii perioperatorii, saltul tensional necesită administrarea medicaţiei parenterale. În cazurile salturilor tensionale asociate altor condiţii urgente – delir psihiatric, sevraj la alcool, durere severă etc. – sunt suficiente tratamentul şi controlul acesteia pentru a se reveni la valori presionale normale.
Concluzii
Cele două categorii de urgenţe hipertensive au deci în comun numai nivelul similar de creştere tensională, dar diferă substanţial din toate celelalte puncte de vedere - intensitatea simptomatologiei, tabloul clinic, abordare terapeutică şi prognostic. Cu prima ocazie a abordării lor în ghidurile de management al hipertensiunii arteriale se diferenţiază clar între cele două entităţi şi se subliniază necesitatea intervenţiei rapide şi agresive în cazul urgenţelor cu risc vital, spre deosebire de cele fără risc vital, care vor fi gestionate mai puţin urgent, mai puţin agresiv şi foarte eficient la cabinetul medical şi în ambulatoriu.
Astfel încât, în domeniul urgenţelor hipertensive reţinem că judecata clinică primează pentru a diferenţia între entităţile discutate, iar clinicianului îi revine datoria de a trata pacientul, şi nu măsurătoarea.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Whelton PK, Carey RM, Aronow WS, Casey DE, Collins KJ, Dennison Himmelfarb C, et al. 2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: Executive Summary. Hypertension [Internet]. 2017;3:HYP.0000000000000066. Available from: http://hyper.ahajournals.org/lookup/doi/10.1161/HYP.0000000000000066.
- Esh H, Agabiti E, France MA, Uk AD, Germany FM, Kerins M, et al. 2018 ESC/ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Cardiology (ESC ) and the European Society of. 2018. 1-98 p.
- Lane DA, Lip GYH, Beevers DG. Improving Survival of Malignant Hypertension Patients Over 40 Years. Am J Hypertens [Internet]. Nature Publishing Group; 2009;22(11):1199–204. Available from: https://academic.oup.com/ajh/article-lookup/doi/10.1038/ajh.2009.153.
- Aggarwal M, Khan IA. Hypertensive crisis: Hypertensive emergencies and urgencies. Cardiol Clin. 2006;24(1 SPEC. ISS.):135-46.
- Pergolini MS. The management of hypertensive crises: A clinical review. Clin Ter. 2009;160(2):151-7.
- Erbel R, Aboyans V, Boileau C, Bossone E, Di Bartolomeo R, Eggebrecht H, et al. 2014 ESC guidelines on the diagnosis and treatment of aortic diseases. Eur Heart J. 2014;35(41):2873-926.
- Ackerson T, Adeoye OM, Brown M, Demaerschalk BM, Hoh B, Leslie-mazwi TM, et al. AHA / ASA Guideline 2018 Guidelines for the Early Management of Patients With Acute Ischemic Stroke. 2018. 46-99 pp.
- KR Z, L VK, Matthews C. Rapid reduction of severe asymptomatic hypertension: A prospective, controlled trial. Arch Intern Med [Internet]. 1989 Oct 1;149(10):2186–9. Available from: http://dx.doi.org/10.1001/archinte.1989.00390100024007.
- Patel KK, Young L, Howell EH, Hu B, Rutecki G, Thomas G, et al. Characteristics and outcomes of patients presenting with hypertensive urgency in the office setting. JAMA Intern Med. 2016;176(7):981-8.
- Levy PD, Mahn JJ, Miller J, Shelby A, Brody A, Davidson R, et al. Blood pressure treatment and outcomes in hypertensive patients without acute target organ damage: a retrospective cohort. Am J Emerg Med. United States; 2015 Sep;33(9):1219-24.
- Grassi D, O’Flaherty M, Pellizzari M, Bendersky M, Rodriguez P, Turri D, et al. Hypertensive urgencies in the emergency department: evaluating blood pressure response to rest and to antihypertensive drugs with different profiles. J Clin Hypertens (Greenwich). United States; 2008 Sep;10(9):662-7.
- O’Mailia JJ, Sander GE, Giles TD. Nifedipine-associated myocardial ischemia or infarction in the treatment of hypertensive urgencies. Ann Intern Med. United States; 1987 Aug;107(2):185-6.
- Grossman E, Messerli FH, Grodzicki T, Kowey P. Should a moratorium be placed on sublingual nifedipine capsules given for hypertensive emergencies and pseudoemergencies? JAMA. United States; 1996 Oct;276(16):1328-31.
Articole din ediţiile anterioare
Analiza relaţiei profilului tensional cu boala renală cronică
Boala renală cronică (BRC) este o afecţiune care presupune degradarea progresivă a funcţiei renale. Prezenţa hipertensiunii arteriale este cunoscut...
Hipertensiunea arterială la copil din perspectiva medicului de familie
Ne-am obișnuit în această epocă a mâncatului pe fugă, „la pachet”, hipercaloric și foarte procesat să întâlnim exces ponderal la vârste din ce în c...
Sindromul de apnee în somn - cauză a hipertensiunii arteriale secundare
Afecțiunea, denumită sindrom de apnee în somn (SAS), reprezintă o tulburare de respirație asociată somnului, caracterizată prin episoade repetitive...
Particularităţi în alegerea tratamentului farmacologic al pacientului hipertensiv
Controlul insuficient al hipertensiunii arteriale, în ciuda ofertei generoase de preparate farmacologice și a disponibilității unor ghiduri de mana...