The authors present their experience of over twelve years in reconstructing the tympanic membrane with large perforations, within a 24-hour hospitalization. The surgical technique and the sequence of the operative steps are explained schematically. The study includes 508 procedures (both myringoplasty and tympanoplasty procedures), performed in two private clinics, between 2005 and 2018.
Miringoplastia în perforaţiile cvasitotale ale membranei timpanice, cu spitalizare de 24 de ore
Myringoplasty for large eardrum perforation as 24-hour in-patient care
First published: 06 martie 2020
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Orl.46.1.2020.2839
Abstract
Rezumat
Autorii prezintă experienţa lor de peste doisprezece ani în reconstrucţia membranei timpanice cu perforaţii largi, cu spitalizare de 24 de ore. Este expusă schematic intervenţia chirurgicală, cu succesiunea timpilor operatori. Cazuistica cuprinde 508 intervenţii (miringoplastii şi timpanoplastii) efectuate în două centre medicale private în perioada 2005-2018.
Introducere
Reconstrucţia membranei timpanice cu perforaţii cvasitotale şi obţinerea unui rezultat funcţional bun postoperatoriu au reprezentat şi încă reprezintă o dificultate majoră pentru otochirurgi.
În decursul anilor s-au făcut numeroase încercări pentru obţinerea materialului ideal în reconstrucţia membranei timpanice. Pentru perforaţiile cvasitotale, proba timpului a dat câştig de cauză autogrefei de aponevroză temporală, homogrefei (Parma-tymp) şi autogrefei combinate pericondro-cartilaginoase de tragus (şcoala germană).
În cazuistica prezentată s-a folosit numai aponevroza temporală.
Materiale şi metodă
Activitatea chirurgicală s-a desfăşurat în două centre medicale private în următoarele perioade: Centrul Medical Medico-Clinique, Bucureşti, februarie 2005 – august 2018, şi Life Memorial Hospital, Bucureşti, martie 2010 – iulie 2016.
În aceste două centre s-au efectuat 2683 de intervenţii chirurgicale, dintre care 2128 au fost pentru afecţiuni otologice şi 555 de intervenţii rinologice pentru permeabilizarea foselor nazale şi pentru obţinerea unei funcţii tubare normale.
Intervenţiile chirurgicale otologice şi clasificarea celor mai frecvente dintre acestea se prezintă astfel:
-
Miringoplastii = 439
-
Timpanoplastii cu control mastoidian = 54
-
Timpanoplastii cu osiculoplastie = 15
-
Explorarea cavităţii timpanice cu osiculoplastie = 100
-
Osiculoplastii = 73
-
Chirurgia colesteatomului = 278
-
Revizia cavităţilor postoperatorii şi meatoconcoplastii = 47
-
Chirurgia otosclerozei = 805
-
Chirurgia urechii externe (malformaţii, stenoze, tumori, colesteatom) = 48
-
Aeraţia cavităţii timpanice cu tub transtimpanal = 109
-
Chirurgia sindromului Goodhill = 8.
Din cele 439 de miringoplastii, 261 au fost realizate pentru perforaţii cvasitotale ale membranei timpanice.
Termenul de perforaţie cvasitotală a fost admis atât din punct de vedere anatomic (prezenţa membranei Schrapnell), cât şi din punct de vedere chirurgical:
a. Lipsa a 2/3 din pars tensa cu resturi antero-superioare şi/sau postero-superioare, posibil şi cu plăci de timpanoscleroză.
b. Lipsa în întregime a pars tensa, cu un rest marginal periferic de 1-2 mm.
c. Lipsa celei de-a doua treimi posterioare cu placă calcară mare în treimea antero-superioară.
d. Perforaţie largă după miringoplastii nereuşite efectuate anterior.
Aceste patru variante au fost constatate în cazurile operate şi în cele care au avut ca indicaţie operatorie miringoplastia cu grefă totală de aponevroză temporală.
Din punct de vedere etiologic, menţionăm sechelele postotitice, sechelele posttraumatice, miringoplastiile nereuşite şi timpanoscleroza cu perforaţie largă de timpan.
Selecţia cazurilor pentru intervenţie s-a făcut urmărindu-se următorii parametri:
a. Perioada de „ureche uscată” (lipsa otoreei).
b. Aspectul otomicroscopic al mucoasei timpanice.
c. Valorile normale ale salpingomanometriei.
d. Rezerva cohleară.
e. Motivaţia bolnavului.
Pregătirea preoperatorie a bolnavilor a vizat efectuarea analizelor solicitate de anestezist, audiometria, salpingomanometria şi igienizarea regiunii pre- şi retroauriculare.
Anestezia a fost în aproape toate cazurile cea generală cu intubaţie orotraheală. În foarte puţine cazuri, la cererea bolnavului, s-a recurs la anestezia locală suplimentată într-un anumit timp operator, cu injectarea intravenoasă de mialgin diluat.
Calea de abord folosită în toate cazurile a fost mixtă – endaurală şi retroauriculară.
Pe cale endaurală s-a efectuat excizia inelului cicatricial al perforaţiei şi a eventualelor resturi periferice de pars tensa, cu sau fără depuneri calcare. Tot pe această cale s-au efectuat inciziile longitudinale pentru crearea lambourilor meatale superior, posterior şi antero-inferior, cu asigurarea pediculilor vasculari necesari vascularizării grefei de aponevroză.
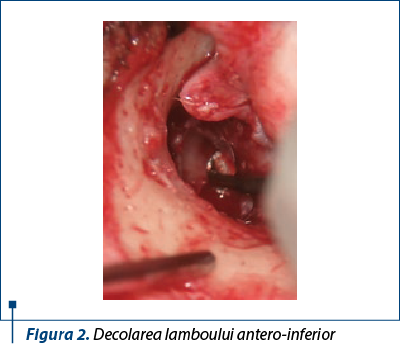
Calea retroauriculară a asigurat expunerea aponevrozei temporale şi recoltarea unui fragment suficient de mare din care să se modeleze grefa timpanică. După disecţia părţilor moi şi expunerea conductului auditiv extern, calea retroauriculară a permis individualizarea lambourilor meatale şi decolarea lor retrograd spre concă, împreună cu ligamentul fibrocartilaginos din sulcusul timpanic. Rămân astfel în câmpul operator pereţii osoşi ai conductului, mânerul ciocanului şi reperele anatomice ale peretelui intern al cavităţii timpanice (figura 2).


Dacă unghiul timpano-meatal antero-inferior nu a fost vizibil din cauza bombării excesive a peretelui conductului, acesta s-a aplatizat cu freza tăietoare şi diamantată.
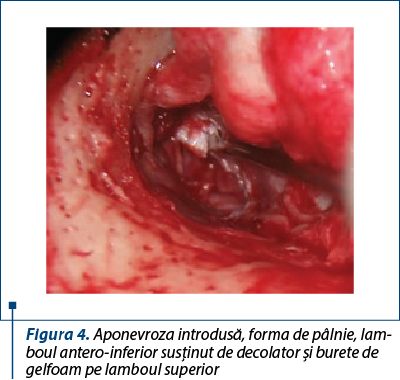
Modelarea aponevrozei a permis aplicarea acesteia pe sub mânerul ciocanului şi pe pereţii osoşi ai conductului, asigurându-se astfel forma naturală de pâlnie a neomembranei timpanice (figura 4). Tot în acest timp operator s-a putut aplica între aponevroză şi capul scăriţei o columelă, dacă nicovala sau apofiza descendentă a acesteia era absentă.
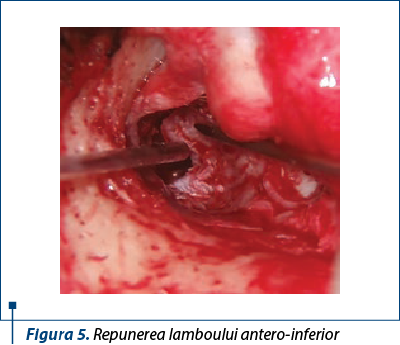
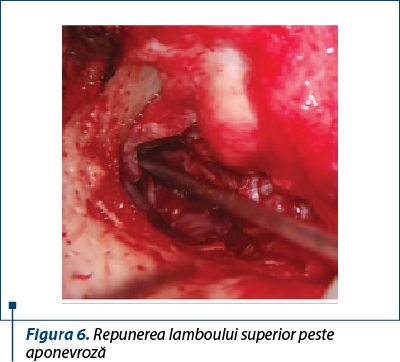
Repunerea lambourilor meatale peste aponevroză în poziţiile lor anatomice şi contenţia acestora prin pansamentul endaural reprezintă un timp la fel de important ca şi celelalte anterioare (figurile 5 şi 6). Pentru asigurarea unui rezultat funcţional bun este necesar să se contureze unghiul timpano-meatal antero-inferior prin aplicarea grefei, a lamboului meatal şi a pansamentului otochirurgical (figurile 7 şi 8).
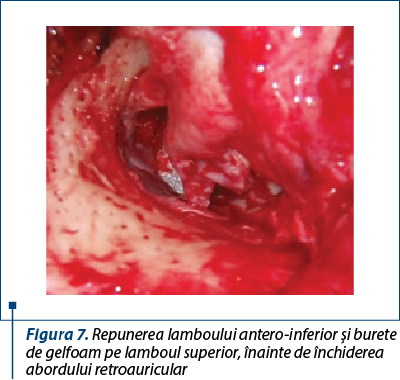
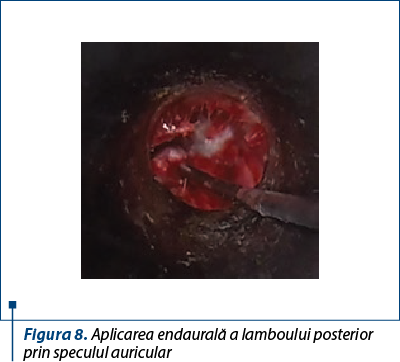
Sutura planurilor moi retroauriculare şi pansamentul extern au finalizat intervenţia chirurgicală, în care fiecare timp operator trebuie executat cu minuţiozitate.
La fel de importante sunt şi îngrijirile postoperatorii, în efectuarea cărora trebuie să se asigure participarea conştientă a bolnavului, tratamentul medicamentos, şedinţele de căldură locală, respectarea controalelor postoperatorii şi evitarea virozelor căilor respiratorii superioare în perioada imediată postoperatorie.
Controalele postoperatorii trebuie să urmărească vascularizarea grefei, prevenirea suprainfecţiei secundare şi asigurarea ventilaţiei cavităţii timpanice prin manevre Valsalva sau insuflaţii tubare.
În cazuistica noastră, bolnavii au fost externaţi la 24 de ore, după îndepărtarea pansamentului extern. În a şaptea zi s-au îndepărtat firele retroauriculare şi la 12-14 zile s-a efectuat primul pansament endaural. Vascularizarea grefei se poate observa din săptămâna a treia, remanierea cicatricială fiind completă în a treia lună, când se poate aprecia şi rezultatul funcţional prin audiometria postoperatorie.
În evoluţia postoperatorie pot apărea şi unele complicaţii care trebuie sesizate la timp şi corectate prin tratament local imediat sau printr-o reintervenţie la 10-12 luni distanţă.
În categoria complicaţiilor imediate intră lipsa vascularizaţiei grefei, care poate duce la autoliza acesteia, precum şi la alunecarea grefei din poziţia iniţială; aceasta se produce la repunerea lambourilor meatale sau la efectuarea pansamentului endaural.
Vascularizaţia insuficientă sau întârziată, prin nerespectarea de către pacient a şedinţelor de căldură locală la nivelul urechii operate, constatată cu ocazia controalelor postoperatorii, trebuie corectată imediat, pentru a nu se ajunge la autoliza grefei. Această complicaţie am putut să o evităm prin suplimentarea şedinţelor de căldură locală şi prin controale mult mai frecvente.
Alunecarea grefei din poziţia iniţială am întâlnit-o în două cazuri, care au fost rezolvate printr-o intervenţie precoce corectoare.
Suprainfecţia secundară la nivelul conductului auditiv extern şi al regiunii juxtatimpanice, atât bacteriană, cât şi micotică, poate apărea prin nerespectarea regulilor de igienă locală, cel mai frecvent prin umezirea pansamentului endaural în timpul băilor sau duşurilor. Măsurile terapeutice aplicate din timp au rezolvat această complicaţie în două cazuri de micoză auriculară şi într-un caz de suprainfecţie bacteriană.
În timpul controalelor postoperatorii efectuate la 3, 6 şi 12 luni am constatat, în puţine cazuri, prezenţa unor evoluţii aparte în procesul de vindecare şi remaniere cicatricială a grefei:
a. Punţi fibrocicatriciale filiforme între neomembrana timpanică şi peretele antero-inferior al conductului (în special când acesta se bomba şi crea un unghi timpano-meatal îngustat) – două cazuri.
b. Perle epidermice de circa 1-2 mm în diametru, situate pe peretele inferior al conductului, la nivelul liniilor de unire a lambourilor meatale posterior şi antero-inferior – 5 cazuri.
c. Retracţii postoperatorii ale neomembranei timpanice prin disfuncţii tubare apărute ulterior, netratate şi neglijate – 3 cazuri.
d. Infecţii secundare prin igienă deficitară, cu apariţia unor otite externe juxtatimpanale, miringite granuloase şi chiar perforarea neotimpanului – 4 cazuri.
Toate aceste complicaţii s-au rezolvat prin tratamente locale şi urmărirea cazurilor pe o perioadă de 3-6 luni.
Miringoplastia în perforaţiile cvasitotale ale membranei timpanice este o intervenţie chirurgicală care impune respectarea multor parametri şi nu este lipsită de unele complicaţii. Acestea sunt cu atât mai puţine şi minore cu cât intervenţia este efectuată cu mai multă acurateţe şi când controalele postoperatorii sunt respectate şi desfăşurate pe o perioadă mai îndelungată (6-12-24 de luni).
Concluzii
-
Pentru obţinerea rezultatelor anatomofuncţionale performante, pentru evitarea complicaţiilor şi eşecurilor, toţi timpii operatori şi îngrijirea postoperatorie trebuie să se realizeze fără niciun compromis.
-
Colaborarea bolnavului este hotărâtoare pentru respectarea îngrijirilor postoperatorii şi pentru obţinerea rezultatului anatomofuncţional dorit, pentru respectarea controalelor postoperatorii pe o perioadă mai lungă.
-
Rata de succes depinde în mod deosebit de experienţa otochirurgului, de omogenitatea echipei operatorii şi de respectarea tuturor parametrilor pre-, intra- şi postoperatorii.
-
Cazuistica numeroasă din cele două centre medicale private se explică prin încrederea pacienţilor într-o vindecare rapidă şi obţinerea unui auz mai bun.
Conflicts of interests: The authors declare no conflict of interests.
Bibliografie
- Charachon R, Junien Lavillauroy C, Accoyer B. Les tympanoplasties. Cahiers d’ORL. 1971; 9, 767.
- Fisch U. Tympanoplasty and Stepedectomy, Georg Thieme Verlag Stuttgart, New York 1980.
- Ciuchi V. Experienţa Spitalului Militar Iaşi în tratamentul hipoacuziilor de transmisie. Otorinolaringologia. 1988; vol. XXXIII, nr. 1, 61-66.
- Ciuchi V, David L, Ilie A. Consideraţii asupra factorilor care influenţează rezultatele anatomofuncţionale în reconstrucţia membranei timpanice, Conferinţa Naţională ORL, Bucureşti, 1997.
- Ciuchi V, David L, Chelcea D. Timpanoplastia cu transpoziţie osiculară, Otorinolaringologia. 1998; vol. XIX, nr. 1-2, 32-34.
- Ciuchi V, Popa I. Chirurgia otologică în centrele medicale private (II). ORL.ro. 2019; nr. 43 (2), an XII, 19-20.
Articole din ediţiile anterioare
Meatoplastia (meatoconcoplastia)
Meatoplastia are ca scop asigurarea unei ventilaţii eficiente a stratului epidermic al conductului auditiv extern pe toată lungimea sa, precum ş...