The parapharyngeal space is a virtual pyramidal space that extends from the skull base to the hyoid bone. There are numerous risk entities to cross the parapharyngeal space. It may be the site for primary tumors originating in the structures it contains, metastases or large tumors from adjacent structures. Parapharyngeal tumors are characterized by a nonspecific symptomatic pattern and should be evaluated by imaging investigations (CT, MRI). The main treatment is surgical and presents great complexity due to difficult access and the risk elements it contains.
Tumorile maligne ale spaţiului parafaringian – o provocare continuă pentru medicul chirurg ORL
Malignant tumors of the parapharyngeal space – a continuous challenge for the ENT surgeon
First published: 23 mai 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Orl.43.2.2019.2397
Abstract
Rezumat
Spaţiul parafaringian este un spaţiu virtual de formă piramidală, care se întinde de la baza craniului până la nivelul osului hioid. Străbătut de numeroase elemente de risc, poate fi sediul unor tumori primare cu originea la nivelul structurilor pe care le conţine, metastaze sau tumori extinse din ţesuturile învecinate. Tumorile parafaringiene sunt caracterizate printr-un tablou simptomatic nespecific şi trebuie obligatoriu evaluate prin investigaţii endoscopice şi imagistice (CT, IRM). Tratamentul preferat este chirurgical, individualizat în funcţie de mărimea, localizarea şi tipul histologic al tumorii, şi prezintă o complexitate deosebită, din cauza accesului dificil şi a numeroaselor elemente de risc anatomochirurgical de la acest nivel.
Introducere
Formaţiunile tumorale localizate în spaţiul parafaringian sunt tumori rare, care constituie 0,5% dintre tumorile capului şi gâtului, dintre care 80% sunt reprezentate de tumori benigne(1). Atât diagnosticul, cât mai ales tratamentul acestor tumori prezintă însă un grad ridicat de complexitate, dată fiind anatomia spaţiului parafaringian. Localizarea profundă a spaţiului parafaringian poate ascunde o perioadă lungă existenţa unui proces patologic la acest nivel. Cele mai comune manifestări sunt o formaţiune tumorală laterocervicală vizibilă sau bombarea peretelui lateral faringian.
Spaţiul parafaringian este un compartiment profund al gâtului şi capului, de formă piramidală, situat cu vârful către inferior, înspre cornul mare al osului hioid şi baza situată superior, la nivelul bazei craniului. Spaţiul parafaringian este împărţit în spaţiul prestilian şi cel retrostilian, de către o fascie care uneşte procesul stiloid de muşchiul tensor al vălului palatin. Conţinutul acestuia este reprezentat în principal de ţesut grăsos, structuri vasculare şi nervoase, glande salivare (minore, ectopice sau parte din glanda parotidă) şi ţesut limfatic. Compartimentul prestilian sau glandular conţine porţiunea retromandibulară a lobului profund al glandei parotide, ţesut limfatic şi ţesut grăsos. Compartimentul retrostilian sau vasculonervos conţine artera carotidă internă, vena jugulară internă, nervii IX, X, XI şi XII, lanţul simpatic cervical posterior şi ganglioni limfatici.
Patologia tumorală întâlnită în spaţiul parafaringian îşi poate avea originea de la nivelul structurilor care ocupă acest spaţiu. În cazul tumorilor primare, poate fi reprezentată de ganglioni limfatici metastatici, boli limfoproliferative sau formaţiuni tumorale învecinate extinse la nivelul spaţiului parafaringian(2). Cea mai întâlnită tumoră a spaţiului parafaringian este adenomul pleomorf de glandă parotidă, urmat de tumorile cu origine nervoasă(1). La nivelul compartimentului prestilian se întâlnesc tumori cu origine la nivelul glandei parotide, pe când în compartimentul retrostilian se întâlnesc cel mai adesea tumori cu origine nervoasă (schwanoame, neurinoame). Dintre acestea, 20% sunt tumori maligne, iar 50% îşi au originea în lobul profund al glandei parotide sau în glandele salivare minore(2). Dintre tumorile maligne, cel mai frecvent întâlnite sunt cele cu origine glandulară(1). Alte tumori, mai puţin comune, sunt reprezentate de cordoame, lipoame, fibrosarcoame, plasmocitoame, anevrism de ACI, LMNH sau boală Hodgkin(2).
Formaţiunile tumorale ale spaţiului parafaringian pot fi asimptomatice o perioadă îndelungată. Clinic, pacientul poate prezenta o formaţiune tumorală laterocervicală, bombarea unilaterală a peretelui lateral faringian sau a lojei amigdaliene sau deficit neurologic. Cele mai comune simptome sunt disfagia, trismus, senzaţia de plenitudine auriculară unilaterală, secundară obstrucţiei trompei lui Eustachio, disfonie şi senzaţie de corp străin(3). Tumora proeminează la nivelul unghiului postero-lateral al faringelui, împingând amigdala anterior şi inferior, respectând integritatea mucoasei faringiene. Tumora se poate palpa între mastoidă şi marginea posterioară a ramurii ascendente mandibulare. Compresiunea pe nervii cranieni poate duce la paralizie faringiană, velo-palato-laringiană sau linguală ori la tulburări de sensibilitate faringo-laringiană, iar compresiunea pe simpaticul cervical poate duce la sindromul Claude-Bernard-Horner.
Investigaţiile imagistice sunt o parte importantă atât în stabilirea diagnosticului, cât şi în alegerea unui plan terapeutic. Acestea includ tomografia computerizată cu substanţă de contrast şi imagistica prin rezonanţă magnetică (IRM). Dintre acestea, IRM-ul este de preferat, datorită rezoluţiei superioare asupra ţesuturilor moi(2). Alte metode diagnostice includ ecografia cervicală de părţi moi, puncţia biopsică cu ac fin, sub ghidaj ecografic, sau angiografia pentru tumorile bănuite a avea origine vasculară.
Tratamentul principal al tumorilor parafaringiene este reprezentat de tratamentul chirurgical. Abordul acestor tumori se poate realiza prin patru metode: transoral sub control endoscopic, transcervical, transmandibular sau transparotidian. De asemenea, poate fi utilizat un abord combinat. Alegerea căii de abord şi a tehnicii chirurgicale optime depinde de mărimea, localizarea şi aspectul tumorii pe investigaţiile paraclinice.
Prezentare de caz
Pentru exemplificarea celor descrise anterior vă prezentăm cazul unui pacient în vârstă de 22 de ani care s-a internat în clinica noastră pentru o tumefacţie retromandibulară şi retroauriculară stângă, trismus, hemicranie stângă intermitentă şi senzaţie de plenitudine auriculară stângă, simptomatologie cu debut de aproximativ 6 luni anterior internării. Dintre antecedentele pacientului menţionăm prezenţa unei formaţiuni tumorale rinofaringiene biopsiate în alt serviciu ORL, cu 3 luni anterior internării, al cărei rezultat histopatologic a evidenţiat un aspect de epiteliu respirator, subiacent prezenţa de ţesut limfoid fără formare de foliculi, bogat vascularizat, iar rezultatul imunohistochimic a confirmat natura reactivă nespecifică a procesului – rinofaringită cronică.
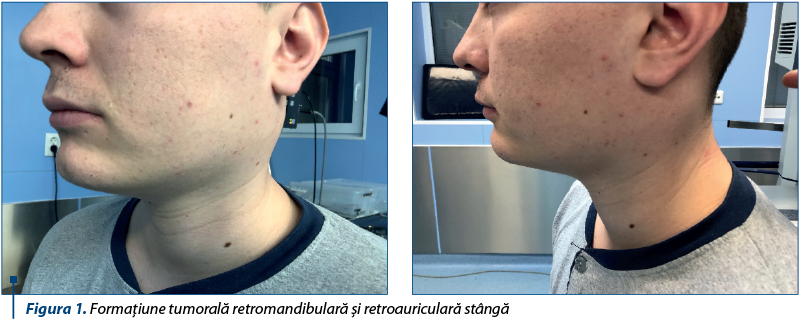
Examenul clinic ORL a evidenţiat o formaţiune tumorală laterocervicală stângă înaltă, retromandibulară şi retroauriculară stângă, imprecis delimitată, cu tegumente supraiacente indemne, mobilă pe planurile superficiale şi aderentă la cele profunde, dureroasă la palpare (figura 1). Fibroscopia rinofaringolaringiană a evidenţiat bombarea peretelui lateral faringian stâng, cu bombarea lojei amigdaliene stângi către linia mediană, cavum cu mucoasa uşor hipertrofică.
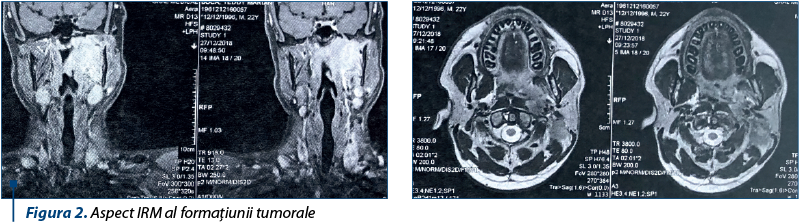
Examenul IRM descria o masă tumorală infiltrativă centrată la nivelul spaţiului parafaringian superior de partea stângă cu diametru axial de 45 mm şi cranio-caudal de 50 mm, care vine în contact postero-lateral cu muşchii lungi ai gâtului de pe partea stângă şi lateral cu muşchii pterigoidieni stângi, vine în contact cu mandibula în vecinătatea articulaţiei temporo-mandibulare; latero-posterior înglobează artera carotidă internă stângă în segmentul cervical şi vine în contact, fără plan de clivaj, cu vena jugulară internă; formaţiunea nu prezintă extensie endocraniană şi este însoţită de adenopatii tumorale laterocervicale bilateral (figura 2).
Pacientul a efectuat o ecografie cervicală de părţi moi, cu 3 luni anterior internării, care descria o formaţiune tumorală situată profund de muşchiul sternocleidomastoidian, de aproximativ 40/30 mm, cu contur neregulat, formă ovalară, predominant hipoecogenă, cu o zonă intens hiperecogenă central, cu vascularizaţie slab reprezentată; formaţiunea prezenta spaţiu de clivaj cu loja marilor vase cervicale.
S-a efectuat o audiogramă tonală liminară care a evidenţiat o hipoacuzie mixtă medie la nivelul urechii stângi.
S-a decis realizarea intervenţiei chirurgicale. S-a practicat o incizie laterocervicală stângă de tip Sebileau-Carrega modificată, centrată pe formaţiunea tumorală. S-a evidenţiat formaţiunea tumorală de aspect neregulat, neomogenă, de consistenţă dură, cu multiple aderenţe şi care infiltrează structurile adiacente. S-a pus în evidenţă în regiunea inferioară a gâtului pachetul vasculo-nervos cervical; montare fir de aşteptare pe vena jugulară internă stângă, disecţia cu dificultate a formaţiunii la polul inferior. S-a constatat infiltrarea peretelui venos jugular în toată porţiunea cervicală, vena jugulară internă colabată, comprimată de tumoră. Nu se reuşeşte decolarea formaţiunii tumorale de vena jugulară internă; ligatura şi secţionarea venei la polul superior şi inferior. S-a continuat disecţia formaţiunii din aproape în aproape, aceasta aflându-se în contact intim cu peretele arterei carotide interne stângi; desprinderea cu dificultate a ei de adventicea arterei carotide. S-a secţionat muşchiul digastric şi s-a constatat ocuparea în întregime a spaţiului parafaringian stâng de către formaţiunea tumorală; decolarea formaţiunii de muşchii sternocleidomastoidian şi scaleni. S-a decolat polul superior tumoral de marginea inferioară a mastoidei şi de baza craniului. S-a disecat cu dificultate polul posterior şi postero-medial tumoral, aderente de primele vertebre cervicale; rezecţia completă în limite macroscopice a formaţiunii tumorale în bloc cu vena jugulară internă; ablaţia maselor ganglionare peritumorale jugulo-carotidiene şi spinale. De asemenea, s-a practicat recoltarea de fragmente biopsice de la nivelul amigdalei palatine stângi. Piesele şi fragmentele biopsice au fost trimise la examenul histopatologic (figura 3).
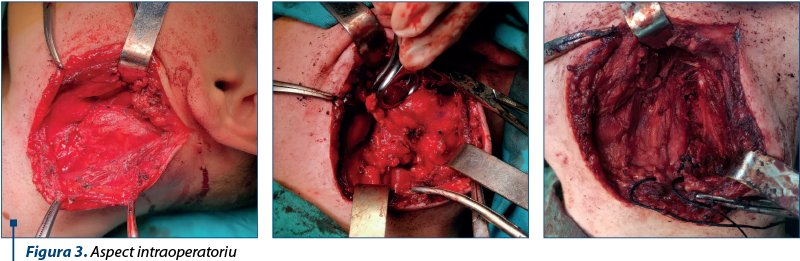
Pacientul a avut o evoluţie postoperatorie favorabilă, acesta prezentând remiterea parţială a trismusului, diminuarea bombării peretelui lateral faringian stâng şi recuperarea parţială a deficitului auditiv pe toate frecvenţele.
Examenul histopatologic a evidenţiat rezultatul de carcinom slab diferenţiat, G3, parafaringian stâng şi ganglioni cu metastază de carcinom slab diferenţiat, G3, examenul imunohistochimic susţinând acest diagnostic. Rezultatul biopsiei orofaringiene a fost de papilom. Pacientul a fost evaluat ulterior de către o comisie oncologică, urmând să efectueze polichimioterapie şi radioterapie.
Discuţii
Deşi rare, formaţiunile tumorale maligne parafaringiene reprezintă o provocare în practica ORL, accesul în spaţiul parafaringian fiind dificil şi cu multe elemente de risc. De aceea, abordul acestor tumori trebuie făcut după un plan terapeutic bine stabilit în prealabil. Evaluarea preoperatorie a pacientului trebuie să conţină un examen clinic ORL complet şi investigaţii imagistice.
Pe lângă rolul decisiv în diagnostic, investigaţiile imagistice prezintă un rol important în stabilirea unui plan terapeutic prin localizarea tumorii în spaţiul pre- sau retrostilian, stabilirea relaţiei cu glanda parotidă şi elementele anatomochirurgicale învecinate de risc, determinarea marginilor tumorale, stabilirea extensiei acesteia şi a invaziei ţesuturilor adiacente. De asemenea, orientează diagnosticul prin localizarea tumorii: în spaţiul prestilian sunt întâlnite cel mai frecvent adenoame pleomorfe de glandă parotidă, pe când în spaţiul retrostilian se găsesc tumori cu origine neurologică(1). De asemenea, aspectul clinic poate indica localizarea masei tumorale: pacienţii cu tumori în spaţiul prestilian prezintă mai frecvent bombarea unilaterală a peretelui lateral faringian sau a lojei amigdaliene, pe când tumorile localizate în spaţiul retrostilian sunt identificate prin prezenţa unei tumori laterocervicale înalte sau rinofaringiene(4). În cazul nostru, pacientul a prezentat atât o masă tumorală laterocervicală, cât şi bombarea lojei amigdaliene şi a întregului perete lateral faringian stâng către linia mediană, iar examinările imagistice au permis localizarea tumorii atât la nivelul spaţiului prestilian, cât şi în cel retrostilian.
Un studiu a raportat cele mai frecvente simptome ale tumorilor maligne parafaringiene, între care se numără o masă tumorală cervicală cu creştere rapidă în volum, durere cervicală, trismus, otalgie şi deficite de nervi cranieni(5). Neregularitatea tumorii, invazia ţesuturilor învecinate şi grăsoase, ganglioni locoregionali măriţi în volum sau cu necroză intraganglionară sunt criterii imagistice care orientează diagnosticul către malignitate(6).
Tratamentul de elecţie este cel chirurgical. Dintre posibilităţile de abord al spaţiului parafaringian, cele mai utilizate sunt abordul transcervical, pentru tumorile prestiliene, şi abordul mixt transcervical-transparotidian, pentru tumorile retrostiliene sau cele cu origine în lobul profund al glandei parotide(6,7). Pentru facilitarea accesului la nivel parafaringian se poate opta pentru mandibulotomie, cu reconstrucţie prin osteosinteză cu plăcuţe de titan. Această tehnică se poate însoţi de sechele funcţionale postoperatorii, precum leziuni artrozice, afectarea nervului alveolar inferior, malocluzie sau edentaţie(7). Printre indicaţiile mandibulotomiei se enumeră tumori cu diagnostic histopatologic de neoplasm, tumori recidivante, tumori voluminoase sau cu vascularizaţie bogată(6).
Particularitatea acestui caz, pe lângă dificultăţile tratamentului chirurgical într-o regiune greu de accesat chirurgical, este reprezentată de rezultatul anatomopatologic obţinut, de carcinom slab diferenţiat şi confirmat de testele imunohistochimice, tumoră foarte rară în acest spaţiu. Aceste investigaţii au fost efectuate în două centre diferite şi susţin acelaşi diagnostic. În ceea ce priveşte posibilitatea de apariţie, există două variante, care presupun fie existenţa unei tumori primare dintr-o glandă salivară minoră a spaţiului parafaringian, fie metastază ganglionară a unei tumori primare de căi aerodigestive superioare, cu localizare necunoscută. Menţionăm că s-au recoltat fragmente biopsice de ţesut atât de la nivelul rinofaringelui, cât şi de la nivelul orofaringelui, ambele negative.
În literatură sunt descrise ca fiind comune spaţiului prestilian tumorile cu origine la nivelul glandei parotide, iar pentru spaţiul retrostilian, tumorile cu origine nervoasă. Alte tumori întâlnite în spaţiul parafaringian pot fi metastaze ganglionare, tumori primare cu originea în glandele salivare minore, alte tumori cu origine nervoasă (schwanom, neurinom, gliom), lipom, fibrom, limfom sau tumori din structuri învecinate, extinse la nivelul spaţiului parafaringian. Dintre acestea, 80% sunt de natură benignă, cel mai comun fiind adenomul pleomorf de glandă parotidă, urmat de paraganglioame. Dintre tumorile maligne, majoritatea prezintă origine la nivelul glandelor salivare(5). Un studiu care a evaluat 114 cazuri de tumori maligne parafaringiene a descris o rată de supravieţuire la 5 şi la 10 ani de 93%, respectiv 57%(7). În managementul acestui caz, un rol important i se atribuie dispensarizării oncologice. Pacientul trebuie să fie evaluat imagistic CT şi IRM şi completat prin panendoscopie, în vederea identificării unei posibile tumori primare.
Concluzii
Spaţiul parafaringian reprezintă o zonă greu accesibilă atât în ceea ce priveşte diagnosticul, cât mai ales tratamentul în patologia ORL. Tumorile parafaringiene pot rămâne vreme îndelungată asimptomatice sau se pot manifesta printr-o tumefacţie laterocervicală înaltă sau prin bombarea unilaterală a peretelui lateral faringian către linia mediană. Deşi, cel mai frecvent, tumorile parafaringiene sunt de natură benignă, în acest spaţiu pot fi întâlnite şi o serie de tumori maligne. Un rol important în diagnosticul şi alegerea unui plan terapeutic adecvat îl are investigarea minuţioasă a pacientului, iar tratamentul de preferat, cel chirurgical, continuă să rămână o provocare permanentă pentru medicul chirurg ORL.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Ijichi K, Murakami S. Surgical treatment of parapharyngeal space tumors: A report of 29 cases. Oncology Letters. Sep 2017; 14(3): 3249-3254.
- Bozza F, Vigili MG, Marzetti A, Marzetti F. Surgical management of parapharyngeal space tumours: results of 10-year follow-up. Acta Otorhinolar Italia. Feb 2009; 29(1): 10-5.
- Laus M, Magaldi L, Crescenzi D et al. A Case Report of Parapharyngeal Space Tumour. Annals of Clinical Otolaryngology. Jan 2017; 2(1).
- Fagan J. Access to the parapharyngeal space. Open Access Atlas of Otolaryngology. Head & Neck Operative Surgery.
- Basaran B, Polat B, Unsaler S, et al. Parapharyngeal space tumours: the efficiency of a transcervical approach without mandibulotomy through review of 44 cases. Acta Otorhinolar Italia. Oct 2014; 34(5): 310-316.
- Hoon Shin J, Kyu Lee S, et al. Imaging of Parapharyngeal Space Lesions Focus on the Prestyloid Compartment. American Journal of Roentgenology. 2001; 177: 1465-1470.
- Shahab R, Heliwell T, Jones AS. How we do it: a series of 114 primary pharyngeal space neoplasms. Clinical otolaryngology: official journal of ENT-UK. Aug 2005; 30(4): 364-7.
Articole din ediţiile anterioare
Condrom laringian
Autorii prezintă cazul unui pacient în vârstă de 71 de ani, care se prezintă în urgenţă pentru insuficienţă respiratorie cronică acutizată, care ...
Cazuri clinice de supuraţii rinosinusale pseudotumorale
În practica ORL, în faţa unui tablou clinic cu cefalee, tumefacţie facială cu fenomene inflamatorii cutanate supraiacente, mai degrabă subacute dec...
Mucocel etmoidal cu extensie orbitară – urgenţă medico-chirurgicală
Mucocelul sinusurilor paranazale a fost descris pentru prima dată în literatura de specialitate de către Langenbeck (1820) sub denumirea de „hidati...
Adenocarcinom nazosinuzal – tratament chirurgical endoscopic
Tumorile maligne nazosinuzale reprezintă un capitol de patologie redutabil pentru practica medicală otorinolaringologică, care continuă să...