In literature, about 40% of the cases of acute surgical abdomen are represented by acute appendicitis. From this finding, we have evaluated the situation in the Clinic of Surgery and Pediatric Orthopedics in ”St. Mary” Iași Hospital and we found that 40% to 60% (in the summer months) of the cases of acute surgical abdomen are determined by acute appendicitis. Taking into account the weight of this pathology, in this article we have resumed particular forms of presentation of appendicitis, depending on age and sex, and we have reviewed the surgical and non-surgical pathologies, as elements of differential diagnosis of acute appendicitis.
Abdomenul acut chirurgical - capcane de diagnostic
Acute surgical abdomen - diagnostic pitfalls
First published: 03 noiembrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Pedi.47.3.2017.1189
Abstract
Rezumat
În literatura de specialitate, aproximativ 40% dintre cazurile de abdomen acut chirurgical sunt reprezentate de apendicită acută. Plecând de la această constatare, am evaluat situația din Clinica de Chirurgie și Ortopedie Pediatrică din Spitalul „Sf. Maria”, din Iași, și am constatat că 40% până la 60% (în lunile de vară) din cazurile de abdomen acut chirurgical sunt determinate de apendicita acută. Având în vedere ponderea acestei patologii, în articolul de față am reluat unele forme particulare de prezentare a apendicitei, în funcție de vârstă și de sex, și am trecut în revistă patologii chirurgicale și nechirurgicale, ca elemente de diagnostic diferențial al apendicitei acute.
Evoluția tehnicilor chirurgicale a permis, în timp, practicarea apendicectomiei prin incizii din ce în ce mai mici, prin tehnici minim invazive, abord laparoscopic sau chirurgie robotică și chiar extragerea apendicelui prin orificii naturale, fără incizii la piele - NOTES permite îndepărtarea transvaginală a apendicelui, dar, în ciuda acestor progrese ale tehnicii, mortalitatea în apendicita acută nu s-a schimbat de la descoperirea antibioticelor și până în prezent.
Apendicita acută rămâne cea mai frecventă cauză de abdomen acut chirurgical la copil și reprezintă o treime dintre spitalizările pentru sindrom dureros abdominal(2).
Mecanismul de producere a apendicitei este obstrucția lumenului apendicular, obstrucție care poate avea mai multe etiologii:
- Hiperplazie limfoidă, țesutul limfoid apendiceal se diminuează după 30 de ani(3); materii fecale deshidratate(4); ingestie de corpi străini; paraziți; coproliți. Atât coproliții, cât și apendicita acută sunt mai frecvente în țările dezvoltate, cu alimentație săracă în fibre, în comparație cu țările în curs de dezvoltare, cu alimentație bogată în fibre.
- Infecțioasă: bacterii - Yersinia, Salmonella, Schigella; virusuri - adenovirusuri, Coxsackie B(5).
- Traumatisme abdominale(6).
- Fibroză chistică prin acumularea producției de mucus, chiar fără inflamație(7).



Formele anatomopatologice ale apendicitei corespund progresiei fenomenelor ischemice apendiculare, după cum urmează: catarală, flegmonoasă, cangrenoasă, perforate cu peritonită secundară sau perforate cu încapsularea de către organele limitrofe sub forma plastronului apendicular. Evoluția naturală, în absența tratamentului, poate urma una dintre variante: rezoluție spontană(8); recăderi (apendicită cronică)(9); perforație - rata medie a perforațiilor este de 36%(10). La copilul sub 5 ani, rata medie a perforațiilor este 82%. La copilul sub un an, aceasta este 100%(11).
- În ceea ce privește aspectul clinic, anorexia și diminuarea apetitului sunt considerate semne de încredere, dar există un grup de pacienți, gurmanzi, obezi, care declară că le este foame și ar mânca chiar și în stadiul peritonitic, deci lipsa apetitului nu înseamnă, axiomatic, că diagnosticul de apendicită poate fi infirmat.
- Diareea este semn de apendicită acută perforată, ca urmare a iritației peritoneale, dar poate apărea și în cea neperforată, mai ales la copilul mic(12), însă diareea poate fi și un semn preexistent, în cadrul unei boli diareice acute, pe fondul căreia, prin inflamația și hiperplazia plăcilor Peyer apendiculare, poate apărea boala apendiculară - în aceste situații este dificil de apreciat dacă diareea este simptom trenant al bolii diareice sau simptom evocator al complicației cu una dintre formele de apendicită.
- Durerea în apendicită este simptomul cardinal și are caractere particulare: este surdă, continuă, crescândă și nu cedează la medicația antalgică, prin urmare, orice copil care este purtător de apendice cu durere abdominală ar trebui suspectat și investigat pentru apendicită acută, până la proba contrarie.
În ceea ce privește sediul durerii în apendicita acută, aceasta este inițial o durere reflectată, care ține de iritația plexului celiac și va fi resimțită în epigastru, iar pe măsură ce fenomenele inflamatorii apendiculare progresează, producând extravazarea de conținut apendicular în cavitatea peritoneală, prin iritația directă a peritoneului, durerea în sediul în care se află apendicele va surclasa ca intensitate durerea reflexă, epigastrică, pacientul putând descrie uneori migrarea durerii din epigastru în fosa iliacă dreaptă (sau acolo unde se află apendicele), această migrare a durerii fiind un diagnostic de certitudine al apendicitei - apare la 12-24 de ore de la debutul simptomatologiei algice.
În ceea ce privește poziția apendicelui vermiform, acesta se află, prin baza sa, la joncțiunea dintre ileon și cec, vârful apendicelui putând fi plonjat în hipogastru, mezogastru, subhepatic, durerea având caracterul specific organelor pe care le irită (simptomatologie urinară, hepatică, gastrică). Un alt aspect legat de sediul durerii ține de poziția apendicelui în variante anatomice congenitale - legate de anomaliile rotaționale, situs inversus -, când apendicele poate fi situat în fosa iliacă stângă, dar doare în dreapta, iar surpriza poziționării este una intraoperatorie, sau cele dobândite în urma unor intervenții chirurgicale abdominale care au modificat anatomia clasică. Nu este de neglijat și trebuie cunoscut riscul de a face apendicită pe un apendice utilizat drept conduct de derivație urinară sau colonică în cadrul unor patologii specifice.
Aspectul clinic clasic, cu binecunoscuta triadă Dieulafoy, durere în FID, apărare/contractură musculară reflexă, hiperestezie cutanată, este diagnostic atunci când îl întâlnim, provocarea diagnosticului o constituie însă restul formelor de apendicită, formele particulare de prezentare.
- Vârsta mică: sugar, copil sub 3 ani, care prezintă tare imunologice, status neoplazic și la care diagnosticul se stabilește tardiv, în stadiul de plastron apendicular. La nou-născutul cu apendicită trebuie avute în vedere posibilele etiologii ca primă formă de manifestare: fibroză chistică, boala Hirschprung(13), enterocolita necrotică focală a apendicelui(14). Clinic, nou-născutul cu apendicită are stare generală profund alterată, sepsis, vărsături, refuzul alimentației, scaune diareice, meteorism abdominal important, edemul și impastarea peretelui abdominal și al rădăcinii coapsei, aproape 100% având perforație la momentul diagnosticului. Nici la copilul sub 5 ani diagnosticul nu este facil. Acesta are simptomatologie frustă, cu evoluție rapidă către perforație - 82% dintre pacienți au diagnostic tardiv; frecvent, în stadiul de peritonită, evoluție dificilă, cu morbiditate ridicată, chiar în condițiile unui tratament corect condus(15).
Examenul de urină - sumarul de urină poate să conțină câteva leucocite sau hematii, precum și corpi cetonici, martori ai deshidratării, dar, atunci când apendicele este cangrenos, placat pe ureter sau pe vezica urinară, ori e deja perforat, examenul de urină poate să arate ca într-o pielonefrită acută, care, împreună cu tabloul clinic, poate provoca o astfel de confuzie. Deci un examen de urină patologic nu exclude o apendicită acută.
Pentru o mai mare acuratețe a diagnosticului, s-au imaginat diferite scoruri clinice. Acestea pot fi utile tânărului practician, dar ele nu pot înlocui experiența, prin urmare sunt recomandabile la debutul practicii(17).
Investigațiile imagistice au avantaje și dezavantaje: radiografia abdominală simplă în ortostatism poate pune în evidență ansa santinelă (ileus localizat), atitudine scoliotică antalgică (spasm psoic), un coprolit în 10-15% dintre apendicitele perforate, coproliții fiind foarte sugestivi pentru diagnosticul de apendicită la pacienții cu dureri abdominale(18), însă metoda are sensibilitate redusă și este recomandată doar dacă se suspectează ocluzie, tumoră sau pneumoperitoneu(19).
Ultrasonografia este recomandată tuturor suspiciunilor de apendicită acută ca investigație imagistică de primă intenție(20) și există studii care susțin că este superioară examenului clinic chirurgical(21,22,23).
Tomografia computerizată este superioară ultrasonografiei, are specificitate ridicată, dar este puternic iradiantă și la vârstă mică poate necesita anestezie generală pentru realizarea investigației(24).
Rezonanța magnetică nucleară este o metodă foarte fidelă: sensibilitate de 100%, aceeași acuratețe ca CT-ul, dar fără radiații(25), însă este scumpă și greu accesibilă. În concluzie, imagistica poate furniza rezultate fals-negative, când este utilizată la pacienții cu suspiciune clinică mare și rezultate fals-pozitive când este utilizată la cei cu suspiciune clinică mică.
Beneficiul este maxim când se apelează la imagistică la pacienții cu diagnostic incert(26). Acuratețea diagnostică poate fi crescută semnificativ doar prin simpla reevaluare clinicobiologică la intervale regulate, cu atât mai mici cu cât vârsta pacientului este mai mică și riscul de perforație precoce mai mare.
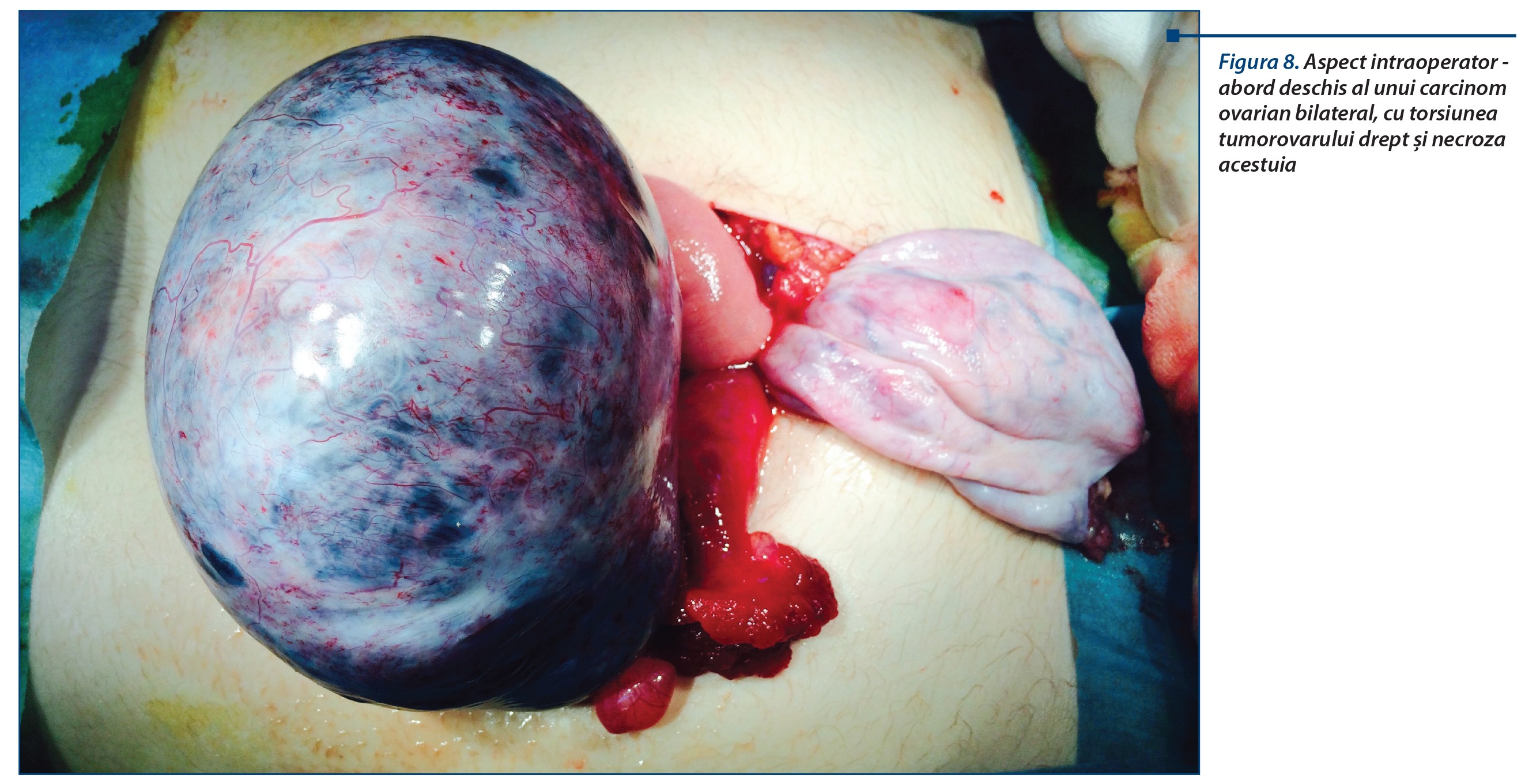
Există două patologii care au, practic, același tablou diagnostic cu apendicita acută și este foarte greu de diferențiat între ele: limfadenita acută mezenterică - sugestiv pentru diagnostic este contextul epidemiologic, viral, nu beneficiază de tratament chirurgical - și diverticulita acută Meckel, situație în care diagnosticul este adesea o constatare intraoperatorie.
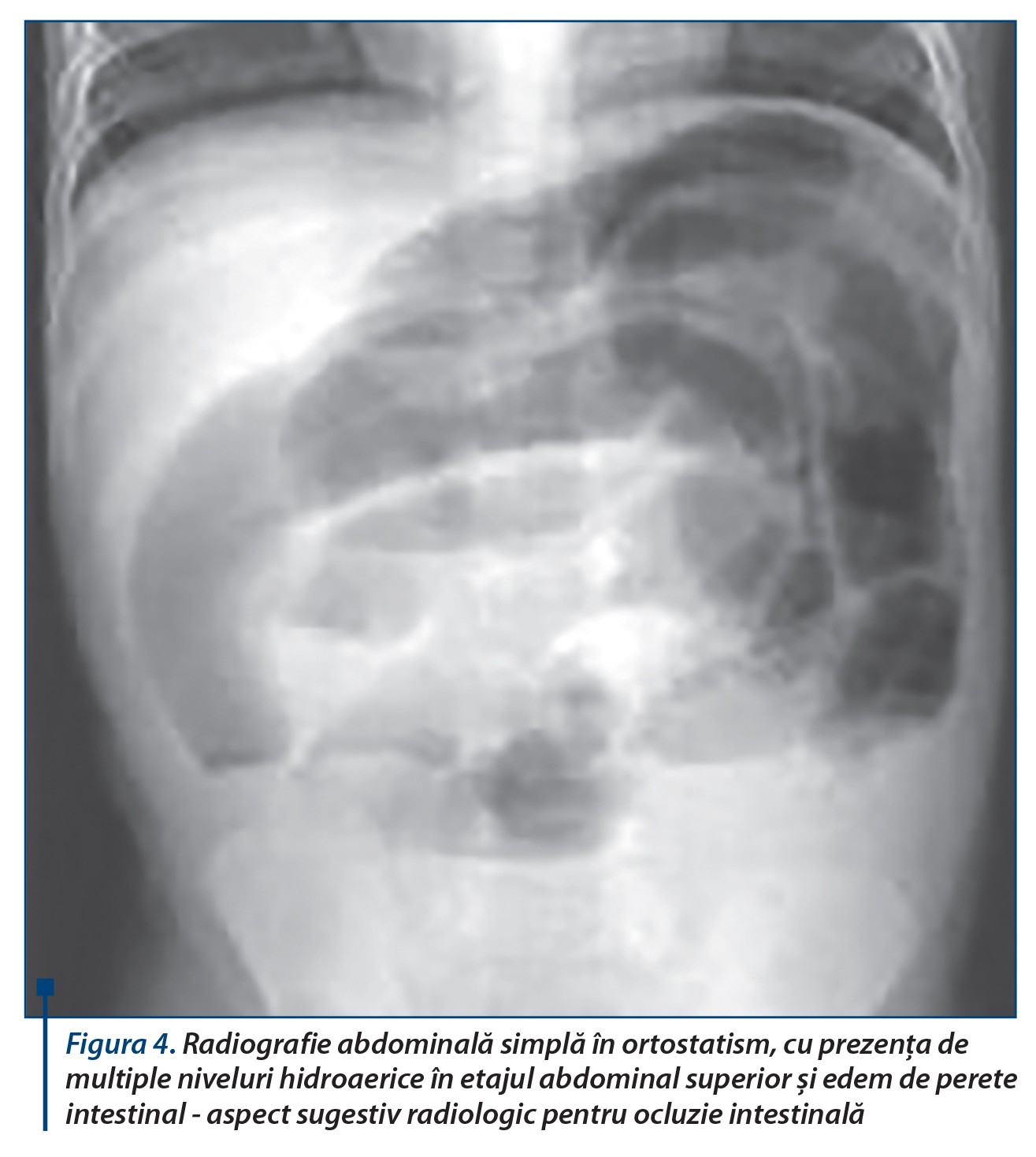
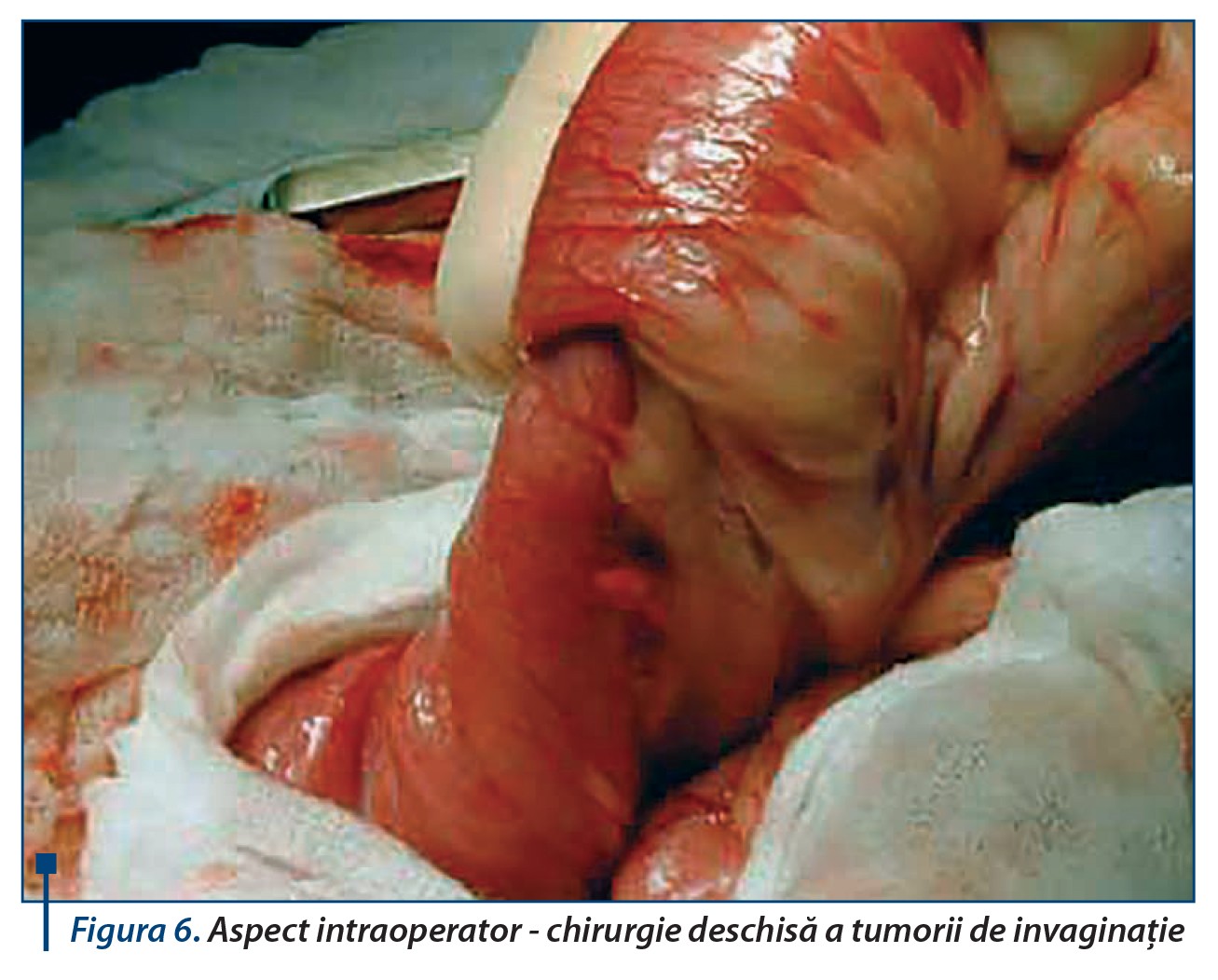
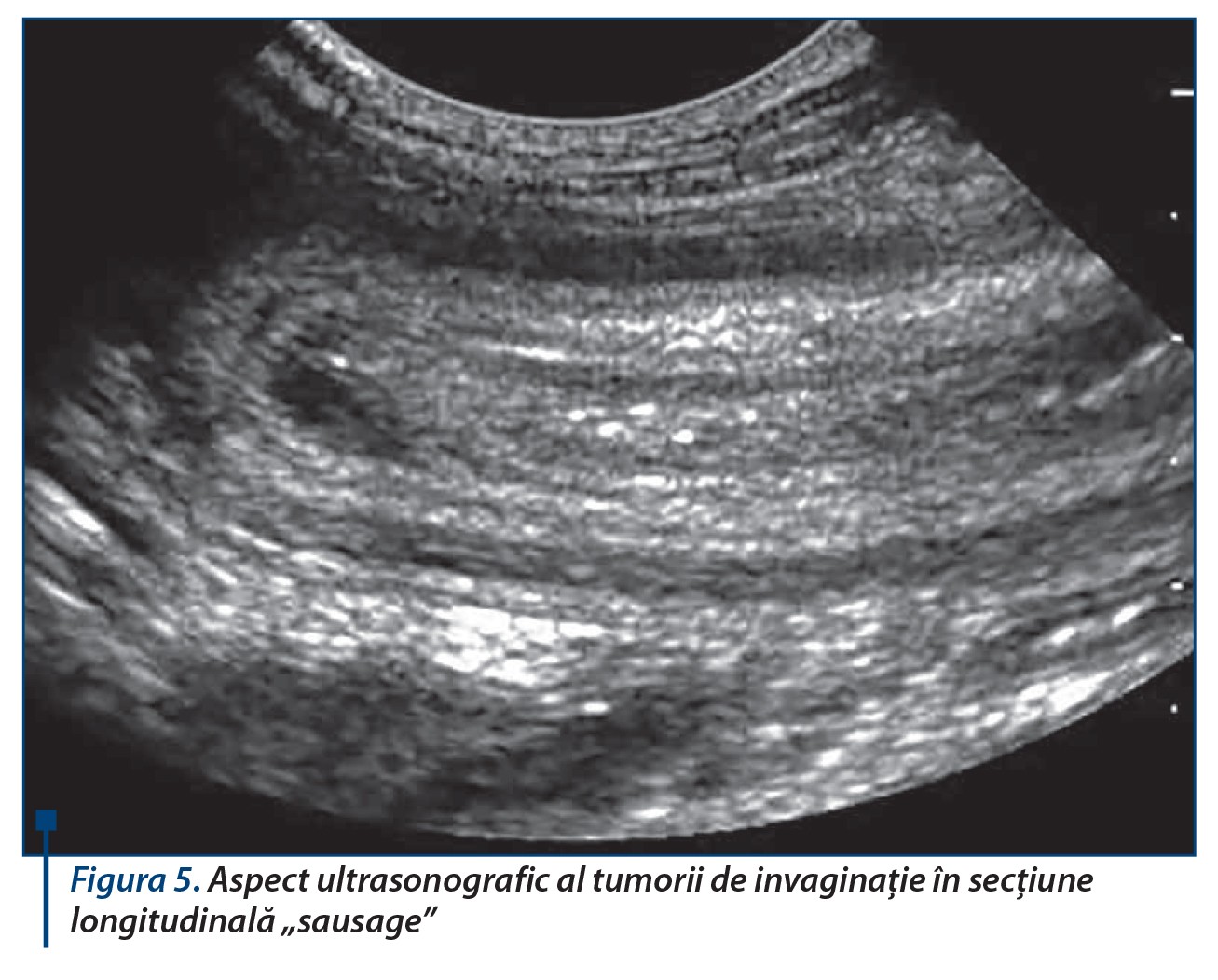
Cel mai frecvent diagnostic confundat cu apendicita acută este gastroduodenita sau gastroenterita acută, cu atât mai important cu cât tratamentul chirurgical aplicat unei gastroenterite poate să complice evoluția major, cu sepsis și chiar deces. Invaginația intestinală are un tablou caracteristic, clinic și radiologic: context epidemiologic sugestiv, infecții sezoniere virale la copii <2 ani cu dureri care trezesc copilul din somn - țipat, vărsături, inițial alimentare, apoi bilioase, stare de agitație marcată atât a pacientului, cât și a mamei, scaun cu sânge în jeleu de coacăze, expresie a ischemiei mucoasei intestinale, cu masa tumorală abdominală palpabilă abdominal sau prin tușeu rectal (figurile 4, 5 și 6).
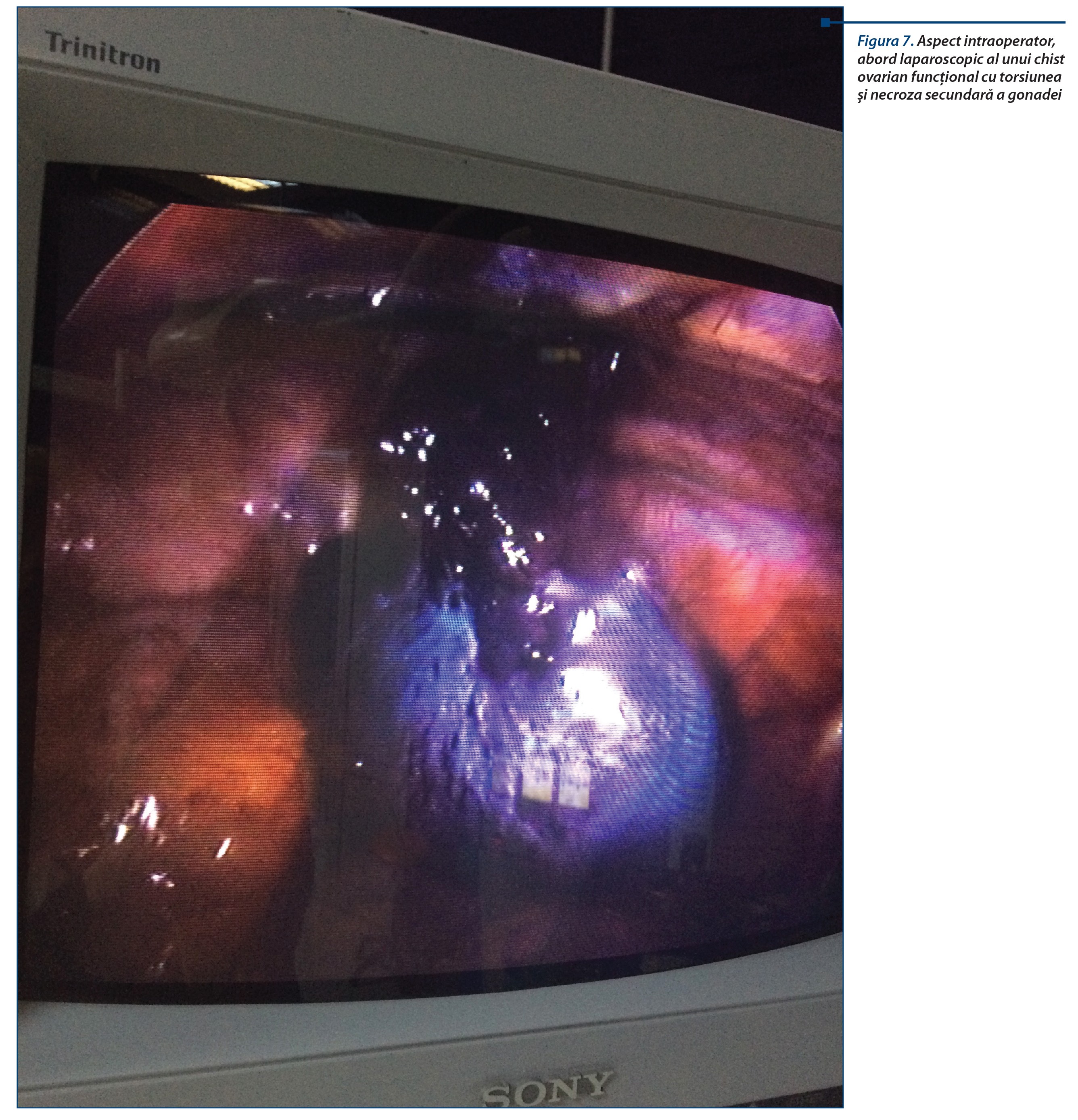
În sfera genitală, la adolescente, problema de diagnostic diferențial poate să pună următoarele patologii: anexită acută dreapta, sarcină extrauterină ruptă, chist de ovar/anexă torsionată, torsiunea pe ovar patologic.
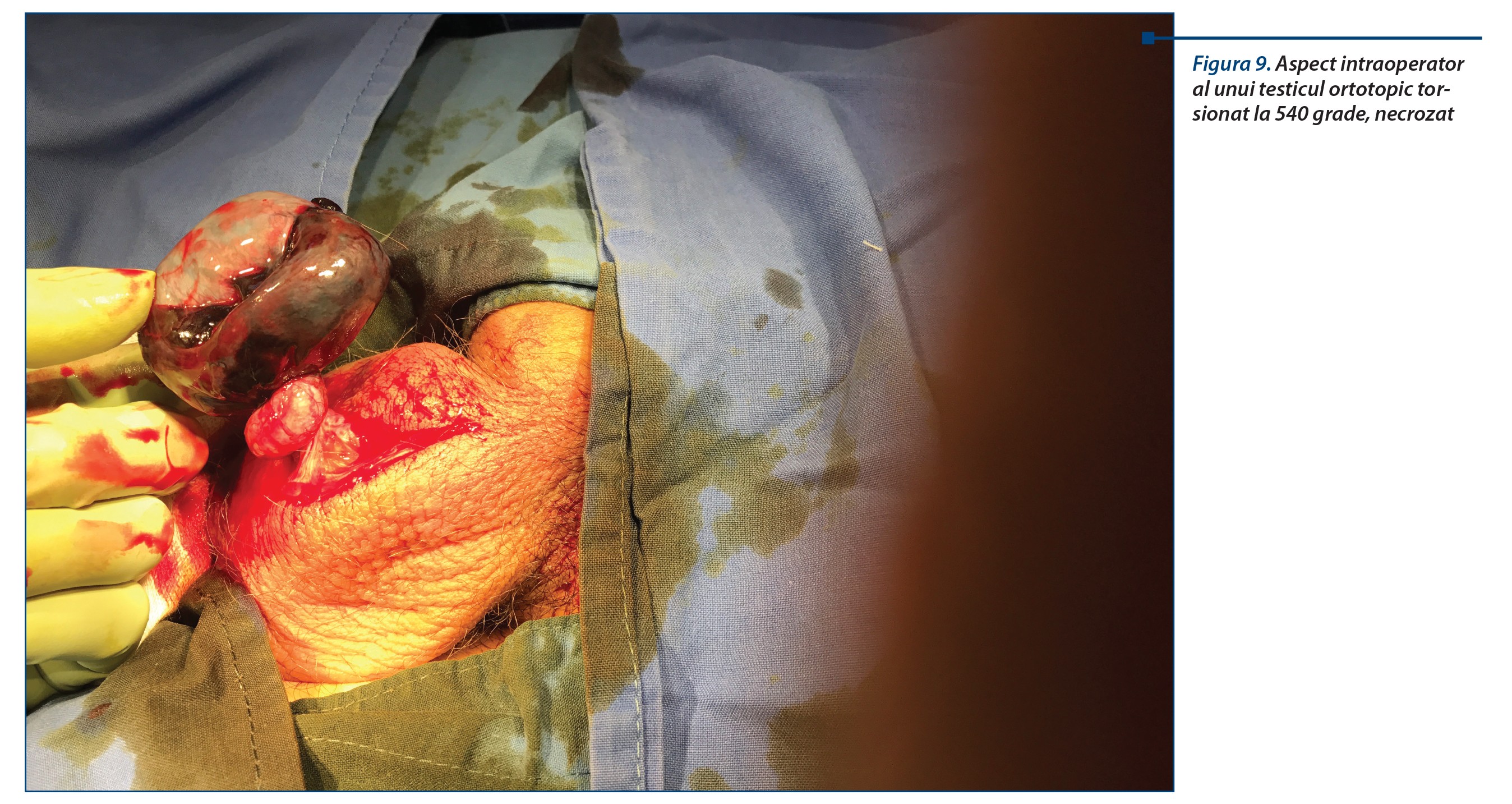
La pacienții de sex masculin, torsiunea de testicul pe testicul necoborât intraabdominal sau pe testicul ortotopic poate să mimeze o apendicită acută, cu atât mai mult cu cât la adolescenți examinarea organelor genitale și obținerea unui istoric corect sunt influențate de reticența acestora de a vorbi despre organele genitale. Eroarea de diagnostic în timp util poate să ducă la pierderea testiculului, știut fiind că rezistența gonadei la ischemie este limitată, recuperarea fiind posibilă doar la 6, maximum 12 ore de ischemie.
În concluzie, la orice copil cu durere abdominală, fără apendicectomie, ar trebui infirmat diagnosticul de apendicită acută, orice copil cu sindrom dureros abdominal ar trebui evaluat chirurgical, iar evaluarea clinică, în dinamică, este superioară investigațiilor, dacă e realizată de un medic cu experiență.
Bibliografie
2. Wagner JM, McKinney WP, Carpenter JL: Does this patient have appendicitis? JAMA 276:1589-1594, 1996.
3. Anderson KD, Parry RL: Appendicitis. In O’Neill JA, Rowe MI, Grosfeld JL, et al(eds): Pediatric Surgery, 5th ed. St. Louis, Mosby-YearBook Inc, 1998, p130.
4. Jones BA, Demetriades D, Segal I: The prevalence of appendiceal fecoliths in pacients with and without appendicitis: A comparativ study from Canada and South Africa. Ann Surg 202:80-82, 1985.
5. Karmali MA, Toma S, Shiemann DA, et al: Infections caused by Yersinia enterocolitica serotype 0:21. J Clin Microbiol 15: 596-598, 1982.
6. Hennington MH, Tinsley EA, Proctor HJ, et al: Acute appendicitis following blunt abdominal trauma. Incidence or coincidence? Ann Surg 214:61-63, 1991.
7. Coughlin JP, Gaudener MW, Stern RC, et al: The spectrum of appendiceal desease in cystic fibrosis. J Pedriatr Surg 25: 835-839, 1990.
8. Heller MB, Skolnik LM: Ultrasound documentation of spontaneously resolving appendicitis. Am J Emerg Med 11:51-53, 1993. Heller MB, Skolnik LM: Ultrasound documentation of spontaneously resolving appendicitis. Am J Emerg Med 11:51-53, 1993.
9. Mattei P, Sola JE, Yeo CJ: Chronic and recurrent appendicitis are uncommon entities often misdiagnosed. J Am Coll Surg 178: 385-389, 1994.
10. Newman K , Ponsky T, Kittle K, et al: Appendicitis 2000: Variability in practice, outcomes, and resource utilisation at thirty pediatric hospitals. J pediatr Surg 38: 372-379, 2003.
11. Nance ML, Adamson WT, Hedrick HL: Appendicitis in the young child: A continuing diagnostic challenge. Pediatr Emerg Care 16: 160-162, 2000.
12. Horwitz JR, Gursoy M, Jaksic T, et al: importance of diarrhea as a presenting symptom of appendicitis in very young children. Am J Surg 173:80-82, 1991.
13. Martin LW, Perrin EV: Neonatal perforation of the appendix in association with Hirschprung’s disease. Ann Surg 166:799, 1967.
14. Stiefel D, Stallmach T, Sacher P: Acute appendicitis in neonates: Complication or morbus sui generis? Pedriatr Surg Intl 14:122-123, 1998.
15. Nance ML, Adamson WT, Hedrick HL: Appendicitis in the young child: A continuing diagnostic challenge. Pediatr Emerg Care 16: 160-162, 2000.
16. Paajanen H, Mansikka A, Laato M, et al: Are serum inflammatory markers age dependent in acute appendicitis? J Am Coll Surg 184: 303-308, 1997.
17. Samuel M: Pediatric apendicitis score. J Pediatr Surg 37: 877-881, 2002.
18. Buonomo C, Taylor GA, Share JC: Gastrointestinal tract. In Kircs DP, Griscom NT(eds): Practical pediatric imaging: Diagnostic Radiology of Infants and Children, 3rd ed. Philadelphia, Lippincott-Raven, 1998, p 946.
19. Warner BW, Kulick RM, Stoop MM, et al: An evidence-based clinical pathway for acute appendicitis decreases hospital duration and cost. J Pediatr Surg 33: 1371-1375, 1998.
20. Rubin SZ,Martin DJ: Ultrasonography in the management of possible appendicitis in childhood. J Pediatr Surg 25: 737-740, 1990.
21. Lessin MS, Chan M, Catallozzi M, et al: Selective use of ultrasonography for acuute appendicitis in children. Am J Surg 177: 193-196, 1999.
22. Dilley A, Wesson D, Munden M, et al: The impact of ultrasound examinations on the management of children with suspected appendicitis: A 3 year analysis. J Pediatr surg 36: 303-308, 2001.
23. Ramachandran P, Sivit CJ, Newman KD, et al: Ultrasonography as an adjunc in the diagnosis of acute appendicitis : A 4 year experience. J Pediatr Surg 31: 164-167, 1996.
24. Brenner D, Ellison C, Hall E, et al: Estimated risks of radiation-induced fatal cancer from pediatric CT. AJR Am J Roentgenol 176: 289-296, 2001.
25. Horman M, Paya K, Eibenberger K, et al: MR imaging in children with nonperforated acute appendicitis: Value of unenhanced MR imaging in sonographically selected cases. AJR AMJ Roentgenol 171: 467-470, 1998.
26. Guillerman RP, Brody AS, Kraus SJ: Evidence-based guidelines for pediatric imaging: The example of the child with possible appendicitis. Pediatr Ann 31: 629-640, 2002.
Articole din ediţiile anterioare
Modern treatment methods to reduce mortality and morbidity associated with burns in the pediatric patient
Arsurile pot avea diverse etiologii şi diferite suprafeţe şi grade. În funcţie de gravitate, se pot însoţi de morbiditate şi mortalitate sem...
Ibuprofen: eficacitate şi siguranţă pentru pacientul pediatric
Ibuprofenul este principalul antiinflamator nesteroidian (AINS) cu efect analgezic şi antipiretic recomandat copiilor, în cazul unei game de afecţi...
Emergencies in rheumatic diseases in children (II): antiphospholipid syndrome
Uneori, bolile reumatismale ale copilului conduc la complicaţii de tip urgenţă care, nediagnosticate la timp, pot pune în pericol viaţa acestuia.
Hepatită autoimună de tip 1 asimptomatică cu nivel normal al IgG şi deficit de IgA – prezentare de caz
Introducere. Hepatita autoimună (HAI) la copii este o boală hepatică cronică inflamatorie, cu un spectru clinic larg, de la o creştere izolată a t...