Hemangiomas are benign vascular tumors resulting from the proliferation of endothelial-like cells, affecting about 5-10% of newborns and infants. Although benign tumors, depending on their location, the uncontrolled increase in hemangiomas size can cause serious complications such as ulceration and infection, bleeding, disfigurement of the area they belong to, obstruction of upper airways or vision, congestive heart failure, consumption coagulopathy, neurological problems, and in rare cases even death. Approximately 12% of hemangiomas are thought to be complex, requiring treatment in specialized centers. Although the treatment of this pathology is relatively simple, unfortunately it is not sufficiently known and properly applied, sometimes resulting in extreme situations of loss of vital function, bleeding or infection, unsightly scars or psychological impairment. The treatment strategy of a child with cutaneous or visceral hemangioma may vary from simple observation to the involvement of several medical, radiological and surgical specialties, requiring both pharmacological and surgical treatment. The therapeutic strategy will take into account the type, location and the stage of evolution of hemangioma, the extent and number of lesions, the systemic involvement, the presence of local complications, psychological impairment and the desire of the parents. In the last decades, most pediatric surgeons and dermatologists treating such cases agree with the use of propranolol as the first (and sometimes even the only) method of treatment for infantile hemangioma, with very good results. The pharmacological treatment may also involve the administration of interferon alpha, corticosteroids, vincrisine, cyclophosphamide, rapamycin; surgical treatment is only applied to carefully selected cases.
Hemangiomul infantil − posibilităţi de abordare terapeutică
Infantil hemangioma − therapeutic approaching possibilities
First published: 29 mai 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Pedi.50.2.2018.1769
Abstract
Rezumat
Hemangioamele sunt tumori vasculare benigne, rezultate prin proliferarea celulelor endotelial-like, care afectează aproximativ 5-10% dintre nou-născuţi şi sugari. Deşi tumori benigne, în funcţie de localizare, creşterea necontrolată a hemangioamelor poate produce complicaţii grave, precum ulcerare şi infecţie, sângerare, desfigurarea zonei de care aparţin, obstrucţia căilor respiratorii superioare sau a vederii, insuficienţă cardiacă congestivă, coagulopatie de consum, probleme neurologice şi în rare cazuri chiar deces. Se consideră că aproximativ 12% dintre hemangioame sunt complexe, necesitând tratament în centre specializate. Deşi tratamentul acestei patologii este relativ simplu, din păcate, încă nu este suficient cunoscut şi corect aplicat, ajungându-se uneori la situaţii extreme de pierdere a unei funcţii vitale, sângerare sau infecţie, cicatrice inestetice sau afectare psihologică. Strategia de tratament a unui copil cu hemangiom cutanat sau visceral poate varia de la simpla observaţie la implicarea mai multor specialităţi medicale, radiologice şi chirurgicale, putând necesita atât tratament farmacologic, dar şi chirurgical. Strategia terapeutică va ţine cont de tipul, localizarea şi stadiul de evoluţie al hemangiomului, întinderea şi numărul leziunilor, implicarea sistemică, prezenţa complicaţiilor locale, afectarea psihologică şi dorinţa părinţilor. În ultimele decenii, majoritatea chirurgilor pediatri şi a dermatologilor care tratează asemenea cazuri sunt de acord cu folosirea propranololului ca primă (şi uneori chiar unică) metodă de tratament în cazul hemangiomului infantil, cu rezultate foarte bune. Tratamentul farmacologic mai poate implica administrarea de interferon alfa, corticosteroizi, vincrisină, ciclofosfamidă, rapamicină, iar tratamentul chirurgical este aplicat doar la anumite cazuri, atent selectate.
Epidemiologie şi istorie naturală
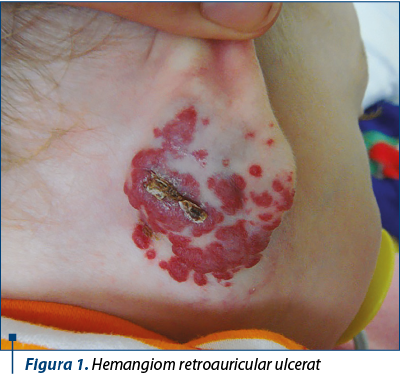
Hemangioamele sunt tumori vasculare benigne, rezultate prin proliferarea celulelor endotelial-like, care afectează aproximativ 5-10% dintre nou-născuţi şi sugari(1). Factorii de risc incriminaţi sunt sexul feminin (raport 3/1 feminin-masculin), prematuritatea, greutatea mică la naştere, sarcinile multiple, vârsta maternă avansată, rasa albă şi fertilizarea in vitro. Durata şi viteza de creştere sunt variabile, unele hemangioame apar imediat după naştere sau în primele două luni de viaţă şi au o expansiune rapidă în suprafaţă şi profunzime, mărindu-se în dimensiuni foarte repede; altele cresc treptat până spre vârsta de 9 luni − 1 an, pentru ca apoi să intre într-o fază de stagnare şi ulterior să regreseze spontan. Aproximativ 50% dintre hemangioame involuează complet până la vârsta de 5 ani şi 90% până la 9 ani(2). Deşi tumori benigne, în funcţie de localizare, creşterea necontrolată a hemangioamelor poate produce complicaţii grave, precum ulcerare şi infecţie, sângerare, desfigurarea zonei de care aparţin, obstrucţia căilor respiratorii superioare sau a vederii, insuficienţă cardiacă congestivă, coagulopatie de consum, probleme neurologice şi în rare cazuri chiar deces. Se consideră că aproximativ 12% dintre hemangioame sunt complexe, necesitând tratament în centre specializate(3). Cea mai frecventă dintre complicaţii, ulcerarea unui hemangiom, apare în 5-15% din cazuri şi întotdeauna necesită tratament de specialitate(4). Riscul maxim de ulcerare îl prezintă hemangioamele mixte de dimensiuni mari, localizate în anumite regiuni anatomice precum columela nazală, buză, regiunea retroauriculară, regiunea inghinală, scrot sau labii (figura 1). Ulcerarea este asociată cu durere, risc de infecţie, sângerare, anemie, desfigurare şi cicatrizare inestetică.
Clasificare şi diagnostic diferenţial
Din punct de vedere morfologic, hemangioamele pot fi superficiale, profunde sau mixte, iar imunohistologic, hemangioamele infantile sunt GLUT-1 pozitive, GLUT-1 fiind o proteină transportoare de glucoză de tip eritrocitar. Deşi patogeneza hemangioamelor nu este complet elucidată, o altă moleculă angioproliferativă, respectiv VEGF, ar putea fi implicată, cantităţi plasmatice crescute ale proteinei VEGF-A fiind depistate în timpul fazei proliferative comparativ cu faza de involuţie la pacienţii cu hemangioame infantile şi comparativ cu loturile de control(5). Diferit faţă de hemangioamele infantile, hemangioamele congenitale au o fază de creştere intrauterină, sunt evidente de la naştere şi sunt GLUT-1 negative; se clasifică în hemangioame care involuează rapid şi hemangioame care nu involuează. Diagnosticul diferenţial implică şi hemangioendoteliomul kaposiform, angioamele tuberoase, angiosarcoamele şi malformaţiile vasculare.
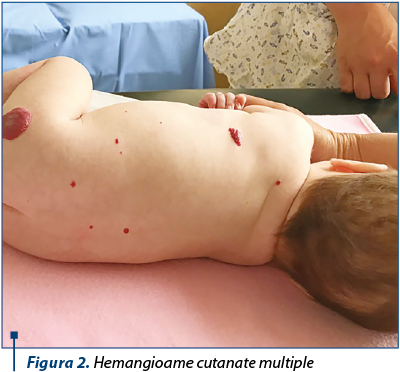
Zonele cel mai frecvent afectate sunt capul şi regiunea cervicală, respectiv până la 60% din cazuri(6). Deşi majoritatea hemangioamelor sunt unice, 20% dintre copii prezintă trei sau mai multe hemangioame cutanate (figura 2), ceea ce impune extinderea investigaţiilor pentru depistarea unor eventuale hemangioame viscerale. Cel mai frecvent pot fi depistate hemangioame hepatice, dar şi intestinale, splenice, intracraniene, renale, pulmonare, oculare etc.
O clasificare recentă a hemangioamelor hepatice le împarte în hemangioame focale, multiple şi difuze, fiecare cu protocoale terapeutice diferite(7). Hemangioamele hepatice focale sunt leziuni solitare sferice, hipoecogene şi cu flux crescut la ecografia Doppler. Sunt, de asemenea, hipodense la examinarea computer-tomografică (CT), cu priză de contrast centrală, iar în cadrul examinării prin rezonanţă magnetică nucleară (RMN) sunt hipointense în secvenţa T1 şi hiperintense în T2; fluxul sangvin este crescut la toate examinările(8). Hemangioamele hepatice multifocale sunt leziuni sferice individuale, care la examinările imagistice pot demonstra prezenţa unor şunturi arterio-venoase, iar hemangioamele difuze sunt de dimensiuni mari, înlocuind o parte importantă a parenchimului hepatic şi având un flux sangvin centripet(7).
Majoritatea hemangioamelor sunt diagnosticate clinic, dar uneori sunt necesare investigaţii suplimentare, precum ecografie simplă sau Doppler, CT sau RMN, angiografie sau chiar biopsie şi dozarea GLUT-1. Copiii cu hemangioame mari, ce afectează un segment întreg, vor necesita investigaţii suplimentare pentru depistarea sindromului PHACES (anomalii de fosă posterioară, hemangioame, anomalii arteriale, coarctaţie de aortă sau alte anomalii cardiace, anomalii oculare, anomalii sternale sau ale regiunii supraombilicale).
Hemangioamele profunde, care constituie 15% din totalul hemangioamelor, şi uneori cele mixte (25%) sunt greu de diferenţiat de malformaţiile vasculare cu care se aseamănă, diagnosticul diferenţial fiind important în alegerea conduitei terapeutice. Până în 1982, când Mulliken şi Glowacki au introdus o nouă clasificare a anomaliilor vasculare, bazată pe fiziopatologia acestora, existau multiple denumiri şi confuzii referitoare la hemangioame şi malformaţii vasculare(9). Malformaţiile vasculare sunt diferite faţă de tumori, respectiv hemangioame, prin faptul că sunt anomalii structurale prezente de la naştere, chiar dacă uneori nu sunt imediat vizibile, şi care cresc odată cu dezvoltarea copilului, au un turnover endotelial normal, nu regresează niciodată spontan şi au un nivel plasmatic al VEGF normal(5,9). Diferit din punct de vedere clinic faţă de hemangioame, malformaţiile vasculare nu se decolorează la digitopresiune. Clasificarea actuală propusă de International Society for the Study of Vascular Anomalies (ISSVA) împarte anomaliile vasculare în tumori vasculare (hemangioame infantile, hemangioame congenitale, hemangioendoteliomul kaposiform, hemangiomul tuberos, granulomul piogen) şi malformaţii vasculare.
Conduita terapeutică în cazul hemangiomului infantil
În ciuda frecvenţei ridicate a acestei patologii şi a posibilelor complicaţii, medicii de familie şi chiar medicii pediatri nu sunt familiarizaţi cu managementul hemangioamelor sau al malformaţiilor vasculare, trimiţând pacientul la un coleg ORL-ist, dermatolog sau chirurg pediatru; în plus, nu există la ora actuală ghiduri clare de tratament al hemangiomatozei cutanate la copil. Strategia de tratament a unui copil cu hemangiom cutanat sau visceral poate varia de la simpla observaţie la implicarea mai multor specialităţi medicale, radiologice şi chirurgicale, putând necesita atât tratament farmacologic, dar şi chirurgical. Strategia terapeutică va ţine cont de tipul, localizarea şi stadiul de evoluţie al hemangiomului, întinderea şi numărul leziunilor, implicarea sistemică, prezenţa complicaţiilor locale, afectarea psihologică şi dorinţa părinţilor. Un hemangiom de dimensiuni nu foarte mari, localizat la nivelul trunchiului sau al membrelor şi care nu are o evoluţie agresivă, poate fi supravegheat clinic până la vârsta de un an, când intră în regresie spontană, îşi diminuează intensitatea culorii şi se aplatizează. Fotografierea de către părinţi sau de către medicul de familie a hemangiomului o dată pe lună, în condiţii identice, permite evaluarea obiectivă a evoluţiei acestuia. Oricum, involuţia leziunii nu va rezulta în dispariţia sa completă, ci va lăsa în loc un tegument cicatriceal, atrofic sau discolorat; de aceea, alegerea atitudinii „wait and see” va fi discutată cu părinţii şi aleasă în cunoştinţă de cauză.
În general, afectarea oricărei funcţii (oculare, auriculare, respiratorii, genito-urinare, locomotorii), afectarea aspectului cosmetic (localizare pe vârful nasului, la nivel labial sau hemangioamele care desfigurează regiunea craniofacială), hemangioamele care au ulcerat, sângerează sau sunt infectate necesită tratament urgent.
Tratamentul farmacologic poate implica administrarea de interferon alfa, corticosteroizi, vincrisină, ciclofosfamidă, rapamicină, iar începând din anul 2008 propranololul este din ce în ce mai frecvent folosit, cu rezultate foarte bune(10).
Acţiunea propranololului de a induce involuţia hemangioamelor a fost descoperită incidental la un copil sub tratament cu propranolol pentru cardiomiopatie hipertrofică obstructivă, la care hemangiomul facial asociat a regresat rapid(11). Mecanismul de acţiune al propranololului nu este clar stabilit, fiind implicate mai multe teorii: vasoconstricţie, scăderea producţiei de renină, inhibarea angiogenezei prin scăderea expresiei factorilor de creştere endoteliali, stimularea apoptozei(12). În ciuda folosirii pe scară largă, există opinii diferite asupra dozei şi modalităţii de administrare a propranololului, asupra siguranţei monitorizării, duratei tratamentului, precum şi a efectelor adverse. Pentru standardizarea tratamentului cu propranolol, pe data de 9 decembrie 2011, în Illinois, Chicago, o întâlnire de consens a avut loc între 28 de reprezentanţi a 12 instituţii; rezultatul acestei întruniri a fost publicat în 2013(10) şi reprezintă actualul ghid de tratament cu propranolol al hemangioamelor infantile. Orice medic care are în grijă un copil trebuie să ştie de posibilitatea administrării propranololului ca primă opţiune (şi uneori singura) de tratament al unui hemangiom complicat. Eficienţa este maximă dacă administrarea se face în perioada de creştere a hemangiomului, respectiv, în medie, la vârsta de 3 luni a pacientului. Propranololul se va administra după screeningul funcţiilor vitale şi examenul complet al pacientului pentru depistarea unor eventuale afecţiuni asociate, în special cardiace şi pulmonare. Contraindicaţiile administrării propranololului includ: şoc cardiogenic, bradicardie sinusală, bloc de ram, insuficienţă cardiacă, astm bronşic, alergie la propranolol.
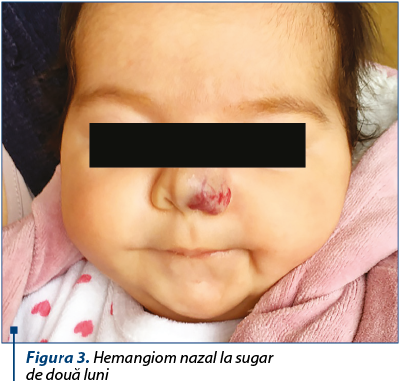
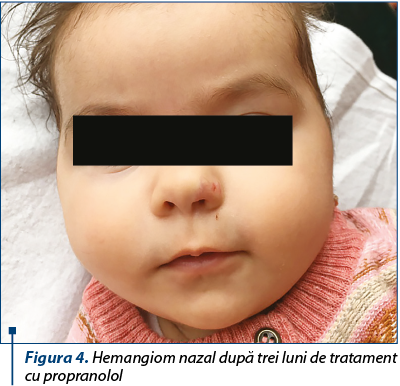
Medicaţia se va administra per os, divizată în trei prize, doza totală iniţială fiind de 1 mg/kg/zi. În funcţie de toleranţa pacientului şi de evoluţia clinică a hemangiomului, doza poate fi crescută la 2 sau chiar 3 mg/kg/zi(10). Forma de prezentare este de tablete de 10 mg, care pot fi sfărâmate şi reconstituite în cantitatea necesară şi sub formă de praf, care poate fi amestecat în lapte sau ceai îndulcit. Există şi preparatul standardizat sub formă de sirop, cu o concentraţie de 20 sau 40 mg/5 ml, dar preţul este prohibitiv. În special după primele administrări şi la mărirea dozei, pacientul va fi supravegheat clinic şi paraclinic (măsurarea glicemiei, a tensiunii arteriale şi a frecvenţei cardiace) timp de 3-4 ore pentru a observa eventuale efecte adverse, precum bradicardie, hipotensiune, hipoglicemie, stare de letargie, crize convulsive, caz în care doza va fi micşorată sau chiar va fi întrerupt tratamentul. Acesta este întrerupt şi în cazul în care copilul are o afecţiune respiratorie sau digestivă intercurentă şi prezintă vărsături sau nu poate fi alimentat corespunzător, din cauza riscului crescut de hipoglicemie. În general, răspunsul terapeutic este evident după primele zile de administrare, iar durata tratamentului este de 4-6 luni, în funcţie de evoluţia clinică a fiecărui pacient în parte, după care tratamentul este întrerupt treptat (figurile 3 şi 4). Tratamentul este întrerupt şi dacă nu există un răspuns favorabil sau dacă pacientul a împlinit vârsta de un an, când se consideră că începe involuţia spontană a hemangiomului. O eventuală a doua cură poate fi reîncepută dacă este necesar (tumora începe să crească din nou). Administrarea propranololului se poate face şi concomitent cu alte metode de tratament (laserterapie, excizie chirurgicală în cazul hemangioamelor multiple, injectare intralezională de substanţe sclerozante în cazul hemangioamelor de mari dimensiuni sau complicate).
De asemenea, sunt raportate cazuri cu evoluţie favorabilă sub aplicaţii topice cu timolol maleat 0,5% pentru hemangioamele cutanate superficiale, care nu sunt ulcerate şi nu implică mucoasele(13). A doua opţiune farmacologică este administrarea sistemică de corticosteroizi, indicată atunci când propranololul nu este eficient, este contraindicat sau în asociere cu acesta, la cazurile severe, precum hemangioamele hepatice mari, sau la pacienţii cu obstrucţia căilor respiratorii (hemangiom subglotic). Doza terapeutică de metilprednisolon este de 2-6 mg/kg/zi per os, în doză unică matinală, pe o perioadă de 3-4 luni, în funcţie de evoluţia hemangiomului. Răspunsul terapeutic este observat între a doua şi a patra săptămână după iniţierea tratamentului. Efectele adverse ale corticoterapiei sunt cele cunoscute, fiind în general mai grave comparativ cu cele ale propranololului, de aceea durata tratamentului este mai scurtă, iar monitorizarea pacientului mai strictă(14).
O altă posibilitate de tratament mai rar folosită este administrarea sistemică de vincristină, în doză de 0,05 mg/kg/săptămână, intravenos la pacienţii sub 10 kg greutate, sau în doză de 2 mg/m2/săptămână la ceilalţi(15). Mecanismul de acţiune al acestui alcaloid este inducerea apoptozei celulelor tumorale şi endoteliale, scăzând rata de creştere a hemangioamelor periculoase şi care nu răspund la tratamentul de primă linie (propranolol şi/sau corticosteroizi).
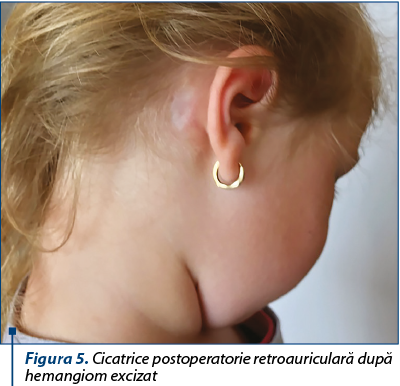
Tratamentul chirurgical implică excizie, laserterapie, iar pentru cazurile dificile, embolizare şi chiar transplant sau radioterapie. Hemangioamele de mici dimensiuni la pacienţii la care este contraindicată administrarea sistemică de propranolol sau corticosteroizi, sau la care părinţii nu sunt complianţi cu durata prelungită a tratamentului, pot fi excizate chirurgical cu preţul unei mici cicatrice (figura 5). Embolizarea arterei nutritive a unui hemangiom hepatic, periorbitar sau de căi respiratorii, care pune în pericol viaţa pacientului sau funcţiile vitale, este, de asemenea, o variantă terapeutică de a doua linie. Tratamentul cu laser pulsat este recomandat doar în cazul hemangioamelor superficiale, al telangiectaziilor sau al leziunilor reziduale, deoarece lumina nu penetrează decât la o profunzime de 1,2 mm(16).
Conduita terapeutică în malformaţiile vasculare
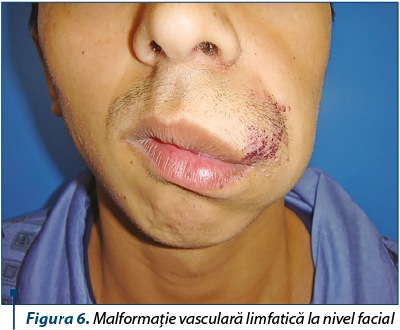
În ceea ce priveşte tratamentul malformaţiilor vasculare, în ciuda noilor metode terapeutice, acestea sunt considerate în continuare afecţiuni cronice, care pot duce la complicaţii majore, în special dacă sunt de dimensiuni crescute sau dacă sunt localizate la nivelul unor zone cu funcţionalitate sau estetică ridicată (figura 6). În special în cazul malformaţiilor arteriale şi venoase extinse, tratamentul chirurgical clasic se poate asocia cu un risc de sângerare crescut şi cu o morbiditate ridicată. Toate malformaţiile vasculare, în special cele venoase, se asociază cu tulburări de coagulare localizate la nivelul leziunii, respectiv coagulopatie de consum, dar care poate duce la coagulopatie diseminată în timpul unei intervenţii chirurgicale agresive. Scleroterapia (bleomicină, OK-432, etanol gel sau alcool), laserterapia (Nd:YAG Laser, Dye Laser) şi embolizarea (gelfoam) sunt cele mai utilizate metode terapeutice ca atare, dar pot fi folosite şi înaintea unei intervenţii chirurgicale pentru a reduce volumul leziunii şi riscul de sângerare(17,18).
Concluzii
Hemangiomul infantil este cea mai frecventă tumoare benignă a copilului şi, deşi tratamentul acestuia este relativ simplu, din păcate, încă nu este suficient cunoscut şi corect aplicat, ajungându-se uneori la situaţii extreme de pierdere a unei funcţii vitale, sângerare sau infecţie, cicatrice inestetice sau afectare psihologică. În ultimele decenii, majoritatea chirurgilor pediatri şi a dermatologilor care tratează asemenea cazuri sunt de acord cu folosirea propranololului ca primă (şi uneori chiar unică) metodă de tratament în cazul hemangiomului infantil.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Schupp CJ, Kleber JB, Gunther P, et al. Propranolol therapy in 55 infants with infantile hemangioma: dosage, duration, adverse effects, and outcome. Pediatr Dermatol. 2011;28:640-4.
- Donnelly LF, Adams DM, Bisset GS. Vascular malformations and hemangiomas: A practical approach in a multidisciplinary clinic. Am J Roentgenol. 2000;174:597-608.
- Haggstrom AN, Drolet BA, Baselga E, et al. Prospective study of infantile hemangiomas: clinical characteristics predicting complications and treatment. Pediatrics. 2006;118(3):882-887.
- Chamlin SL, Haggstrom AN, Drolet BA, Baselga E, et al. Multicenter prospective study of ulcerated hemangiomas. J Pediatr. 2007;151(6):684-9.
- Zhang L, Lin X, Wang W, Zhuang X, Dong J, Qi Z, Hu Q. Circulating level of vascular endothelial growth factor in differentiating hemangioma from vascular malformation patients. Plast Reconstr Surg. 2005 Jul;116(1):200-204.
- Frieden I, Enjorlas O, Esterly N. Vascular birthmarks and others abnormalities of blood vessels and lymphatics. In: Schacner L, Hansen R. Pediatric Dermatology 3rd ed London: United Kingdom Mosby. 2003;835-62.
- Christison-Lagay ER, Burrows PE, Alomari A, et al. Hepatic hemangiomas: subtype classification and development of a clinical practice algorithm and registry. J Pediatr Surg. 2007;42(1):62-68.
- Kassarjian A, Zurakowski D, Dubois J, et al. Infantile hepatic hemangiomas: clinical and imaging findings and their correlation with therapy. Am J Roentgenol. 2004;182:785-795.
- Mulliken JB, Glowacki J. Haemangiomas and vascular malformations in infants and children: A classification based on endothelial characteristics. Plast Reconstr Surg. 1982;69:412-422.
- Drolet BA, Frommelt PC, Chamlin SL, Haggstrom A, Bauman NM, Chiu YE, et al. Initiation and Use of Propranolol for Infantile Hemangioma: Report of a Consensus Conference. Pediatrics. 2013; January;131(1):128–140.doi:10.1542/peds.2012-1691;PMCID:PMC3529954.
- Léauté-Labrèze C, Dumas de la Roque E, Hubiche T, Boralevi F, Thambo JB, Taïeb A. Propranolol for severe hemangiomas of infancy. N Engl J Med. 2008 Jun 12;358(24):2649-2651.doi: 10.1056/NEJMc0708819.
- Storch CH, Hoeger PH. Propranolol for infantile haemangiomas: insights into the molecular mechanisms of action. Br J Dermato. 2010;163:269-74.
- Chan H, McKay C, Adams S, Wargon O. RCT of timolol maleate gel for superficial infantile hemangiomas in 5- to 24-week-olds. Pediatrics. 2013; Jun;131(6):e1739-47. doi:10.1542/peds.2012-3828.Epub 2013 May 6.
- George ME, Sharma V, Jacobson J, Simon S, Nopper AJ. Adverse Effects of Systemic Glucocorticosteroid Therapy in Infants With Hemangiomas. Arch Dermatol. 2004;140:963-9.
- Kwon EK, Seefeldt M, Drolet BA. Infantile hemangiomas: an update. Am J Clin Dermatol. 2013;14(2):111-23.
- Hohenleuther S, et al. Long term results in the treatment of childhood hemangioma with the flashing pumped pulsed dye laser an evaluation of 617 cases. Laser Surg Med. 2001;28:273-7.
- Zheng JW, Zhou Q, Yang XJ, Wang YA, Fan XD, Zhou GY, et al. Treatment guideline for hemangiomas and vascular malformations of the head and neck. Head Neck. 2010; Aug;32(8):1088-98. DOI: 10.1002/hed.21274.
- Wiegand S, Eivazi B, Zimmermann AP, Sesterhenn AM, Werner JA. Sclerotherapy of lymphangiomas of the head and neck. Head Neck. 2011; Nov;33(11):1649-1655.doi: 10.1002/hed.21552.
Articole din ediţiile anterioare
Tumorile vasculare: când supraveghem, tratăm sau trimitem către chirurg?
Hemangioamele infantile (HI) sunt cele mai frecvente formaţiuni tumorale de origine vasculară. Diagnosticul diferenţial cu alte anomalii vascular...