The use of fever medication in patients with asthma has generated some controversy, known from literature as interfering with the pathogenesis of the disease. Although the classic side effects of non-steroidal anti-inflammatory drugs (NSAIDs) are known in bronchial asthma and acetaminophen is regarded as safe, more recent studies also reveal benefits of ibuprofen, especially upon immune modulation and oxidative stress. The pathogenic mechanisms of the two fever medications are discussed in terms of their effects in patients with asthma.
Medicaţia antitermică şi astmul bronşic la copil
Fever medication and asthma in children
First published: 28 mai 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Pedi.54.2.2019.2432
Abstract
Rezumat
Utilizarea medicaţiei antitermice la pacienţii cu astm bronşic a generat unele controverse, cunoscute fiind din literatură interferenţele cu patogeneza bolii. Deşi, clasic, în astmul bronşic efectele secundare ale antiinflamatoarelor nesteroidiene (AINS) sunt cunoscute, iar acetaminofenul a primit eticheta de medicament sigur, studii mai recente relevă şi beneficii ale ibuprofenului, prin modularea imunologică şi a stresului oxidativ. Se discută mecanismele patogenice ale celor două antitermice din prisma efectelor în combaterea febrei la pacienţii cu astm bronşic.
Magnitudinea fenomenului
Confruntarea cu astmul bronşic a devenit o provocare din multe puncte de vedere: a incidenţei crescute, a terapiilor noi, celulare şi moleculare, dar şi în relaţie cu practicile pediatrice de rutină, comorbidităţi frecvente care solicită intens criteriile de alegere a unei medicaţii simptomatice, nu doar eficiente, ci şi sigure. Medicaţia antitermică şi antiinflamatoare este necesară în mod obişnuit la copii, la care exacerbările astmului bronşic sunt de regulă infecţioase (virale şi/sau bacteriene). Asocierea febrei şi durerii în cea mai frecventă boală cronică a copilăriei este o obişnuinţă în practică.
Astmul bronşic este şi una dintre cele mai complexe boli cronice ale copilului, cu o tendinţă în creştere în ultimele decade şi în mod special cu o raportare îngrijorătoare a cazurilor de severitate în raport cu genetica, factorii epigenetici de intervenţie şi ca urmare a modificării stilului de viaţă în lume(1).
Printre factorii discutaţi în literatură în ultimii zece ani sunt şi cei legaţi de intervenţia unor factori farmacologici care, în ciuda unor terapii de control cu un mare progres, creează un risc pentru exacerbare şi severitate, necesităţi de spitalizare şi un cost mai mare al terapiei necesare.
Interesul este mare pentru elucidarea unor relaţii cauzale cu medicaţia simptomatică pentru a respecta principiul vechi, dar actual, „primum non nocere”.
După măsurile de interzicere a administrării aspirinei la copil din cauza asocierii cu sindromul Reye, s-au raportat incidente crescute ale astmului bronşic, până la situaţii cu aspect epidemic(1,6).
Încă de la începutul acestor raportări s-a născut ideea necesităţii de reevaluare a strategiilor de tratament pentru febra la copiii cu astm. În plus, cercetări suplimentare sunt necesare privind tratamentele optime şi în special tratamentele pe termen lung(2).
După introducerea restricţiei pentru utilizarea aspirinei s-a înregistrat o creştere a numărului de cazuri cu astm bronşic. Acest lucru a părut bizar şi atunci a intrat în discuţie intervenţia altor antiinflamatoare nesteroidiene (AINS). Astmul indus de aspirină (AIA) este un sindrom clinic distinct al astmului şi rinitei, care afectează până la maximum 5% dintre copiii astmatici cu vârsta de 10 ani şi peste, maximul incidenţei fiind în jurul celei de-a treia decade a vieţii. Simptomele astmului şi rinitei apar la aproximativ 30 de minute până la 3 ore după ingestia aspirinei sau a altor AINS. Episoadele de astm sunt severe. Aspirina nu se mai utilizează, dar se discută posibilitatea unei sensibilităţi încrucişate la alte clase de AINS. Această motivare a creat şi „mitul” să nu se administreze AINS în astm. În prezent, după raportarea unor studii şi elucidarea efectelor farmacologice, în practică există multe dileme.
Cât de sigură este deci administrarea antitermicelor în astmul bronşic la copil?
Care este alternativa cea mai sigură? Ibuprofen sau acetaminofen?
Cât de riscantă este medicaţia în relaţie cu exacerbarea, spitalizarea şi agravarea?
Se ştie că mecanismul de sensibilizare în utilizarea AINS este în legătură directă cu inhibarea ciclooxigenazei (COX1 şi COX2).
Inhibarea COX produce o blocare a sintezei prostaglandinelor, ca o consecinţă a inhibării ciclooxigenazei. Această enzimă catalizează ciclizarea oxidativă a acidului arahidonic cu formarea endoperoxizilor ciclici, care sunt substanţe precursoare ale prostaglandinelor, tromboxanilor şi prostaciclinei.
Inhibarea ciclooxigenazei se face prin competiţia între antiinflamatorul nesteroidian şi acidul arahidonic pentru enzimă.
Efectul antiinflamator al AINS este proporţional cu capacitatea de inhibare a ciclooxigenazei (ibuprofen este AINS neselectiv, cu inhibiţie predominantă COX2).
Astfel, antiinflamatoarele nesteroidiene împiedică şi formarea de peroxizi intermediari, iar prin inhibarea activităţii celulelor inflamatorii este împiedicată formarea de radicali liberi.
Se consideră că prostaglandinele E şi F ar intensifica efectul altor mediatori ai inflamaţiei (în special al bradikininei).
Inhibarea COX1 şi COX 2, favorizând activitatea lipooxigenazei, provoacă indirect o creştere a producţiei de leucotriene şi o bronhoconstricţie ulterioară. Aceasta este baza teoretică a precauţiilor legate de administrarea AINS la astmatici.
Există însă dovezi care sugerează că paracetamolul poate contribui, de asemenea, la exacerbarea astmului sau a evenimentelor adverse asociate astmului, iar pacienţii care au astm indus de aspirină pot fi, de asemenea, sensibili la paracetamol, cu unele consecinţe clinice(4). Dozele de paracetamol administrate frecvent pot mări riscul de apariţie a astmului bronşic la copil(4,5,6).
Reacţiile induse de AINS sunt rezultatul acţiunii farmacologice a medicamentului şi pot fi predictibile, corelate cu doza. Reacţiile de hipersensibilitate induse de AINS sunt reacţii reproductibile, înregistrate la doze care sunt tolerate de omul sănătos, iar mecanismul este imunologic sau neimunologic.
A afirma un diagnostic corect al reacţiilor alergice induse de AINS este foarte dificil.
Aproximativ 5% dintre persoanele cu astm bronşic sunt sensibile la AINS. Majoritatea cazurilor sunt adulţi. La copil, această sensibilizare este mai rară.
Atât ibuprofenul, cât şi paracetamolul sunt frecvent utilizate în tratamentul bolilor acute febrile din copilărie. Incidenţa astmului declanşat de AINS sau paracetamol la copii este mai mică decât la adulţi. Într-un studiu controlat, randomizat, la copii cu febră şi astm, cei care au primit ibuprofen au fost mai puţin susceptibili de a fi internaţi şi cu mult mai puţin probabil să solicite vizite în ambulatoriu pentru astm, comparativ cu copiii cărora li s-a administrat paracetamol(2). După aceste studii, doar o prevalenţă de 2% s-a demonstrat prin evidenţele îndeplinirii criteriilor pentru astm bronşic sensibil la ibuprofen.
Majoritatea persoanelor cu astm bronşic nu sunt sensibile la ibuprofen. De asemenea, în perioada actuală, majoritatea pacienţilor cu astm bronşic primesc o terapie de control care include şi inhibarea leucotrienelor sau a receptorilor de leucotriene. Acest fapt face improbabilă declanşarea unei crize de astm bronşic, prin creşterea nivelului de leucotriene.
S-au efectuat studii după administrarea la copilul mic, în situaţii de bronşiolită febrilă, a acetaminofenului şi ibuprofenului şi s-a constatat că nu există risc pe termen scurt sau lung pentru apariţia wheezingului. Statistic, copiii cărora le sunt prescrise antipiretice pentru un prim episod de bronşiolită pot avea mai puţine exacerbări ulterioare decât cei care nu au primit. S-au înregistrat mai puţine vizite pentru respiraţia şuierătoare la cei la care s-a prescris ibuprofen şi ibuprofen combinat cu acetaminofen, comparativ cu administrarea de acetaminofen în monoterapie(5).
Combaterea prejudecăţilor privitoare la riscurile asocierii ibuprofenului şi apariţia sau exacerbarea astmului bronşic la copil se face cu argumentele reprezentate de studii actuale şi a permis, prin comparare, susţinerea riscului mult mai mare în cazul administrării acetaminofenului(3,4,5).
Pentru a explica riscul asocierii cu bronhospasmul în cazul administrării de paracetamol la copil se pot discuta următoarele aspecte:
-
hipersensibilitatea la paracetamol s-a dovedit prin studii că apare la 20-30% dintre pacienţi, la aceştia existând şi hipersensibilitate combinată cu hipersensibilitatea la aspirină;
-
unele studii observaţionale indică creşterea riscului pentru astm bronşic la cei cărora li se administrează paracetamol, fapt explicat prin depleţia în glutation demonstrată în timpul crizelor de bronhospasm;
-
sunt cunoscute şi argumentele studiilor de cohortă care atestă riscul apariţiei astmului în copilărie, la pacienţii la care mama a consumat paracetamol în timpul sarcinii(3,4,5).
În ciuda unei asocieri teoretice potenţiale între ibuprofen şi astm, dovezile sugerează un risc scăzut de morbiditate asociată astmului în cazul utilizării de ibuprofen la copii (6). Ibuprofenul nu pare să exacerbeze astmul la copiii fără antecedente de sensibilitate la aspirină şi poate fi, de fapt, asociat cu un risc mai scăzut de exacerbare decât paracetamolul(6).
Paracetamolul la adulţi a fost asociat cu un risc crescut de astm bronşic şi boală pulmonară obstructivă cronică şi cu scăderea funcţiei pulmonare. Frecvenţa crescută a utilizării paracetamolului (≥14 zile pe lună) a fost asociată pozitiv cu un risc crescut de astm bronşic la debut, diagnosticat la adulţi, iar incidenţa astmului la utilizatorii de paracetamol lunar, săptămânal şi zilnic a fost semnificativă. Mecanismele care stau la baza riscului astmului şi a funcţiei pulmonare depreciate au fost studiate(5) şi s-a arătat că paracetamolul scade concentraţia glutationului, fapt ce are ca rezultat vulnerabilitatea pacientului astmatic la stresul oxidativ. Nivelurile scăzute ale glutationului conduc la incapacitatea de a contracara stresul oxidativ şi la o procesare defectuoasă a legăturilor disulfidice, care sunt esenţiale în prezentarea antigenului. Mai mult, lipsa de inhibare a COX-2 de către paracetamol şi sinteza ulterioară a PGE2 promovează activitatea imunologică cu un răspuns de tip 2 al celulei T helper care stabileşte o tendinţă alergică în răspunsul imun la diverşi stimuli(5,6).
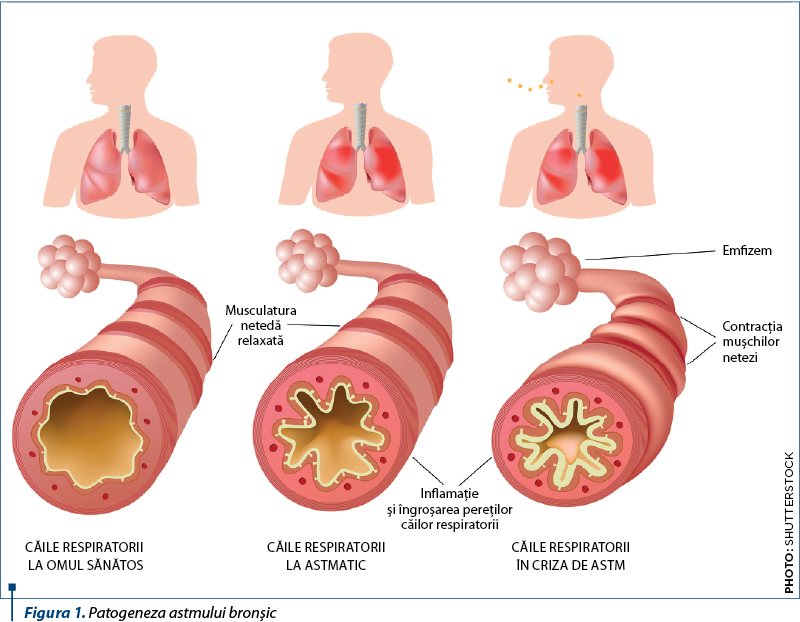
Există o preocupare actuală privind o posibilă legătură între paracetamol şi leziunile pulmonare, bronhoconstricţia şi dezvoltarea astmului, în special din cauza utilizării materne a acestui analgezic în timpul sarcinii. Utilizarea frecventă a paracetamolului (în majoritatea zilelor sau zilnic) în timpul sarcinii târzii (20-32 de săptămâni) a fost asociată cu un risc crescut de respiraţie şuierătoare la descendenţi, la 30-42 de luni, comparativ cu cei care nu au utilizat paracetamol(7).
Utilizarea paracetamolului a fost, de asemenea, implicată în dezvoltarea astmului şi creşterea incidenţei astmului la adulţi şi copii în studii epidemiologice, observaţionale şi patofiziologice (revizuită în McBride 2011, Farquhar şi colab., 2010, Eneli et al., 2005, Beasley şi colab., 2008, 2011) şi mai recent într-un studiu prospectiv privind cohorta la naştere(7).
Unii experţi afirmă acum că există „dovezi copleşitoare” legate de o legătură între paracetamol şi astm(4) şi au avertizat despre potenţialul de intoleranţă la paracetamol la unii pacienţi astmatici. Având în vedere utilizarea pe scară largă a paracetamolului la copii, au existat solicitări pentru a dovedi sau respinge cauzalitatea în studii controlate, fiind nevoie de mai multă cercetare în acest domeniu.
În concluzie, dovezile sugerează că riscul de morbiditate asociat astmului bronşic, cu utilizarea de ibuprofen, este scăzut în cazul copiilor febrili. Beneficiul terapeutic al ibuprofenului ca antipiretic şi analgezic depăşeşte orice risc presupus de bronhospasm acut la copiii cu astm. În plus, utilizarea regulată a ibuprofenului a fost asociată cu o mai bună funcţie pulmonară(8).
Posibilitatea ca acetaminofenul să provoace astm este deosebit de importantă din cauza coincidenţei epidemiei de astm şi a utilizării crescute a acetaminofenului, care a urmat recunoaşterii asocierii sindromului Reye cu utilizarea aspirinei. Între anii 1980 şi 2003, prevalenţa astmului pediatric în SUA a crescut de la 3,6% la 5,8%, iar creşteri similare au fost observate în întreaga lume(8).
Prevalenţa astmului s-a stabilizat în anii 1990, la un moment în care acetaminofenul a devenit cel mai frecvent utilizat analgezic/antipiretic pentru copii. Deşi s-au sugerat alte schimbări care ar putea explica o creştere a astmului în copilărie, inclusiv „ipoteza igienei”, nu se explică atât de uşor creşterea rapidă a astmului în anii 1980 şi stagnarea ulterioară a prevalenţei astmului în ultimii 15 ani. În plus, prevalenţa wheezingului copilăriei în 36 de ţări din întreaga lume este relaţionată cu vânzările de acetaminofen(8).
Implicaţii clinice
Mulţi copii din întreaga lume sunt expuşi la doze crescute de paracetamol. Această expunere crescută la paracetamol poate fi redusă prin regândirea ghidurilor terapeutice utilizate pentru combaterea febrei şi a durerii la copil. Acetaminofenul este un tratament moderat eficient pentru febră şi durere. Totuşi, argumentul principal pentru utilizarea sa nu a fost eficacitatea sa, ci mai degrabă siguranţa din punctul de vedere al sindromului Reye şi lipsa efectelor asupra coagulării, a rinichiului şi tractului gastrointestinal. Pentru majoritatea copiilor, în multe situaţii, intervenţiile nefarmacologice pentru gestionarea pe termen scurt a febrei sau a durerii modeste sau utilizarea ibuprofenului sunt alternative rezonabile. Pentru copiii cu astm bronşic cu deshidratare, boală renală sau tulburări de coagulare, evaluarea riscurilor şi beneficiilor utilizării acetaminofenului sau ibuprofenului ar putea fi mai dificilă. Ipoteza potrivit căreia ibuprofenul are o probabilitate mai mare decât acetaminofenul de a creşte riscul de bronhospasm acut la copiii cu astm bronşic şi fără istoric de sensibilitate la aspirină nu este susţinută de aceste date. Copiii care au luat ibuprofen au avut rate mai scăzute de spitalizare şi de vizite în ambulatoriu pentru astm faţă de cei care au luat acetaminofen.
Diferenţa observată poate fi atribuită unui risc scăzut în rândul consumatorilor de ibuprofen. Inflamaţia căilor respiratorii este o caracteristică dominantă a astmului şi este plauzibil ca un agent antiinflamator, cum ar fi ibuprofenul, să poată oferi o anumită protecţie în prezenţa unei afecţiuni febrile acute. S-a demonstrat că ibuprofenul păstrează funcţia pulmonară mai bine decât placebo la copiii cu fibroză chistică şi cu boală uşoară a plămânilor(6) şi au existat rapoarte anecdotice de ameliorare a volumului expirator forţat în prima secundă (FEV-1) la persoanele care suferă de astm bronşic şi sunt provocate cu aspirină sau alte AINS.
S-a sugerat recent că, la copiii mici, medicamentele antiinflamatorii pot modula răspunsul imun la alergeni(7). Infecţiile virale în timpul copilăriei promovează iniţial un răspuns de tip TH1 sau nonalergic, dar în timpul vindecării bolii poate exista o reacţie localizată TH2 sau alergică, cu sinteză crescută de IgE, şi expunerea simultană la alergen ar putea spori dezvoltarea limfocitelor TH2. Aspirina şi, eventual, alte AINS au tendinţa de a bloca răspunsul TH2. Acest mecanism a fost emis în ipoteza de a explica creşterea numărului bolilor alergice la copii, incluzând astmul, care a fost observat ulterior întreruperii utilizării aspirinei la copii. Efectul protector al ibuprofenului a fost cel mai evident în rândul copiilor care au fost trataţi pentru infecţii respiratorii. Cu toate acestea, dacă rezultatele ar putea fi atribuite pur şi simplu unui efect antiinflamator al ibuprofenului, se poate aştepta să se găsească o relaţie doză-răspuns care nu a fost demonstrată.
În concluzie, ghidurile pentru terapia durerii şi febrei necesită o revizuire şi actualizare în lumina cercetărilor şi observaţiilor actuale, iar rolul ibuprofenului trebuie cunoscut prin prisma efectului antitermic, analgezic şi antiinflamator, cu posibilitatea unei imunomodulări benefice, în sensul diferenţierii limfocitare la copiii cu astm bronşic sau doar cu predispoziţie.
Conflict of interests: The author declares no conflict of interests.
Bibliografie
- Lesko SM, Louik C, Vezina RM, Mitchell AA. Asthma morbidity after the short-term use of ibuprofen in children. Pediatrics. 2002 Feb; 109(2):E20.
- Walsh P, Rothenberg SJ. Wheezing after the use of acetaminophen and or ibuprofen for first episode of bronchiolitis or respiratory tract infection. PLoS One. 2018 Sep 13.
- Barr RG. Does paracetamol cause asthma in children? Time to remove the guesswork. Lancet. 2008; 372(9643):1011-1012.
- Holgate ST. The acetaminophen enigma in asthma. Am J Respir Crit Care Med. 2011; 183(2):147-148.
- Etminan M, Aminzadeh K, Fitzgerald JM. Acetaminophen use and the risk of asthma in children and adults: a systematic review and metaanalysis. Chest. 2009;136(5):1316-1323.
- Kanabar DJ. A clinical and safety review of paracetamol and ibuprofen in children. Inflammopharmacology. 2017; 25(1):1-9.
- Kreiner-Moller E, Sevelsted A, Vissing NH, Schoos AM, Bisgaard HJ. Infant acetami nophen use associates with early asthmatic symptoms independently of respiratory tract infections: the Copenhagen Prospective Study on Asthma in Childhood 2000 (COPSAC (2000)) cohort. Allergy Clin Immunol. 2012 Dec; Epub 2012 Oct 24.
- McKeever TM, Lewis S, et al. The Association of Acetaminophen, Aspirin, and Ibuprofen with Respiratory Disease and Lung Function. American Journal of Respiratory and Critical Care Medicine. 2005 May 1; 171(9):966-71.
Articole din ediţiile anterioare
Transmiterea hepatitelor B și C de la mamă la copil - o problemă actuală
Hepatitele cronice la copil sunt încă în actualitate, prin evoluția particulară și dificultățile de tratament. Transmiterea verticală rămâne o mo...
Factori legaţi de stilul de viaţă pentru obezitatea infantilă în preadolescenţă
Supraponderalitatea şi obezitatea sunt definite ca acumularea anormală sau excesivă de grăsime, care prezintă un risc pentru sănătate. Obezitatea a...
Aspiraţia de corp străin - prezentare de caz
Aspirația de corp străin la copilul mic reprezintă o urgență medicală. Evoluția depinde de natura și de volumul corpului străin, de posibilitat...
Liver involvement in cystic fibrosis in children
Printre atingerile sistemice din mucoviscidoză se regăseşte şi afectarea hepatobiliară, unele determinări genetice ale bolii manifestându-se cu boa...