Schizophrenia is a disorder that has its onset in childhood or adolescence for a third of the adults diagnosed with schizophrenia. The level of impairment in functioning and quality of life is high, which is why it is important to have an early diagnosis and a short duration of untreated psychosis.
The election treatment in schizophrenia and psychotic disorders is represented by antipsychotics, the second generation antipsychotics being the preferred ones, due to less severe side effects. Clozapine can be used in treatment‑resistant schizophrenia, while electroconvulsive therapy may be used as adjunctive treatment for antipsychotic medication. The type of psychotherapy recommended by the clinical guidelines is represented by psychoeducation, with family involvement and cognitive behavioral psychotherapy, in different stages of the disorder, to improve treatment adherence, prevent relapse and to offer support to families in accepting the diagnosis and improving the quality of life.
Recomandări terapeutice în schizofrenie la copii și adolescenţi
Therapeutic recommendations for schizophrenia in children and adolescents
First published: 15 noiembrie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Psih.50.3.2017.1228
Abstract
Rezumat
Schizofrenia este o tulburare care are debutul în copilărie sau în adolescență pentru cel puțin o treime dintre adulții diagnosticați. Nivelul de afectare a funcționării și a calității vieții este ridicat, de aceea este important ca diagnosticul să fie precoce, iar durata psihozei netratate să fie, pe cât posibil, mică.
Tratamentul de elecție în tulburarea psihotică și în schizofrenie este reprezentat de medicația antipsihotică, antipsihoticele de generația a doua fiind preferate datorită efectelor adverse mai puțin severe. Clozapina este utilizată în cazul schizofreniei refractare la tratament, în timp ce terapia electroconvulsivă poate fi utilizată ca tratament adjuvant la medicația antipsihotică.
Psihoterapia recomandată de ghidurile clinice este reprezentată de psihoeducație, cu implicarea familiei, și de terapia cognitiv-comportamentală, aplicate în diverse etape ale bolii, pentru a îmbunătăți aderența la tratament, pentru a preveni apariția recăderilor și pentru a oferi sprijin familiei în acceptarea diagnosticului și îmbunătățirea calității vieții.
Schizofrenia are o prevalență de 1% în populația mondială(1), în timp ce tulburările psihotice au o prevalență de-a lungul vieții în populația adultă de 2-3%(2). O treime dintre adulții diagnosticați cu schizofrenie au debutul tulburării înainte de vârsta de 20 de ani, iar aproximativ 1 din 500 de adolescenți în vârstă de 18 ani este diagnosticat cu o tulburare psihotică(2).
Debutul în copilărie, înainte de vârsta de 13 ani, este rar întâlnit, fiind o formă mai severă a schizofreniei cu debut precoce, cu debut în adolescență sau în perioada de adult tânăr. Statusul premorbid al copilului este afectat mai mult, existând o prevalență crescută a tulburărilor developmentale. Acest lucru a făcut ca, până în anii 1970, tulburarea pervazivă de dezvoltare să fie inclusă în termenul de „psihoză a copilăriei“, împreună cu schizofrenia. Acest lucru s-a schimbat în anii următori, când s-a stabilit diferența dintre tulburările de spectru autist și schizofrenie(1,2).
Cu toate acestea, încă este dificil de stabilit diagnosticul de tulburare psihotică în cazul pacienților diagnosticați cu tulburare pervazivă de dezvoltare. Asociația Internațională de Psihiatria Copilului și Adolescentului și Profesiuni Asociate (IACAPAP) recomandă ca diagnosticul de tulburare psihotică să fie pus doar în prezența halucinațiilor sau ideilor delirante, considerând că nu este suficient un comportament dezorganizat(2).
În același timp, halucinațiile auditive nu sunt ceva neobișnuit pentru copiii care se prezintă în serviciile de psihiatrie pediatrică. S-a dovedit că halucinațiile sunt mai frecvente la cei diagnosticați cu anxietate, depresie, tulburare disociativă, inatenție sau hiperactivitate, tulburare de stres posttraumatic sau care au o familie disfuncțională(2).
Pentru detectarea și prevenirea precoce, s-a încercat stabilirea unor factori de risc care i-ar putea identifica pe copiii și pe adolescenții care au riscul cel mai mare de a dezvolta o tulburare psihotică sau schizofrenie. Acești factori sunt cunoscuți ca „status mintal la risc“ sau stări cu „risc foarte crescut“ și sunt reprezentați de prezența simptomelor psihotice intermitente de durată scurtă, simptomelor pozitive atenuate, căutarea ajutorului sau o combinație de indicatori familiali de risc și deteriorare recentă în funcționare. În ciuda acestui fapt, prezicerea apariției schizofreniei pe baza acestor factori este modestă(3).
Deși înainte de anii 1990 încă era dezbătută existența schizofreniei la copii și adolescenți, în prezent se utilizează aceleași criterii de diagnostic ca în cazul adulților, cu mențiunea că schizofrenia cu debut precoce are un debut insidios, o dezorganizare mai mare în gândire și mai multe simptome negative, iar halucinațiile care predomină la copii sunt cele auditive(3,4).
În ceea ce privește tratamentul, există din nou dezbateri privind perioada potrivită de a începe medicația sau terapia. S-a încercat prevenirea sau întârzierea tranziției spre psihoză la copiii și adolescenții cu factori de risc crescut, însă nu s-a dovedit că medicația antipsihotică ar fi mai eficientă decât terapia cognitiv-comportamentală sau placebo în prevenirea tranziției spre o tulburare psihotică. S-a dovedit însă că terapia cognitiv-comportamentală reduce rata de tranziție spre psihoză la 12 luni, dar nu îmbunătățește funcționarea psihosocială(2,3,5). Ghidurile NICE recomandă ca medicația antipsihotică să nu fie utilizată la adolescenții cu simptome psihotice tranzitorii sau atenuate, pentru a preveni tranziția spre psihoză(6).
Acizii grași Ω‑3 au fost studiați ca tratament adjuvant și s-a dovedit că pot întârzia debutul psihozei la pacienții cu risc crescut, într-un trial clinic randomizat, care nu a fost reprodus încă(5,7,8).
Antipsihoticele sunt baza tratamentului medicamentos. Alegerea antipsihoticului trebuie să țină cont de preferința familiei și, pe cât posibil, a pacientului și de antecedentele heredocolaterale (boli cardiovasculare, dislipidemie, diabet, hipertensiune sau obezitate).
Antipsihoticele atipice (de generație a doua) sunt recomandate ca primă linie de tratament, luând în considerare faptul că au un risc mai mic de a provoca efecte adverse și au un rezultat mai bun în tratamentul psihozei acute.
Tratamentul se inițiază cu doze mici și se crește încet, pentru a evita apariția efectelor adverse. Dacă nu apare un răspuns la tratament după două săptămâni, într-o doză corespunzătoare, se ia în discuție modificarea schemei terapeutice, prin schimbarea antipsihoticului sau augmentarea cu o altă clasă de medicamente(2).
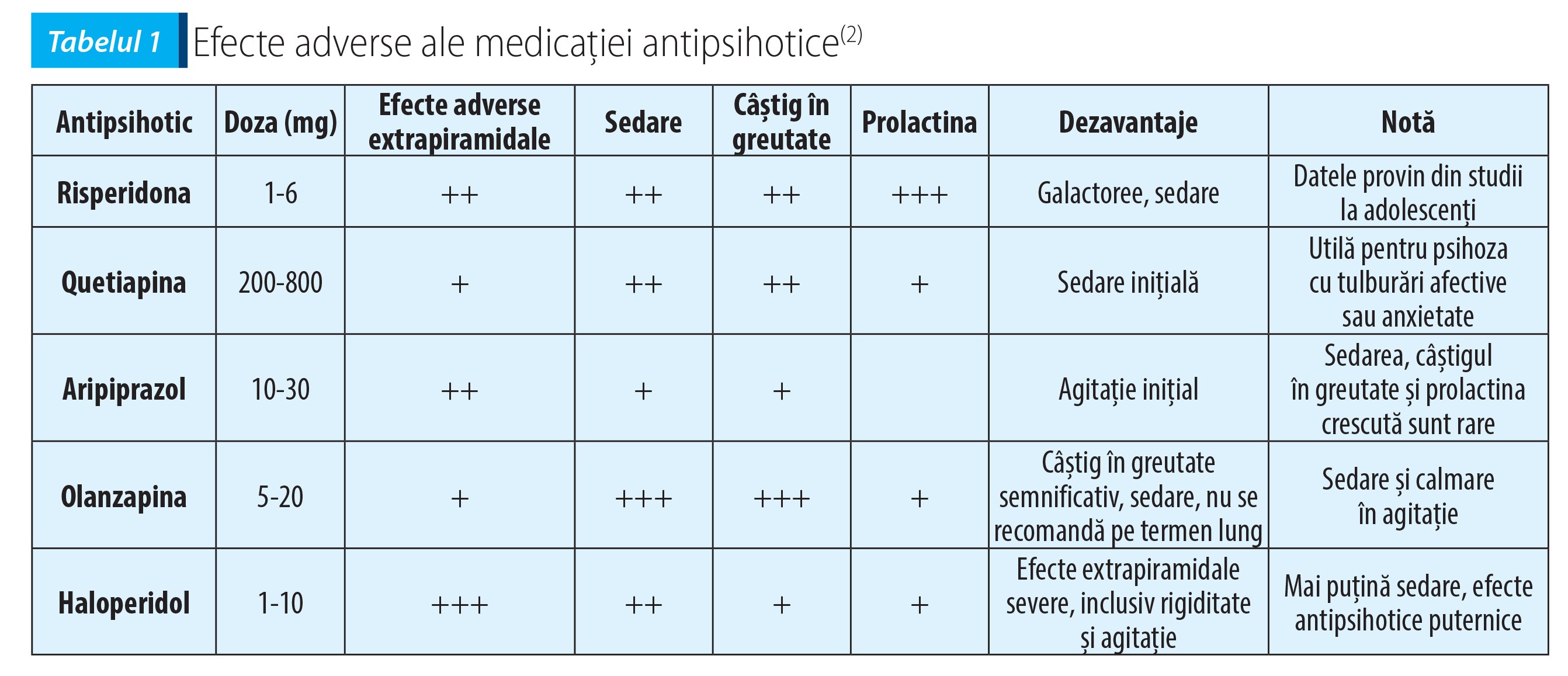
Deși antipsihoticele nu diferă foarte mult în ceea ce privește eficacitatea, diferența apare în cazul efectelor adverse (tabelul I). Ele pot duce la creșteri ponderale marcate (8 kilograme în tratamentul cu olanzapină timp de 12 săptămâni) sau la apariția semnelor extrapiramidale (haloperidol sau doze mari de risperidonă, >4 mg). De asemenea, pot duce la hiperprolactinemie și galactoree (risperidonă, amisulprid și haloperidol). Prolactina crește cel mai puțin în tratamentul cu aripiprazol (care poate duce la scăderea valorilor prolactinei) și quetiapină. Aripiprazolul poate duce la akatisie, dar, împreună cu risperidona, sedează mai puțin decât haloperidolul, olanzapina, clozapina sau quetiapina(3).
Clozapina s-a dovedit a fi superioară haloperidolului și olanzapinei, însă utilizarea sa este recomandată doar pentru schizofrenia rezistentă la tratament, fiind o terapie de linia a treia. Recomandările utilizării clozapinei sunt reprezentate de: eșecul unui răspuns la tratamentul cu cel puțin două antipsihotice din clase diferite, cel puțin unul atipic, utilizate 4-6 săptămâni la doze corespunzătoare sau efecte adverse semnificative care au apărut la utilizarea unui antipsihotic tipic(2,3). De asemenea, este recomandată pentru reducerea riscului comportamentului suicidar recurent la pacienții cu schizofrenie sau tulburare schizoafectivă(9). Tratamentul cu clozapină trebuie monitorizat îndeaproape prin analize de laborator săptămânale în primele 18 săptămâni, cu precauție când neutrofilele scad sub 2/109/litru și cu oprirea tratamentului dacă neutrofilele scad sub 1,5/109/litru(2,3).
Pentru prevenirea efectelor adverse extrapiramidale, ca parkinsonismul sau akatisia, se recomandă doze mici de medicație anticolinergică, doze care trebuie reevaluate în momentul în care se modifică dozele antipsihoticului. În același timp, unii pacienți pot necesita b-blocante (akatisie), timostabilizatoare, antidepresive sau benzodiazepine (insomnie, akatisie). De asemenea, benzodiazepinele sunt tratamentul de elecție pentru catatonie(1,2,3).
Ghidul NICE recomandă continuarea medicației cel puțin două luni după un prim episod psihotic, în timp ce IACAPAP recomandă medicația pentru cel puțin 12 luni de la remiterea simptomelor(2,6).
În cazul complianței reduse la tratament, se poate lua în considerare medicația injectabilă, reprezentată de antipsihotice injectabile cu acțiune îndelungată (long-acting injectable antipsychotics – LAI). În literatură nu sunt raportate trialuri clinice randomizate, însă există șapte mențiuni ale utilizării LAI în tratamentul adolescenților sub 18 ani diagnosticați cu schizofrenie sau tulburare afectivă bipolară care sugerează o îmbunătățire a funcționării zilnice și a severității simptomelor(10).
Pentru a preveni apariția sindromului metabolic, a obezității și a diabetului zaharat, este necesară monitorizarea înainte de inițierea tratamentului și pe parcurs a greutății, indexului de masă corporală, a circumferinței abdominale, glicemiei, trigliceridelor, colesterolului, HDL-colesterolului, LDL-colesterolului, tensiunii arteriale, prolactinei și hormonilor tiroidieni.
În România, medicamentele recomandate de protocoalele elaborate de Ministerul Sănătății pentru tratamentul schizofreniei sunt paliperidona și aripiprazolul, pentru adolescenții de peste 15 ani, și clozapina pentru adolescenții de peste 16 ani.
Terapia electroconvulsivă este utilizată pentru tratamentul tulburărilor psihotice severe la pacienții cu dizabilitate intelectuală, pentru tratamentul tulburărilor psihotice refractare la tratamentul medicamentos, în special când există simptome afective sau catatonie, în cazul în care simptomele pozitive sunt neresponsive la o doză corespunzătoare de antipsihotic sau dacă tratamentul cu clozapină nu a funcționat și pentru tulburări schizoafective sau în primul episod psihotic, dacă nu răspund la tratamentul farmacologic adecvat(1,11).
În ceea ce privește psihoterapia, există puține studii realizate pe populația pediatrică diagnosticată cu schizofrenie.
Ghidul NICE recomandă ca intervențiile în familie să includă copilul sau adolescentul, dacă este posibil, să dureze între 3 luni și un an, să aibă programate cel puțin 10 ședințe, să ia în considerare preferința familiei pentru intervenție mono‑ sau multifamilială, să ia în considerare relația dintre aparținători și copilul/adolescentul diagnosticat cu schizofrenie(6).
Nu s-a putut demonstra că intervenția în familie are beneficii în prevenirea recăderilor(6), dar aparținătorii trebuie să fie informați atât în ceea ce privește tulburarea și modul în care afectează gândirea, cât și cum să mențină un nivel echilibrat al expresivității emoțiilor, pentru a nu precipita apariția recăderilor(2), cum să beneficieze de abilitățile de rezolvare de probleme și cum să gestioneze situațiile de criză(6), iar pacienții trebuie să beneficieze de psihoeducație(1,12). Aceasta va duce la îmbunătățirea calității vieții, înțelegerea tulburării, a opțiunilor de tratament și va antrena aptitudinile sociale, strategiile de rezolvare de probleme, prevenirea recăderilor și va încuraja aderența la tratament(1,12).
Terapia cognitiv-comportamentală (TCC) în tratamentul psihozei a fost studiată în aproximativ 30 de trialuri clinice randomizate, având un impact mai mare după stabilizarea simptomatologiei(13). Cu toate acestea, un studiu a arătat că terapia cognitiv-comportamentală este mai puțin eficientă pentru tinerii sub 21 de ani, decât consilierea suportivă(3). Este însă eficientă pentru managementul simptomelor reziduale, prin contestarea credințelor delirante și găsirea strategiilor de coping pentru a minimiza impactul halucinațiilor(2).
TCC se desfășoară pe parcursul a cel puțin 16 ședințe, pentru ca adolescenții și copiii să poată realiza legături între gândurile, sentimentele sau acțiunile lor și simptomele trecute ori curente și funcționarea în viața de zi cu zi. Trebuie reevaluate percepțiile, credințele și raționamentele legate de simptomele-țintă, în timp ce se încearcă înțelegerea și normalizarea experienței prin care trec, monitorizarea gândurilor, emoțiilor sau comportamentelor legate de simptome și recurența lor, promovându-se strategii alternative de coping cu simptomele-țintă, reducându-se stresul resimțit, lucru care îmbunătățește funcționarea(6).
Ghidul NICE recomandă luarea în considerare a art-terapiei (dans, terapie prin artă sau muzică, dramaterapie) pentru îmbunătățirea simptomelor negative, în timpul fazei acute sau mai târziu, dar în condiții de spitalizare. Terapia prin artă se realizează în grup și combină tehnici psihoterapeutice cu activități menite să promoveze creativitatea. Aceasta le permite copiilor și adolescenților să experimenteze diferit și să dezvolte noi moduri de a relaționa cu cei din jur, să se exprime și să își organizeze experiența într-un mod estetic și să accepte și să înțeleagă emoțiile care au apărut în timpul procesului creativ(6).
Nu se recomandă consilierea sau psihoterapia suportivă, terapia pentru aderență sau antrenarea abilităților sociale de rutină pentru copiii și adolescenții diagnosticați cu schizofrenie sau tulburare psihotică(6).
Diagnosticarea precoce este extrem de importantă, fiind cunoscut faptul că durata mare de la apariția simptomelor până la inițierea tratamentului este un predictor negativ pentru dizabilitatea pe termen lung și pentru dificultatea tratării a simptomelor, acest lucru afectând remiterea simptomelor, răspunsul la tratament, calitatea vieții și funcționarea psihosocială.
Bibliografie
- McClellan, J., & Stock, S. Practice Parameter for the Assessment and Treatment of Children and Adolescents With Schizophrenia. Journal Of The American Academy Of Child & Adolescent Psychiatry, 2013, 52(9), 976-990.
- Starling J, Feijo I. Schizophrenia and other psychotic disorders of early onset. In Rey JM (ed), IACAPAP e-Textbook of Child and Adolescent Mental Health. Geneva: International Association for Child and Adolescent Psychiatry and Allied Professions 2012.
- Thapar A., Pine D.S., Leckman J. F., Scott S., Snowling M.J., Taylor E. Rutter’s Child and Adolescent Psychiatry, 6th Edition, 2015, Wiley-Blackwell, p. 774-792.
- Garralda M.E. Hallucinations and mental health. CNS 2017: 2:(2).
- Stafford, M., Jackson, H., Mayo-Wilson, E., Morrison, A., & Kendall, T. Early interventions to prevent psychosis: systematic review and meta-analysis. BMJ 2013;346:f185.
- National Institute for Health and Care Excellence (NICE) Psychosis and schizophrenia in children and young people: recognition and management.(CG155) 2016. Disponibil la https://www.nice.org.uk/guidance/cg155.
- Amminger GP, Schäfer MR, Papageorgiou et al. Long-chain omega-3 fatty acids for indicated prevention of psychotic disorders: a randomized, placebo-controlled trial. Arch Gen Psychiatry. 2010; 67:146-154.
- Pawelczyk T, Grancow M, Kotlicka-Antczak M, Trafalska E, Gebski P, Szemraj J, Zurner N, Pawelczyk A. Omega-3 fatty acids in first-episode schizophrenia – a randomized controlled study of efficacy and relapse prevention (OFFER): rationale, design, and methods. BMC Psychiatry. 2015;15:97.
- Klykylo W.M, Bowers R., Weston C., Jackson J., Green’s Child and Adolescent Clinical Psychopharmacology, 5th Edition, 2014, Lippincott Williams &Wilkins, p. 136-144
- Lytle, S., McVoy, M., & Sajatovic, M. (2017). Long-Acting Injectable Antipsychotics in Children and Adolescents. Journal Of Child And Adolescent Psychopharmacology, 27(1), 2-9.
- Elbe D., Bezchlibnyk-Butler K.Z., Virani A.S., Procyshyn R.M., Clinical handbook of psychotropic drugs for children and adolescents, 3rd ed., Hogrefe, 2015
- Xia, J., Merinder, L., & Belgamwar, M. Psychoeducation for Schizophrenia. Schizophrenia Bulletin, 2010. 37(1), 21-22.
- Addington, J., & Lecomte, T. Cognitive behaviour therapy for schizophrenia. F1000 Medicine Reports, 2012, 4.
Articole din ediţiile anterioare
Aspecte de psihopatologie în contextul sclerozei multiple – provocare diagnostică şi terapeutică
Cazul prezentat descrie un tablou clinic complex la o pacientă de 24 de ani, cu multiple internări în spitale de psihiatrie pentru simptomatologie ...
Factori de risc şi factori de rezilienţă privind consumul de droguri la adolescenţii din România
Studierea factorilor de risc şi a factorilor de rezilienţă ai adolescenţilor privind consumul de droguri reprezintă un pas important în înţelegerea...
Relaţia dintre acceptarea necondiţionată a propriei persoane şi fuziunea cognitivă în psihoză
The term psychosis was used for the first time by Canstatt in 1841 and then published in a study in 1845 by Ernst von Feuchtersleben.
Tulburările psihotice în ICD-11 comparativ cu ICD-10
Capitolul privitor la psihoze din ICD-11 prezintă modificări semnificative în raport cu ICD-10, începând cu plasarea în ordinea prezentării tulbură...