SUPLIMENT HTA
Importanţa monitorizării ambulatorii a tensiunii arteriale în practica medicului de familie
The importance of ambulatory blood pressure monitoring in the family doctor's practice
Abstract
It is generally accepted that conventional clinic blood pressure measurement can offer a limited amount of information necessary in the adequate management of hypertension and in practice it should move towards ambulatory blood pressure measurement in order to obtain additional information that would help in the correct diagnosis and management of hypertension. The methods available for the ambulatory blood pressure measurement are the ambulatory monitoring and the home blood pressure monitoring. The usage of the device for ambulatory blood pressure monitoring should be included in general practice. Hypertension is a major risk factor in cardiovascular morbidity and mortality, which is why a new approach method is required in primary care that will focus on screening and therapeutic control by using ambulatory blood pressure measurement.Keywords
ambulatory blood pressure monitoringhypertensionRezumat
Este general acceptat faptul că măsurarea tensiunii arteriale în mod convențional, la cabinet, poate oferi o cantitate limitată de informații necesară în managementul adecvat al hipertensiunii și că practica actuală trebuie să se îndrepte spre măsurarea ambulatorie a tensiunii arteriale, pentru a obține informații suplimentare care să ajute în diagnosticul și managementul corect al hipertensiunii. Metodele disponibile pentru măsurarea ambulatorie a tensiunii arteriale sunt: monitorizarea ambulatorie și monitorizarea la domiciliu. Folosirea dispozitivului pentru monitorizarea ambulatorie trebuie să intre în practica medicilor de familie. Hipertensiunea arterială, fiind un factor de risc major în morbiditatea și mortalitatea de cauză cardiovasculară, în asistența medicală primară este nevoie de o nouă abordare, care să pună accent pe screeningul și controlul terapeutic al tensiunii arteriale, prin folosirea monitorizării ambulatorii a tensiunii arteriale.Cuvinte Cheie
monitorizarea ambulatorie a tensiunii arterialehipertensiuneIntroducere
Ca urmare a dovezilor noi legate de diagnosticul și tratamentul hipertensiunii, Ghidul de Management al Hipertensiunii Arteriale ESH/ESC 2013 diferă din multe puncte de vedere de cele anterioare. Unul dintre aspectele importante se referă la monitorizarea ambulatorie a tensiunii arteriale, și anume:- rolul său în diagnosticul și managementul hipertensiunii;
- sublinierea valorii prognostice a monitorizării tensiunii arteriale la domiciliu (MDTA), alături de monitorizarea ambulatorie a tensiunii arteriale (MATA);
- actualizarea semnificației prognostice a TA nocturne, a hipertensiunii de halat alb și a hipertensiunii mascate(1).
Monitorizarea TA în afara cabinetului
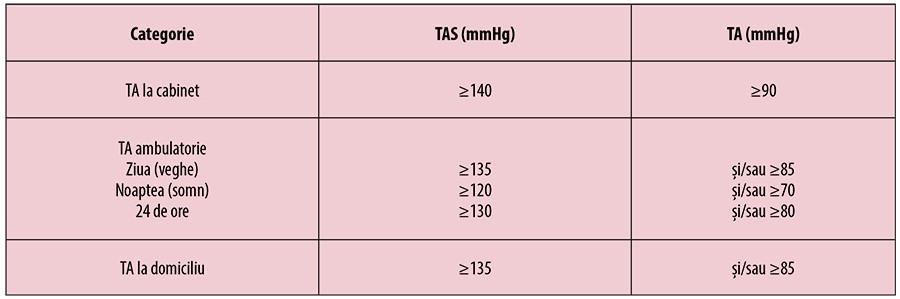
TA măsurată în cabinet este de obicei mai mare decât TA măsurată ambulatoriu sau la domiciliu. Pentru evaluarea inițială a pacientului, măsurarea TA la domiciliu poate fi mai convenabilă la nivel de medic de familie, totuși este recomandabil ca valorile TA de graniță sau valorile anormale la MDTA să fie confirmate prin MATA(2), considerată în prezent metoda de referință pentru măsurarea TA în afara cabinetului, având avantajul suplimentar de a furniza valori tensionale nocturne. În plus, pacienții ar trebui familiarizați cu automonitorizarea TA, pentru a optimiza urmărirea pe termen mai lung, pentru care MDTA este mai potrivită decât MATA. Totuși, automăsurarea TA la domiciliu poate să nu fie fezabilă, din cauza declinului cognitiv sau a limitărilor fizice, ori poate fi contraindicată, ca urmare a anxietății sau a unui comportament obsesiv, situații în care MATA este mai potrivită.Valorile-limită pentru definirea HTA pentru măsurătorile la domiciliu sau ambulatorii, în concordanță cu Grupul de Lucru pentru Monitorizarea TA al ESH, se regăsesc în tabelul 2(3).
Argumente pentru încurajarea folosirii MATA în practica medicului de familie
Un rol important al MATA este să evalueze răspunsul TA la tratamentul medicamentos. Un studiu a arătat că, atunci când monitorizarea ambulatorie este folosită pentru a evalua răspunsul terapeutic, schema terapeutică este schimbată în aproape 50% din cazuri(4) și există tendința de a folosi mai puține medicamente antihipertensive sau chiar se poate opri tratamentul(5). Acest lucru poate economisi o sumă substanțială de bani în tratamentul pacienților cu hipertensiune nou diagnosticată, așa cum sugerează o analiză cost-eficiență(6). Deși unii clinicieni sunt tentați să folosească mai des monitorizarea la domiciliu a TA, dat fiind că este mai ieftină, mai accesibilă și mai ușor reproductibilă, MATA furnizează în plus date despre valorile tensiunii arteriale din timpul activităților de rutină, al activităților zilnice, din timpul somnului sau despre cuantificarea variabilității TA pe termen scurt(7,8).
Avantajele monitorizării ambulatorii a TA
- principalul avantaj al monitorizării ambulatorii a TA este acela că furnizează un număr mare de măsurători ale TA la distanță de mediul medical, reprezentând o metodă de evaluare de mai mare încredere decât măsurarea TA în cabinet. MATA și MDTA furnizează informații întrucâtva diferite în ceea ce privește statusul tensional și riscul pacientului, iar cele două metode trebuie astfel considerate ca fiind complementare, mai degrabă, decât competitive sau alternative(1);
- este singurul mijloc de a diagnostica hipertensiunea nocturnă sau hipertensiunea mascată;
- utilizarea acestei investigații la mai mulți pacienți cu hipertensiune nou diagnosticată, având în vedere exactitatea în determinarea riscului legat de TA;
- folosirea pe scară largă poate face economii, prin utilizarea unui număr mai mic de medicamente;
- ar putea permite o mai bună evaluare a controlului terapeutic la pacienții cu risc crescut.
Principalele aspecte metodologice
MATA se realizează prin purtarea de către pacient a unui dispozitiv portabil de măsurare a TA, de obicei pe brațul non-dominant, pe parcursul a 24-25 de ore, astfel încât oferă informații cu privire la valorile TA în timpul desfășurării activităților zilnice sau nocturne și în timpul somnului. Pacientul este instruit să desfășoare activități normale, dar să se abțină de la efort fizic intens și, în timpul umflării manșetei, să nu se miște, să nu vorbească și să păstreze brațul nemișcat cu manșeta la nivelul cordului. Pacientul este rugat să furnizeze într-un jurnal informații cu privire la simptome și evenimente ce ar putea influența valorile TA, orele de administrare a medicamentelor, orele de masă, orele de culcare și trezire. În practica clinică curentă, măsurătorile sunt efectuate adesea la intervale de 15 minute pe timpul zilei și la fiecare 30 de minute pe timpul nopții. Măsurătorile sunt apoi descărcate într-un calculator și se pot efectua o serie de analize. Pentru o înregistrare validă, minimum 70% dintre măsurătorile pe timp de zi și de noapte trebuie să fie satisfăcătoare, altfel monitorizarea ar trebui repetată.Tensiunea arterială diurnă, nocturnă și pe 24 de ore
Cel mai important aspect este înregistrarea grafică a TA. Pe lângă aceasta, cele mai frecvente variabile folosite în practică sunt media tensiunii pe timpul zilei, pe timpul nopții și pe 24 de ore.Raportul TA nocturnă/diurnă reprezintă raportul între media TA pe timp de noapte și media TA pe timp de zi. În mod normal, pe timpul nopții TA scade, fenomen definit ca „dipping”. Deși gradul de dipping nocturn are o distribuție normală în populația generală, este general acceptat că o scădere a TA nocturne cu >10% față de valorile diurne (raport TA nocturnă/diurnă <0,9) reprezintă o valoare-limită arbitrară pentru a defini pacienții ca „dippers”.
Recent, au fost propuse mai multe categorii de dipping:
- absența dippingului (exprimă creșterea TA pe timpul nopții, cu un raport>1);
- dippingul ușor (0,9<raport≤1);
- dippingul moderat (0,8<raport≤0,9);
- dippingul extrem (raport≤0,8).
Identificarea hipertensiunii de halat alb
Tensiunea arterială măsurată în cabinet este de obicei mai mare comparativ cu cea măsurată în afara cabinetului, fapt ce a fost pus pe seama răspunsului de alertă, a anxietății și/sau a unui răspuns condiționat de o situație neobișnuită(11). MATA este cea mai eficientă metodă pentru identificarea hipertensiunii de halat alb, care poate fi prezentă la cel mult 20% dintre persoanele cu TA crescută peste valorile normale, măsurată la cabinet. Acești pacienți pot fi scutiți ani întregi de tratament antihipertensiv inutil și scump, atât pentru pacienți, cât și pentru asigurările de sănătate, pentru că au avut diagnosticul greșit de hipertensiune(12). Cea mai recentă și aprofundată analiză cost-beneficiu a arătat economisiri potențiale între 3% și 14% pentru costul îngrijirii hipertensiunii și o reducere de 10-23% în numărul de zile de tratament, atunci când s-a folosit MATA în procesul diagnostic la un cost anual care ar fi sub 10% din costul tratamentului(13). Aceste analize cost-beneficiu au arătat că MATA este cost-eficientă în diagnosticarea și managementul hipertensiunii diagnosticate recent.În ceea ce privește importanța prognostică a hipertensiunii de halat alb, în evoluție, 28-75% dintre pacienți dezvoltă HTA reală. De asemenea, s-a demonstrat prezența hipertrofiei ventriculare stângi și a microalbuminuriei la acești pacienți(14). HTA de halat alb nu trebuie privită ca o entitate clinică inocentă, fiind un stadiu incipient de HTA, implicând un risc cardiovascular(15).
Identificarea hipertensiunii mascate
Hipertensiunea arterială mascată este fenomenul invers al HTA de halat alb: pacienții au TA măsurată în cabinet normală, iar în afara cabinetului este frecvent crescută. Prevalența HTA mascate se ridică în medie la ~13% (interval: 10-17%) în studiile populaționale efectuate(16). Factorii care pot conduce la creșterea valorilor TA în afara cabinetului comparativ cu valorile determinate în cabinet sunt: vârsta tânără, sexul masculin, fumatul, consumul de alcool, activitatea fizică, HTA indusă de efort, anxietatea, stresul la locul de muncă, obezitatea, diabetul, boala cronică de rinichi și istoricul familial de HTA, prevalența fiind mai mare atunci când TA măsurată în cabinet se situează la nivelul normal-înalt(17). Hipertensiunea mascată este frecvent asociată cu alți factori de risc, cu afectarea asimptomatică de organe-țintă și cu un risc crescut de diabet și HTA susținută(18). Metaanalize ale unor studii prospective indică faptul că incidența evenimentelor CV este de circa două ori mai mare decât în cazul pacienților cu adevărat normotensivi și este similară cu cea din HTA susținută(17). Faptul că HTA mascată rămâne în general nediagnosticată și netratată poate contribui la aceste rezultate. La pacienții diabetici, HTA mascată se asociază cu un risc crescut de nefropatie, în special atunci când creșterile tensionale apar predominant noaptea(19,20).Concluzii
În ciuda valorii potențiale a MATA, nu este folosită pe scară largă și nici nu este disponibilă în foarte multe cabinete ale medicilor de familie. Sunt o varietate de motive: medicii de familie nu se simt destul de confortabil în folosirea acestei investigații, achiziția aparatului este o investiție incertă pentru cabinet, este o investigație scumpă pentru pacient și casa de asigurări nu o decontează. Cu toate că este folosită limitat, MATA trebuie luată în considerație într-o varietate de situații clinice: hipertensiunea de halat alb, hipertensiunea rezistentă, decizii terapeutice. Superioritatea TA măsurate ambulatoriu a fost demonstrată în populația generală, la tineri și vârstnici, bărbați și femei, pacienți hipertensivi tratați și netratați, la pacienți cu risc crescut și pacienți cu boală cardiovasculară sau renală(21,22).După recomandările recente ale ghidurilor de hipertensiune, la fiecare pacient hipertensiv, MATA trebuie să fie inclusă în protocolul de investigații, pentru diagnosticul, stadializarea corectă a HTA și stabilirea riscului cardiovascular, respectiv pentru inițierea și controlul tratamentului antihipertensiv.
Bibliografie
1. 2013 ESH/ESC Guidelines for the management of arterial hypertension. Journal of Hypertension 2013, 31:1281–1357
2. Hodgkinson J, Mant J, Martin U, Guo B, Hobbs FD, Deeks JJ, et al. Relative effectiveness of clinic and home blood pressure monitoring compared with ambulatory blood pressure monitoring în diagnosis of hypertension: systematic review. BMJ 2011; 342:d3621.
3. Parati G, Stergiou GS, Asmar R, Bilo G, de Leeuw P, Imai Y, et al., European Society of Hypertension Working Groupon Blood Pressure Monitoring. European Society of Hypertension guidelines for blood pressure monitoring at home: a summary report of the Second International Consensus Conference on Home Blood Pressure Monitoring
4. Mengden T, Hernandez Medina RM, Beltran B, Alvarez E, Kraft K, Vetter H. Reliability of reporting self-measured blood pressure values by hypertensive patients. Am J Hypertens 1998; 11:1413–1417
5. Staessen JA, Byttebier G, Buntinx F, Celis H, O’Brien ET, Fagard R. Antihypertensive treatment based on conventional or ambulatory blood pressure measurement. A randomized controlled trial. Ambulatory Blood Pressure Monitoring and Treatment of Hypertension Investigators. JAMA 1997; 278:1065–1072.
6. Krakoff LR. Cost-effectiveness of ambulatory blood pressure: a reanalysis. Hypertension 2006; 47:29–34.
7. Kikuya M, Ohkubo T, Metoki H, Asayama K, Hara A, Obara T, et al. Day-by-day variability of blood pressure and heart rate at home as a novel predictor of prognosis: the Ohasama study. Hypertension 2008; 52:1045–1050.
8. Stergiou GS, Bliziotis IA. Home blood pressure monitoring în the diagnosis and treatment of hypertension: a systematic review. Am J Hypertens 2011; 24:123–134.
9. Omboni S, Parati G, Palatini P, Vanasia A, Muiesan ML, Cuspidi C, Mancia G. Reproductibility and clinical value of nocturnal hypotension: prospective evidence from the SAMPLE study. Study on Ambulatory Monitoring of Pressure and Lisinopril Evaluation. J Hypertens 1998; 16:733–738.
10. Stenehjem AE, Os I. Reproducibility of blood pressure variability, white-coat effect and dipping pattern în untreated, uncomplicated and newly diagnosed essential hypertension. Blood Press 2004; 13:214–224.
11. Mancia G, Bertinieri G, Grassi G, Parati G, Pomidossi G, Ferrari A, et al. Effects of blood-pressure measurement by the doctor on patient’s blood pressure and heart rate. Lancet 1983; 2:695–698.
12. Verdecchia P, O’Brien E, Pickering T, Staessen JA, Parati G, Myers M, Palatini P, On behalf of the European Society of Hypertension Working Group on Blood Pressure Monitoring. When to suspect white coat hypertension? Statement from the Working Group on Blood Pressure Monitoring of the European Society of Hypertension. Am J Hypertens. 2003; 16:87–91.
13. Krakoff LR. Cost-effectiveness of ambulatory blood pressure: a reanalysis. Hypertension. 2006;47:29 –34.
14. White WB. Relating cardiovascular risk to out-of-office blood pressure and the importance of controlling blood pressure 24 hours a day. Am J Med 2008; 121:S2.
15. Pierdomenico SD, Cuccurullo F. Prognostic value of white-coat and masked hypertension diagnosed by ambulatory monitoring în initially untreated subjects: an updated meta analysis. Am J Hypertens 2011; 24:52.
16. Fagard RH, Cornelissen VA. Incidence of cardiovascular events în white-coat, masked and sustained hypertension vs. true normotension: a meta-analysis. J Hypertens 2007; 25:2193–2198.
17. Bobrie G, Clerson P, Menard J, Postel-Vinay N, Chatellier G, Plouin PF. Masked hypertension: a systematic review. J Hypertens 2008; 26:1715–1725.
18. Lurbe E, Torro I, Alvarez V, Nawrot T, Paya R, Redon J, Staessen JA. Prevalence, persistence and clinical signifi cance of masked hypertension în youth. Hypertension 2005; 45:493–498.
19. Lurbe E, Redon J, Kesani A, Pascual JM, Tacons J, Alvarez V, Batlle D. Increase în nocturnal blood pressure and progression to microalbuminuria în type 1 diabetes. N Engl J Med 2002; 347:797–805.
20. Wijkman M, Lanne T, Engvall J, Lindstrom T, Ostgren CJ, Nystrom FH. Masked nocturnal hypertension: a novel marker of risk în type 2 diabetes. Diabetologia 2009; 52:1258–1264.
21. Minutolo R, Agarwal R, Borrelli S, Chiodini P, Bellizzi V, Nappi F, et al. Prognostic role of ambulatory blood pressure measurement în patients with nondialysis chronic kidney disease. Arch Intern Med 2011; 171:1090–1098.
22. de la Sierra A, Banegas JR, Segura J, Gorostidi M, Ruilope LM. Ambulatory blood pressure monitoring and development of cardiovascular events în high-risk patients included în the Spanish ABPM registry: the CARDIORISC Event study. J Hypertens 2012; 30:713–719.
Articole din ediția curentă
SUPLIMENT HTA
Preeclampsia - diagnostic diferenţial cu alte forme de hipertensiune arterială în sarcină
Ramona Bruja, Natalia Pătraşcu
Afecțiunile hipertensive în sarcină, inclusiv preeclampsia, implică o rată crescută de complicații de până la 10% la nivel mondial și reprezintă una dintre cauzele majore de mortalitate și morbiditate, atât maternă, cât ...
SUPLIMENT HTA
Hipertensiunea arterială la gravide
Mihaela Daniela Baltă
Hipertensiunea arterială (HTA) din timpul sarcinii constituie una dintre cauzele comune de morbiditate și mortalitate maternă și fetală. De aceea se impune supravegherea atentă a gravidei, pentru a putea identifica factorii de risc și a o diagnostica precoce, pentru a determina afectarea organelor-țintă, risc...
SUPLIMENT HTA
Principalele forme de hipertensiune arterială secundară
Rodica Tănăsescu
Hipertensiunea arterială (HTA) este cea mai frecventă patologie cronică a adultului întâlnită în cabinetele de medicina familiei. Pe lângă marea masă a cazurilor cu HTA esențială, un procent de circa 5-10% constituie o categorie aparte a pacienților hipertensivi, aceea a bolnavilor cu HTA secundară. ...Articole din edițiile anterioare
SUPLIMENT HTA
Preeclampsia - diagnostic diferenţial cu alte forme de hipertensiune arterială în sarcină
Ramona Bruja, Natalia Pătraşcu
Afecțiunile hipertensive în sarcină, inclusiv preeclampsia, implică o rată crescută de complicații de până la 10% la nivel mondial și reprezintă una dintre cauzele majore de mortalitate și morbiditate, atât maternă, cât ...
SUPLIMENT HTA
Hipertensiunea arterială la gravide
Mihaela Daniela Baltă
Hipertensiunea arterială (HTA) din timpul sarcinii constituie una dintre cauzele comune de morbiditate și mortalitate maternă și fetală. De aceea se impune supravegherea atentă a gravidei, pentru a putea identifica factorii de risc și a o diagnostica precoce, pentru a determina afectarea organelor-țintă, risc...
SUPLIMENT HTA