Clinical audit is one of the most important techniques that any physician should learn during his vocational training. It can be used both as a learning method and as a method of quality improvement, comparing current clinical work to existing and accepted standards. If other types of assessments are hardly accepted by professionals, clinical audit should be a common practice, whereby everyone can, first of all, self-assess their clinical skills and knowledge.
Auditul clinic
Clinical audit
First published: 29 aprilie 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.122.2.2018.1660
Abstract
Rezumat
Auditul clinic este una dintre cele mai importante tehnici pe care orice medic ar trebui să o deprindă încă din timpul studenţiei. Poate fi utilizată atât ca metodă de învăţare, cât şi ca metodă de creştere a calităţii, prin compararea activităţii clinice curente cu standarde existente şi acceptate. Dacă alte forme de evaluări sunt mai greu de acceptat de către profesioniştii din domeniul medical, auditul clinic ar trebui să fie o practică curentă, prin care cu toţii îşi pot, în primul rând, autoevalua abilităţile şi cunoştinţele clinice.
Auditul clinic este un tip de audit. Auditul este un fel de control. Intern sau extern, tot control este! Nouă, medicilor, nu prea ne place să fim controlaţi. Atunci, mai bine să nu citim acest articol! Totuşi, mai bine ar fi să-l citim şi să încercăm să facem un pas înainte, măcar în sensul de a înţelege ce înseamnă un audit clinic. În Anglia, tinerii medici absolvenţi sunt obligaţi ca în primii doi ani de activitate să efectueze un audit clinic. Auditul măsoară practica medicală comparativ cu standardele existente şi acceptate. Dacă în cercetare întrebarea este: „Ce este bine să faci?”, în auditul clinic ne punem întrebarea: „Facem ceea ce trebuie, într-un mod corect?”(1).
Auditul clinic este o metodă de îmbunătăţire a calităţii, prin revizuirea sistematică a îngrijirilor acordate pacienţilor, faţă de un set de criterii explicite, urmată de implementarea unor schimbări, dacă este nevoie.
Auditul clinic ar trebui să fie o practică obişnuită, pe care viitorii medici să o deprindă încă din timpul studenţiei. Este un proces care are o metodologie destul de precisă şi care poate fi folosit atât în spitale, cât şi în unităţi medicale de dimensiuni mai mici sau în grupuri constituite în scop educaţional. De asemenea, poate fi utilizat în programe de creştere, evaluare sau asigurare a calităţii.
Auditul clinic este, în primul rând, o metodă de autoevaluare, prin care se poate determina dacă abilităţile, cunoştinţele şi resursele existente la nivelul unităţii medicale sunt folosite în mod corect şi eficient.
Utilizarea auditului clinic oferă un cadru în care metodele de creştere a calităţii pot fi folosite într-un mod colaborativ şi sistematic. Efectuând un audit clinic, în primul rând este cunoscută situaţia actuală într-un mod obiectiv şi poate fi comparată la nivel local, naţional sau internaţional, ulterior putând fi luate măsurile necesare pentru îmbunătăţire, dacă este nevoie. Metoda încurajează atingerea unui nivel dorit de calitate a practicii medicale, încurajează învăţarea, întăreşte spiritul de echipă, permite construirea unor relaţii sănătoase între clinicieni, manageri şi pacienţi.
Auditul clinic ar trebui să fie utilizat, în primul rând, ca instrument clinic şi profesional pentru uzul clinicienilor şi al unităţilor care oferă servicii medicale, nefiind, în principiu, un instrument de reglementare sau de management.
Se descriu cinci obiective distincte ale auditului clinic(2):
- Rezolvarea unor probleme legate de procese sau de rezultate.
- Monitorizarea volumului de muncă în scopul de a controla cererea.
- Monitorizarea introducerii de noi practici şi/sau modificări în practică.
- Monitorizarea aderenţei la cele mai bune practici (de exemplu, utilizarea ghidurilor).
- Monitorizarea calităţii.
Istoric
Evident, auditul clinic nu a apărut brusc, în vremurile noastre. Primele experienţe care pot fi considerate ca precursori ai auditului clinic au fost realizate de Florence Nightingale (1820-1910), în timpul Războiului din Crimeea(3). Ea a fost trimisă de guvernul britanic, împreună cu 38 de infirmiere pregătite de ea, la Spitalul din Scutari (suburbie a Istanbulului), să organizeze serviciul medical militar de acolo. În ciuda faptului că activitatea infirmierelor era desconsiderată de cei câţiva medici militari din spitale, Nightingale a instituit proceduri sanitare stricte, legate în special de igiena personală şi a echipamentelor, ţinând evidenţe statistice stricte. Astfel, a reuşit să scadă mortalitatea de la 40% la 2%, iar în final, procedurile imaginate de ea au fost acceptate de ofiţeri şi medici. Întoarsă în Marea Britanie, a adunat o mulţime de dovezi care au putut convinge autorităţile că cei mai mulţi soldaţi au fost ucişi de condiţiile proaste din spitale şi de lipsa oricăror proceduri, ceea ce favoriza transmiterea infecţiilor.
Primul auditor medical adevărat este considerat dr. Ernest Amory Codman (1869-1940). Chirurg ortoped american, Codman s-a gândit că ar fi utilă urmărirea sistematică a pacienţilor care au suferit intervenţii chirurgicale pentru a depista eventualele erori. Spre deosebire de Nightingale, a cărei abordare a fost orientată spre un audit „epidemiologic”, Codman a avut o abordare mai clinică, urmărind rezultatele la nivelul pacienţilor(2).
Evident, a trebuit să treacă aproape 130 de ani până când auditul clinic a reintrat în practica medicală, spre sfârşitul anilor ’80, odată cu orientarea îngrijirilor medicale către pacient.
Definiţii
Documentul de poziţie „Working for Patients” definea, în 1989, auditul medical ca fiind o „analiză critică sistematică a calităţii îngrijirilor medicale, inclusiv a procedurilor utilizate pentru diagnostic şi tratament, utilizarea resurselor şi rezultatele la nivelul pacientului, precum şi calitatea vieţii”(2).
Mai târziu, în 1993, National Health System (NHS; sistemul naţional de asistenţă medicală din Marea Britanie) trece de la auditul medical la auditul clinic, oferind o definiţie revizuită: „Auditul clinic este analiza sistematică a calităţii asistenţei medicale, inclusiv procedurile de diagnostic, tratament şi îngrijire, utilizarea resurselor şi rezultatele la nivelul pacientului, precum şi calitatea vieţii”(2).
Cinci ani mai târziu, un articol din British Medical Journal (BMJ) (4 iulie 1998) oferea explicaţii suplimentare: „Auditul clinic face parte integrantă din guvernanţa clinică a unui sistem de asistenţă medicală, iar guvernanţa clinică este cadrul prin care organizaţiile NHS sunt responsabile pentru îmbunătăţirea continuă a calităţii serviciilor şi păstrarea standardelor ridicate de îngrijire, prin crearea unui mediu în care excelenţa în îngrijirea clinică va înflori”(3).
Una dintre cele mai acceptate definiţii este cea oferită de National Institute for Clinical Excellence (NICE) în „Principiile pentru cele mai bune practici în auditul clinic”, în 2002, care a definit auditul clinic ca fiind „un proces de creştere a calităţii, ce urmăreşte îmbunătăţirea îngrijirilor oferite pacientului, precum şi rezultatele, prin revizuirea sistematică a unor criterii explicite şi punerea în aplicare a schimbărilor, acolo unde este necesar. Aspecte ale structurii, proceselor şi rezultatelor îngrijirii sunt selectate şi evaluate sistematic pe baza unor criterii explicite. Acolo unde este indicat, modificările sunt implementate la nivel individual, de către echipa de îngrijiri, iar ulterior este utilizată monitorizarea pentru a confirma îmbunătăţirea furnizării asistenţei medicale”(4).
O definiţie şi mai nouă este oferită de National Clinical Audit Advisory Group (NCAAG) în 2010: „Auditul clinic reprezintă evaluarea procesului (folosind criterii bazate pe dovezi) şi/sau al rezultatelor îngrijirii (în comparaţie cu alte unităţi medicale). Scopul său este de a stimula şi de a sprijini intervenţiile de îmbunătăţire a calităţii la nivel naţional şi local şi, prin re-auditare, să evalueze impactul acestor intervenţii”(5).
În 2011, Burgess afirma în „New Principles of Best Practice in Clinical Audit”: „Auditul clinic poate fi descris ca un ciclu de îmbunătăţire a calităţii care implică măsurarea eficacităţii asistenţei medicale în raport cu standardele convenite şi dovedite de înaltă calitate şi luarea de măsuri pentru a aduce practica la nivelul acestor standarde, în vederea îmbunătăţirii calităţii asistenţei medicale şi a rezultatelor medicale”(6).
Trebuie făcută distincţia între audit şi colectarea de date. Nu colectarea de informaţii generale reprezintă auditul. Auditul trebuie să studieze în detaliu un domeniu specific al practicii medicale şi să se concentreze asupra caracterului adecvat al îngrijirilor pe care pacientul le-a primit. Apoi, datele colectate după implementarea schimbărilor vor dovedi dacă acestea au avut sau nu, în final, un efect benefic.
Aspectele structurii, proceselor şi rezultatelor îngrijirii sunt selectate şi evaluate sistematic în funcţie de criterii explicite. Dacă este cazul, modificările sunt implementate la nivel individual, de echipă sau de serviciu, iar monitorizarea ulterioară este utilizată pentru a confirma îmbunătăţirea furnizării asistenţei medicale.
De asemenea, trebuie înţelese diferenţele dintre auditul clinic şi cercetare. Cercetarea implică multe detalii de metodologie, care nu sunt chiar atât de stricte în cazul auditului.
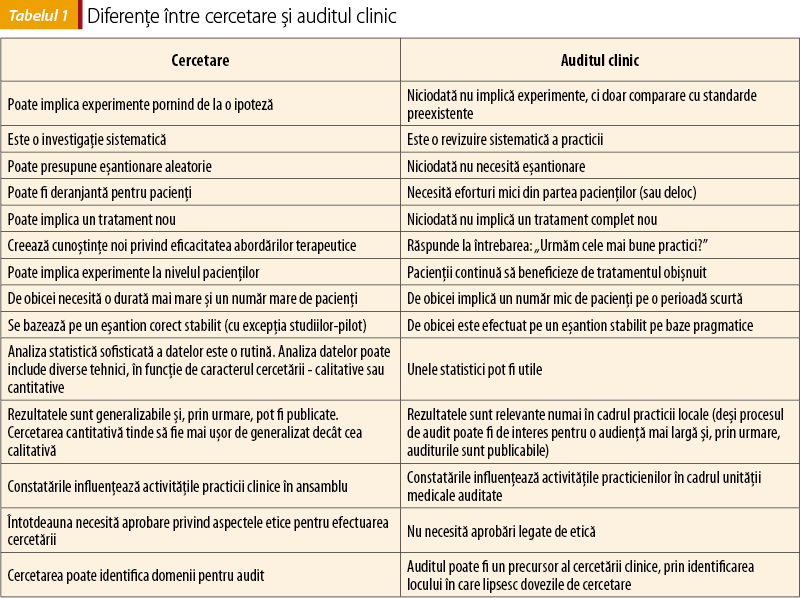
În cele din urmă, rezultatele auditului trebuie să fie relevante pentru respectiva unitate medicală şi nu trebuie generalizate la o populaţie-ţintă mai mare. Scopul auditului este de a verifica dacă practica medicală este conformă cu standardele agreate şi eventual să permită verificarea după implementarea schimbărilor (tabelul 1).
Etapele auditului clinic
Efectuarea auditului clinic implică utilizarea unei metodologii specifice şi, de asemenea, existenţa unui mediu care să sprijine şi să încurajeze utilizarea acestei practici.
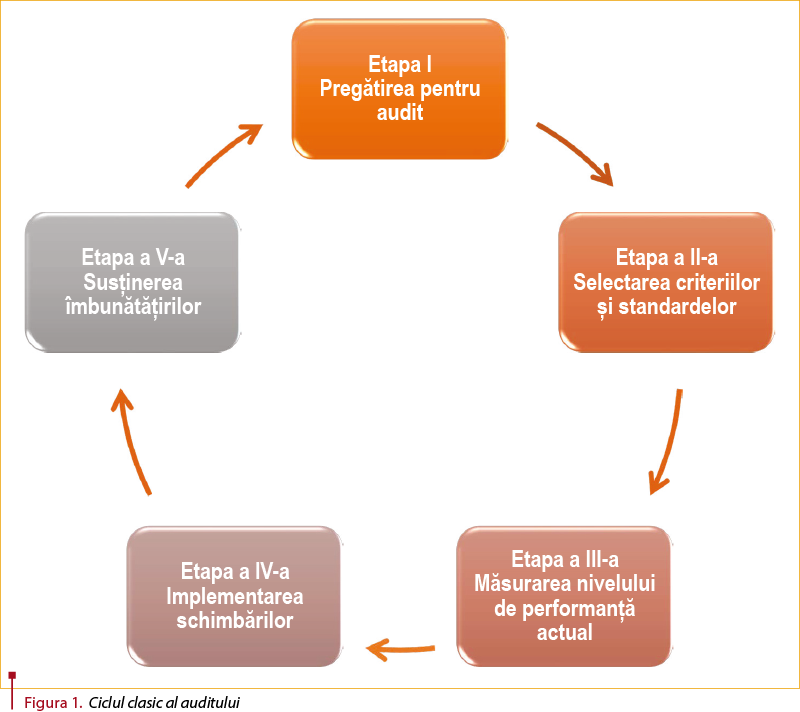
În mod clasic, ciclul auditul clinic are cinci etape (figura 1):
- Etapa1. Pregătirea pentru audit
- Etapa 2. Selectarea criteriilor şi a standardelor
- Etapa 3. Măsurarea nivelului de performanţă actual
- Etapa 4. Implementarea schimbărilor
- Etapa 5. Susţinerea îmbunătăţirilor.
În practică, auditul clinic implică parcurgerea a 12 paşi, fiecare având detalii important de cunoscut şi exersat:
- Selectarea temei
- Identificarea standardelor de bună practică (criteriile de audit)
- Colectarea datelor
- Analizarea datelor colectate faţă de standarde
- Discutarea rezultatelor
- Discutarea posibilelor schimbări necesare
- Implementarea schimbărilor agreate
- Alocarea unei perioade de timp pentru internalizarea schimbărilor, înainte de re-auditare
- Colectarea celui de-al doilea set de date
- Analizarea datelor de la reauditare
- Discutarea rezultatelor de la reauditare
- Se analizează dacă practica a fost îmbunătăţită.
1. Selectarea temei
Auditul clinic este un adevărat proiect în sine şi necesită un oarecare consum de timp şi resurse pentru a fi efectuat în condiţii corespunzătoare. De aceea, el trebuie să confere un potenţial beneficiu organizaţiei care îl efectuează.
În cazul unităţilor medicale mari, cum ar fi spitalele, auditul clinic se efectuează în mod sistematic, programat, alegându-se la nivelul secţiei câte o temă, lunar.
În asistenţa medicală primară, cu unităţi medicale mici, ar putea fi utilizate cercurile calităţii pentru a efectua audituri clinice, pe teme alese la nivelul organizaţiei profesionale, care poate avea o agendă naţională în domeniul auditului clinic. Există ţări, precum Marea Britanie, unde sunt programe naţionale de audit clinic, în care se declanşează audituri pe diverse teme, în mod organizat, cu sprijin din partea autorităţilor locale, în special în ceea ce priveşte accesul la date statistice.
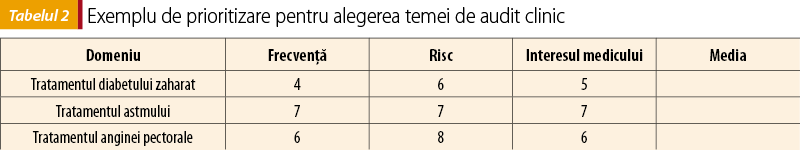
Pentru selectarea temei la nivel local pot fi utilizate diverse modalităţi de prioritizare a celor mai interesante probleme pentru participanţi. De exemplu, pentru fiecare temă propusă, participanţii dau câte o notă de la 1 la 10 pentru frecvenţa problemei, riscul şi interesul medicului. Totalul la fiecare temă va permite prioritizarea temelor (tabelul 2).
2. Identificarea standardelor de bună practică (criteriile de audit)
Odată stabilită tema auditului, trebuie găsite cele mai bune standarde disponibile pentru acea temă. Una dintre modalităţile de selectare a temei auditului clinic poate fi urmarea introducerii unui nou ghid sau standard de practică medicală, sau revizuirea importantă a unuia preexistent. În acest caz, pentru a disemina noutăţile introduse în ghidul respectiv, se poate declanşa un audit clinic. Orice ghid de bună practică trebuie să aibă şi criterii de audit clinic. În această situaţie, identificarea standardelor este implicită. În alte situaţii, când se porneşte de la o problemă reală din activitatea cabinetului, pe care dorim să o îmbunătăţim, va trebui să efectuăm o căutare pentru a identifica cele mai bune standarde existente pentru acea temă.
Criteriile pot fi de trei feluri: de structură (ce ai nevoie), de proces (ce şi cum faci) şi de rezultat (la ce te aştepţi să obţii)(4).
Criteriile de structură se referă la resursele necesare pentru a efectua activităţile necesare. Pot include personalul, abilităţile necesare, aspecte legate de spaţiu, dotare, echipamente etc. În general, aceste criterii sunt utilizate şi în alte tipuri de evaluări (audituri). Auditul clinic se bazează în special pe criteriile de proces şi de rezultat.
Criteriile de proces se referă la acţiunile şi deciziile luate de profesionişti, împreună cu beneficiari, pentru a se obţine rezultatele aşteptate. Acţiunile includ comunicarea, evaluarea, educaţia, investigaţiile efectuate, prescrierea de medicamente sau proceduri terapeutice, evaluarea şi documentarea. Utilizarea acestor criterii stimulează echipa de îngrijiri medicale să analizeze în detaliu cum contribuie fiecare la obţinerea rezultatelor dorite. Importanţa unui criteriu de proces este dată de măsura în care acesta influenţează rezultatul.
Criteriile de rezultat se pot referi la răspunsul fizic sau comportamental la o intervenţie, la nivelul de sănătate obţinut, la nivelul de cunoştinţe primit în urma serviciilor medicale sau la gradul de satisfacţie atins. Uneori se utilizează criterii-surogat sau intermediare, fiind mai uşor de folosit. De exemplu, rezultatul intermediar al controlului tensiunii arteriale la hipertensivi este o măsură mai practică decât identificarea unei morbidităţi asociate unor condiţii. În anumite situaţii indicatorii de rezultat pot fi măsuraţi destul de uşor (mai ales în cazul problemelor acute), în alte situaţii rezultatele pot fi evidenţiate după ani buni, ceea ce îi face improprii pentru a fi utilizaţi într-un audit clinic.
Ghidurile de practică care sunt realizate conform unei metodologii serioase includ şi criterii de implementare (ghidurile NICE şi SIGN). De asemenea, ghidurile dezvoltate de Centrul Naţional de Studii pentru Medicina Familiei (care pot fi descărcate de pe www.ghidurimedicale.ro) includ criterii pentru auditul clinic ce pot fi utilizate cu încredere.
Caracteristicile pe care ar trebui să le întrunească criteriile utilizate în auditul clinic(7):
- Criteriile sunt descrise în termeni lipsiţi de ambiguitate
- Criteriile se bazează pe o analiză sistematică a dovezilor rezultate din cercetare
- Valabilitatea cercetărilor este evaluată riguros
- Criteriile includ definiţii clare ale variabilelor ce trebuie măsurate
- Criteriile menţionează în mod explicit populaţia de pacienţi cărora li se aplică
- Criteriile permit diferenţierea dintre îngrijirea adecvată şi cea neadecvată
- Criteriile sunt legate de îmbunătăţirea rezultatelor privind starea de sănătate legată de acel tip de îngrijire acordată
- Criteriile specifică în mod explicit condiţiile clinice în care pot fi utilizate
- Accesul la informaţiile necesare pentru evaluarea bazată pe criterii minimizează incertitudinea de la nivelul personalului auditat
- Metoda de alegere a criteriilor este descrisă în detaliu
- Criteriile sunt însoţite de instrucţiuni clare pentru utilizarea lor în procesul de audit clinic.
- Criteriile au fost testate şi pilotate în ceea ce priveşte fezabilitatea
- Criteriile includ aspecte ale îngrijirilor care sunt relevante pentru pacienţi
- Colectarea de informaţii pentru evaluarea bazată pe criterii este acceptabilă pentru acei pacienţi a căror îngrijire este auditată
- Sunt specificate sursele bibliografice folosite pentru identificarea dovezilor de cercetare
- În selectarea criteriilor, motivele care au stat la baza alegerii unor opţiuni de tratament sunt indicate în mod clar
- Metodele prin care au fost sintetizate dovezile şi opiniile experţilor sunt explicite
- Criteriile sunt prioritizate în funcţie de calitatea dovezilor pe care se bazează
- Criteriile sunt prioritizate în funcţie de impactul lor asupra rezultatelor din domeniul sănătăţii
- Sunt prezentate criteriile prin care a fost evaluată validitatea cercetărilor
- Opinia experţilor este inclusă în procesul de elaborare a criteriilor de audit
- Criteriile utilizate în auditările anterioare pe acelaşi subiect clinic sunt luate în considerare.
3. Colectarea datelor
Pentru a evalua care este nivelul de la care pornim, eventual pentru a dovedi că există probleme în abordarea actuală a problemei respective, este corect să verificăm cel puţin câţiva indicatori.
Pentru a fi suficient de precişi în evaluarea efectuată, putem stabili eşantioane mai mari sau mai mici. Pentru audit, eşantionarea nu este obligatorie, dar unele detalii pot fi stabilite de la început. De exemplu, ar trebui să definim grupul-ţintă care va fi inclus, eventual cu excepţiile aferente. De asemenea, trebuie să definim care sunt profesioniştii implicaţi în problema respectivă, precum şi perioada pentru care vom colecta date.
De exemplu, putem defini grupul-ţintă ca fiind:
- Toţi pacienţii adulţi de peste 20 de ani care au statusul de fumător înregistrat
- Pacienţii cu vârsta între 50 şi 75 de ani care au efectuat colonoscopie
- Pacienţii sănătoşi, cu vârsta între 40 şi 70 de ani, care au înregistrată evaluarea SCORE.
Evident, pentru teme care implică date colectate pe durate lungi, ar trebui utilizate înregistrările existente (fişele pacienţilor, registre, baze de date din softurile de cabinet). Cel mai uşor se lucrează dacă există înregistrări electronice ale informaţiilor şi dacă programul de cabinet poate genera rapoartele necesare. Desigur, colectarea datelor trebuie să respecte toate regulile de confidenţialitate a datelor cu caracter personal.
În cazul unor teme care abordează activităţi frecvente, pot fi colectate date prospectiv, într-o perioadă de 1-2-3 luni, caz în care se poate face un design adecvat al datelor ce vor fi colectate.
4. Analiza datelor colectate faţă de standarde
Tipul analizei statistice care va fi efectuată este recomandabil să fie cunoscut încă din faza de pregătire a auditului. Analiza poate varia de la simpla calculare a unor frecvenţe sau rate până la analize statistice mai sofisticate, folosind diverse programe de statistică. Totuşi, este recomandabil să fie alese metode cât mai simple, pentru ca toţi participanţii să înţeleagă cât mai bine ceea ce s-a făcut şi ce semnificaţie au rezultatele.
De un interes deosebit poate fi accesul la date de la nivel regional sau naţional. Aceste date sunt mai greu de obţinut, de aceea un program serios de audituri clinice ar trebui susţinut de autorităţile sanitare, care să pună la dispoziţie date statistice la nivel regional sau naţional pe temele solicitate de organizaţiile profesionale. În acest fel, fiecare cabinet îşi poate compara rezultatele de la nivelul cabinetului cu cele generale.
5. Discutarea rezultatelor
Rezultatele analizei statistice a datelor auditului trebuie prezentate la fel, într-un mod cât mai simplu şi clar, utilizând metodele clasice – grafice cu coloane. Pot fi prezentate rezultatele analizei situaţiei iniţiale din cabinet, comparativ cu alte cabinete la nivel local, naţional sau din literatură.
Important este ca în urma discuţiei să rezulte dacă există probleme în abordarea temei respective la nivelul cabinetului faţă de un standard, pentru ca apoi să se decidă dacă este nevoie de intervenţii de îmbunătăţire a calităţii.
6. Discutarea posibilelor schimbări necesare
După prezentarea rezultatelor auditului local, comparativ cu standardele acceptate şi/sau cu date privind situaţia la nivel regional sau naţional, ne putem da seama care este diferenţa dintre practica actuală şi cea ideală. Identificând domeniile în care nivelul calităţii nu este cel dorit, putem să ne gândim care ar fi metodele de îmbunătăţire a calităţii.
Echipa de lucru va lista posibilele soluţii şi o va alege pe cea mai bună care poate fi pusă în practică şi care ar trebui în final să ducă la o creştere a calităţii serviciilor. Totodată, trebuie identificate posibilele bariere, precum şi factorii contextuali ce pot ajuta la implementarea schimbărilor.
Este recomandabil ca auditul să nu se finalizeze doar cu oferirea unui simplu feedback, ci trebuie stabilit un plan concret al posibilelor schimbări ce trebuie implementate.
O modalitate utilă de planificare a schimbărilor constă în utilizarea formulei TROPICS:
- T – Timpul preconizat – Durata implementării este suficientă? Timpul alocat este prea mare sau prea scurt?
- R – Resursele – Care sunt resursele necesare pentru implementarea schimbării?
- O – Obiectivele – Sunt obiectivele alese cuantificabile?
- P – Percepţia – Oare toată lumea vede (înţelege) problema în acelaşi fel?
- I – Interesul – Cine are interes ca schimbarea să se producă/cine are interesul ca lucrurile să fie păstrate la fel?
- C – Controlul – Cine deţine controlul procesului?
- S – Sursa – Sursa propunerii de schimbare este internă sau externă?
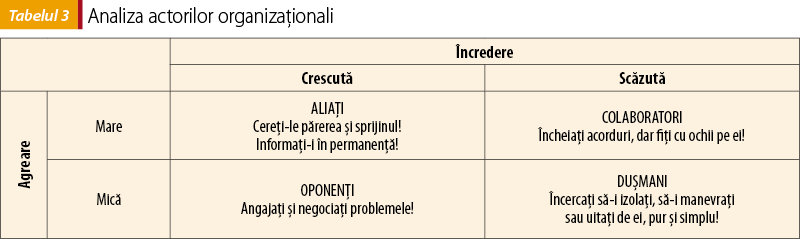
Trebuie subliniat, aşa cum este de aşteptat, că, dacă sursa care generează schimbarea este externă, rezistenţa la schimbare este mai mare. Personalul are senzaţia că are mai puţin control (că pierde controlul). Poate fi utilizată cu succes analiza actorilor organizaţionali (Stakeholder Analysis). Această tehnică vă oferă un cadru pentru a analiza cum s-ar putea încadra colegii dvs. în legătură cu schimbările propuse şi care ar fi cea mai potrivită abordare a lor (tabelul 3).
7. Implementarea schimbărilor agreate
Cea mai importantă etapă a ciclului auditului clinic este cea de implementare a schimbărilor. Punerea în practică a noilor cunoştinţe necesită uneori eforturi susţinute şi planificate.
Utilizarea intervenţiilor multifaţetate, corect alese în funcţie de particularităţile locale, este mult mai eficientă în implementarea schimbărilor decât utilizarea unei singure intervenţii.
Este necesară stabilirea unui plan de implementare care să răspundă la întrebările când, unde, cum şi cine e responsabil de implementare. O analiză aprofundată poate detalia caracteristicile grupului-ţintă şi comportamentele sale şi poate identifica atât barierele, cât şi facilitatorii schimbării. Principiile generale de planificare sunt similare cu cele folosite în orice proiect (tabelul 4). Acestea includ dezvoltarea planului, testarea, adaptarea şi planificarea, precum şi evaluarea şi organizarea implementării(5).
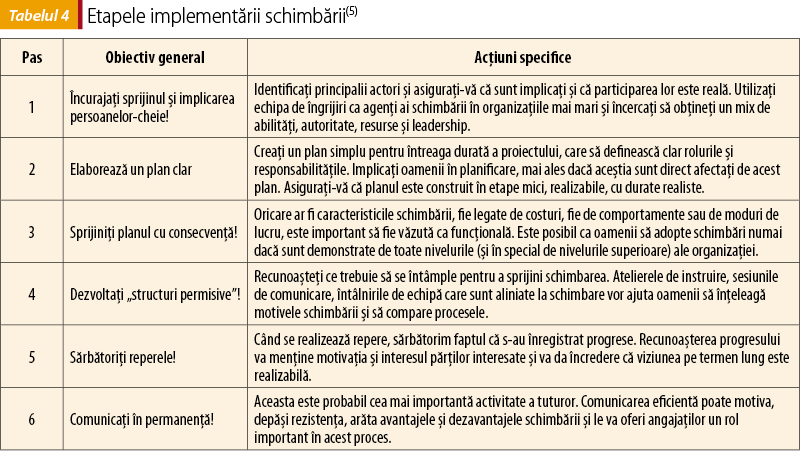
8. Alocarea unei perioade pentru internalizarea schimbărilor, înainte de reauditare
Perioada de implementare este prelungită cu o perioadă în care schimbările sunt internalizate de toţi actorii din organizaţie. Aceasta poate fi mai lungă sau mai scurtă, în funcţie de anvergura schimbărilor aplicate. Este indicat ca înainte de repetarea auditului clinic să treacă suficient timp.
9. Colectarea celui de-al doilea set de date
Reauditarea începe cu colectarea unui nou set de date. Practic, va fi colectat acelaşi tip de date, pentru a putea compara situaţia post-implementare a schimbărilor cu situaţia iniţială.
10. Analizarea datelor de la reauditare
Sunt folosite metode statistice adecvate pentru a putea evalua rezultatele după schimbările efectuate.
11. Discutarea rezultatelor de la reauditare
Rezultatele sunt prezentate într-un mod simplu şi clar pentru ca toţi participanţii să înţeleagă rezultatele obţinute la cel de-al doilea audit.
12. Analiza finală a auditului clinic
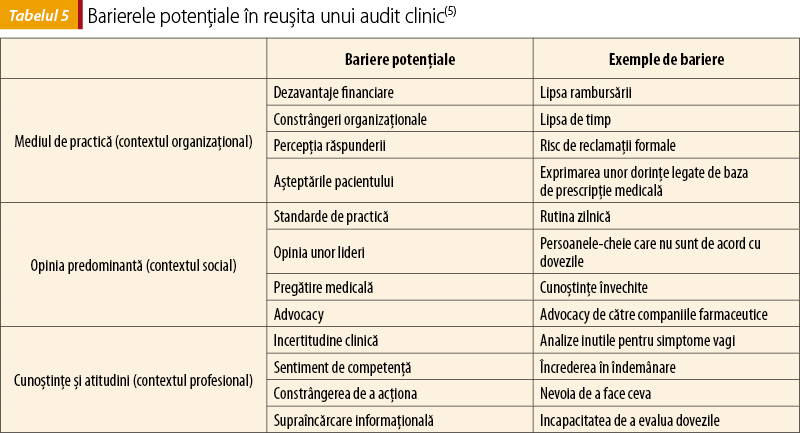
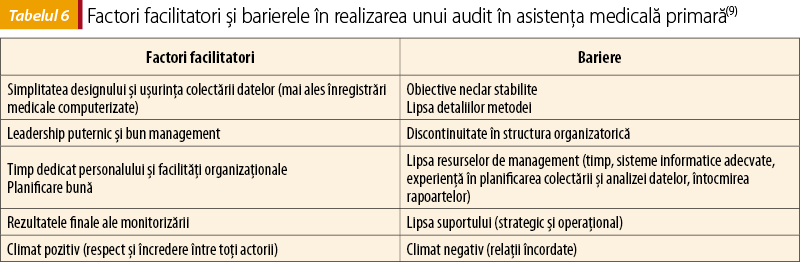
La sfârşitul întregului proces este momentul unei analize finale, pentru a vedea dacă eforturile au fost încununate cu succes şi pentru a trage învăţăturile posibile. Desigur, trecând prin mai multe audituri clinice, profesioniştii vor deprinde diversele tehnici necesare şi totul va decurge din ce în ce mai fluent. Există o serie de bariere ce pot îngreuna desfăşurarea normală a unui audit clinic, bariere ce ţin de contextul organizaţional, social sau profesional (tabelul 5). Acestea trebuie cunoscute şi trecute în revistă încă din faza de pregătire a auditului. De asemenea, factorii care ajută la derularea în condiţii normale a unui audit clinic trebuie cunoscuţi şi folosiţi dacă se poate (tabelul 6).
Sfaturi practice pentru derularea unui audit clinic
Desigur, ca orice lucru, şi efectuarea auditului clinic se învaţă. Începeţi cu proiecte de audit clinic de amploare mai mică şi, pe măsură ce vă perfecţionaţi tehnicile, abordaţi teme mai complexe.
Implicaţi, pe cât posibil, toţi membrii echipei de îngrijiri. Grupurile de practică sunt medii foarte bune în care se pot realiza audituri clinice. În cazul cabinetelor mici de medicina familiei, se poate grupa mai multe cabinete, eventual în cercuri ale calităţii, astfel încât, practic, mai multe cabinete să intre într-un proces de audit clinic pe aceeaşi temă. Auditurile sunt cele mai eficiente atunci când sunt efectuate în cadrul echipelor.
Distingeţi între auditul cabinetului şi auditul clinic. Amintiţi-vă că cercetarea este efectuată pentru a afla care este cea mai bună practică, în timp ce auditul clinic se face pentru a afla dacă ceea ce trebuie făcut se face în mod corect(1).
O metodă eficientă de a deprinde diverse tehnici utile în auditul clinic este de a învăţa din proiectele finalizate ale altora. Evident, pentru aceasta trebuie să existe o „piaţă” în care să fie prezentate rezultate ale unor audituri clinice.
Planificaţi auditurile în mod corespunzător, considerând activităţile din ciclul de audit pe parcursul unui an, de exemplu.
Este recomandabil să pilotaţi auditurile. Dacă utilizaţi chestionare, un număr mic de formulare de colectare a datelor ar trebui testate pentru a vă asigura că acestea colectează toate informaţiile necesare. Dacă mizaţi pe colectarea datelor cu ajutorul softului de cabinet, este important să verificaţi încă din etapa de pregătire dacă programul permite generarea unor rapoarte şi statistici care să includă toate datele de care aveţi nevoie.
Reauditarea este vitală. Fără efectuarea reevaluării nu există nicio modalitate de a şti dacă modificările efectuate au îmbunătăţit îngrijirea pacienţilor sau furnizarea de servicii.
Obţineţi maximum de beneficii din auditurile clinice. Deşi auditurile se ocupă de identificarea deficienţelor şi de îmbunătăţirea îngrijirii pacienţilor, ele pot fi, de asemenea, folosite ca instrument pentru îmbunătăţirea muncii în echipă, precum şi a tehnicilor de comunicare(11).
Concluzii
Auditul clinic este o metodă importantă, cu multiple valenţe. Poate fi utilizat în procesul educaţional pentru a transpune în practică achiziţiile teoretice însuşite în cursul unui proces de învăţare. De asemenea, este una dintre cele mai utilizate metode de creştere a calităţii serviciilor medicale, fiind destul de acceptată de profesioniştii din domeniul medical, atunci când este pusă în practică în cadrul organizaţiei.
Deşi în ţara noastră nu există o mare experienţă în acest domeniu, considerăm că am putea pune la punct o metodologie naţională pentru auditul clinic specific asistenţei medicale primare, care eventual ar putea deveni o primă modalitate de îmbunătăţire a calităţii cabinetelor de medicina familiei. De asemenea, auditurile clinice ar putea deveni parte integrantă a agendei cercurilor calităţii. Ar trebui ca auditul clinic să fie inclus şi în pregătirea studenţilor şi rezidenţilor de toate specialităţile.
Conflict of interests: The author declares no conflict of interests.
Bibliografie
- Benjamin A. Audit: how to do it in practice. Bmj. 2008.336(7655), 1241-1245.
- Erasmus RT, Zemlin AE. Clinical audit in the laboratory. Journal of Clinical Pathology. 2009;62:593-597.
- Hughes M. Clinical audit manual for lay members of the clinical audit team, 2012. Accesibil la https://www.hqip.org.uk/public/cms/253/625/19/447/2012-1-1-Clinical-audit-manual-for-lay-members.pdf?realName=blj1DH.pdf&v=0.
- National Institute for Clinical Excellence (Great Britain). Principles for best practice in clinical audit. Radcliffe Publishing. 2002.
- Capelli O, Riccomi S, Scarpa M et al. Clinical audit in primary care: from evidence to practice. In Primary Care at a Glance - Hot Topics and New Insights. InTech. 2012.
- Burgess R. (ed). New Principles of Best Practice in Clinical Audit. 2nd ed. Radcliffe Publishing Limited. 2011.
- Hearnshaw HM, Harker RM, Cheater FM et al. Expert consensus on the desirable characteristics of review criteria for the improvement of healthcare quality. Quality in Health Care. 2001;10:173-8.
- Schofield J, Jenkins J. How to Implement Local Changes from National Clinical Audit − A Guide for Audit Professionals in Healthcare Organisations. 2009.
- Potter J, Fuller C, Ferris M. Local clinical audit: handbook for physicians. Healthcare Quality Improvement Partnership. Royal College of Physicians. August 2010; accessed on aprilie 2018: http://www.hqip.org.uk
- Shankar AN, Shankar VN, Praveen V. The basics in research methodology: the clinical audit. J Clin Diagn Res. 2011.5(3), 679-82.
- Johnston G, Crombie IK, Davies HT et al. Reviewing audit: barriers and facilitating factors for effective clinical audit. Qual Health Care. 2000;9:23-36.
Articole din ediţiile anterioare
Acoperire vaccinală nesatisfăcătoare pentru vaccinurile incluse în Programul Naţional de Imunizări
Acoperirea vaccinală pentru vaccinurile furnizate prin Programul Naţional de Imunizări reprezintă un element care este evaluat anual în România. ...
Managementul relaţiei cu pacienţii la cabinetul medicului de familie. Instrumente de evaluare a fluctuaţiei pacienţilor
Valoarea timpului în care trăim, noile descoperiri revoluţionare din domeniul medical, exigenţele economice şi rapiditatea dezvoltării mijloace...
Despre Grupul GastRo al Societăţii Naţionale de Medicina Familiei
- Obiective şi proiecte de viitor - În martie 2016, la Bucureşti, cu ocazia celei de-a XII-a Conferințe Regionale de Medicină de Familie a Socie...
Omul din spatele cancerului
Cancerul de sân este unul dintre cele mai frecvente cancere la femei şi o parte dintre paciente sunt descoperite de la diagnosticul iniţial cu bo...