Autoimmune thrombocytopenic purpura is one of the most common haemorrhagic conditions during childhood. Between January 2015 and January 2018, we performed a retrospective study of 40 patients hospitalized in the Pediatric Hemato-Oncology Clinic of the Constanţa County Emergency Clinical Hospital, hospitalized with the diagnosis of thrombocytopenic purpura at the first episode. The current attitude for thrombocytopenic purpura is “wait and watch,” preferring patient monitoring, family reassurance, and waiting for her own marrow stimulation. Our study has highlighted that chronic forms can also have a linear evolution that does not endanger the patient’s life.
Evoluţia purpurelor trombocitopenice autoimune la copil
Evolution of autoimmune thrombocytopenic purpura in children
First published: 26 mai 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.123.3.2018.1733
Abstract
Rezumat
Purpura trombocitopenică autoimună este una dintre cele mai frecvente afecţiuni hemoragice din perioada copilăriei. În intervalul ianuarie 2015 − ianuarie 2018 am efectuat un studiu retrospectiv pe 40 de pacienţi spitalizaţi în Clinica de Hemato-Oncologie Pediatrică a Spitalului Clinic Judeţean de Urgenţă Constanţa, internaţi cu diagnosticul de purpură trombocitopenică, la primul episod. Atitudinea actuală în cazul purpurelor trombocitopenice este „wait and watch”, preferându-se monitorizarea pacientului, liniştirea familiei şi aşteptarea propriei stimulări a măduvei. Studiul nostru a evidenţiat că şi formele cronice pot avea o evoluţie liniară, ce nu pun în pericol viaţa pacientului.
Introducere
Purpura trombocitopenică autoimună (PTA) este una dintre cele mai frecvente afecţiuni hemoragice din perioada copilăriei(1). Cu evoluţie autolimitată şi mecanism fiziopatologic incomplet elucidat, PTA este întâlnită în activitatea pediatrică în special în forma sa acută.
Materiale şi metodă
În perioada ianuarie 2017 − ianuarie 2018 am efectuat un studiu retrospectiv pe 40 de pacienţi, cu vârsta între 1 an şi 16 ani, internaţi în Clinica de Hemato-Oncologie Pediatrică a Spitalului Clinic Judeţean de Urgenţă „Sfântul Apostol Andrei” Constanţa. Diagnosticul la internare: purpură trombocitopenică autoimună. Stabilirea diagnosticului a fost efectuată pe baza erupţiei cutanate specifice cu aspect de purpură sau a echimozelor, sângerărilor active şi a numărului scăzut de trombocite (<150000 e/mm3).
Pentru colectarea datelor am evaluat: foile de observaţie (pentru anamneză, istoric, antecedente, examen clinic, tratament, evoluţia sub tratament), datele clinico-biologice (hemogramă şi probe inflamatorii monitorizate în dinamică, compararea acestora cu rezultate anterioare debutului, prezenţa purpurei/echimozelor şi a sângerărilor) şi răspunsul sub tratament (remisiune completă, parţială sau absentă). Antecedentele heredocolaterale au vizat: bolile hemoragice, patologiile tumorale, terenul atopic.
Criteriile de includere: numărul de trombocite <150000 e/mm3, prezenţa erupţiei cutanate caracteristice de tip purpuric/peteşial şi/sau a echimozelor. Criterii de excludere: absenţa unei afecţiuni subiacente a cărei medicaţie ar putea declanşa secundar scăderea trombocitelor, purpură trombocitopenică neonatală, boli cronice subiacente (HIV).
Rezultate şi discuţii
În intervalul ianuarie 2015 − ianuarie 2018 am efectuat un studiu retrospectiv pe 40 de pacienţi spitalizaţi în Clinica de Hemato-Oncologie Pediatrică a Spitalului Clinic Judeţean de Urgenţă Constanţa, internaţi cu diagnosticul de purpură trombocitopenică, la primul episod.
Urmărirea în dinamică a pacienţilor ne-a permis conturarea a două grupuri, în funcţie de evoluţia trombocitopeniei. Astfel, primul grup este constituit din 20 de pacienţi cu diagnostic de purpură trombocitopenică cronică, iar cel de-al doilea grup este format din 20 de pacienţi cu diagnostic de purpură trombocitopenică acută.
Actualmente, terminologia de purpură trombocitopenică cronică, potrivit datelor furnizate de International Working Group, se referă la o evoluţie a bolii de peste 12 luni, terminologie acceptată şi utilizată şi în cadrul clinicii noastre. Deoarece studiul a fost demarat în anul 2015, când nomenclatura internaţională se raporta la o perioadă de peste 6 luni de evoluţie a purpurei până la stabilirea diagnosticului de formă cronică, am decis să păstrăm această raportare pentru toţi pacienţii incluşi în studiu, indiferent de anul debutului(2).
Distribuţia generală pe sexe a fost 25 de cazuri de băieţi (62,5%) şi 15 fete (37,5%), sugerând o predispoziţie net superioară a sexului masculin. Young et al. au publicat un studiu retrospectiv, derulat pe o perioadă de 15 ani, în cadrul căruia au evaluat 215 copii diagnosticaţi cu purpură trombocitopenică, distribuţia pe sexe subliniind predispoziţia sexului masculin la toate grupele de vârstă analizate(3). Saeidi et al. au evaluat 323 de pacienţi de naţionalitate iraniană, copii şi adulţi, scopul studiului fiind acela de a observa diferenţele dintre purpura trombocitopenică instalată în copilărie şi cea întâlnită la adult. Dacă în cazul adolescenţilor şi al adulţilor sexul feminin este mai frecvent întâlnit, în perioada copilăriei, sexul masculin este cel mai afectat(4).
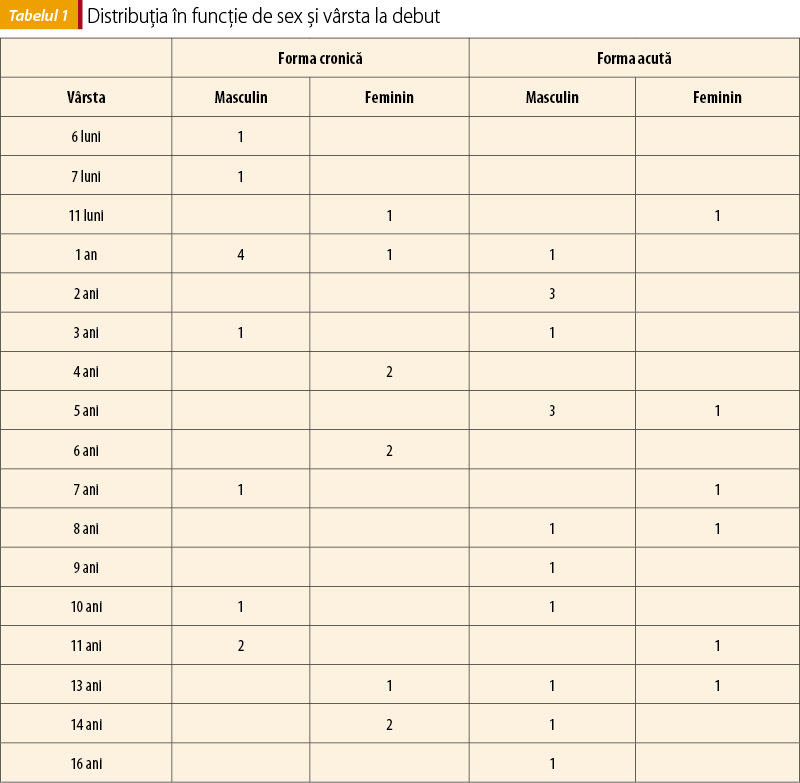
Distribuţia individualizată pe cele două grupe (cronică şi acută) evidenţiază următoarele:
-
Grup A (formă cronică): M: 11, F:9 (număr total: 20).
-
Grup B (formă acută): M: 14, F:6 (număr total: 20).
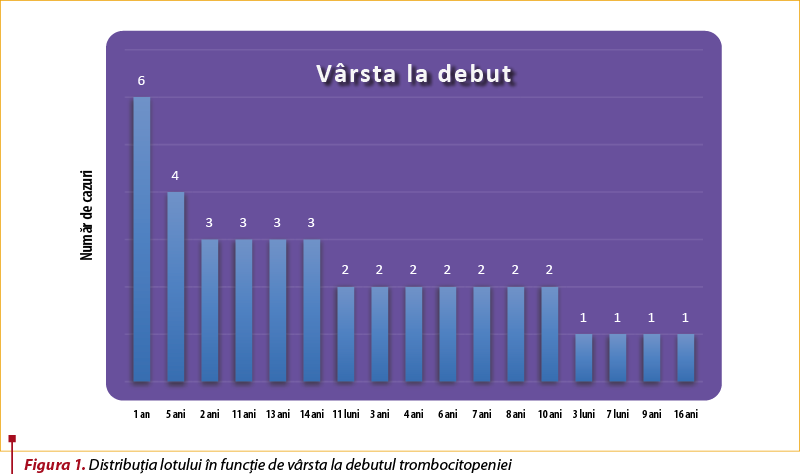
Distribuţia în funcţie de vârsta la debut a fost prezentată grafic în tabelul 1.
Vârsta de instalare a trombocitopeniei în lotul general analizat a avut următoarele valori: 1 an − 6 cazuri, 5 ani − 4 cazuri, 2 ani/11 ani/13 ani/14 ani − câte 3 cazuri fiecare, 11 luni/3 ani/4 ani/6 ani/7 ani/8 ani/10 ani − două cazuri fiecare, 3 luni/7 luni/9 ani şi 16 ani − un caz fiecare.
Vârsta medie a grupului analizat a fost de 6,1 ani. După divizarea în cele două mari grupe am obţinut următoarele rezultate:
-
Grupul 1: vârsta medie: 5,72 ani (raportat astfel: M − 4,67 ani, F − 6,9 ani).
-
Grupul 2: vârsta medie: 6,95 ani (raportat astfel: M − 6,78 ani, F − 7,35 ani).
Vârsta de debut în cazul grupului cu formă cronică este 5,72 ani. Literatura internaţională susţine că vârsta mai mare atrage după sine formele cu evoluţie mai lungă. Vârsta predictibilă pentru evoluţia cronică este peste 7 ani, către adolescenţă(3,5-7).
Incidenţa sezonieră a fost divizată astfel: Grupul 1: toamna − 6 cazuri, primăvara şi iarna − câte 5 cazuri fiecare şi vara − 4 cazuri. Grupul 2: primăvara şi vara - câte 6 cazuri fiecare, toamna − 5 cazuri şi iarna − două cazuri. Analizând cele două grupuri, se observă o incidenţă crescută a cazurilor în perioada schimbărilor de anotimp (primăvara şi toamna). Ibrahim et al. au desfăşurat un studiu de tip retroactiv de cohortă pe 118 pacienţi de vârstă pediatrică, descoperind că peste 60% din cazurile analizate au avut debut în perioada primăvară/toamnă(5). T. Kühne a evaluat 2540 de copii diagnosticaţi cu purpură trombocitopenică autoimună, stabilind că vârful incidenţei sezoniere este reprezentat de primăvară şi toamnă(6).
Ca particularitate a studiului se evidenţia incidenţa crescută a debutului pentru formele acute în timpul sezonului cald (vara) − 6 cazuri (30%).
Motivele consultaţiilor au fost reprezentate de: apariţia erupţiei cutanate de tip purpuric/peteşial în 73,6% din cazuri, epistaxis recurent (21%), hematurie macroscopică (5,2%), sângerări persistente după extracţii dentare sau chiar gingivoragii (6,9%), metroragie sau menometroragie (1,3%), intercurenţe respiratorii. În 7 cazuri, trombocitopenia a fost descoperită întâmplător, în timpul investigaţiilor de rutină. În urma anamnezei se evidenţiază că în:
-
Grupul 1 − în 11 cazuri, manifestările clinice au avut o durată de minimum 14 zile, cu extreme de până la un an. Una din paciente a prezentat cu 12 luni anterior diagnosticului o erupţie purpurică interpretată ca alergodermie. Rezolvarea a fost spontană, în decurs de 18 zile. Manifestările clinice debutate anterior diagnosticului sunt reprezentate de: hematurie macroscopică, echimoze importante şi frecvente, epistaxis recurent, metroragie. În restul cazurilor, debutul a fost depistat prin apariţia erupţiei cutanate caracteristice sau în cursul unor afecţiuni de tip: boli infecto-contagioase, intercurenţe respiratorii, diverse infecţii virale.
-
Grupul 2 − în 4 cazuri, manifestările clinice au debutat la distanţă de momentul diagnosticului: hematurie macroscopică la 30 de zile anterior diagnosticului, adenită axilară la 10 zile, sângerarea mucoasei jugale cu 3 zile anterior, erupţie cutanată neglijată cu 18 zile anterior. În celelalte cazuri, diagnosticarea a fost întâmplătoare (investigaţii de rutină) sau în urma evaluărilor clinico-biologice din cadrul unor intercurenţe respiratorii, boli virale, post-vaccinal.
Debutul brusc este caracteristic formelor acute, iar cel progresiv este caracteristic formei cronice. În grupul subiecţilor cu evoluţie cronică, 55% au prezentat o evoluţie a simptomelor mai lungă de 14 zile. În grupul 2, doar 10% (două cazuri) au avut o evoluţie a simptomelor clinice anterior diagnosticului mai lungă de 14 zile.
Robb et al. au publicat un studiu retrospectiv pe 128 de copii, urmăriţi pe o perioadă de 20 de ani. Autorii au concluzionat că evoluţia manifestărilor clinice pe o durată mai mare de 14 zile este puternic sugestivă pentru o evoluţie prelungită a purpurei(7). Makis et al. au efectuat un studiu retrospectiv pe 57 de copii de naţionalitate elenă, subliniind aceleaşi caracteristici ca şi în studiul nostru, cu privire la durata manifestărilor clinice anterioare diagnosticului. Debutul brusc instalat este caracteristic formelor acute(8).
Contextul viral este cel care poate declanşa debutul unei purpure trombocitopenice autoimune. 20% din subiecţii primului grup au prezentat la debut o intercurenţă respiratorie, 10% au avut ca substrat infecţia cu Helicobacter pylori, 5% hepatită cu citomegalovirus, 5% infecţie de tract urinar cu Enterococcus spp. şi 5% varicelă. 65% nu au prezentat la debut o cauză infecţioasă, dintre aceştia 45% nu au avut o cauză subiacentă decelabilă, debutul fiind în plină aparentă stare de sănătate.
Din cel de-al doilea grup, 15% au prezentat o intercurenţă respiratorie, 10% infecţie cu virusul Epstein-Barr, 5% adenită axilară. 70% nu au prezentat la debut o cauză infecţioasă. În 65% din cazuri debutul a fost în plină aparentă stare de sănătate, fără a se găsi o cauză subiacentă.
Unele date din literatură susţin că forma acută este mai frecvent declanşată de o infecţie virală(8,9).
Grupul 1 prezintă sângerări cutaneo-mucoase reprezentate de: epistaxis anterior recurent, gingivoragii, metroragie, hematurie, hemoragie retiniană, hematoame post-vaccinale importante şi recurente sau echimoze. 60% din subiecţi au prezentat o formă de sângerare (din cele expuse anterior) – wet purpura. Ulterior, două paciente au prezentat anticorpi anticardiolipinici şi antifosfolipidici pozitivi la trei dozări succesive.
Grupul 2 nu se remarcă prin sângerările cutaneo-mucoase. 36,8% au prezentat: gingivoragii, epistaxis, hematurie macroscopică şi sângerarea mucoasei jugale.
Sângerări abundente sau ameninţătoare de viaţă nu au fost notate la niciunul dintre subiecţii incluşi în studiu. Un singur subiect a prezentat hemoragie retiniană, urmată secundar de scăderea acuităţii vizuale până la nivel de PL (percepe lumina).
Analizând cele două două grupe, putem sublinia că sângerările cutaneo-mucoase sunt întâlnite mai frecvent la cei cu evoluţie cronică. El-Alfy et al. subliniază rezultate asemănătoare în studiul lor(10).
Numărul de trombocite la debut a avut o valoare medie de 35,75x109/l. Grupul 1 a prezentat o trombocitopenie medie de 16,3x109/l. Durata medie de normalizare a trombocitelor sub tratament a fost de 63 de zile, cu extreme între 8 zile şi 240 de luni. Recăderi au fost înregistrate în 70% din cazuri. Acestea au fost înregistrate, în medie, la 12 zile de la normalizarea iniţială a trombocitelor, cu extreme între 4 zile şi 2 luni. 15% din pacienţi au prezentat peste 6 episoade de recădere în decurs de 6 luni, cu trombocitopenie severă şi sângerări cutaneo-mucoase.
Cel de-al doilea grup a avut o valoare medie a trombocitopeniei de 55,2x109/l. Durata medie de normalizare a trombocitelor a fost de 16 zile, cu extreme între 4 zile şi 30 de zile. O singură pacientă a refuzat corticoterapia, iar trombocitele au crescut spontan la normal în decurs de 60 de zile. În două cazuri am semnalat recăderi. Unul dintre subiecţi a prezentat două episoade de recădere în decursul primelor trei luni de evoluţie a bolii. Primul episod a fost asociat cu trombocitopenie de 22,8x109, iar cel de-al doilea, cu 128x109/l. Cel de-al doilea subiect a prezentat o recădere, cu o valoare a trombocitelor de 87x109/l.
Pacienţii din grupul cu formă cronică prezintă valori mult mai mici ale trombocitopeniei, comparativ cu subiecţii celui de-al doilea grup. Numărul recăderilor şi frecvenţa acestora sunt net superioare în primul grup. Perioada de normalizare a trombocitelor este de 5,25 ori mai mare în grupul 1, comparativ cu grupul 2. Robb et al. au evaluat 280 de pacienţi de vârstă pediatrică pe o perioadă de 20 de ani. Autorii au concluzionat că riscul de a evolua către o formă cronică creşte progresiv dacă trombocitopenia are valori sub 50x109/l.
De asemenea, normalizarea trombocitelor într-o perioadă mai mare de 28 de zile este sugestivă pentru evoluţia cronică. În lotul cu formă cronică, perioada medie de normalizare a trombocitelor a fost de 62 de zile, cu extreme între 8 zile şi 240 de luni(11).
Valoarea leucocitelor şi cea a limfocitelor au fost analizate. În grupul 1 am înregistrat leucopenie în 3 cazuri (15%), leucocitoză în 8 cazuri (45%) şi leucocite normale în 8 cazuri (45%). Valoarea limfocitelor a avut o medie de 2540/µl. Limfocitoza a fost înregistrată în 3 cazuri, iar limfopenia în 4 cazuri.
Evaluarea acestora în dinamică, în timpul perioadei de follow-up, subliniază menţinerea valorilor medii la 2500/µl. Grupul 2 prezintă leucocitoză în două cazuri, restul prezentând valori normale. Limfocitele au avut o valoare medie de 3560/µl. Evaluarea limfocitelor în dinamică sugerează menţinerea acestora la valorii medii de 3260/µl.
În general, în ambele grupe, leucocitoza a fost prezentă în proporţie de 25% din cazuri. Particularizând la cele două grupe analizate, putem susţine că forma cronică asociază frecvent leucocitoză, pe când forma acută asociază leucocite normale în proporţie de 80%.
Deel et al. au evaluat 208 subiecţi de vârstă pediatrică pentru a depista evoluţia limfocitelor ca marker de predictibilitate. Autorii subliniază că 92% dintre subiecţii diagnosticaţi cu formă cronică au prezentat valori ale limfocitelor <3000/µl pe parcursul monitorizării(12). Sinan et al. au evaluat 605 copii, subliniind că valoarea limfocitelor <2500/µl a reprezentat un marker de predictibilitate al evoluţiei cronice pentru lotul lor de analiză(13). Ahmed et al., în urma evaluării a 224 de subiecţi, concluzionează că valoarea limfocitelor sub 3050/µl este predictibilă pentru evoluţia cronică a afecţiunii(5). Datele extrapolate din literatura internaţională susţin datele obţinute în urma analizei lotului nostru.
Concluzii
Atitudinea actuală în cazul purpurelor trombocitopenice este „wait and watch”, preferându-se monitorizarea pacientului, liniştirea familiei şi aşteptarea propriei stimulări a măduvei. Studiul nostru a evidenţiat că şi formele cronice pot avea o evoluţie liniară, ce nu pune în pericol viaţa pacientului.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Chu YW, Korb J, Sakamoto KM. Idiopathic Thrombocytopenic Purpura. Pediatrics in Review. 2000; March, Volume 21/ Issue 3.
- Rodeghiero F, Stasi R, Gernsheimer T, Michel, Provan D, Arnold DM, Bussel JB, Cines DB, Chong BH, Cooper N, Godeau B, Lechner K, Mazzucconi MG, McMillan R, Sanz MA, Imbach P, Blanchette V, Kuhne T, Ruggeri M, George JN. Standardization of terminology, definitions and outcome criteria in immune thrombocytopenic purpura of adults and children: Report from an international working group (Review). Blood 2009; Volume 113, Issue 11, pp. 2386-2393.
- Yong M, Schoonen WM, Li L, Kanas G, Coalson J, Mowat F, Fryzek J, Kaye JA. Epidemiology of paediatric immune thrombocytopenia in the General Practice Research Database. British Journal of Haematology. 2010; Volume 149, Issue 6, 855-64.
- Saeidi S, Jaseb K, Asnafi AA, Rahim F, Pourmotahari F, Mardaniyan S, Yousefi H, Alghasi A, Shahjahani M, Saki N. Immune Thrombocytopenic Purpura in Children and Adults: A Comparative Retrospective Study in IRAN. Int J Hematol Oncol Stem Cell Res. 2014; Jul 1;8(3):30–36. Disponibil pe: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4305379/
- Ahmed I, Rajpurkar M, Thomas R, Chitlur M. Initial Lymphocyte Count and the Development of Persistent/Chronic Immune Thrombocytopenic Purpura. Pediatr Blood Cancer. 2010; 55:508-511.
- Kuhne T, Buchanan GR, Zimmerman S et al. A prospective comparative study of 2540 infants and children with newly diagnosed idiopathic thrombocytopenic purpura (ITP) from the Intercontinental childhood ITP Study Group. J Pediatr. 2003; 143:605.
- Robb LG, Tiedeman K. Idiopathic thrombocytopenic purpura: predictors of chronic disease. Arch Dis Child. 1990; May 65(5):502-6. Disponibil pe: https://www.ncbi.nlm.nih.gov/pubmed/2357088
- Makis A, Gkoutsias A, Palianopoulos T, Pappa E, Papapetrou E, Tsaousi C, Hatzimichael E, Chaliasos N. Prognostic Factors for Immune Thrombocytopenia Outcome in Greek Children: A Retrospective Single-Centered Analysis. Adv Hematol. 2017; 2017:7878605. Published online 2017 Dec 6. doi:10.1155/2017/7878605, disponibil pe: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5736937/
- Jung JY, A Rum O, Kim JK, Park M. Clinical course and prognostic factors of childhood immune thrombocytopenia: single center experience of 10 years. Korean J Pediatr. 2016; Aug;59(8):335-340. Published online 2016 Aug 24. doi: 10.3345/kjp.2016.59.8.335, disponibil pe: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5014913/
- El-Alfy M, Farid S, Maksoud A. Predictors of chronic idiopathic thrombocytopenic purpura. Pediatric Blood & Cancer. 2010; 54(7):959-962. doi: 10.1002/pbc.22481, disponibil pe: https://www.ncbi.nlm.nih.gov/ pubmed/20405514.
- Robb LG, Tiedeman K. Idiopathic thrombocytopenic purpura: predictors of chronic disease. Arch Dis Child. 1990; May 65(5):502-6. Disponibil pe: https://www.ncbi.nlm.nih.gov/pubmed/2357088.
- Deel MD, Kong M, Cross KP, Bertolone SJ. Absolute lymphocyte counts as prognostic indicators for immune thrombocytopenia outcomes in children. Pediatr Blood Cancer. 2013; Dec 60(12):1967-74. doi: 10.1002/ pbc.24628. Epub 2013 Aug 29.
- Akbayram S, Karaman K, Dogan M, Ustyol L, Garipardic M, Oner AF. Initial Lymphocyte Count as Prognostic Indicator for Childhood Immune Thrombocytopenia. Indian J Hematol Blood Transfus. 2017; Mar 33(1):93-96. Published online 2016 Mar 8. doi:10.1007/s12288-016-0664-0. Disponibil pe https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5280852/