Patients with diabetes are considered at high or very high cardiovascular risk, diabetes being considered as “coronary heart disease risk equivalent“. Coronary involvement is often multivascular, and atherosclerotic lesions are diffuse and enlarged in the coronary. Acute myocardial infarction may be manifested by nonspecific symptoms, and typical angina pain may be missed in 23-40% of cases due to diabetic neuropathy. The therapeutic attitude is the same as in the non-diabetic patient; optimal medical treatment and interventional therapy is indicated if the patient reaches the doctor in good time. In some situations (patients with DM and multivessel or complex CAD) better results are obtained by CAGB, and in other cases percutaneous angioplasty is preferred. Optimal medical treatment includes beta blockers, ACE-I/ ARBs, statins, antiplatelet and antithrombotic drugs. Renal function should be closely monitored, and insulin use is only indicated for blood glucose levels above 180 mg/dl.
Particularităţile infarctului miocardic acut la pacienţii diabetici
Particularities of acute myocardial infarction in patients with diabetes
First published: 26 mai 2018
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.123.3.2018.1744
Abstract
Rezumat
Pacienţii cu diabet zaharat sunt consideraţi de risc cardiovascular înalt sau foarte înalt, diabetul fiind asimilat ca risc cu boala cardiacă ischemică. Afectarea coronariană este adesea multivasculară, iar leziunile aterosclerotice sunt difuze şi extinse la nivelul coronarelor. Infarctul miocardic acut se poate manifesta prin simptome nespecifice, iar durerea anginoasă tipică poate lipsi în 23-40% din cazuri, din cauza neuropatiei diabetice. Atitudinea terapeutică este aceeaşi ca şi la pacientul nediabetic; se indică terapie medicamentoasă şi intervenţională, dacă pacientul ajunge în timp util la medic. În unele situaţii se obţin rezultate mai bune prin bypass aortocoronarian, iar în alte cazuri angioplastia percutană este de preferat. Tratamentul medicamentos include tratarea HTA, betablocante, IECA/BRA, tratarea dislipidemiei, hiperglicemiei, antiagregante plachetare. Funcţia renală trebuie monitorizată atent, iar utilizarea insulinei este indicată doar la valori ale glicemiei de peste 180 mg/dl.
Diabetul zaharat este factor de risc cardiovascular independent, evenimentele coronariene acute având o frecvenţă mult mai mare atât în rândul pacienţilor cu diabet zaharat de tip 2, cât şi al celor cu diabet zaharat de tip 1 sau chiar în cazul creşterii toleranţei la glucoză. Mortalitatea prin boli cardiovasculare este crescută de două ori la bărbaţii diabetici şi de 4-5 ori în cazul femeilor cu diabet. Riscul cardiovascular apare precoce, chiar la persoanele care au doar risc crescut de a dezvolta diabet (hiperglicemie à jeun, scăderea toleranţei la glucoză, diabet zaharat gestaţional şi rezistenţă la insulină euglicemică). Diabetul zaharat este considerat egal ca risc cu boala cardiacă ichemică; nu există un scor de risc general valabil care să poată cuantifica riscul de evenimente cardiovasculare la pacientul diabetic, scorurile elaborate fiind aplicabile pe populaţii restrânse. Ateroscleroza coronariană şi ateroscleroza cerebrală şi cea periferică sunt responsabile de aproximativ 80% din cauzele de deces şi de 75% din cauzele de spitalizare a pacientului cu diabet zaharat. Asocierea dintre diabet şi boala coronariană poate fi explicată prin multiple mecanisme(1).
1. Dislipidemia este factor comun, în ambele situaţii întâlnind un profil dislipidemic intens aterogen. În diabetul zaharat, sinteza de HDL-colesterol este scăzută şi, în plus, sunt studii care au dovedit că în diabet adesea lipseşte efectul protector al HDL; creşte LDL-colesterolul de tip particule mici şi dense, cresc lipoproteinele, există sinteză de ApoB crescută, iar trigliceridele sunt, de asemenea, semnificativ crescute în majoritatea cazurilor. Particulele mici şi dense de LDL sunt mai expuse la oxidare şi joacă un rol important în aterogeneză.
2. Disfuncţia endotelială poate fi prezentă încă din stadiul preclinic de diabet şi depinde atât de gradul alterării metabolismului glicemic, cât şi de durata manifestărilor diabetului zaharat(2). Celulele progenitoare endoteliale (celule circulante derivate din măduva hematogenă, cu rol în repararea endotelială) sunt reduse ca număr şi ca funcţie la pacientul diabetic. Pentru a evidenţia disfuncţia endotelială se poate măsura albuminuria, capilarele renale fiind frecvent primul sediu la nivelul cărora se manifestă. Microalbuminuria reprezintă ea însăşi un factor de risc independent de boală cardiovasculară şi de mortalitate cardiovasculară. De aceea, identificarea şi cuantificarea albuminuriei nu reprezintă doar un semn de afectare renală, ci şi un indicator al afectării endoteliale la pacientul diabetic.
3. Rezistenţa crescută a receptorilor periferici la insulină şi hiperglicemia determină glicozilarea neenzimatică a proteinelor şi lipidelor şi creşterea stresului oxidativ, ceea ce duce la scăderea catabolismului LDL şi VLDL, la creşterea catabolismului HDL, accelerând patogeneza aterosclerozei în general şi în mod particular la nivelul coronarelor. Consecinţa glicozilării enzimatice şi neenzimatice a structurilor miocardice este miocardopatia dismetabolică.
4. Statusul protrombotic, care se explică prin creşterea concentraţiilor unor factori de coagulare (factor von Wilebrand, fibrinogen, factor VII, factor VIII şi inhibitor al activatorului plasminogenului), contribuie, de asemenea, la creşterea incidenţei evenimentelor coronariene la pacientul diabetic. Hiperreactivitatea plachetară, determinată de modificările homeostaziei plachetare a calciului, anomalii ale citoscheletului şi secreţia crescută de factori procoagulanţi explică riscul crescut de fenomene trombotice pe care pacienţii cu diabet îl prezintă.
5. Inflamaţia vasculară este prezentă la pacientul diabetic (cresc reactanţii de fază acută − proteina C reactivă) şi are un rol important în progresia aterosclerozei şi în instabilitatea plăcii de aterom. Este dovedit rolul statinelor în scăderea inflamaţiei şi stabilizarea plăcilor de aterom, atât prin cercetări invazive ale plăcilor de aterom, cât şi prin reducerea markerilor de inflamaţie sub acţiunea statinelor.
6. Sexul feminin reprezintă un factor de risc adiţional şi în cazul pacienţilor diabetici, menţinându-se o diferenţă în sensul defavorizării persoanelor de risc feminin, care se pare că vor avea risc mai crescut de boli cardiovasculare faţă de bărbaţii cu diabet.
7. Factorii obişnuiţi de risc cardiovascular (fumatul, obezitatea, sedentarismul, stresul, HTA, situaţia economico-socială, gradul de educaţie) sunt comuni diabetului şi bolilor coronariene, astfel încât modificările vasculare vor apărea mai precoce şi în teritorii mai extinse. Creşterea în greutate este importantă în diabetul zaharat, fiind mai accentuată în cazul femeilor, care odată cu instalarea menopauzei suferă modificări importante în profilul hormonal, cu creşterea consecutivă a riscului cardiovascular. De aceea, ghidurile recomandă atenţie deosebită şi aplicarea măsurilor preventive la femeile cu tulburări ale metabolismului glucozei.
În diabetul zaharat întâlnim, astfel, macroangiopatie cu afectarea aterosclerotică a coronarelor şi vaselor mari şi microangiopatie cu afectarea arterelor cu diametrul sub 10 mm. Neuropatia diabetică vegetativă (afectarea sistemului nervos simpatic şi parasimpatic) explică lipsa frecventă a durerii din infarct la pacienţii diabetici, precum şi simptomele nespecifice.
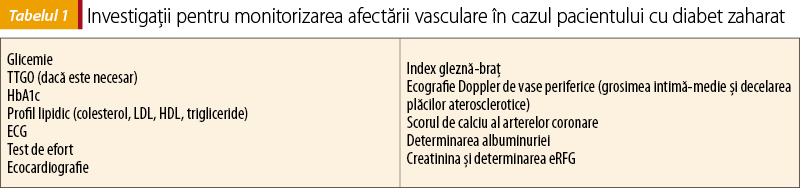
Medicul de familie este cel care, alături de medicul diabetolog, efectuează monitorizarea a pacienţilor cu diabet zaharat, atât clinic (măsurarea greutăţii, IMC, a circumferinţei abdominale, examen cord şi vase periferice), cât şi paraclinic. Investigaţiile pentru monitorizarea afectării vasculare în cazul pacientului cu diabet zaharat sunt enumerate în tabelul 1.
Infarctul miocardic la pacientul diabetic este frecvent silenţios şi este dovedit faptul că apare de aproximativ trei ori mai frecvent decât la persoanele nediabetice. Infarctul apare la vârste mai tinere cu două-trei decade faţă de nediabetici, iar riscul de deces atât în faza acută, cât şi pe termen lung este crescut de 2-3 ori faţă de persoanele nediabetice(3). La coronarografie se identifică frecvent afectare multivasculară, extinsă, iar leziunile identificate au arătat o distribuţie difuză a modificărilor aterosclerotice la aceste persoane.
Studiile au arătat că numărul de vase afectate reprezintă un predictor independent de morbi-mortalitate cardiovasculară. La pacienţii cu diabet zaharat adesea se dezvoltă, printr-un mecanism încă neclar, o circulaţie colaterală ca mecanism cardioprotector. Pot exista totuşi diferenţe morfologice între plăcile ateromatoase la diabetici faţă de nediabetici, uneori o tendinţă la necrozare centrală a plăcii şi calcificare, plăcile devenind astfel vulnerabile, putându-se rupe cu uşurinţă.
De asemenea, procesul de vindecare după ruperea plăcii este afectat în sens negativ. Deşi pacienţii cu diabet au risc crescut de complicaţii şi mortalitate post-infarct, alegerea tratamentului antitrombotic sau terapia de reperfuzie se face ca şi în cazul pacienţilor nediabetici, conform ghidurilor, dar şi ţinând seama de particularităţile pacienţilor (anatomia coronarelor, tipul leziunilor şi extinderea lor, starea vaselor coronare, prezenţa altor factori de risc şi comorbidităţi, inclusiv riscul de sângerare sau de retrombozare).
Durerea anginoasă este atipică sau poate lipsi (23-40% din cazuri) la pacientul diabetic, ceea ce determină prezentarea tardivă la medic. Lipsa frecventă a durerii se explică prin neuropatia vegetativă, care este întâlnită la mulţi pacienţi diabetici şi care determină denervare senzitivă. Putem întâlni însă alte simptome asociate, unele dintre ele fiind mai puţin tipice: tulburări de ritm, insuficienţă cardiacă, dispnee brusc instalată, senzaţie de slăbiciune, greaţă şi vărsături. De asemenea, la pacienţii cu leziuni aterosclerotice cerebrale pot apărea manifestări neurologice datorate scăderii debitului cardiac. Unii pacienţi pot prezenta sincopă, manifestări psihotice, confuzie, embolii arteriale periferice sau dureri atipice toracice. ECG-ul poate evidenţia infarct cu sau fără denivelare de segment ST, mai frecvent infarctul la pacientul diabetic fiind transmural, întins. Tromboza vaselor coronariene este întâlnită de două ori mai frecvent decât la nediabetici, iar ruptura de miocard, de asemenea, poate fi mai frecventă. HTA este adesea simptom asociat şi are valori mai ridicate la pacientul cu diabet. Infarctul miocardic poate îmbrăca forme mai severe, complicându-se cu şoc cardiogen, anevrism de ventricul stâng şi rupturi de cord. Studiile au identificat la aproximativ 20-30% din pacienţii cu NSTEMI prezenţa diabetului zaharat şi la un procent asemănător toleranţă alterată la glucoză(3). La aceşti pacienţi studiile au demonstrat faptul că terapia invazivă a fost asociată cu rezultate superioare terapiei conservatoare (studiul FRISC-2, TACTICS-TIMI 18).
Terapia sindroamelor coronariene acute fără supradenivelare de ST (NSTEMI) la pacientul diabetic include abordare agresivă medicamentoasă combinată cu terapie intervenţională; beneficiul terapeutic a fost cel puţin la fel de mare ca la pacienţii nediabetici, unele studii arătând rezultate chiar mai bune decât la nediabetici. De aceea, ghidurile recomandă ca tratamentul invaziv să fie aplicat cât mai precoce în NSTEMI.
Pacienţii diabetici cu sindrom coronarian cu supradenivelare de segment ST se prezintă în general tardiv la medic din cauza simptomelor atipice; ei pot prezenta instabilitate hemodinamică sau disfuncţie de organ. În aceste situaţii, revascularizarea este întârziată prin neprezentare la medic în timp util, iar din acest motiv, studiile au dovedit un beneficiu comparabil al fibrinolizei cu angioplastia(3). Dacă pacientul cu STEMI se prezintă însă în timp util, se recomandă angioplastia primară.
Revascularizarea coronariană la pacienţii cu diabet zaharat este de multe ori dificilă deoarece există frecvent afectare difuză şi extinsă a vaselor epicardice. PCI (intervenţia coronariană percutană) este recomandată în cazul STEMI dacă se poate practica în timp util, ea dovedindu-se superioară fibrinolizei la pacientul diabetic.
În unele situaţii, revascularizarea miocardică la pacienţii cu diabet zaharat nu a îmbunătăţit prognosticul pe termen lung faţă de tratamentul medicamentos optimal. În cazul în care leziunile ateromatoase sunt extinse şi difuze, de multe ori rezultatele by-pass-ului aortocoronarian (ghidul recomandă folosirea arterelor mamare interne) pot fi superioare angioplastiei, astfel încât se recomandă recurgerea la by-pass aortocoronarian la pacienţii cu diabet zaharat şi boală coronariană multivasculară sau complexă cu scor SINTAX ≥22(3).
În cazul bolii coronariene mai puţin complexe cu scor SINTAX ≤22, PCI este alternativa de luat în considerare şi sunt de preferat stenturi de ultimă generaţie DES, faţă de BMS, pentru a scădea riscul de restenozare a vasului. Multe studii au evidenţiat faptul că se obţin rezultate mai bune după by-pass decât după angioplastie la pacienţii diabetici cu afectare multicoronariană, mortalitatea fiind mai redusă şi rata de revascularizare repetată după PCI fiind mai mare. Oprirea medicaţiei antidiabetice înainte de intervenţia de revascularizaţie este o problemă care necesită încă studii, dar ghidurile recomandă întreruperea medicaţiei (metformin) la pacienţii care au suferit deteriorare a funcţiei renale după angiografia coronariană(4,3). Decizia tipului de intervenţie aparţine îi medicului intervenţionist, care în funcţie de anatomia coronarelor şi de gradul de extindere a leziunilor va stabili atitudinea terapeutică.
Terapia antitrombotică se administrează precoce, ca în toate cazurile, atât în STEMI, cât şi în NSTEMI, inhibitorii receptorilor P2Y12 (prasugrel, ticagrelol) având dovezi de superioritate faţă de clopidogrel la pacienţii diabetici (studiul PLATO). Terapia anticoagulantă în faza acută include heparina nefracţionată, enoxaparina, bivalirudina sau fondaparinux – cu excepţia pacienţilor care fac PCI.
De asemenea, se recomandă evaluarea statusului glicemic la toţi pacienţii cu infarct miocardic şi monitorizarea acestuia, deoarece infarctul se asociază cu valori crescute ale glicemiei şi la nediabetici, dar în special la pacienţii cu diabet zaharat. Controlul valorilor glicemice în faza acută a infarctului miocardic se face prin administrare de insulină doar atunci când valorile glicemiei depăşesc 180 mg/dl, ţinta terapeutică fiind aleasă în funcţie de vârstă şi de comorbidităţile pacientului(3), astfel încât să se evite episoadele de hipoglicemie. De aceea, nu este recomandat un control cu valori scăzute ale glicemiei la pacienţii cu diabet zaharat şi IMA, din cauza pericolului de hipoglicemie (glicemie <70 mg/ml), ce poate accentua ischemia miocardică(4). Un control mai riguros al glicemiei se recomandă în cazul pacienţilor cu diabet vechi, boală cardiovasculară avansată şi comorbidităţi(4). De asemenea, se recomandă evaluarea funcţiei renale, în special la pacienţii aflaţi în tratament cu metformin sau cu inhibitori de SGLT2 (cotransportor 2 de sodiu-glucoză) şi monitorizarea eRFG cel puţin trei zile după efectuarea coronarografiei(4). Pacienţii diabetici supuşi revascularizării prin PCI sau CAGB au risc mai mare de afectare renală decât pacienţii fără diabet(5).
Mortalitatea intraspitalicească post-infarct este mai crescută în cazul pacienţilor cu diabet zaharat, ca şi mortalitatea în prima lună sau la distanţă. Diabetul zaharat a fost considerat în unele studii (OASIS) ca predictor independent pentru mortalitatea la doi ani în infarctul miocardic acut. Post-infarct la distanţă, obiectivele tratamentului cronic la pacientul cu diabet zaharat sunt următoarele:
1. Tratarea HTA pentru atingerea valorilor-ţintă de 140/85 mmHg sau 130/80 în cazul asocierii nefropatiei cu albuminurie. Sunt indicaţi IECA sau BRA, care conferă protecţie cardiovasculară şi renovasculară. Tratamentul se începe chiar în spital, în timpul episodului acut, cu titrarea dozelor până la atingerea dozei terapeutice. IECA/BRA sunt recomandaţi pacienţilor cu diabet zaharat şi HTA, diabet zaharat şi insuficienţă cardiacă cu FE<40%, diabet zaharat şi infarct miocardic cu supradenivelare, diabet zaharat şi boală cronică de rinichi(4). Se contraindică asocierea dintre un IECA şi un BRA, din cauza posibilităţii de deteriorare a funcţiei renale(6).
2. Betablocantele vor fi utilizate în toate situaţiile în care nu există contraindicaţie, având dovezi clare de reducere a morbidităţii şi mortalităţii prin evenimente cardiovasculare; scad riscul de reinfarctizare, moarte subită şi aritmii ventriculare. Deşi se cunosc efectele metabolice negative ale betablocantelor (hiperglicemie, hiperlipemie), efectul benefic depăşeşte riscurile şi sunt agenţi terapeutici pe care îi vom regăsi în schema de tratament al pacienţilor cu diabet zaharat şi IMA. Utilizarea betablocantelor selective metabolic neutre reprezintă un avantaj la pacientul diabetic. Dacă există intoleranţă sau contraindicaţie la betablocante, sau dacă pacientul prezintă simptome de angină, frecvenţă cardiacă necontrolată sau insuficienţă cardiacă sub terapia betablocantă, se poate utiliza ivabradina dacă frecvenţa ventriculară >70/min şi dacă nu există pericol de fibrilaţie atrială(4).
3. Tratarea dislipidemiei are aceleaşi valori-ţintă ca la orice pacient cu boală cardiovasculară, şi anume valori ale LDL <70 mg/dl (1,8 mmol/L) sau reducerea LDL cu cel puţin 50% din valoarea iniţială. Se utilizează statine (atrovastatina sau rosuvastatina) în doze maxime tolerate, iar în cazurile în care nu se pot atinge ţintele terapeutice cu statine folosite în doza maximă tolerată se poate asocia ezetimib 10 mg/zi. Sunt studii care au arătat că asocierea de statine cu ezetimibe este mai benefică la pacientul diabetic decât la nediabetici, scăzând riscul rezidual de deces prin eveniment coronarian acut(7). Beneficiul utilizării statinelor la pacienţii cu boală coronariană depăşeşte posibilele reacţii ale statinelor. Este necesară monitorizarea transaminazelor şi creatinkinazei, fără a întrerupe terapia dacă nu sunt valori ale transaminazelor crescute de peste trei ori normalul, semne clinice de afectare musculară şi valori crescute ale CK.
4. Control glicemic cu ţinta HbA1c <7%, considerată ţintă suficientă la pacientul cu diabet vechi şi sindrom coronarian acut; uneori, ţinta poate fi HbA1c sub 6,5%, în funcţie de particularităţile pacientului (vârstă, vechimea diabetului, comorbidităţi). Nu este demonstrat efectul benefic al controlului agresiv al profilului glicemic la pacientul cu sindrom coronarian acut; hipoglicemia poate creşte riscul de aritmii cardiace şi de evenimente cardiovasculare(6). Metforminul este utilizat ca primă linie de tratament la pacienţii care nu prezintă afectarea funcţiei renale(4), deşi există studii care au arătat că nu există o corelaţie între mărimea zonei infarctizate şi utilizarea metforminului(9). Pioglitazonele folosite la pacientul diabetic pot reduce evenimentele cardiovasculare şi cerebrovasculare fatale, dar pot determina retenţie edematoasă şi astfel să agraveze o insuficienţă cardiacă. De aceea, vor fi evitate în cazul în care sindroamele coronariene se însoţesc de deteriorarea fracţiei de ejecţie şi congestie vasculară. Există studii care au arătat că derivaţii de sulfoniluree pot să agraveze prognosticul pacientului diabetic cu infarct. Terapia diabetului zaharat trebuie să fie ajustată de către medicul diabetolog, atât în timpul evenimentului acut, în perioada imediată coronarografiei, cât şi ulterior la distanţă de eveniment.
5. Antiagregantele plachetare sunt utilizate la toţi pacienţii cu diabet zaharat şi boală coronariană. Acidul acetilsalicilic (75 mg/zi) este utilizat de rutină ca prevenţie secundară la pacientul diabetic, clopidogrelul fiind utilizat doar ca alternativă în cazul intoleranţei dovedite la acid acetilsalicilic. Pacienţilor diabetici care au avut un sindrom coronarian acut li se recomandă (I A) asocierea la aspirină de inhibitori ai receptorilor P2Y12 plachetari timp de un an(4). Dubla terapie antiplachetară are indicaţie la pacientul diabetic şi aceeaşi durată ca şi la pacientul nediabetic cu sindrom coronarian acut. Durata dublei antiagregări este aceeaşi la femei şi la bărbaţi; ea poate fi prelungită peste 12 luni în cazul antecedentelor de stenoză de stent, al asocierii bolii coronariene cu boala arterială periferică de membre inferioare. Stabilirea dublei agregări nu diferă la pacienţii diabetici faţă de cei nediabetici şi precizarea duratei acesteia se face ţinând cont de patologia pacientului şi de tipul de stent implantat. Pacienţii diabetici cărora li se practică PCIvor primi, de asemenea, prasugrel sau ticagrelol o perioadă de timp care variază cu tipul stentului utilizat. Pacienţii care nu sunt supuşi intervenţiei de revascularizare şi nu prezintă risc de sângerare vor primi dubla terapie antiagregantă (acid acetilsalicilic şi ticagrelol) între 12 şi 36 de luni(8).
6. Abandonarea definitivă a fumatului, utilizând medicaţia, alături de consiliere.
7. Scădere în greutate şi menţinere (IMC=20-25 kg/cm2).
8. Dieta adaptată profilului metabolic şi cardiovascular (hipocalorică la obezi, hipoglicemică, hipolidică, cu evitarea grăsimilor saturate de tip trans), aport de fibre alimentare 40 g/zi. Dieta de tip mediteraneean este considerată benefică. Nu există beneficiu al dietei hiperproteice la pacientul cu diabet zaharat, mai cu seamă la cei care au şi afectare a funcţiei renale (doza recomandată de proteine este 10-20% din consumul energetic total)(5). Dieta trebuie să cuprindă fructe, legume şi cereale integrale. Se recomandă limitarea consumului de alcool; consumul de cafea este permis, dar se va evita cafeaua fiartă, nefiltrată (determină creşterea LDL). Nu se recomandă utilizarea de suplimente alimentare sau vitamine (de tip vitamine C, E) la pacienţii cu diabet zaharat şi boală cardiovasculară(4).
9. Exerciţiul fizic moderat se recomandă atât ca prevenţie a diabetului zaharat, dar şi ca prevenţie primară şi secundară în boli cardiovasculare. Se recomandă exerciţii de tip aerobic şi de rezistenţă.
În concluzie, trebuie avut în vedere faptul că pacientul cu diabet zaharat se află la risc cardiovascular foarte înalt şi înalt, el fiind expus evenimentelor coronariene acute de 2-3 ori mai frecvent decât cei fără diabet. Medicul de familie este cel care, prin măsurile ce determină schimbarea stilului de viaţă şi utilizând agenţi terapeutici, poate contribui la influenţarea prognosticului pe termen scurt şi lung. Pacienţii cu diabet pot face infarct fără durere sau cu simptome nespecifice şi vor fi trataţi în mod asemănător cu pacienţii nediabetici, medicamentos şi intervenţional, în funcţie de anumite particularităţi, iar rezultatele pot fi cel puţin la fel de bune ca în cazul celor fără diabet.
Conflict of interests: The author declares no conflict of interests.
Bibliografie
- Silişte RN et al. Particularităţile bolii coronariene la pacienţii cu diabet zaharat. Medicina Internă. 2014 feb, nr. 1.
- Vintilă V, Vintilă AM, Cinteză M, Vinereanu D. Modificarea rigidităţii arteriale în timp la pacienţii diabetici. Medicina Internă. 2013; vol. 10, issue 4, 7-15.
- Ghidul ESC/EACTS 2014 de revascularizare miocardică. Romanian Journal of Cardiology. 2015; 25(4).
- Acute Myocardial Infarction in patients presenting with ST-segment elevation (Management of). 2017 Jan; 39(2).
- Lars R, Peter JG. Ghidul ESC de diabet, prediabet şi boli cardiovasculare, realizat în colaborare cu Asociaţia Europeană de Studiu al Diabetului. Eur Heart Journal. 2013 vol 23, Supplement D.
- Fagard R, Mancia G. Ghidul ESH/ESC pentru managementul hipertensiunii arteriale. Eur Heart J. 2013; 34.
- Hong N, Lee YH, Tsujita K, et al. Comparison of the Effects of Ezetimibe-Statin Combination Therapy on Major Adverse Cardiovascular Events in Patients with and without Diabetes: A Meta-Analysis. Endocrinol Metab (Seoul). 2018; May 4.
- Robert GD, Graham TM. Intensive Glycemic Control in the ACCORD and ADVANCE Trials. N Engl J Med. 2008; June 12; 358 (24): 2630-3633.
- Basnet S, Kozikowski A, Makaryus AN, et al. Metformin and Myocardial Injury in Patients with Diabetes and ST-Segment Elevation Myocardial Infarction: A Propensity Score Matched Analysis. J Am Heart Assoc. 2015; Oct; 4(10).
- Valgimigli M et al. 2017 ESC focused update on dual antiplatelet therapy in coronary artery disease developed in collaboration with EACTS: The Task Force for dual antiplatelet therapy in coronary artery disease of the ESC and of the EACTS. European Heart Journal. 2018; January 14; 39(3): 213-260.
- Klamann A, Sarfert P, Launhardt V, et al. Myocardial infarction in diabetic vs. nondiabetic subjects. Survival and infarct size following therapy with sulfonylureas (glibenclamide). European Heart Journal. 2000; Feb; 21(3): 220-229.
Articole din ediţiile anterioare
Piciorul diabetic – complicaţie invalidantă a diabetului zaharat
Piciorul diabetic reprezintă una dintre complicaţiile frecvente ale diabetului zaharat. Riscul pacienţilor diabetici de a face o ulceraţie sau de a...
Diabetul zaharat şi riscul apariţiei bolilor cardiovasculare la pacienţii hipertensivi
Din punct de vedere fiziopatologic, diabetul zaharat este de două tipuri: * tipul 1, insulinodependent, de natură autoimună, specific copiilor în ...
Încărcătura glicemică a alimentaţiei şi importanţa ei pentru pacientul cu diabet zaharat
Indicele glicemic este un instrument cu ajutorul căruia putem controla procesul reducerii greutăţii până la o valoare acceptabilă, dar totodată est...
Importanţa depistării precoce a deteriorării ușoare a funcţiei cognitive la pacienţii cu diabet zaharat
Pacienții diagnosticați cu deteriorare ușoară a funcției cognitive prezintă o alterare minimă a acesteia și un risc crescut de evoluție spre demenț...