Sindromul Mirror - prezentare de caz şi aspecte din literatura de specialitate
Mirror syndrome - case report and review of the literature
Abstract
Introduction. Mirror syndrome (Ballantynes syndrome) refers to the presence of maternal edema (including anasarca and polyserosities) that mirrors the presence of fetal and placental hydrops. It is usually associated with nonimmune fetal hydrops, but it is also described in the immune-mediated response. The pathogenesis is unknown. One hypothesis is that the hydrophobic placenta causes systemic inflammatory response as a result of the release of placental molecules into the maternal circulation.Case presentation. We present the case of patient B.C., 22-years-old, who came at the emergency room of Bucur Maternity for systematized uterine contractions. The admission diagnosis was IIP pregnancy without any type of prenatal care. The maternal clinical examination revealed lower limps edema. At 30 minutes from admission the patient spontaneously delivered a female fetus, 3710 g and 1 Apgar score. The clinical examination of the fetus revealed the presence of generalized fetal edema. The evolution of the fetus was unfavorable, with exitus at 45 minutes postpartum. The anatomo-pathological evaluation confirmed the presence of fetal polyserosity. The maternal evolution was slowly favorable, with the HELLP syndrome that required intensive care. Anti-D antibody titer at 12 hours postpartum was D 1/2156. The patient was discharged 10 days after the admission.
Conclusions. The peculiarity of this case is a pregnancy without prenatal care, complicated with HELLP syndrome, with the delivery of a fetus with generalized edema, in the context of immune-mediated Mirror syndrome.
Keywords
hydropssidrom HELLPanti-D antibodiesRezumat
Introducere. Sindromul Mirror (sindromul Ballantynes) se referă la prezenţa edemelor materne (incluzând anasarcă şi poliserozite) care reflectă „în oglindă” prezenţa hidropsului fetal şi placentar. De obicei, este asociat cu hidropsul fetal non-imun, dar este descris şi în cel mediat imunologic. Patogenia este necunoscută. O ipoteză este că placenta hidropică induce răspuns inflamator sistemic, ca rezultat al eliberării moleculelor placentare în torentul sangvin matern.Prezentare de caz. Prezentăm cazul pacientei B.C., în vârstă de 22 de ani, care s-a prezentat de urgenţă la camera de gardă a Maternităţii Bucur pentru contracţii uterine sistematizate. Din anamneză a rezultat diagnosticul de IIP, sarcină la termen, fără dispensarizare prenatală. Examenul clinic matern a evidenţiat edeme gambiere. La 30 de minute de la internare, pacienta a născut spontan un făt de sex feminin, 3710 g, IA-1. Examinarea clinică a fătului a evidenţiat prezenţa edemelor generalizate fetale. Evoluţia fătului a fost nefavorabilă, cu exitus la 45 de minute post-partum. Evaluarea anatomopatologică a confirmat prezenţa poliserozitei fetale. Evoluţia maternă a fost lent favorabilă, cu instalarea sindromului HELLP, care a necesitat terapie intensivă. Titrul de anticorpi anti-D efectuat la 12 ore post-partum a fost de D 1/2156. Externarea s-a realizat la 10 zile de la naştere.
Concluzii. Particularitatea acestui caz este prezenţa unei sarcini neinvestigate, complicată cu sindrom HELLP, cu naşterea unui făt cu anasarcă, în contextul sindromului Mirror mediat imunologic.
Cuvinte Cheie
hidropssindrom HELLPanticorpi anti-DIntroducere
Sindromul Mirror (numit şi sindrom Ballantynes) se referă la o stare de edem matern generalizat, adesea cu implicare pulmonară, care „reflectă” edemul fătului şi al placentei hidropice. Deşi este asociat de obicei cu hidrops fetal non-imun, poate apărea şi în cazul hidropsului mediat imunologic. Patogeneza nu este cunoscută. O ipoteză este că placenta hidropică induce un răspuns inflamator sistemic, ca urmare a eliberării moleculelor trofoblastice în sângele matern(1). Alţi autori au afirmat că placenta hidropică poate creşte producţia de factori angiogenici de tipul fms-like tyrosine kinase (sFlt1), care reprezintă un mediator important al anomaliilor endoteliale şi vasculare materne în preeclampsie(2).
Prezentare de caz
Prezentăm cazul pacientei B.C., în vârstă de 22 de ani, care s-a prezentat de urgenţă la camera de gardă a Maternităţii Bucur pentru contracţii uterine sistematizate la 2 minute. Din anamneză a rezultat diagnosticul de IIG IIP, sarcină de 40 de săptămâni, făt viu, prezentaţie craniană OIS, MR de 2 ore. Examenul clinic genital a evidenţiat dilataţia orificiului uterin de 7-8 cm, cu craniul fetal aplicat OIS, MR. Din anamneza pacientei am reţinut că nu a beneficiat de dispensarizare prenatală. Nu a fost luată în evidenţă de medicul de familie sau de specialistul obstetrician, nu a realizat consultaţii periodice, analize sangvine standard, ecografii sau morfologii fetale. Examenul clinic matern a evidenţiat edeme gambiere. TA la internare a fost 130/60 mmHg, AV de 78 bătăi/minut.
La 30 de minute de la internare, pacienta a născut spontan un făt de sex feminin, 3710 g, scor Apgar IA-1. Examinarea clinică a fătului a evidenţiat prezenţa edemelor generalizate fetale. Evoluţia fătului a fost nefavorabilă, cu exitus la 45 de minute post-partum. Evaluarea anatomopatologică fetală a confirmat prezenţa poliserozitei fetale (edeme la nivelul ţesutului cutanat, lichid de ascită, pleurezie şi pericardită) - figurile 1 şi 2.
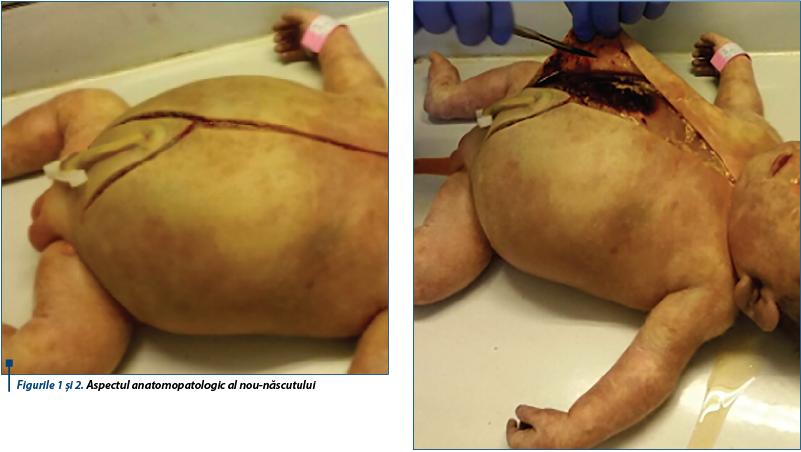
Evoluţia maternă a fost lent favorabilă, cu instalarea sindromului HELLP imediat în post-partum. Conduita a necesitat mijloace de terapie intensivă. Titrul de anticorpi anti-D efectuat la 12 ore post-partum a fost de D 1/2156. Externarea s-a realizat la 10 zile de la naştere, cu evoluţie ulterioară favorabilă.
Discuţii
Incidenţa hidropsului fetal non-imun variază de la 1/1500 la 1/3800 naşteri(3). Aceste limite extinse ale incidenţei se justifică prin diferenţele dintre definiţii, populaţii, corectitudinea evaluării şi dacă au fost incluse în studii cazurile(4). În 60% până la 85% dintre cazuri, cauza hidropsului fetal poate fi determinată prenatal sau postnatal(5).
Diagnosticul de hidrops fetal se bazează pe prezenţa a două sau mai multe dintre următoarele constatări la ecografia obstetricală: edemul pielii, efuziune pleurală, efuziunea pericardică şi ascita(6). Anemia fetală severă se asociază la 10% până la 27% cazurilor de hidrops. Aceasta se poate datora unei varietăţi a cauzelor, incluzând hemoragia, hemoliza, producţia defectuoasă de hematii şi producerea de hemoglobine anormale. Mecanismul pentru hidrops este considerat a fi insuficienţa cardiacă pe baza unei volemii crescute(7). O atitudine adecvată este evaluarea ecografică antenatală a fătului şi a eventualelor malformaţii, inclusiv toracice sau pulmonare(8,9).
Sindromul Mirror poate surveni oricând în timpul perioadei prenatale şi poate persista după naştere(10). Se poate remarca o creştere rapidă în greutate a mamei, cu accentuarea edemului periferic, cu dispnee sau cu manifestări clinice sugestive pentru preeclampsie, deseori de formă severă. Spre deosebire de preeclampsia neasociată sindromului Mirror, hematocritul maternal este adesea scăzut (hemodiluţie), şi nu crescut (hemoconcentraţia), volumul lichidului amniotic este ridicat (polihidramnios), mai degrabă decât oligohidramnios, iar fătul prezintă întotdeauna semne de hidrops(11,12). O revizuire sistematică a rapoartelor privind sindromul Mirror a evidenţiat faptul că semnele-cheie materne au fost edemul (80-100%), hipertensiunea (57-78%) şi proteinuria (20-56%), iar rata globală a mortalităţii intrauterine a fost de 56%. Complicaţiile materne severe, cum ar fi edemul pulmonar, au apărut în 21% dintre cazuri(13).
O metaanaliză pe această temă a realizat o evaluare atentă a bazei de date PubMed până în decembrie 2008 (în engleză, franceză şi germană) fără restricţii ale datei publicării sau jurnalului, utilizând următoarele cuvinte-cheie: sindromul Ballantyne, sindromul Mirror, sindromul hidrops matern, preeclampsia. Cazurile raportate au fost considerate eligibile atunci când s-au descris în mod clar criteriile fetale de hidrops, dar şi simptomele materne. Dintre cele 151 de publicaţii au fost identificate în total 56 de cazuri raportate, care au întrunit toate criteriile de includere. Sindromul Mirror a fost asociat cu izoimunizarea Rhesus (29%), sindromul transfuzor-transfuzat la sarcinile gemelare monocorionice (TTTS) (18%), infecţia virală (16%) şi malformaţii fetale, tumorile fetale sau placentare (37,5%). Vârsta gestaţională de diagnostic a variat de la 22,5 la 27,8 săptămâni de gestaţie. Semnele materne definitorii au fost edemul (80-100%), hipertensiunea (57-78%) şi proteinuria (20-56%). Rata generală a mortalităţii intrauterine a fost de 56%. Complicaţiile materne, inclusiv edemul pulmonar, au apărut la 21,4% din cazuri. Simptomele materne au dispărut la 4,8-13,5 zile după naştere(14).
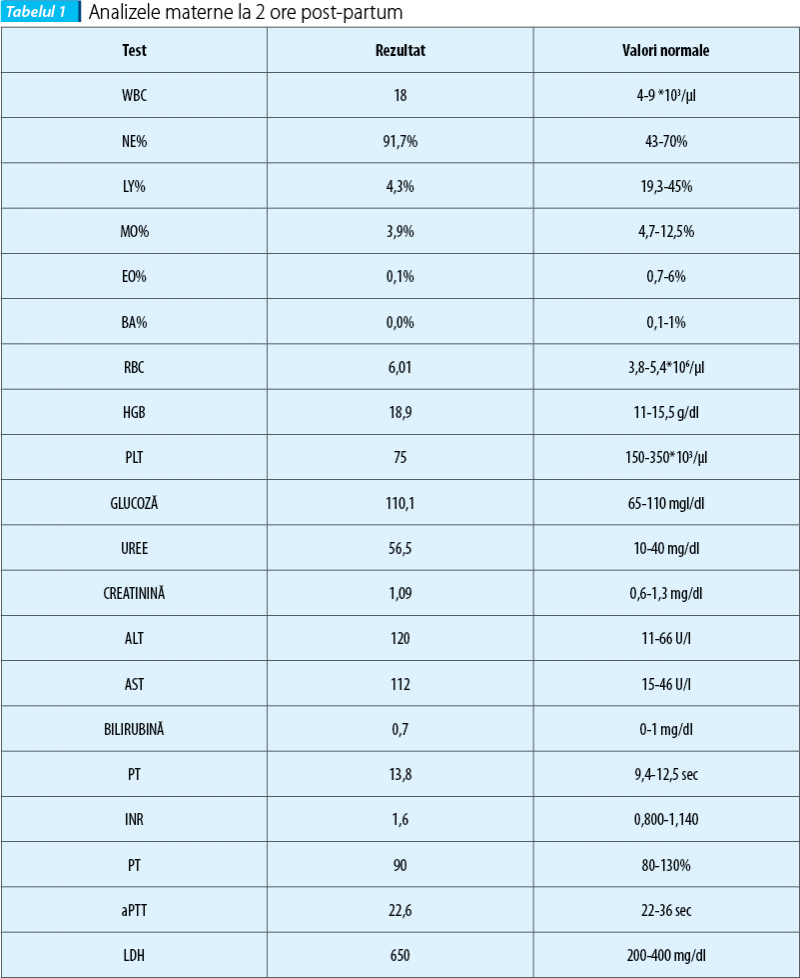
HELLP este un acronim care se referă la un sindrom caracterizat prin hemoliză, cu un frotiu sangvin microangiopatic, enzime hepatice crescute şi un număr redus de trombocite(15). Reprezintă deseori o formă severă de preeclampsie, dar relaţia dintre cele două tulburări rămâne controversată. 15% până la 20% dintre pacientele cu sindrom HELLP nu au hipertensiune anterioară sau proteinurie, determinând unele autorităţi în domeniu(16) să creadă că HELLP este o tulburare separată de preeclampsie(17). Atât preeclampsia cu caracteristici severe, cât şi sindromul HELLP pot fi asociate cu manifestări hepatice grave, incluzând infarctul, hemoragia şi ruptura hepatică(18).
Un istoric anterior de preeclampsie sau HELLP este un factor de risc pentru sindromul HELLP. Surorile şi descendenţii femeilor cu antecedente de sindrom HELLP prezintă, de asemenea, un risc crescut de apariţie a sindromului(19).
Au fost raportate mai multe variante genetice asociate cu un risc crescut de sindrom HELLP, dar nu au un rol în conduita clinică(20). Spre deosebire de preeclampsie, nuliparitatea nu este un factor de risc pentru HELLP, majoritatea pacientelor cu acest sindrom fiind multipare(21).
Concluzii
Particularitatea acestui caz este prezenţa unei sarcini neinvestigate, complicată cu sindrom HELLP, cu naşterea unui făt cu anasarcă, în contextul sindromului Mirror mediat imunologic.
Bibliografie
1. Redman CW, Sargent IL. Placental debris, oxidative stress and pre-eclampsia. Placenta 2000; 21:597.
2. Stepan H, Faber R. Elevated sFlt1 level and preeclampsia with parvovirus-induced hydrops. N Engl J Med 2006; 354:1857.
3. Sohan K, Carroll SG, De La Fuente S, et al. Analysis of outcome in hydrops fetalis in relation to gestational age at diagnosis, cause and treatment. Acta Obstet Gynecol Scand 2001; 80:726.
4. Carlson DE, Platt LD, Medearis AL, Horenstein J. Prognostic indicators of the resolution of nonimmune hydrops fetalis and survival of the fetus. Am J Obstet Gynecol 1990; 163:1785.
5. Bellini C, Hennekam RC, Fulcheri E, et al. Etiology of nonimmune hydrops fetalis: a systematic review. Am J Med Genet A 2009; 149A:844.
6. Graves GR, Baskett TF. Nonimmune hydrops fetalis: antenatal diagnosis and management. Am J Obstet Gynecol 1984; 148:563.
7. Forouzan I. Hydrops fetalis: recent advances. Obstet Gynecol Surv 1997; 52:130.
8. Brătilă E, Iacob G, Mehedinţu C, Bohîlţea R, Cîrstoiu M, Comandaşu DE, Mitran M, Berceanu C. Fetal pulmonary malformations – diagnosis and therapeutic conduct guidelines. Ginecologia.ro, 2016;4(14):22-7.
9. Cîrstoiu MM, Munteanu A, Stavarache I, Brătilă E, Berceanu C, Rădulescu L, Munteanu O, Vlădăreanu S. Ultrasound assessment – a key element in establishing the diagnosis of congenital infection. Ginecologia.ro, 2016;4(11):32-5.
10. Nakamura K, Itoh H, Sagawa N, et al. A case of peripartum cardiomyopathy with a transient increase of plasma interleukin-6 concentration occurred following mirror syndrome. J Perinat Med 2002; 30:426.
11. Vidaeff AC, Pschirrer ER, Mastrobattista JM, et al. Mirror syndrome. A case report. J Reprod Med 2002; 47:770.
12. van Selm M, Kanhai HH, Gravenhorst JB. Maternal hydrops syndrome: a review. Obstet Gynecol Surv 1991; 46:785.
13. Braun T, Brauer M, Fuchs I, et al. Mirror syndrome: a systematic review of fetal associated conditions, maternal presentation and perinatal outcome. Fetal Diagn Ther 2010; 27:191.
14. Braun T1, Brauer M, Fuchs I, Czernik C, Dudenhausen JW, Henrich W, Sarioglu N. Mirror syndrome: a systematic review of fetal associated conditions, maternal presentation and perinatal outcome. Fetal Diagn Ther. 2010;27(4):191-203.
15. Stone JH. HELLP syndrome: hemolysis, elevated liver enzymes, and low platelets. JAMA 1998; 280:559.
16. Sibai BM. The HELLP syndrome (hemolysis, elevated liver enzymes, and low platelets): much ado about nothing? Am J Obstet Gynecol 1990; 162:311
17. Reubinoff BE, Schenker JG. HELLP syndrome - a syndrome of hemolysis, elevated liver enzymes and low platelet count - complicating preeclampsia-eclampsia. Int J Gynaecol Obstet 1991; 36:95.
18. Sibai BM, Taslimi MM, el-Nazer A, et al. Maternal-perinatal outcome associated with the syndrome of hemolysis, elevated liver enzymes, and low platelets in severe preeclampsia-eclampsia. Am J Obstet Gynecol 1986; 155:501.
19. Lachmeijer AM, Arngrímsson R, Bastiaans EJ, et al. A genome-wide scan for preeclampsia in the Netherlands. Eur J Hum Genet 2001; 9:758.
20. Abildgaard U, Heimdal K. Pathogenesis of the syndrome of hemolysis, elevated liver enzymes, and low platelet count (HELLP): a review. Eur J Obstet Gynecol Reprod Biol 2013; 166:117.
21. Audibert F, Friedman SA, Frangieh AY, Sibai BM. Clinical utility of strict diagnostic criteria for the HELLP (hemolysis, elevated liver enzymes, and low platelets) syndrome. Am J Obstet Gynecol 1996;175:460.
