Diabetul gestaţional - efectele asupra mamei și copilului
Gestational diabetes - effects on mother and child
Abstract
Gestational diabetes affects a total of 3% to 9% of all pregnancies. It has an important impact on both the mother’s and the baby’s future, by exposing them at higher perinatal risks and by predicting long term chronic metabolic complications. It is believed that its effects are being transmitted across generations.Keywords
gestational diabeteseffects on mother and childmetabolic syndromemetabolic memoryRezumat
Diabetul gestațional afectează 3-9% din sarcini. Implicațiile acestuia pentru viitorul mamei și al copilului sunt uriașe, întrucât crește riscul complicațiilor perinatale. În același timp, prezice complicații metabolice tardive, cronice atât la mamă, cât și la copil, iar uneori efectele sale se fac resimțite pe parcursul mai multor generații.Cuvinte Cheie
diabet gestaționalefecte asupra mamei și copiluluisindrom metabolicmemorie metabolicăCe este diabetul gestațional?
Diabetul gestațional (DG) reprezintă, conform Asociației Americane de Diabet (ADA), diabetul diagnosticat în al doilea sau al treilea trimestru de sarcină la o gravidă fără istoric de diabet zaharat(1). Deși nu foarte bogată în simptome, efectele pe care această patologie le are asupra evoluției sarcinii, dar și a dezvoltării postnatale a copilului, impun un diagnostic corect și măsuri adecvate. DG afectează 3-9% din sarcini, cu incidențe crescute în anumite grupuri etnice, cum ar fi femeile din Polinezia, India, Australia sau femeile amerindiene(2). În 2012, prevalența diabetului gestațional în Franța era de 7,24%, în timp ce în SUA era de 15%, iar în Australia, de 13%(3).Primul caz din literatura de specialitate referitor la diabetul gestațional datează din 1824(4,5), când Bennewitz descrie cazul unei femei din Germania cu polidipsie și glicozurie în trei sarcini consecutive, unul dintre copiii acesteia cântărind la naștere 5,5 kg.
Diagnostic
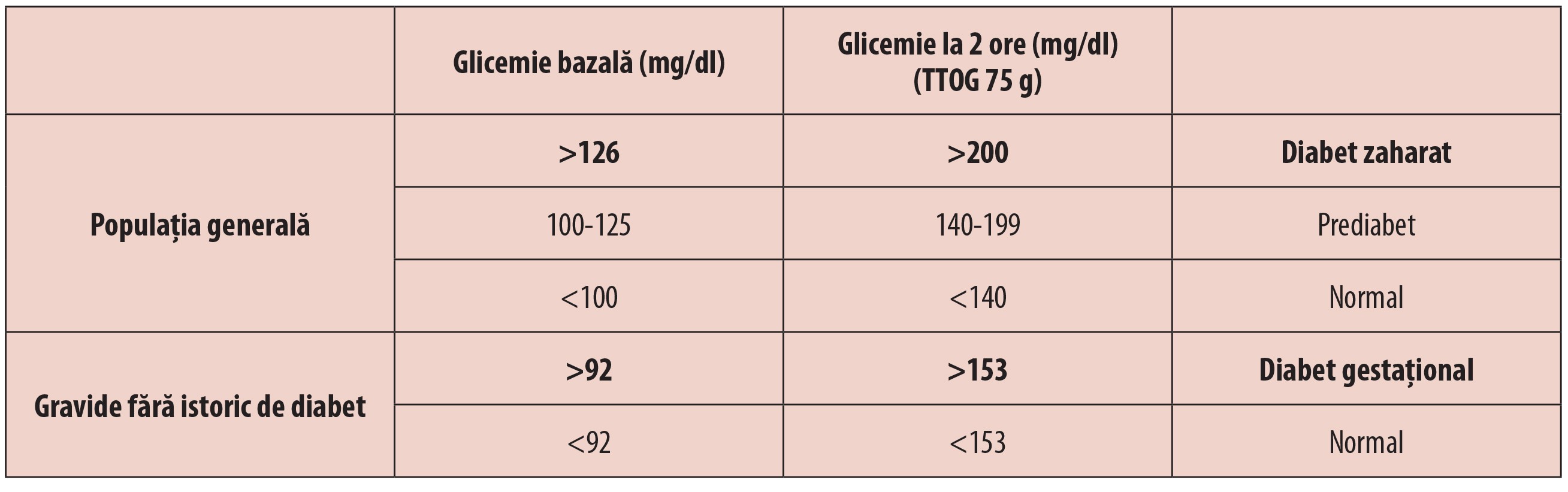
Organizația Mondială a Sănătății (OMS) și Asociația Americană de Diabet (ADA) recomandă pentru diagnosticul diabetului gestațional efectuarea, în săptămânile 24-28 de sarcină, a unui test de toleranță orală la glucoză, folosind 75 g de glucoză anhidră, dizolvată în 250-300 ml de apă(1,6). Spre deosebire de diagnosticul diabetului zaharat (DZ) în populația generală, pentru femeile gravide, limita normală a valorilor glicemiei este de doar 92 mg/dl. Tabelul 1 compară criteriile OMS și ADA de diagnostic al diabetului zaharat la femei non-gravide, cu cele ale diabetului gestațional (gravide fără diagnostic de diabet zaharat).
Cunoașterea factorilor de risc non-genetici ai DG duce la o mai ușoară identificare a gravidelor la risc, ajută la un diagnostic precoce, dar și la instaurarea unor măsuri cu rolul de a minimiza efectele bolii asupra gravidei și fătului(7). Aceștia sunt:
- vârsta înaintată a gravidei. Corelația dintre vârsta gravidei și DG este una liniară, prevalența DG crescând cu înaintarea în vârstă. Prevalența DG la gravidele sub 20 de ani este de 0,15%, față de 4,2% la gravidele de peste 30 de ani;
- multiparitatea;
- dieta bogată în acizi grași saturați;
- deficitul de vitamina D. Unele studii au arătat o corelație între deficitul de vitamina D în primul semestru de sarcină și DG;
- istoric de sarcini complicate: malformații congenitale, moarte intrauterină a fătului, macrosomie, operație cezariană sau DG la sarcini anterioare.
- stilul de viață: sedentarismul, fumatul, dieta dezechilibrată, consumul de sucuri carbogazoase;
- statura mică a mamei. Deși citată în literatură (fiind descris, de exemplu, un risc de trei ori mai mare de a dezvolta DG al gravidelor ce măsoară sub 157 cm înălțime față de cele peste 163 cm), valoarea predictivă a staturii pentru identificarea DG este redusă și nu e luată în calcul la efectuarea screeningului selectiv;
- supraponderea și obezitatea. Aici vorbim atât despre greutatea de dinainte de sarcină, cât și despre câștigul ponderal excesiv din timpul acesteia. Studii au arătat că, față de gravidele normopoderale, cele cu un indice de masă corporală (IMC) între 25 și 30 au un risc de a dezvolta DG de 2,14 ori mai mare, cele cu IMC între 30 și 40 au un risc de 3,56 ori mai mare, iar cele cu IMC peste 40 au un risc de 8,56 ori mai mare(8);
- menarha precoce este un factor de risc independent atât pentru diabetul zaharat de tip 2, cât și pentru diabetul gestațional(9).
Echilibrul glicemic al gravidei
În mod fiziologic, primele 20 de săptămâni de sarcină se caracterizează prin normoglicemie și normoinsulinemie, însă în ultimul trimestru de sarcină întâlnim hiperinsulinemie și insulinorezistență. Aceasta e o adaptare normală la nevoile energetice crescute ale fătului, astfel încât insulinorezistența mamei scade consumul de glucoză la nivelul țesuturilor insulinosensibile, cum ar fi mușchii scheletici (prin reducerea activității fosfofructokinazei și a piruvatkinazei), în favoarea trecerii acesteia prin placentă pentru a fi folosită ca substrat energetic de către făt. Necesarul constant al glucozei în circulația fătului și alimentația intermitentă a mamei fac ca unii autori să considere normală hipoglicemia bazală a gravidei. Aproximativ 80% din energia folosită de făt este produsă prin procese de glucooxidare, glucoza fiind cel mai important substrat energetic care trece prin placentă.
Gravidele cu diabet gestațional prezintă hiperglicemie, insulinorezistență, hipoinsulinemie și hiperlipidemie.
Efectele diabetului gestațional asupra gravidei și fătului
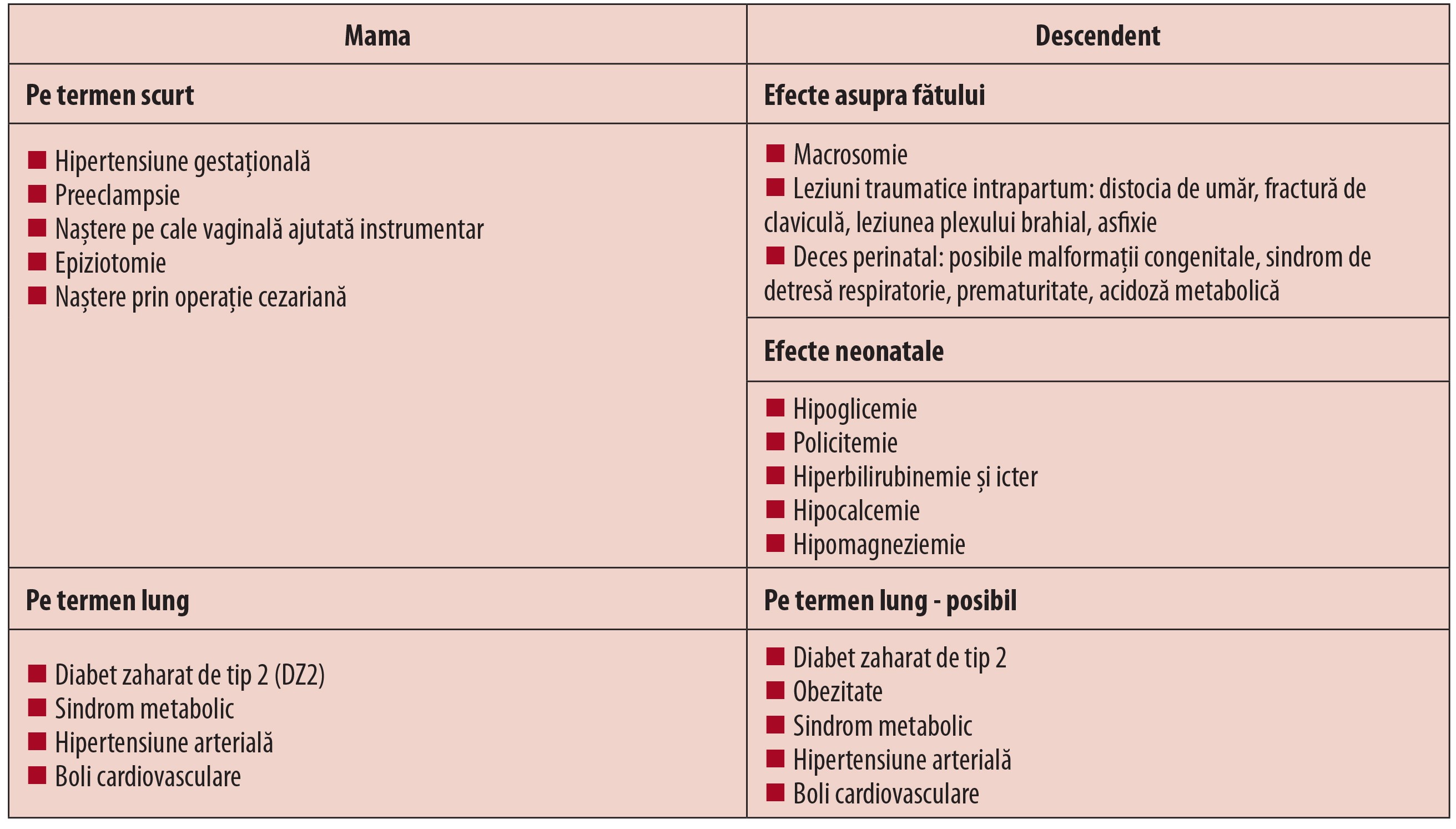
Diabetul gestațional are efecte imediate asupra gravidei și a fătului, în perioada de sarcină și în perioada perinatală, dar are, de asemenea, și efecte latente, putând declanșa în timp, la ani distanță, patologie cronică atât la mamă, cât și la copil. Tabelul 2 cuprinde o sinteză a principalelor efecte ale DG.
- Efecte pe termen scurt ale diabetului gestațional asupra gravideiHiperinsulinemia are efect hipertensiv prin câștig ponderal, prin creșterea volumului extracelular cauzat de retenția de sodiu și prin stimulare simpatică.
Gravidele cu diabet zaharat și hipertensiune arterială preexistentă au un risc crescut de preeclampsie, dezlipire de placentă și restricție de creștere intrauterină.
În ceea ce privește nașterea, s-a observat în rândul gravidelor cu DG o rată crescută a nașterilor prin operație cezariană, de până la 35%, variantă aleasă pentru a evita complicațiile traumatice ale unei nașteri naturale. Nașterea pe cale naturală a unui copil cu greutate mare, sau chiar macrosom, necesită de multe ori folosirea de instrumentar ajutător, dar și efectuarea de epiziotomii.
Pentru a cuantifica riscul efectelor perinatale ale diabetului gestațional, Billionnet și Mitanchez au efectuat un amplu studiu asupra unui lot de 796.346 de gravide din anul 2012, din Franța. Față de sarcina fără diabet, sarcina cu DG prezintă un risc mai mare de apariție a preeclampsiei (Odds Ratio=1,6), urmată de sarcina cu DZ de tip 2 (OR=4) și de sarcina cu DZ de tip 1 (OR=6,6). Riscul de naștere prematură este mai mare la sarcinile cu DG comparativ cu sarcina non-diabetică (OR=1,2), urmată de gravidele cu DZ de tip 2 (OR=3,1) și de gravidele cu DZ de tip 1 (OR=5,8)(3).
- Efecte pe termen lung ale diabetului gestațional asupra mamei
Diabetul gestațional este considerat de unii autori a fi o manifestare timpurie a sindromului metabolic. De altfel, se consideră că gravidele ce dezvoltă DG prezintă de fapt unele modificări metabolice chiar dinainte de sarcină.
Prezența obezității înainte de sarcină la gravidele cu DG crește riscul de a dezvolta sindrom metabolic de cinci ori față de cele normoponderale. Astfel, DG și obezitatea dinaintea sarcinii prezic un risc cardiovascular înalt pentru aceste femei.
Post-partum, femeile care au avut DG prezintă multiple modificări cardiovasculare, precum: rezistență vasculară periferică, debit sistolic scăzut, disfuncție diastolică, îngroșarea intimei arterei carotide, disfuncție endotelială evidențiată printr-o mai slabă vasodilatație flux-dependentă a arterei brahiale. Valori crescute ale tensiunii arteriale sistolice au fost decelate încă din primii 5 ani post-partum, motiv în plus pentru monitorizarea mai strictă a pacientelor cu istoric de DG(12).
- Efectele fetale ale diabetului gestațional
În etapele timpurii ale embriogenezei, controlul creșterii fetale e realizat în principal de genom, ulterior însă controlul creșterii devine multifactorial. Un rol important îl au nutrienții care ajung la făt transplacentar, iar în cazul gravidei cu DG, transportul transplacentar de glucoză și nutrienți este crescut, astfel încât fătul va lua mult în greutate, devenind macrosom. Macrosomia presupune o greutate la naștere de peste 4000 g sau peste percentila 90 pe graficele de creștere. Studii din 2007 au arătat că o gravidă cu diabet preexistent sau cu DG are un risc de 10 ori mai mare de a naște un copil cu greutate mai mare de 4500 g decât o gravidă normoglicemică(13). Cu toate acestea, hiperglicemia din sarcină este doar unul dintre factorii de risc asociați cu macrosomia; dintre ceilalți amintim: obezitatea gravidei, câștigul ponderal excesiv din timpul sarcinii, prezența hipertensiunii arteriale și fumatul. Macrosomia expune fătul la riscuri precum prematuritate, traume perinatale, sindrom de detresă respiratorie sau deces perinatal.
Tiparul de creștere al feților mamelor diabetice este unul diferit, neuniform, caracterizat prin scăderea raportului cap-umeri, explicată printr-o creștere a circumferinței la nivelul umerilor. Acest fapt face ca riscul traumatismelor la naștere să fie unul ridicat: distocia de umăr și leziuni ale plexului brahial.
Nou-născutul unei mame cu diabet are un risc crescut de a prezenta sindrom de detresă respiratorie, chiar dacă este născut la termen. Se presupune că hiperglicemia întârzie dezvoltarea și maturarea pulmonară a fătului.
- Efectele perinatale ale diabetului gestațional
Hiperbilirubinemia, cu valori mai crescute în cazul prematurității și al policitemiei, se poate complica până la icter nuclear.
În literatura de specialitate au fost descrise tulburări în metabolismul calciului și magneziului. Hipocalcemia a fost explicată prin instalarea unui hipoparatiroidism funcțional, iar hipomagneziemia, prin reducerea extracției urinare a magneziului fetal. În mod paradoxal, hipomagneziemia fetală poate inhiba secreția hormonilor paratiroidieni.
Efectele de durată ale diabetului gestațional asupra copilului
Expunerea la condiții neprielnice, nefiziologice, în timpul gestației sau în perioada perinatală, poate crește riscul nou-născutului de a dezvolta în timp anumite boli cronice(14). Acest proces prin care un stimul produce efecte de durată asupra fătului, anterior denumit „programare fetală”, creează o memorie metabolică. În cazul copiilor născuți din sarcini hiperglicemice, memoria metabolică poate determina apariția diabetului zaharat de tip 2, a obezității și a sindromului metabolic în perioada de adolescență sau la vârsta de adult, deci la mult timp după ce copiii nu mai sunt expuși unui mediu hiperglicemic. Dovezi ale memoriei metabolice pot fi găsite în studii încă de la începutul anilor 2000. Astfel, Palinski și Napoli au arătat că hipercolesterolemia gravidei este asociată cu un risc crescut de ateroscleroză în timpul copilăriei urmașului ei(15). Un alt studiu, de data aceasta realizat pe șobolani, a demonstrat faptul că hiperglicemia din sarcină alterează diferențierea neuronilor hipotalamici ai nou-născuților(16). Acest lucru duce la un risc de aport alimentar crescut, supragreutate, obezitate și dezvoltarea diabetului zaharat atunci când descendentul ajunge la vârsta adultă.
Netratat, DG crește de două ori riscul de suprapondere al descendenților la vârsta de 5-7 ani. Mai mult de atât, câștigul ponderal în exces al gravidei crește riscul de obezitate al copilului, independent de alți factori genetici, în jurul vârstei de 9-15 ani.
Studiile au arătat că printre factorii care influențează apariția sindromului metabolic la copii se numără DG, nivelul glicemiilor din al treilea trimestru de sarcină, obezitatea maternă, greutatea mare la naștere și obezitatea din copilărie. Prevalența obezității atât la copii, cât și la adulți, asociată cu hipertensiune arterială și tulburări în metabolismul lipidelor, sugerează un ciclu vicios, ce se perpetuează de la părinți la urmași, având efecte de rău augur asupra generațiilor următoare.
Concluzii
Cunoașterea cauzelor și efectelor DG impune o abordare serioasă a problemei. Implicarea medicului de familie în identificarea gravidelor cu DG în săptămânile 24-28 de sarcină, urmărirea la 6-12 săptămâni post-partum a gravidelor care au dezvoltat DG și atenția deosebită acordată acestor femei și copiilor lor în decursul anilor sunt extrem de importante. Prin intervenții directe, țintite, se poate încerca stoparea cercului vicios de perpetuare intergenerațională a sindromului metabolic.
Bibliografie
1. Standards of Medical Care in Diabetes 2017; American Diabetes Association; [internet] http://professional.diabetes.org/sites/professional.diabetes.org/files/media/dc_40_s1_final.pdf
2. Donovan P., McIntyre D., Drugs for gestational diabetes, Aust Prescr Oct 2010;33:141-41.
3. Billionnet, C., Mitanchez, D., Weill, A. et al. Diabetologia (2017) 60: 636. [internet] https://link.springer.com/article/10.1007%2Fs00125-017-4206-6.
4. Bennewitz H.G.: De Diabete Mellito, gravidatatis symptomate. 1824, MD Thesis, University of Berlin.
5. Mestman J.H.: Historical notes on diabetes in pregnancy. Endocrinologist. 2002, 12: 224-242.
6. World Health Organization, Diagnostic Criteria and Classification of Hyperglycaemia First Detected in Pregnancy, 2013 [Internet] http://apps.who.int/iris/bitstream/10665/85975/1/WHO_NMH_MND_13.2_eng.pdf
7. Petry C.J., Gestational Diabetes Origins, Complications and Treatment, CRC Press, 2014, Chapter 3 p. 51.
8. Chu S.Y., Callaghan W.M., Kim S.Y., et al. Maternal obesity and risk of gestational diabetes mellitus.; 2007; Diabetes Care 30:2070-76.
9. Li H., Shen L., Song L. et al.; Early age at menarche and gestational diabetes mellitus risk: Results from the Healthy Baby Cohort study. Diabetes Metab.; February 2017; [Internet] https://www.ncbi.nlm.nih.gov/pubmed/28161369
10. Yogev, Y., Xenakis, E.M., and Langer, O. 2004. The association between preeclampsia and the severity of gestational diabetes: the impact of glycemic control. Am J Obstet Gynecol 191:1655-60.
11. Bellamy, L., Casas, J.P., Hingorani, A.D., and Williams, D. 2009. Type 2 diabetes mellitus after gestational diabetes: a systematic review and meta-analysis. Lancet 373:1773-79.
12. Petry C.J., Gestational Diabetes Origins, Complications and Treatment, CRC Press, 2014, Chapter 5 p. 101.
13. Gabbe, S.G., Niebyl, J.R., and Simpson, J.L. 2007. Diabetes mellitus complicating pregnancy. In Obstetrics, normal and problem pregnancies, 976–1005. 5th ed. Philadelphia: Churchill Livingstone.
14. Yessoufou, A., and Moutairou, K. 2011. Maternal diabetes in pregnancy: early and long-term outcomes on the offspring and the concept of “metabolic memory.” Exp Diabetes Res 2011:218598.
15. Palinski, W., and Napoli, C. 2002. The fetal origins of atherosclerosis: maternal hypercholesterolemia, and cholesterol-lowering or antioxidant treatment during pregnancy influence in utero programming and postnatal susceptibility to atherogenesis. FASEB J 16:1348–60.
16. Franke, K., Harder, T., Aerts, L., et al. 2005. “Programming” of orexigenic and anorexigenic hypothalamic neurons in offspring of treated and untreated diabetic mother rats. Brain Res 1031:276–83.

