Fibrilaţia atrială - rigorile ghidurilor din perspectiva medicului de familie
Atrial fibrillation - requirements of the guides from the family doctor's perspective
Abstract
The increasing prevalence of atrial fibrillation (AFi) in family doctors’ patients leads to the necesity of discussing the pathology in the light of the recent modifications in the management of the disease. The diagnosis of Afi before the appearence of the first complication is recognized as a priority in stroke’s prevention. As family doctors, we can run an occasional screening test for Afi by a simple palpation of the pulse, followed by an EKG to confirm the diagnosis, especially in patients older than 65 consulted for chronic or acute impairments. The evaluation, follow-up and monitoring of the treatment in patients with Afi can be made by the family doctor, with good results.Keywords
atrial fibrillationfamily doctorguidesRezumat
Prevalența în creștere a fibrilației atriale (FiA) în rândul pacienților medicilor de familie face necesară discutarea patologiei în lumina modificărilor recente de management al afecțiunii. Diagnosticarea FiA înainte de apariţia primei complicaţii este recunoscută ca o prioritate în prevenţia accidentului vascular cerebral. Ca medici de familie putem face un screening ocazional pentru FiA, prin simpla palpare a pulsului, urmată de înregistrarea ECG-ului pentru a confirma diagnosticul, în special la pacienţii de peste 65 de ani de pe lista noastră pe care-i consultăm pentru afecțiuni cronice sau acute. Evaluarea, urmărirea și monitorizarea tratamentului pacientului cu FiA pot fi efectuate cu bune rezultate de medicul de familie.Cuvinte Cheie
fibrilație atrialămedic de familieghiduriDefiniție
Societatea Europeană de Cardiologie recomandă ca FiA să fie definită numai pe criterii electrocardiografice:
- Interval RR neregulat.
- Unda P nu se evidențiază în unele derivații.
- Unde f (de activitate atrială), cu frecvența între 350 și 600/m, se poate observa mai ales în V1.
- Durata unui episod, cu caracteristicile de mai sus, este de minimum 30 de secunde.
Prevalența în ţările dezvoltate este de aproximativ 1,5-2% din populaţia generală (FiA afectează peste 4,5 milioane de europeni, iar în 2050 numărul se va tripla), vârsta pacienţilor cu această boală crescând progresiv, încât actualmente media de vârstă este între 75 și 85 de ani.
Studii europene și americane au demonstrat corelația directă dintre vârstă și apariția FiA, astfel încât boala apare la 0,1% din adulții sub 50 de ani și la peste 9% din cei peste 85 de ani. Există și situații mai rare, de pacienți sub 50 de ani, care au FiA fără afecțiuni cardiovasculare decelabile, așa-numita „lone atrial fibrillation” (FiA „izolată” sau pe cord indemn).
La copii și adolescenți, boala este neobișnuită, și atunci când apare este legată strict de afectarea structurală a inimii.
FiA este asociată cu creșterea:
- de 5 ori a riscului de accident vascular cerebral (AVC);
- de 3 ori a incidenţei insuficienţei cardiace (IC);
- a spitalizărilor și a morbi-mortalității cardiovasculare.
FiA este asociată cu scăderea capacității de efort și a calității vieți.
FiA reprezintă o adevărată provocare în societatea modernă, sub aspect medical, social și economic, provocare care se va accentua în viitor, datorită creșterii speranţei de viață.
Screeningul pentru FiA
Diagnosticarea FiA înainte de apariţia primei complicaţii este recunoscută ca o prioritate în prevenţia AVC. Studiile epidemiologice, cu date culese de la pacienții cu dispozitive implantate și din examenele Holter ECG, arată că și episoadele scurte, „silenţioase” de FiA poartă un risc crescut de AVC.
Ca medici de familie putem face un screening ocazional pentru FiA, prin simpla palpare a pulsului, urmată de înregistrarea ECG-ului pentru a confirma diagnosticul, în special la pacienţii de peste 65 de ani de pe lista noastră pe care-i consultăm pentru afecțiuni cronice sau acute. Recomandarea screeningului ocazional are clasă I B.
Ghidurile recomandă insistent ca în practica clinică să fie identificați mai mulți pacienți cu risc scăzut, astfel încât să se asigure un mai bun control al simptomatologiei, precum și prevenirea complicațiilor, ceea ce din punctul de vedere al pacientului înseamnă cel puțin menținerea calității vieții.
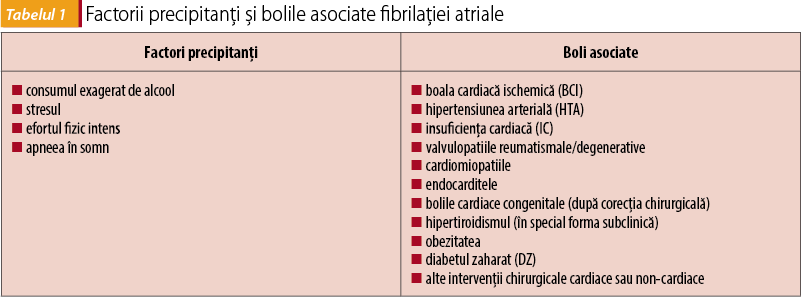
Clasificare FiA
Primul diagnostic, indiferent de durata episodului sau de prezența sau absența simptomatologiei, se pune cu ocazia primei detectări și poate avea una din următoarele forme:
- FiA paroxistică: durează până la 7 zile (o medie de 48 de ore), se termină frecvent spontan, pacienții care fac mai mult de 2-3 astfel de episoade fac FiA persistentă sau permanentă în proporție de 50% în următorii 10 ani.
- FiA persistentă: durează mai mult de 7 zile sau necesită cardioversie cu medicamente sau șoc electric.
- FiA de lungă durată: episoadele durează peste 1 an.
- FiA permanentă: forma de boală acceptată de pacient și medic.
(Clasificarea este recomandată de ESC - Societatea Europeană de Cardiologie, și ACCF/AHA - societățile americane de cardiologie.)
Conform ghidului, întrebările adresate pacientului, utile în practica curentă, în caz de palpitații, sunt:
- Ritmul, în timpul crizelor, este regulat sau neregulat?
- Palpitațiile au fost induse de factori precipitanți (efort fizic, emoții, consum de alcool)?
- Cât de frecvente sunt episoadele? Cât durează un episod?
- Simptomele afectează sau nu activitatea zilnică? Dacă da, cât de sever?
Astfel, obținem toate informațiile necesare pentru a face evaluarea severității simptomelor.
Anamneză, examen clinic, evaluare
Diagnosticul de FiA se poate pune cu ocazia unui examen clinic pentru diverse acuze sau cu ocazia efectuării unei electrocardiograme, deoarece nu toți bolnavii sunt simptomatici.
Simptomatologie:
- Palpitațiile (cele mai frecvente), percepute ca bătăi neregulate al căror moment de început și sfârșit pot fi descrise cu precizie de unii pacienți.
- Anxietate.
- Dispnee.
- Disconfort, oboseală.
- Durere anginoasă, lipotimie, sincopă (mai rar).
Severitatea simptomelor poate fi cuantificată conform scorului EHRA modificat (European Heart Rhythm Association), asemănător cu scorul funcțional NYHA din IC.
Această modificare simplă a scorului EHRA face o mai bună diferență între pacienții cu simptome ușoare și moderate. Pacienții cu simptome ușoare au o calitate a vieții asemănătoare cu cea a pacienților asimptomatici.
FiA este diagnosticată adeseori în momentul când se agravează IC* sau când apar deja complicațiile embolice.
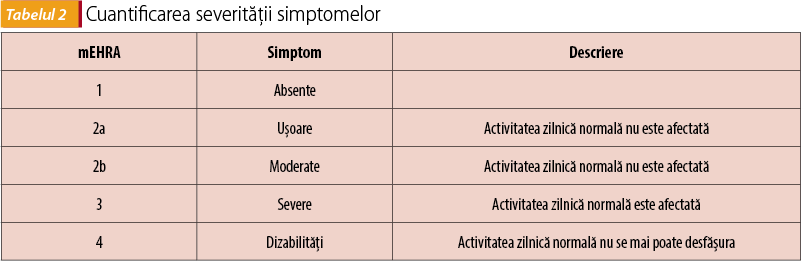
Insuficiența cardiacă (IC) și FiA sunt legate de factori de risc similari și împărtășesc o fiziopatologie comună. IC și FiA pot fi una cauza celeilalte și se pot exacerba reciproc.
* Ghidul de IC din 2016 prezintă în tabelul 3 criteriile de clasificare a tipurilor de IC.
Ca medici de familie avem avantajul de a cunoaște deja antecedentele heredocolaterale, precum și comorbiditățile pacientului, astfel încât unele etape ale anamnezei sunt deja parcurse.
Examenul clinic minuțios poate evidenția eventualele complicații neurologie sau arteriale.
În completarea evaluării, medicul de familie poate recomanda pacientului și analize pentru investigarea funcției hepatice, renale, tiroidiene, a profilului lipidic.
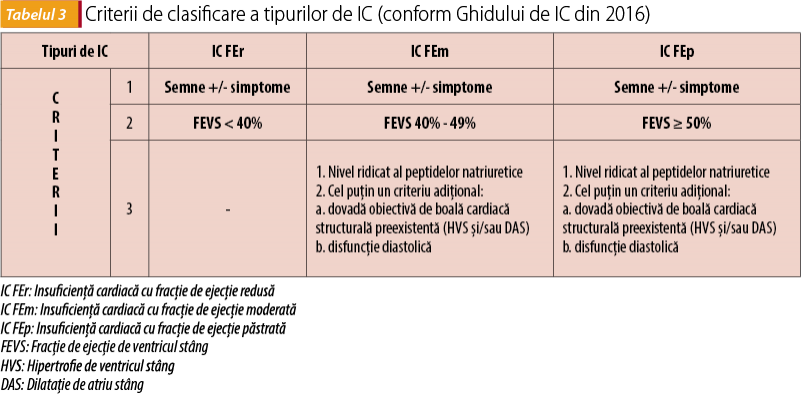
Anamneza și examenul clinic permit identificarea factorilor de risc cardiovascular:
-
majori
- accidentele tromboembolice - accident vascular cerebral (AVC), accident ischemic tranzitor (AIT), embolie periferică
- vârsta peste 75 de ani
- stenoza mitrală reumatismală.
-
minori
- hipertensiunea arterială (HTA)
- IC FEm (fracție de ejecție moderată) sau IC FEr (fracție de ejecție redusă) sau IC recentă, decompensată, ce necesită spitalizare, indiferent de fracția de ejecție a ventriculului stâng (FEVS)
- diabetul zaharat (DZ)
- sexul feminin
- vârsta între 65 și 74 de ani
- boală vasculară (infarct miocardic, placă de aterom la nivelul aortei).
Actualizarea din 2012 a Ghidului ESC recomandă abordarea bazată pe factorii de risc menționați, conform scorului CHA2DS2-VASc
Colaborarea cu medicul cardiolog este esențială, deoarece ecocardiografia (examen-cheie în evaluarea acestor bolnavi) aduce date despre: a) dimensiunea cavităților cardiace, b) funcția celor doi ventriculi, c) prezența unei posibile valvulopatii, a unei boli congenitale sau a unui anevrism. În completarea acestor informații vine ecocardiografia transesofagiană, care arată dacă sunt sau nu trombi în atriul stâng și urechiușa stângă. Natura, localizarea și stabilirea potențialului emboligen al afecțiunii sunt esențiale pentru stabilirea unei atitudini terapeutice imediate. La pacienții la care factorii de risc o impun, medicul cardiolog poate decide efectuarea unui test de efort sau a unei coronarografii.
Accidentul vascular și evaluarea riscului de sângerare
Deși nu există o definiție uniformă, convențional, FiA se împarte în cazuri descrise ca valvulare (frecvent stenoză mitrală reumatismală sau proteze) sau non-valvulare.
Ghidurile:
- stratifică riscul de accident vascular în funcție de factorii de risc și pun accent pe riscul cu adevărat scăzut (vârsta <65 ani și FiA de sine stătătoare - „izolată”), care nu necesită nici o terapie antitrombotică, întrucât aceștia au rate absolute de evenimente adverse foarte scăzute;
- aduc dovezi adiţionale despre utilizarea de anticoagulante noi ca alternative la terapia cu antagoniști de vitamina K (AVK) ajustaţi în funcţie de doză (acenocumarol, INR 2-3).
AVC este principala cauză de invaliditate la adult și a doua cauză de demență, după boala Alzheimer. Mecanismele de producere a ischemiei cerebrale sunt cardioembolismul și aterotromboza. Deși există și alte cauze de embolii cardiace, FiA este responsabilă de 15-20% din totalul AVC ischemice. Comparativ cu AVC aterotrombotice, cele produse de FiA în general nu sunt precedate de AIT. Apariția AIT, avertizează medicul, poate institui măsuri profilactice. Riscul tromboembolic în FiA este rezultatul mai multor mecanisme fiziopatologice complexe. Prezența comorbidităților crește suplimentar riscul tromboembolic, favorizând recurența episoadelor aritmice după stabilirea cu succes a ritmului sinusal.

Pacienţilor care acumulează mai mult de un factor de risc pentru accident vascular (AV) li se recomandă a primi terapie eficientă de prevenţie a AV, care este reprezentată fie de anticoagulante orale (ACO) bine controlate cu AVK (INR 2-3) sau cu unul dintre noile anticoagulante orale (NACO).
Medicația anticoagulantă este una din strategiile de bază în profilaxia primară și secundară a AVC și a emboliilor sistemice la pacienții cu FiA.
Decizia inițierii tratamentului anticoagulant se bazează pe evaluarea atentă a riscului de AVC și a riscului de sângerare. Evaluările medicilor neurologi și cardiologi sunt transmise medicilor de familie prin intermediul scrisorilor medicale, la externare, permițând urmărirea și monitorizarea pacienților.
Riscul de sângerare este validat de scorul HAS-BLED, detaliat în tabelul 5.
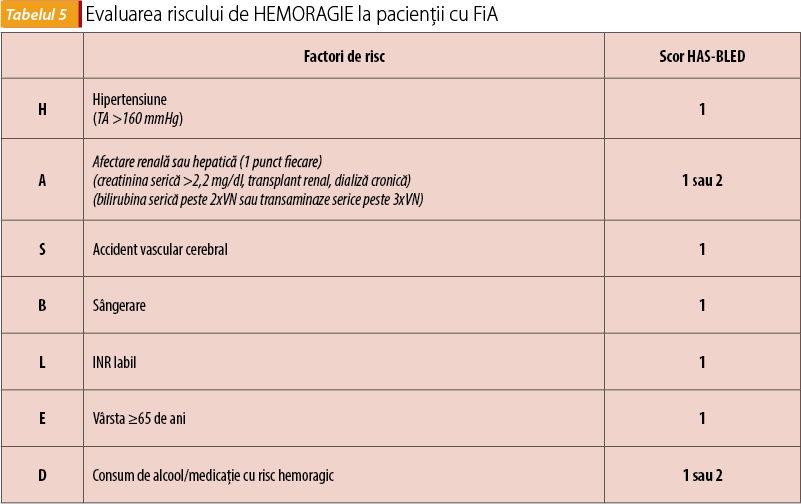
Tratamentul anticoagulant
ACO de tip AVK au reprezentat, peste 50 de ani, singura medicație eficientă pentru prevenția și tratamentul pe termen lung al AVC în FiA.
AVK (acenocumarol):
- au efect anticoagulant puțin predictibil, realizând o scădere a coagulării prin acțiunea indirectă asupra factorilor II, VII, IX și X;
- fereastră terapeutică îngustă (INR între 2 și 3 în FiA non-valvulară);
- interacțiuni multiple* cu medicamente, alimente și alcool;
- prezintă rezistență la aproximativ 10% din pacienți;
- au risc hemoragic (1-2% hemoragii majore - mai ales intracraniene), în relație directă cu nivelul anticoagulării;
- la doze adecvate, pe termen lung, variațiile nivelului de anticoagulare sunt destul de largi;
- obligă la determinări repetate ale valorilor INR (frecvent până la stabilirea dozei, apoi la 3-4 săptămâni).
Optimul valorilor INR (conform studiilor prezentate în ghiduri) se menține doar în 50% din timpul administrării tratamentului anticoagulant. Pentru ca tratamentul să fie eficient, este nevoie ca INR să fie optim 70% din timp.
Pacienții trebuie atenționați asupra importanței respectării dozelor recomandate, dar și asupra posibilelor consecințe ale supradozajului. Severitatea semnelor și simptomelor în supradozaj depinde de sensibilitatea individuală, doza și durata administrării. Semnele și simptomele care pot apărea sunt: a) hemoragie (cutanată, gingivală, epistaxis, hematemeză, hemoptizie, gastrointestinală, vaginală, hematurie, hematoame, sângerări articulare), b) altele (tahicardie, hipotensiune, greață, vărsături, diaree, dureri abdominale).
NACO (dabigatran, rivaroxaban, apixaban):
- sunt rezultatul ultimilor 5-10 ani de cercetare asupra a doi factori majori din procesul de coagulare: factorul II (F II) și factorul X activat (F Xa);
- sunt indicate în trei patologii tromboembolice: 1. prevenția AVC embolic și a embolismului sistemic în FiA, 2. prevenția și tratamentul trombembolismului venos (TEV), 3. tratamentul adjuvant în sindroamele coronariene acute (SCA);
- au redus cu aproape 50% riscul hemoragiilor intracraniene;
- realizează rapid (în ore) anticoagulare eficace la doze fixe;
- au acțiune predictibilă, nu necesită monitorizare de rutină prin teste de laborator.

Controlul anticoagulării orale
Controlul anticoagulării orale se face încă de la apariția warfarinei, cu scopul obținerii:
- maximului de protecție antitrombotică;
- minimului de risc hemoragic.
Timpul de protrombină QUICK (PT) evaluează (cu implicații diagnostice și terapeutice):
- activitatea factorilor de coagulare dependenți de vitamina K (mai puțin F IX), a factorului V și a fibrinogenului;
- funcția de sinteză proteică a ficatului.
Exprimarea rezultatelor
- ca timp de coagulare - în secunde;
- ca procent (%) din activitatea normală = activitatea protrombinică (AP); domeniul măsurabil = 10-100%;
- ca raport protrombinic (PR = PT pacient în sec/ PT plasmă normală în sec);
- ca INR (International Normalized Ratio). În faza stabilă a terapiei cu anticoagulante orale (ACO), rezultatele pot varia semnificativ din cauza sensibilității tromboplastinei. Pentru a rezolva această problemă, Organizația Mondială a Sănătății a introdus din 1982 o procedură internațională standardizată de validare a tromboplastinelor. Raportul protrombinic este convertit în INR.
Monitorizarea INR
Ghidurile cu privire la intervalul de timp la care trebuie determinat INR au ajuns la următorul consens:
- Recomandarea clasică este să se facă la 4 săptămâni.
-
INR = 2-3 (2,5):
- această fereastră terapeutică este valabilă pentru majoritatea situațiilor clinice (sub 2 crește riscul embolic, peste 3 cel hemoragic).
Pentru ca tratamentul să fie eficient este nevoie ca INR să fie cuprins între 2 și 3, între două dozări succesive, cel puțin 70% din timp. Acest parametru, exprimat procentual, este timpul de eficiență terapeutică (Time in Therapeutic Range - TTR) și este considerat cel mai important parametru de apreciere a tratamentului ACO.
- Pentru pacienții cu INR-TTR, determinarea INR se face la 12 săptămâni.
- Pentru pacienții cu INR stabil, la care ocazional valoarea este sub 1,5 sau peste 3,5, se recomandă continuarea aceleiași doze cu determinarea INR la 1-2 săptămâni.
- Pentru pacienții cu INR stabil, la care ocazional valoarea este sub 2, se ajustează doza de ACO.
Dispozitivele Point Of Care (POC), ajunse deja la cea de-a cincea generație în 20 de ani, permit autocontrolul anticoagulării de către pacient prin determinarea PT-INR la domiciliu. Efectuarea frecventă a testelor ameliorează timpii decizionali, responsabilizând pacientul cu privire la propria-i stare de sănătate. Metoda poate fi folosită de pacienți cu o bună educație medicală și resurse financiare.
Pentru evaluarea efectului anticoagulant al NACO se folosesc teste de coagulare specifice pentru fiecare clasă în parte. Aceste teste încă nu sunt larg folosite în practică.
Există și alte conduite terapeutice de care pacienții cu FiA pot beneficia, în funcție de particularitățile cazului și indicațiile medicului cardiolog.
a. Închiderea auriculului atrial stâng.
b. Cardioversia electrică sau cu agenți farmacologici.
c. Ablația cu radiofrecvență a fibrilației atriale.
Concluzii
1. Screeningul pentru FiA este larg accesibil medicului de familie.
2. Etapele menționate din evaluarea, urmărirea și monitorizarea tratamentului pacientului cu FiA pot fi parcurse cu bune rezultate de medicul de familie.
Bibliografie
1. Actualizarea ghidului de management al fibrilaţiei atriale al Societăţii Europene de Cardiologie 2012. O actualizare a Ghidului ESC din 2010 pentru managementul fibrilaţiei atriale. Realizat cu contribuţia specială a Asociaţiei Europene de Ritmologie, Romanian Journal of Cardiology | Vol. 23, No. 2, 2013. (http://www.cardioportal.ro/wp-content/uploads/2015/01/FIA.pdf).
2. Fibrilaţia atrială. Riscul embolic și tratamentul anticoagulant. Romanian Journal of Cardiology | Vol. 23, Supplement A, 2013.
3. The European Heart Rhythm. Association symptom classification for atrial fibrillation: validation and improvement through a simple modification Europace doi:10.1093/europace/eut395 Europace Advance Access published February 16, 2014.
4. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. (https://www.escardio.org/Guidelines/Clinical-Practice-Guidelines/Atrial-Fibrillation-Management).
5. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure (European Heart Journal (2016) 37, 2129–2200 doi:10.1093/eurheartj/ehw128) https://www.escardio.org/Guidelines-&-Education/Clinical-Practice-Guidelines/Acute-and-Chronic-Heart-Failure
6. https://www.synevo.ro/timp-de-protrombina-quick/

