Elemente de farmacoterapia urgenţelor în practica medicală veterinară
Pharmacotherapeutic elements of emergencies in veterinary practice
Abstract
This material was structured as an informative guide for the veterinary practitioner in terms of identifying and applying a suitable pharmacotherapeutic strategy for shock in animals. There are synthetically presented: the definition and classification of the shock types (haematogenic, vasogenic, cardiogenic, neurogenic, mixed), description, and how to identify the main sources of the pathogenesis of shock, the analysis of the major clinical parameters (the color of mucous membranes, capillary refill time, heart rate, pulse and its quality, the pain level, the awareness state), there are also presented fluid therapy elements, about the fluidic spaces, rehydration and the perfusion, calculus of liquid deficit, the strategy in the animal recovery, the main identifiable parameters, the hypovolemic status and its basic signs, the main recommended therapy and the effective pharmacon groups (as fluids and medication).Keywords
shockclassificationpathologypharmacotherapeutic strategyRezumat
Prezentul material este structurat ca un ghid util pentru practicianul veterinar, în ceea ce privește identificarea și aplicarea unei stategii farmacoterapeutice potrivite în cazul șocului la animale. Sunt prezentate în mod sintetic: definiția și clasificarea tipurilor de șoc (hematogen, vasogen, cardiogen, neurogen, mixt), descrierea și modul de identificare a acestora, principalele surse ale patogenezei șocului, analiza principalilor parametri clinici în starea de șoc (culoarea mucoaselor, timpul de reumplere capilară, frecvența cardiacă, frecvența și calitatea pulsului, nivelul algiei, starea de conștiență), elemente de fluidoterapie, informații despre spațiile lichidiene, rehidratare și perfuzare, calculul deficitului de lichide, strategia în reanimare și principalii parametri, semnele principale de hipovolemie și terapia recomandată, precum și principalele grupe de farmaconi utilizate (fluide și medicație).Cuvinte Cheie
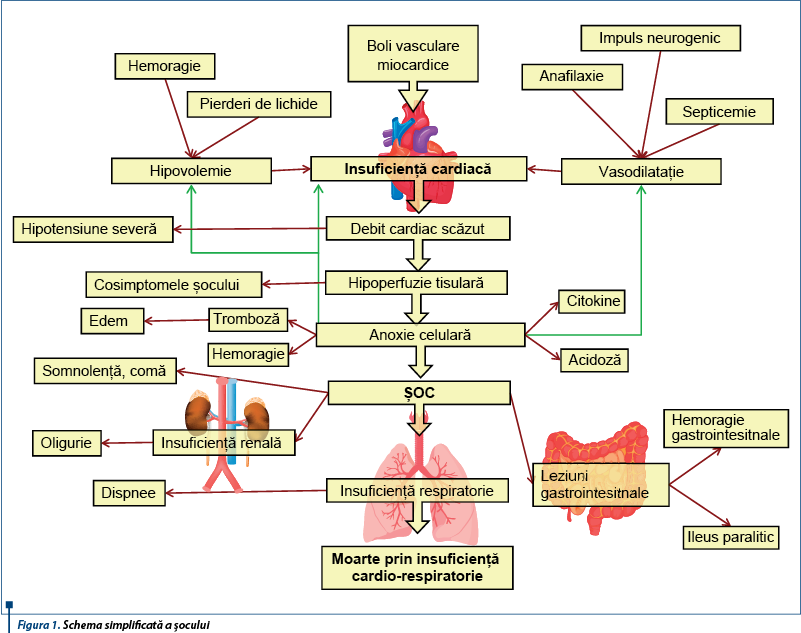
șocclasificarepatologiestrategie farmacoterapeuticăDintre numeroasele definiții date șocului, cea mai simplă ar fi: „Șocul este stadiul de depresie profundă a proceselor vitale asociate cu reducerea volumului și a presiunii sangvine, cauzat cel mai adesea de injurii severe precum accidentele, hemoragiile sau arsurile...”.
În general, șocul are caracteristicile unui sindrom de disfuncție multiplă de organe - Multiple Organ Dysfunction Syndrome (MODS). Combinațiile directe sau reperfuzarea pot genera sindromul prin antrenarea disfuncției progresive a mai mult de două organe, cu consecințe directe grave asupra supraviețuirii sau injuriilor organice.
Este demonstrat deja că MODS apare la peste 10% dintre pacienții cu injurii traumatice severe și este cauza primară a morții la indivizii care supraviețuiesc mai mult de 24 de ore.
În acest sens, reanimarea este unul dintre mijloacele medicinei moderne, care cuprinde un grup de metode terapeutice având ca finalitate restabilirea funcțională, umorală și metabolică în boli de natură medicală, chirurgicală, infecțioasă sau toxigenă etc.
În figura 1 este redată o schemă simplificată a șocului.
În Tabelul 1 sunt prezentate principalele surse ale șocului la animale.

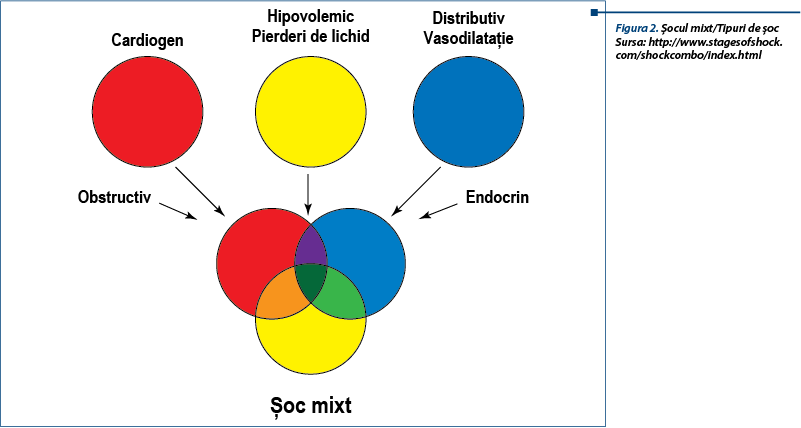
Șocul este clasificat în trei categorii:
- hipovolemic
- cardiogen
- distributiv.
Șocul hipovolemic apare când deficitul de sânge este peste 15% și poate fi rezultatul unor hemoragii și pierderi de fluide (vomă și/sau diaree severă).
Șocul cardiogen apare când cordul nu mai este capabil să pompeze sângele și se poate manifesta în urma unui embolism pulmonar, tamponade cardiace, insuficiențe valvulare, cardiomiopatii sau aritmii cardiace.
Șocul distributiv este determinat de proasta distribuție a sângelui față de circulația centrală din cauza unei vasodilatații periferice (datorată anafilaxiei), deficiențelor de corticosteroizi (hipoadenocorticism) și/sau bolilor sistemice inflamatoare.
Diferitele tipuri de șoc pot avea profil hemodinamic diferit în fazele timpurii ale șocului. De obicei se constată prezența mai multor tipuri de șoc în același timp, cel hipovolemic fiind aproape tot timpul prezent (figura 2).
În depistarea cât mai rapidă a șocului, în timpul triajului, se urmăresc principalele modificări apărute (de exemplu, mucoase, TRC, frecvență cardiacă, calitatea pulsului, durerea, starea de conștiență), pentru a se stabili cu exactitate tipul șocului, gravitatea situației și tipul de tratament. În tabelul 2 sunt prezentate principalele tipuri de șoc la animale, pe tipuri, mecanisme și cauze, de urmărit în triaj.

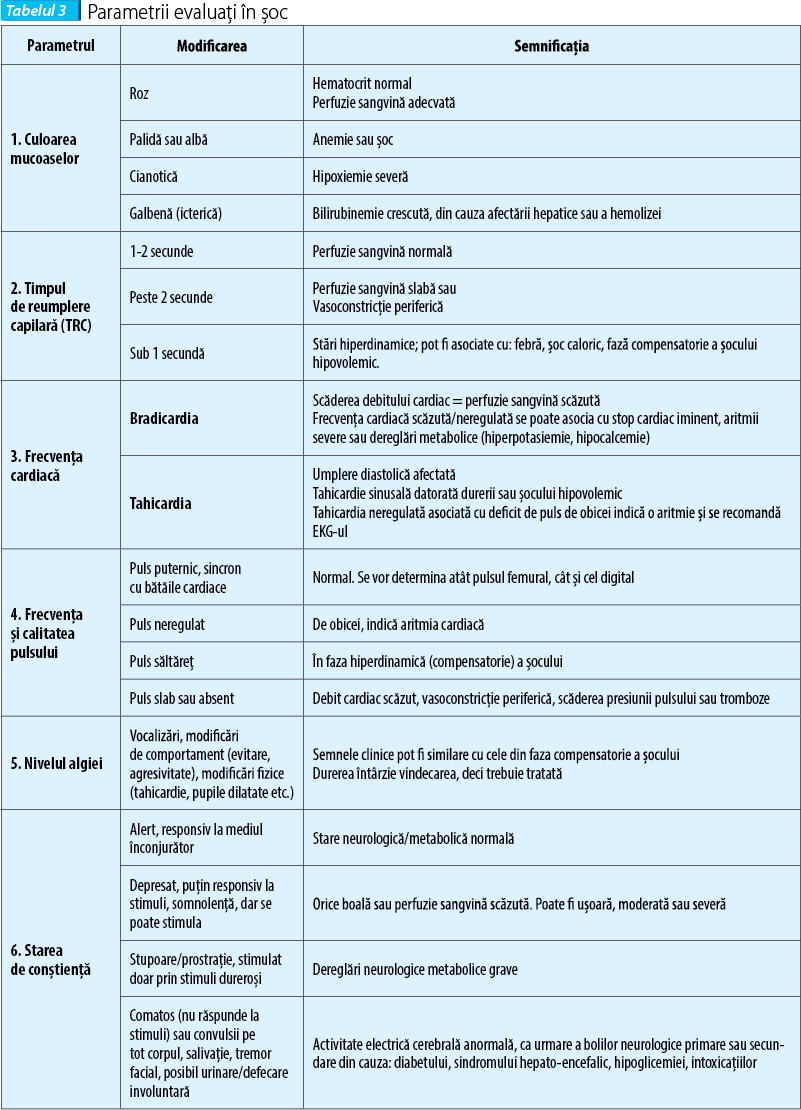
Din punctul de vedere al examenului clinic, principalii parametri de evaluat sunt prezentați în tabelul 3.
Strategia în rehidratare
Capacitatea de a efectua un plan de terapie lichidian depinde de înțelegerea diferitelor compartimente lichidiene corporale și a dinamicii și distribuirii fluidelor corporale. În organism există trei compartimente lichidiene majore:
- spațiul intravascular
- spațiul interstițial
- spațiul intracelular.
Spațiul interstițial și cel intracelular reprezintă compartimentul extravascular și este 15-20% din apa totală sau 15% din greutatea totală.
Compartimentul vascular (volemia) reprezintă 7-8% din apa totală, respectiv 5% din greutatea corporală.
În 24 de ore, turn overul apei este variabil în funcție de specie:
- 143 ml/kgc la vacă
- 150 ml/kgc la oaie
- 73 ml/kgc la capră
- 75 ml/kgc la măgar.
Terapia cu fluide trebuie aplicată rapid și în cantități mari, pentru a avea cele mai bune rezultate în ceea ce privește recuperarea. În medicina veterinară, majoritatea pacienților vor răspunde bine doar la terapia cu fluide. Medicația antiaritmică și inotropii sunt necesari în șocul cardiogen primar, iar medicația vasopresoare este necesară în șocul distributiv.
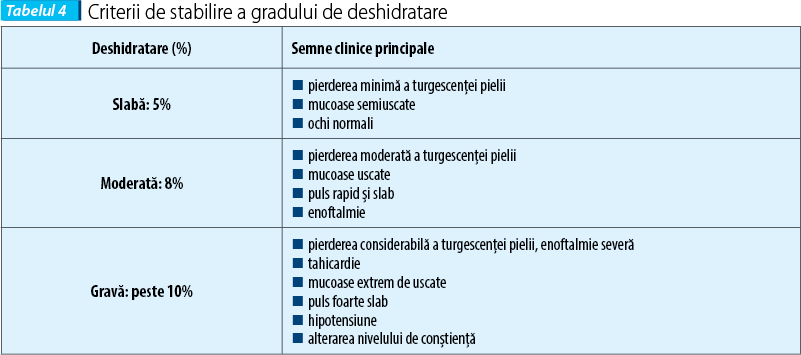
Estimarea procentului de deshidratare
Oferă clinicianului o idee despre volumul inițial de fluide necesare, dar trebuie considerată ca o estimare, deoarece deshidratarea depinde și de alți factori existenți (vârstă, nutriție etc.) (tabelul 4).
Calcularea deficitului de fluide se va face după formula:
Volumul de înlocuit (L) = Greut. corp.(kg) x % deshidratare, unde se adaugă deficitul și pierderile curente de fluide la necesarul de mentenanță/bazal (figura 3).

Strategia de reanimarea conține în special tehnici terapeutice de reechilibrare respiratorie și circulatorie și evaluarea funcțiilor afectate de acțiunea patogenilor interni sau externi.
Cel mai adesea, manifestările simptomatologice sunt de tip supraacut sau acut. În tabelul 5 sunt prezentați principalii parametri pentru evaluarea și monitorizarea pacienților.

Terapia trebuie individualizată, „croită”, pentru fiecare pacient în parte, reevaluată și reformulată în funcție de schimbările apărute.
Nevoile pacienților variază în funcție de:
- existența unei boli acute sau cronice
- patologie: acido-bazică, oncotică, anormalități electrolitice
- alte condiții coexistente.
În funcție de scopul terapeutic urmărit, perfuziile pot fi:
- cu electroliți
- pentru stabilirea echilibrului acido-bazic
- cu substanțe energetice și reconstituante
- soluții coloidale înlocuitoare de plasmă
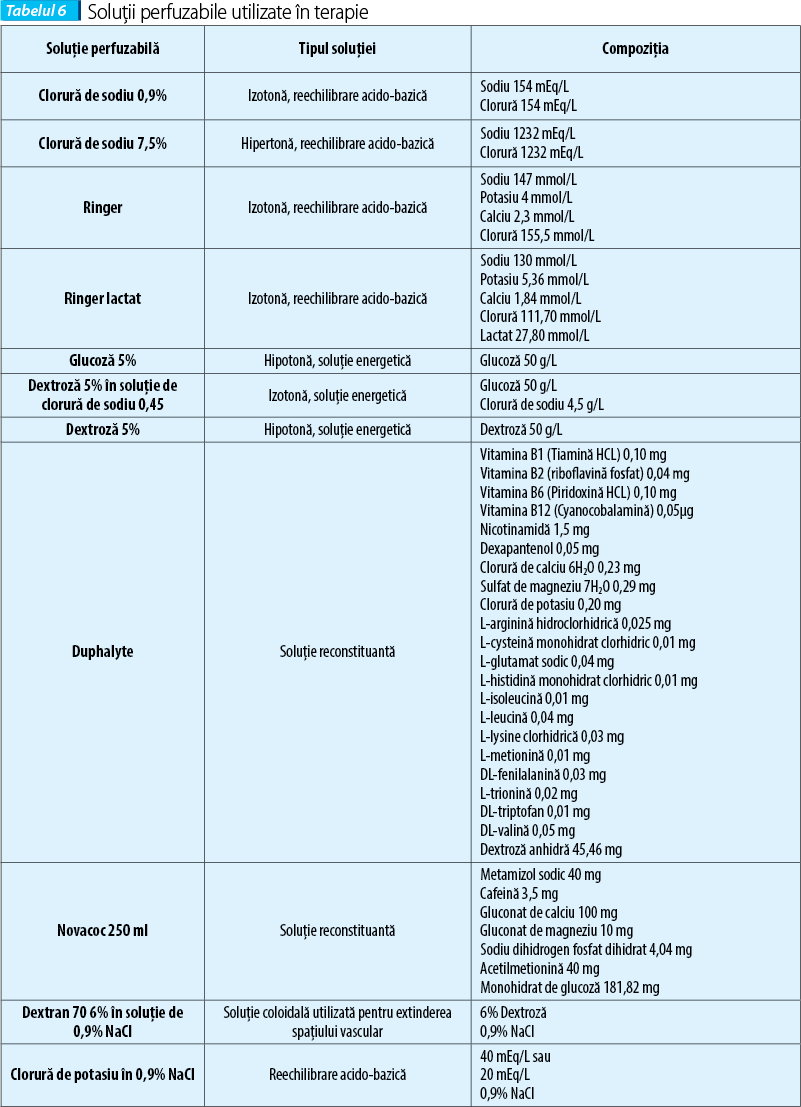
- soluții medicamentoase (tabelul 6).
Pacienții trebuie examinați pentru trei tipuri majore de dereglări fluidice:
- modificări de volum (ex.: deshidratare, pierderi de sânge)
- modificări de conținut (ex.: hiperpotasiemie)
- modificări de distribuție (ex.: efuziunea pleurală).
Când este necesară creșterea volumului intravascular fără creșterea nivelului sângelui intergral, se utilizează soluții cristaloide coloide coloide ori ambele. Cele mai bune sunt soluțiile cristaloide izotone. Dacă este nevoie de electroliți, administrarea se realizează printr-un cateter i.v. secundar, la o rată de administrare care să nu depășească 0,5 mmoli/kgc/oră.
Medicația de susținere cardiacă
Dobutamina
Îmbunătățește contractilitatea și debitul cardiac, cu efect agonist b-adrenergic. Se administrează în perfuzie i.v. continuă în rată de 2,5-20 mcg/kg/min în dextroză 5%; doza este de 15 mcg/kg/min. Dobutamina crește circulația miocardică, renală și mezenterică.
Dopamina
Se administrează în perfuzie i.v. continuă 2-8 mcg/kgc/min; dozajul mai mare de 10 mcg/kg/min produce vasoconstricție și tahicardie. Atenție: poate provoca perturbări gastrointestinale!
Vasodilatatorii
Combinația nitroprusid de sodiu + dobutamină în perfuzie IV continuă este eficientă în șoc cardiogenic și edem pulmonar sever. Efect advers: hipotensiune sistemică - se recomandă monitorizarea presiunii sangvine.
Nitroprusidul de sodiu
Se diluează în dextroză 5% și se administrează în rată de 1-3 mcg/kg/min, cu creșterea ratei de perfuzie la 5-10 min, până la efectul dorit. Doza este de: 5-10 mcg/kgc/min, suficientă pentru a controla semnele clinice.
Pimobendanul
Are un efect inotrop și vasodilatator (inhibitor de fosfodiesterază III), se administrează oral în doză de 0,25 mg la 12 ore.
Milrinona și amrinona (inamrinona)
Inhibitori de fosfodiesterază III (FDE III). Se administrează pentru terapia insuficienței miocardice severe refractare. Reacții adverse: tahicardie și tahiaritmie, trombocitopenie, probleme gastrointestinale, hipotensiune.
Amrinona: se administrează în doză de 1-3 mg/kgc, i.v., sau perfuzie i.v. 10-80 mcg/kgc/min.
Milrinona: se administrează în doză de 30-300 mcg/kgc (doză de atac), urmat de perfuzie i.v. 1-10 mcg/kgc/min (se începe cu doza minimă și se crește).
Bibliografie
1. Cristina T. Romeo (2006). Introducere în farmacologia și terapia veterinară. Ed. Solness Timișoara(10)973-729-064-X; I; (13)978-973-729-064-9, pp.560-592; 611-652.
2. Cristina R.T., Teușdea V. (2008). Ghid de farmacie și terapeutică veterinară. Ed. Brumar Timişoara 978-973-602-354-5 pp.328-333.
3. http://www.merckvetmanual.com/emergency-medicine-and-critical-care/fluid-therapy/overview-of-fluid-therapy
4. http://www.merckvetmanual.com/emergency-medicine-and-critical-care/fluid-therapy/body-fluid-compartments-and-fluid-dynamics



