Eutanasia şi tulburările neuropsihiatrice
L’euthanasie et les troubles neuropsychiatriques
Abstract
L’article présente la situation d’euthanasie en Belgique et discute sur la difficulté dans la pratique quotidienne d’une demande d’euthanasie en cas de trouble neuropsychiatrique, notamment la capacité de prendre de décision et l’état de conscience. Ils sont données les définitions des termes utilisés pour ce processus d’euthanasie, ils sont clarifiées des significations attribuées à la terminologie commune diverse: une demande d’euthanasie, une déclaration anticipée, et aussi comment ils sont rédigés et formulés. Il analyse la législation sur l’euthanasie dans d’autres pays européens, la législation sur les droits des patients et les soins palliatifs. L’article analyse les particularités des demandes d’euthanasie encore dans les troubles neuropsychiatriques, dont le nombre a considérablement augmenté en Belgique après 2012. Sont évalués des objectifs spécifiques dans l’intervention psychiatrique ou psychologique dans une demande d’euthanasie.Montre les types principaux de maladies pour lequels la demande (l’application) pour l’euthanasie elle est fait (cancers, affections neuromusculaires evolutives, affections neuromusculaires non évolutives, affections pulmonaires non cancéreuses, affections cardio-vasculaires,affections rénales, affections digestives non cancéreuses, affections neuropsychiques, pathologies multiples), SIDA, les troubles neuropsychiatriques, et parmi eux la maladie d’Alzheimer, la démence vasculaire, la psychose et les tentatives répétées de suicide avec des séquelles physiques graves, la dépression irréductible, la maladie de Huntington.
Keywords
Rezumat
Articolul prezintă situaţia eutanasiei în Belgia şi dificultăţile întâmpinate în practica cotidiană în faţa solicitărilor de eutanasie formulate de persoane cu tulburări neuropsihiatrice. Sunt date definiţii ale termenilor folosiţi pentru eutanasie, sunt clarificate sensurile atribuite diferitelor terminologii: cereri de eutanasie, declaraţia anticipată, ca şi condiţiile de redactare şi formulare ale acestora.Este analizată legislaţia cu privire la eutanasie în tările europene, legislaţia cu privire la drepturile pacientului şi la îngrijirea paliativă.
Articolul analizează în continuare particularităţile cererilor de eutanasie în cazul tulburărilor neuropsihiatrice, al căror număr a crescut considerabil în Belgia după 2012. Sunt precizate obiectivele specifice ale intervenţiei psihiatrului sau psihologului în cadrul unei cereri de eutanasie.
Sunt prezentate principalele tipuri de afecţiuni pentru care se solicită eutanasia (cancer, afecţiuni neuromusuclare evolutive şi neevolutive, afecţiuni pulmonare necanceroase, afecţiuni cardiovasculare, renale, digestive necanceroase, SIDA, afecţiuni neuropsihice, iar dintre acestea demenţa Alzheimer, demenţa vasculară, psihoze cu tentative repetate de suicid şi soldate cu sechele fizice grave, depresii ireductibile, boală Huntington.
Cuvinte Cheie
La situation dans le monde et, notamment, en Europe
Des nombreux articles ont débattu l’euthanasie dernièrement. L’euthanasie est une expérience complexe qui nous amène au carrefour entre vie et mort, entre libre choix et croyances religieuses, entre sauver la vie et intervention médicale pour induire la mort ; une situation chargée d’émotion qui puisse submerger le médecin par ses propres sentiments et cognitions.
Cette présentation n’a pas d’autres prétentions que de présenter brèvement la situation de l’euthanasie en Belgique et de discuter sur la difficulté dans la pratique quotidienne d’une demande d’euthanasie en cas de trouble neuropsychiatrique, notamment la capacité de prendre de décision et l’état de conscience. Nous n’avons pas l’intention de discuter des aspects éthiques ou morales.
Il est important de s’entendre clairement sur le sens attribué aux termes de différents types d’euthanasie (Table 1).
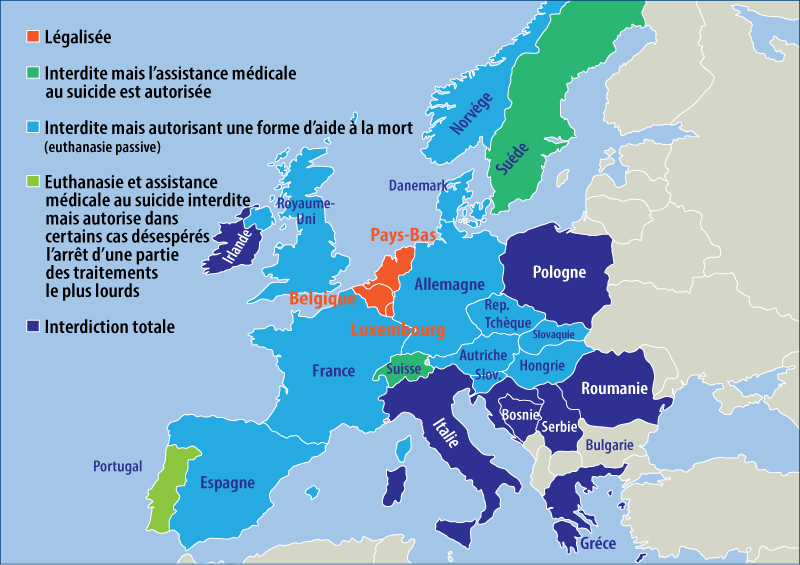
La situation en Europe varie en fonction de la législation de chaque pays (Fig. 1).
Le cadre juridique belge
En Belgique, le terme euthanasie sans de qualification signifie l’euthanasie active volontaire; c’est à dire, le médecin met intentionnellement fin à la vie du patient, à la demande du patient(1) et avec le consentement éclairé complété par le patient.
Il y a trois lois lié au sujet, datant toutes de 2002: la loi sur l’euthanasie (Moniteur Belge, 28 mai 2002), la loi sur les droits du patient (Moniteur Belge, 22 août 2002) et la loi sur les soins palliatifs (Moniteur Belge, 14 juin 2002).
Les conditions légales prévoient que le patient(3):
-
soit majeur ou mineur émancipé, capable et conscient ;
-
se trouve dans une situation médicale sans issue, dans un état de souffrance physique ou psychique constante, insupportable et inapaisable, résultat d’une affection accidentelle ou pathologique grave ou incurable ;
-
que la demande d’euthanasie soit volontaire, réfléchie et répétée, sans pression extérieure;
-
que cette demande soit bien évidemment rédigée par le patient, datée, signée et enregistrée dans son dossier.
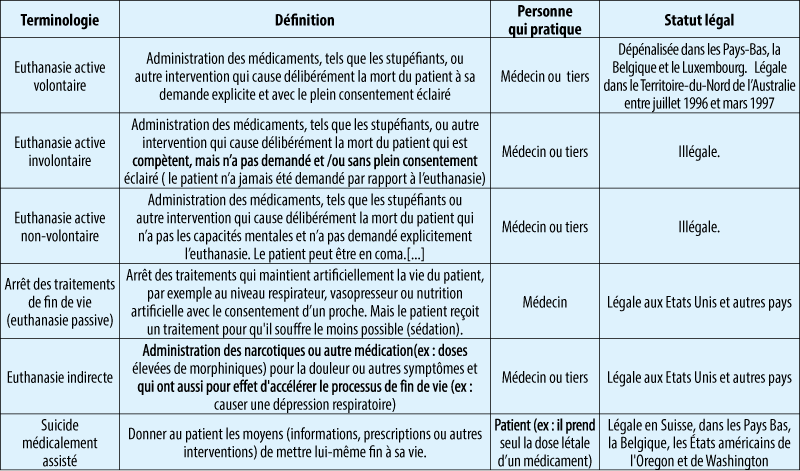
Il y a une différence entre la demande d’euthanasie et la déclaration anticipée, la dernière est une demande d’euthanasie faite à l’avance pour le cas ou se trouverait, à un moment ultérieur de la vie, dans une situation d’inconscience irréversible (coma ou état végétatif persistant par exemple) et ou souffrirait d’une affection accidentelle ou pathologique grave et incurable (art. 4)
Dans une déclaration anticipée, le patient encore capable d’exprimer sa volonté demande de manière explicite que soit pratiquée l’euthanasie à un moment quand il sera plus capable. Cette déclaration est valable si(3):
-
Elle a été rédigée selon le modèle de formulaire que prescrit la loi (deux témoins obligatoires, désignation facultative d’une personne de confiance, qui le moment venu, mettront au courant le médecin traitant de la volonté du patient etc).
-
Elle a été établie ou confirmée moins de cinq ans avant le début de l’impossibilité pour le patient de manifester sa volonté.
-
Elle a été établie en présence de deux témoins majeurs dont au moins l’un n’a aucun intérêt matériel au décès.
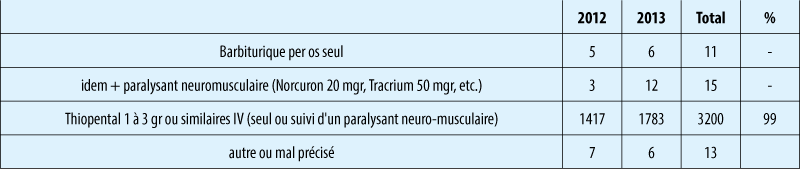
Le patient peut à tout moment retirer ou adapter sa déclaration anticipée de volonté. Concernant la technique et les produits utilisés en Belgique il n’a pas un grand choix et une légère sédation préalable par benzodiazépine I.V. est fréquente(4) (Table 2).
La Commission fédérale de contrôle et d’évaluation de l’euthanasie se compose de seize membres nommés dans le respect de la parité linguistique, dont huit sont docteurs en médecine, quatre sont professeurs de droit dans une université belge ou avocats et quatre sont issus des milieux chargés de la problématique des malades atteints d’une maladie incurable.
Demande d’euthanasie en cas de troubles neuropsychiatriques
L’augmentation importante du nombre d’euthanasies par rapport à la période avant 2012 s’explique vraisemblablement par la diffusion progressive de l’information relative aux décisions en fin de vie auprès du public et des médecins(4).
Les rapports du 2008-2009 inclurent 13 cas d’affections neuropsychiatriques parmi les «autres» diagnostics en Belgique et ils ont fait l’objet d’un examen particulièrement approfondi pour être certain du respect de la loi et, en particulier, de la validité de la demande. Ils ont compris des cas de maladie de Huntington, d’Alzheimer, de démence vasculaire, une psychose avec tentatives répétées de suicide dont une immolation par le feu avec des séquelles physiques graves et un cas de dépression irréductible(2).
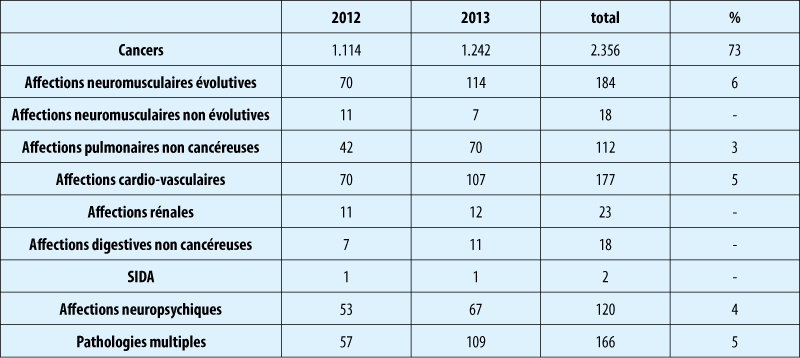
Les enregistrements officiels portant sur la période 2012–2013 montrent que le nombre de demandes d’euthanasie pour des affections neuropsychiques (maladie d’Alzheimer, maladie de Huntington, démences vasculaires, psychoses irréductibles, etc.) a eu une légère augmentation en 2013 par rapport au 2012 , mais ont été à l’origine que de 4% des euthanasies(4); ces résultats sont consultables in extenso sur le site de la Commission Fédérale de Contrôle et d’Évaluation de l’Euthanasie (www.health.fgov.be/euthanasie). Les autres affections qui ont donné lieu à une euthanasie sont les suivantes (Table 3).
L’Ordre des médecins belge explique que le médecin qui reçoit une demande d’euthanasie «doit être convaincu que la demande du patient est entièrement volontaire, ce qui ne signifie pas seulement qu’il n’existe aucune pression extérieure d’ordre financier, psychosocial ou relationnel, mais également que l’aptitude mentale du patient soit compatible avec un libre choix»(7), évaluation très difficile en cas de troubles neurocognitifs.
Dans ces situations un avis neurologique et/ou psychiatrique du patient est demandé. Razavi et al. (2008) mettent en évidence trois objectifs de l’intervention d’un psychiatre (ou psychologue) dans le cadre d’une demande d’euthanasie :
-
l’évaluation des capacités cognitives et de la compétence du patient à comprendre, juger et décider
-
l’exclusion d’un diagnostic de dépression pouvant expliquer le désir de mourir du patient
-
le traitement de l’éventuelle dépression détectée(8)
Des troubles psychologiques ou psychiatriques (besoin de control, sentiment de désespoir, de douleur ou d’impuissance ou la présence de désordres cognitifs ou dépressifs, diminuant la capacité à prendre de justes décisions) des patients demandant l’euthanasie, ont déterminés les psychiatres de ne pas soutenir leur requêtes(9).
Aux Pays-Bas, les demandes d’euthanasie pour des patients psychiatriques sont autorisées par la loi et sont en augmentation(10). Selon l’arrêt Chabot (1994), ce n’est pas l’origine de la souffrance qui qualifie la souffrance mais l’insoutenabilité de celle-ci. La Société Royale néerlandaise de médecine et la commission régionale de contrôle de l’euthanasie préconisent malgré tout la plus grande prudence et la retenue en ce qui concerne l’euthanasie des patients psychiatriques. Ils font remarquer que les compétences décisionnelles du patient peuvent être influencées par la maladie psychiatrique en elle-même et que l’évaluation de cette souffrance insoutenable et sans espoir est beaucoup plus difficile(11).
Toute demande d’euthanasie du patient psychiatrique doit être au départ prise en charge comme une demande d’aide à la vie. Le patient psychiatrique doit avoir manifesté son désir d’euthanasie de façon répété et insistante vis à vis de son médecin et de son entourage sur une durée d’au moins plusieurs mois. Ainsi le désir suicidaire comme symptôme de la maladie psychiatrique serait plus facilement écarté puisque la plupart des patients psychiatriques suicidaires passeraient impulsivement à l’acte.
La Société néerlandaise de psychiatrie propose depuis 2009 certaines directives lors d’une demande d’euthanasie par des patients psychiatriques, et notamment que des consultations supplémentaires doivent être prévues afin que le patient soit vu par un psychiatre indépendant avec une expertise renommée dans la maladie psychiatrique du patient et par un consultant indépendant, le plus souvent un médecin psychiatre néerlandais formé pour informer ses confrères médecins (à la demande de ceux-ci) en matière d’euthanasie. En cas d’opinions divergentes, un troisième consultant peut être consulté.
En Belgique, la démence est exclue du cadre de la loi sur l’euthanasie en principe, mais la jurisprudence explique qu’un patient atteint de démence pourrait demander l’euthanasie au stade initial de sa maladie, c’est-à-dire à un moment où il pourrait encore vivre un certain temps et le patient est encore capable de faire une demande selon les exigences de la loi (volontaire, réfléchie, informée et persistante dans le temps). En 2013, une proposition de loi visant à élargir la loi sur l’euthanasie aux personnes atteintes d’une démence a été refusée.
Afin de pouvoir accepter une euthanasie à la personne qui fait la demande, il faudrait que cette personne sache exactement ce qu’est sa maladie, et, a fortiori, comment elle évoluera et puisse décrire avec suffisamment de précision l’état futur qu’elle considère comme incompatible avec sa dignité et source d’une souffrance inapaisable. n
Bibliografie
- Emanuel EJ. Euthanasia. Historical, ethical, and empiric perspectives. Arch Intern Med 1994; 154:1890.
- Roland Kerzmann, Pratiquedépénalisée de l’euthanasie en Belgique. Decriminalized euthanasia practice in Belgium ,Médecine&Droit, Elsevier, 2011, Issue 106, Pages 91–95.
- Loi relative à l’euthanasie, 28 mai 2002, MoniteurBelge du 22/06/2002, pp. 28515 - 25520.
- www.health.fgov.be/euthanasie.
- Lemaire, P. (2006). Psychologie cognitive(2ème ed.). Bruxelles: De BoeckUniversité.
- 6. Greene, J. D. &Haidt, J. (2002). How and wheredoesthe moral judgmentwork ? Trends in Cognitive Science, 6, 517 – 523.
- Avis relatif aux soins palliatifs, à l’euthanasie et à d’autres décisions médicales concernant la fin de vie. (2003). Bulletin du Conseil National de l’Ordre des Médecins, XI, 100, 6 –9.
- Razavi, D., Datso, C., & Delvaux, N. (2008). Euthanasie et problématiques associées. In D. Razavi & N. Delvaux (Eds.), Précis de psycho-oncologie de l’adulte (pp. 383 – 411). Paris: Elsevier Masson.
- Bannink, M., Van Gool, A. R., van derHeide, A., & van derMaas, P. J. (2000). Psychiatricconsultation and quality of decisionmaking in euthanasia. The Lancet. Vol 356, 2067– 2068.
- http://knmg.artsennet.nl/Home.htm - Koninklijke Nederlandschemaatschappijterbevordering van de geneeskunst.
- http://www.nvvp.net/home- NederlandseVerenigingvoorPsychiatrie.

