Din aceeași categorie
În iulie 2017 a fost publicată Legea nr. 185 privind asigurarea calității în sistemul de sănătate. Ea cuprinde și acreditarea tuturor instituțiilor medicale din ambulatoriu, inclusiv cele din asistența medicală primară. Este un prim pas, desigur, care ar dovedi interesul pentru găsirea unor modalități de îmbunătățire a calității serviciilor medicale oferite de furnizorii din sistemul de sănătate din România.
Instituția publică responsabilă de domeniul calității serviciilor medicale este ANMCS (Autoritatea Națională de Management al Calității în Sănătate), provenită din vechiul CONAS (Comisia Națională de Acreditare a Spitalelor). ANMCS este organ de specialitate al administrației publice centrale în domeniul managementului calității în sănătate, în subordinea guvernului și coordonarea prim-ministrului.

Articolul de față nu va analiza însă această lege. Interesul statului pentru asigurarea calității în sectorul medical este justificat. Vom încerca să luăm în discuție dimensiunile care influențează calitatea serviciilor oferite de asistența medicală primară (AMP), în care cabinetul de medicina de familie este elementul central. Activitatea cabinetelor de medicină de familie este direct influențată de o multitudine de factori ce definesc sistemul de asistență medicală primară la nivel național. Vom încerca să trecem în revistă acești factori și să vedem care sunt părțile direct legate de managementul cabinetului și care sunt dependente de sistemul de sănătate.
Licențierea, care este obligatorie, constă în asigurarea că furnizorul de servicii respectă standardele minimale preexistente pentru a asigura siguranța pacientului.
Acreditarea se face pe baza unor standarde maximale, pe care furnizorii le pot atinge în timp, astfel încât este stimulată creșterea continuă a calității. Programele de acreditare trebuie să aibă câteva elemente:
- să încurajeze profesioniștii să participe la îmbunătățirea continuă a calității; să permită o gestionare durabilă a operațiunilor pe teren (de exemplu, selecția și formarea evaluatorilor peer review, supravegherea și educația permanentă a evaluatorilor etc.);
- să asigure un proces echitabil, valid și credibil;
- să creeze o bază de date cu informațiile legate de acreditare pentru a determina complianța, pentru a identifica domeniile cu probleme și a evidenția oportunitățile de îmbunătățire a calității.
Standardele de acreditare, care sunt maximale (practic, niște standarde „de aur”), sunt create, de obicei, de experți și reflectă nivelul actual al cunoștințelor în domeniul calității îngrijirilor medicale, al politicilor sanitare etc., dar ținând cont și de cerințele pacienților și ale profesioniștilor din domeniu.
Pentru ca un program de acreditare să meargă bine, este nevoie ca decidenții politici să susțină fiecare etapă în implementare, financiar sau prin îmbunătățiri ale legislației, acolo unde este necesar.
În România, asigurarea calității se efectuează prin următorii pași: autorizare, avizare, certificare (și, în viitor, acreditare). Practic, modelul este de a verifica dacă un cabinet medical respectă cerințele minimale, rezultatele evaluărilor fiind identice - respectă sau nu respectă și poate fi autorizat.
În prezent, la nivel internațional există o preocupare crescândă de a utiliza standarde maximale. Aceste standarde sunt dezvoltate, de obicei, de organismele profesionale din fiecare țară, care de altfel se preocupă de mulți ani de programe de creștere a calității serviciilor medicale. Rezultatele a numeroase proiecte arată că, pentru a crește calitatea serviciilor din asistența medicală primară, nu este suficient să evaluezi calitatea, ci trebuie dezvoltate standarde, modele de practică, trebuie acceptate la nivel național prin programe de formare continuă și susținere la nivel legislativ.
Ce este asistența medicală primară? Unii ar răspunde simplu - sunt cabinetele de medicină de familie! Răspunsul este însă unul mai complex! Asistența medicală primară este un sistem multidimensional, în interdependență atât cu politica din sistemul sanitar al unei țări, cât și cu celelalte segmente ale sistemului sanitar. Nu se poate afirma că un cabinet medical poate funcționa independent, fără a ține cont de celelalte elemente. Care ar fi dimensiunile asistenței medicale primare?
Proiectul PHAMEU (Primary Care Activity Monitor for Europe), derulat în perioada 2009-2010, a identificat 10 dimensiuni ale asistenței medicale primare. Ulterior, proiectul QUALICOPC (Quality and Costs of Primary Care in Europe), derulat de un consorțiu de instituții europene, coordonat de Institutul NIVEL din Olanda, a efectuat o analiză comparativă a sistemelor de asistență medicală primară din 34 de țări, printre care și România, în termeni de calitate, costuri și echitate. Programul a fost finanțat de Uniunea Europeană prin FP7.
PHAMEU a identificat cele 10 dimensiuni ale AMP pornind de la modelul Donabedian de evaluare a calității - structură, proces și rezultate.
Structură
- Guvernanța sistemului de asistență medicală primară
- Condițiile economice din sistemul de asistență medicală primară
- Dezvoltarea forței de muncă.
Proces
- Accesul la servicii de AMP
- Continuitatea îngrijirilor în AMP
- Coordonarea îngrijirilor
- Comprehensivitatea îngrijirilor.
Rezultate
- Calitatea îngrijirilor din AMP
- Eficiența îngrijirilor
- Echitatea în sănătate.
La fiecare din aceste 10 dimensiuni au fost identificate în QUALICOPC o serie de elemente care definesc fiecare domeniu (tabelul 2).
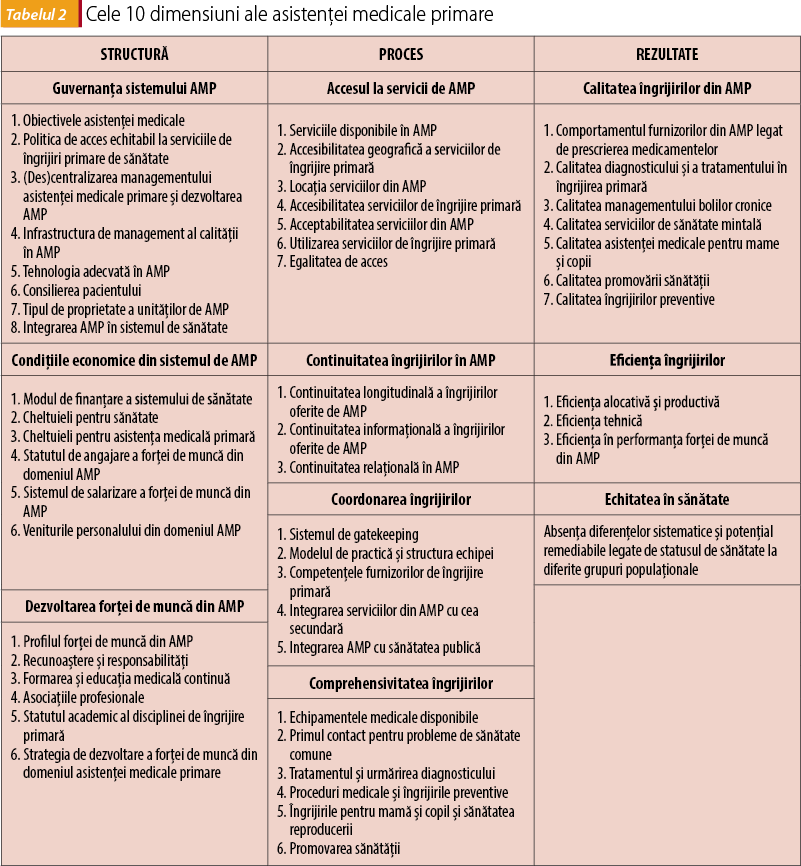
În total sunt 52 de elemente grupate în cele 10 dimensiuni, toate având un impact important asupra desfășurării activității într-un cabinet de medicina de familie. Spațiul nu ne permite să detaliem fiecare element, dar o simplă parcurgere a lor ne sugerează că aproape toate sunt dependente de autoritățile care reglementează politica sanitară, iar o mare parte dintre ele ar trebui să fie și o preocupare majoră a organizațiilor profesionale din asistența medicală primară. Abia când aceste condiții vor fi rezolvate și reglementate corespunzător, vom putea discuta cu adevărat despre o perspectivă managerială la nivelul cabinetelor și, ulterior, despre evaluarea calității și acreditarea cabinetelor.
1. Guvernanța sistemului de asistență medicală primară
Numeroase studii au arătat că un sistem de sănătate în care politica sanitară sprijină dezvoltarea medicinei de familie are rezultate mai bune în ceea ce privește sănătatea populației și controlul cheltuielilor. La noi, deși se susține cu orice prilej importanța medicinei de familie, obiectivele nu sunt destul de clare la nivel național. Politica de acces echitabil include o serie de reglementări care, în scopul acordării de drepturi suplimentare unor categorii de pacienți (diverse legi speciale, persoane cu pensii mici etc.), au crescut artificial birocrația în sistem.
Infrastructura informațională este dependentă de politica statului. Sistemele informatice la nivel național s-au dezvoltat fără a avea o strategie națională. Sistemele informatice individuale, programele de cabinet de medicină de familie, cabinete din ambulatoriu și spitale, realizate de firme private, nu au fost aliniate la nicio strategie sau viziune care să ușureze activitatea profesioniștilor din sistem. În plus, legislația stufoasă și în continuă schimbare impune eforturi suplimentare sectorului IT de a rezolva cerințe care, de fapt, nu țin de îmbunătățirea activității medicale. Circulația informației între furnizorii de sănătate nu este eficientă nici acum, deși există SIUI, Dosar electronic, card de sănătate. Lipsește o componentă importantă, eRefferal, care să permită transmiterea informațiilor între furnizorii de servicii de sănătate - medici, laborator, spitale. Sistemul de prescriere electronică a rămas doar un instrument de control, destul de ineficient, care mai mult îngreunează activitatea medicilor și a farmaciilor. Sistemul de card electronic, funcțional în general, practic nu asigură niciun avantaj major, din cauza incapacității CNAS de a gestiona în timp real statusul de asigurat al asiguraților, drepturi legate de diverse legi, venituri etc.
Oficial, managementul asistenței medicale primare a fost descentralizat la nivelul autorităților de sănătate publică județene. Din păcate, nu se poate spune că există o structură guvernamentală care să răspundă de organizarea asistenței medicale primare. De asemenea, cu mici excepții, autoritățile locale se implică prea puțin, deși, mai ales în mediul rural, ar putea juca un rol mai important.
2. Condițiile economice din sistemul de asistență medicală primară
Modul în care este finanțat sistemul medical depinde tot de decidenții politici. Dacă ne uităm în Euro Health Consumer Index (EHCI) 2016, România se clasează pe locul 35 (penultimul loc), cu un buget alocat spitalelor de peste 50% din totalul costurilor pentru sănătate, în timp ce multe alte state europene alocă între 20% și 40%. Această alocare disproporționată, evident, este o opțiune politică, și nu de natură a stimula asistența medicală primară în România. În raportul EHCI, comentariul este destul de acid: „Cu cât este mai mare ponderea îngrijirilor în spitale, cu atât structura asistenței medicale este mai învechită. Dacă olandezii, elvețienii și (probabil) italienii preferă internările mai lungi, ei își pot permite acest lucru; Bulgaria, România și Albania nu pot! Aceștia ar trebui să beneficieze de sprijin profesionist pentru restructurarea serviciilor de sănătate!”.
Nu are rost să mai discutăm procentul alocat AMP, care este unul dintre cele mai mici din Europa. Veniturile cabinetelor medicale sunt încă mult prea mici pentru a asigura dezvoltarea și modernizarea lor, de a angaja personal suficient.
3. Dezvoltarea forței de muncă
Planificarea și pregătirea forței de muncă sunt evident apanajul statului. Sunt dependente și de nivelul de dezvoltare al disciplinei medicină de familie la nivel academic și chiar de organizațiile profesionale, care își aduc contribuția mai ales în dezvoltarea de programe de educație medicală continuă.
Un aspect care poate fi discutat este faptul că media de vârstă a profesioniștilor din medicina de familie este de circa 55 de ani. Trebuie găsite soluții pentru formarea de noi promoții de specialiști de medicină de familie. Această realitate trebuie avută în vedere inclusiv în cadrul reformelor, al proiectelor care vizează schimbarea de comportamente.
Barbara Starfield a descris șase mecanisme prin care asistența medicală primară poate influența sănătatea populației: acces mai bun la serviciile necesare, o mai bună calitate a îngrijirii, accent crescut pe prevenție, management precoce al problemelor de sănătate, efect cumulativ al îngrijirilor furnizate și rol în reducerea/evitarea îngrijirilor nenecesare și, uneori, chiar nocive din partea unor specialiști.
Componenta de proces este dependentă atât de buna funcționare și reglementare a sistemului de sănătate, cât și de nivelul de dezvoltare și implicare al organizațiilor profesionale. Aici este terenul în care organizațiile profesionale pot contribui decisiv la o mai bună organizare a asistenței medicale primare, prin definirea de modele de bună practică medicală care să fie adoptate la nivel național.
4. Accesul la îngrijiri medicale primare
Organizarea accesului la îngrijirile din asistența medicală primară este, teoretic, sarcina statului. El asigură acces egal la sănătate tuturor cetățenilor. El trebuie să asigure numărul eficient de servicii de asistență medicală primară cu o distribuție proporțională pe întregul teritoriu al țării. Statul, prin autoritățile locale, ar trebui să rezolve problemele în zone cu slabă acoperire.
Accesul la servicii include însă și câteva aspecte care nu sunt încă soluționate în România. Majoritatea covârșitoare a medicilor de familie lucrează în cabinete medicale individuale. Astfel, pacienții au acces la cabinet 5-7 ore pe zi. În multe locuri, acest lucru se datorează faptului că în același spațiu își desfășoară activitatea două cabinete medicale, dar fiecare cu lista proprie. Dacă un pacient are o problemă de rezolvat și medicul său a terminat programul de dimineață, va trebui să aștepte până a doua zi după-amiază. Soluția o reprezintă, evident, asocierea medicilor și organizarea în grupuri de practică care să poată asigura un program continuu, 10-12 ore pe zi, astfel încât pacienții să aibă acces la orice oră la servicii de AMP.
Tot legată de acces este și problema sistemului de efectuare a programărilor. Din cauza atomizării asistenței medicale primare, foarte puține cabinete au un sistem de programare eficient. Majoritatea cabinetelor fac programări doar în timpul orelor de program, programările fiind făcute de asistentă, care își întrerupe activitatea curentă pentru a răspunde la telefon și a face programările. Programările online sunt aproape inexistente. Există câteva soluții IT, majoritatea timide, dar acceptarea lor de către medici a fost destul de slabă. Inexistența posibilității de programare online este unul din punctele la care România este și penalizată în raportul EHCI. În numărul trecut, dr. Marina Pîrcălabu a prezentat un asemenea model care ar putea fi utilizat în cadrul grupurilor de practică („Îmbunătăţirea accesului la serviciile medicului de familie“, Medic.ro nr. 117/3/2017). Cineva trebuie să facă un efort pentru a promova grupurile de practică, în care se pot organiza frumos diverse servicii, inclusiv programare. Evident, statul ar trebui să stimuleze și să susțină financiar o asemenea tranziție.
În afara programului de activitate al cabinetelor, serviciile de permanență ar trebui să asigure continuitatea îngrijirilor. Și aici este nevoie de o regândire a acestor servicii, deoarece modelul actual este doar parțial eficient. Și aici, organizațiile profesionale ale medicilor pot identifica noi modele, mai eficiente, cu servicii de permanență fixe și mai ales mobile.
5. Continuitatea îngrijirilor în AMP
Studiile au demonstrat că există o relație pozitivă între continuitatea îngrijirilor oferite și calitatea asistenței medicale primare. Este vorba atât de continuitatea longitudinală, bazată pe o relație pe termen lung între medicul de familie și pacient, cât și de continuitatea informațională, legată de organizarea înregistrărilor medicale ale pacientului de-a lungul istoricului său medical (continuitatea informațiilor). Documentarea istoricului pacientului este o necesitate pe care nu trebuie să o argumentăm prea mult. Medicul nu poate ține minte detaliile consultațiilor tuturor pacienților. Completarea datelor pacientului în fișă este un aspect pe care nu prea se insistă în timpul studiilor și al stagiilor medicale. Pe vremuri, fișele pacienților erau completate pe hârtie, mai mult sau mai puțin. După Revoluție, totul a devenit mai schematic. Astfel, în momentul când au apărut noile tehnologii IT, cu fișa electronică a pacientului, medicul avea de ales între a nu scrie aproape nimic, așa cum făcea în cazul fișelor de hârtie (la unii se rezuma doar la completarea registrului de consultații), și a completa în fișa pe calculator, care uneori era mai detaliată. Cu timpul, medicii au devenit utilizatori curenți ai calculatorului, dar, din păcate, obligațiile contractuale au complicat totul până la absurd. În prezent, birocrația la care medicul de familie este obligat îi îngreunează atât de mult activitatea curentă, încât aproape s-a renunțat la înregistrarea datelor cu caracter pur medical în favoarea unor rutine formale, doar pentru a raporta în toate părțile - SIUI, CNAS, MS, RENV etc.
Deoarece nu există niciun departament sau instituție la nivel național care să fie preocupată de aceste aspecte, rămâne ca organizațiile profesionale să depună un efort în stabilirea unor recomandări sau standarde care să fie utilizate de medici și încorporate în sistemele informatice existente pe piață. În prezent, ne învârtim într-un cerc vicios, firmele de software nu includ în sistemele informatice principiile de bază ale medicinei de familie, motivând că medicii nu au solicitat nimic în plus, majoritatea mulțumindu-se ca programul lor de cabinet să facă rapoartele către CNAS. Pe de altă parte, mulți medici ar folosi programe care să fie mai bine adaptate activităților lor medicale, dar firmele de software nu investesc bani în cercetare și dezvoltare. Piața de software este liberă, dar adevărul este că și programele de cabinet ar trebui să respecte niște standarde medicale, recunoscute pe plan european.
6. Coordonarea îngrijirilor
Coordonarea îngrijirilor de către medicii de familie este încă departe de a fi rezolvată. Există deja numeroase studii care arată că o asistență medicală primară bine organizată, cu echipe de profesioniști cu abilități practice multiple, poate oferi servicii de îngrijire mai bine coordonate, cu efecte pozitive privind starea de sănătate a populației și cu costuri mai mici.
De asemenea, o mai bună coordonare și organizare a activității cabinetului medical scade cantitatea de muncă și stresul personalului medical, iar pe de altă parte, crește gradul de satisfacție al pacienților (van den Homberg, 2009). Aceste cabinete în care personalul este mai implicat vor avea mai bune rezultate legate de prevenție și managementul bolilor cronice.
Continuitatea și coordonarea sunt strâns legate. Pe de o parte, ele sunt dependente de legislație, de existența unor reglementări care să permită accesul ușor al pacienților la servicii medicale primare. Organizațiile profesionale trebuie să găsească cele mai bune metode pentru a stimula continuitatea și coordonarea îngrijirilor prin recomandări de bună practică și modele care să fie acceptabile în România. Cele mai bune soluții pot veni de la profesioniștii în domeniu și susținute de decidenții politici.
7. Comprehensivitatea îngrijirilor
Asistența medicală primară în secolul 21 nu se mai poate face doar cu stetoscopul și tensiometrul. Ea trebuie să ofere o gamă cât mai largă de servicii de calitate, astfel încât pacientul să-și poată rezolva problemele medicale în comunitate și, dacă se poate, să evite internările inutile. Aceasta implică un nivel de dotare corespunzător, care să permită diagnosticul și monitorizarea principalelor boli cronice, posibilitatea de a face prevenție, de a urmări corect sănătatea mamei și copilului, de a putea oferi diverse proceduri la nivelul centrelor medicale. Toate acestea însă necesită organizare și o finanțare corespunzătoare.
Conținutul activității profesionale, nivelul de dotare, procedurile și ghidurile ar trebui să fie sarcina continuă a organizațiilor profesionale. Statul ar trebui să încurajeze și să finanțeze proiecte și programe, iar cele care se dovedesc a fi utile să fie implementate la nivel național. Din păcate, nu observăm din partea statului nicio intenție de a susține și dezvolta asistența medicală primară.
8. Calitatea îngrijirilor din AMP
Prin calitate înțelegem modul în care serviciile medicale oferite acoperă nevoile pacienților la standarde de calitate acceptate. Deși sunt dependente de cadrul în care statul oferă serviciile de AMP, organizațiile profesionale pot avea un rol esențial prin dezvoltarea unor modele de bună practică pe care profesioniștii din sistem să le pună în aplicare în fiecare unitate medicală. Aparent, această dimensiune pare că este sarcina cabinetelor medicale, a fiecărui furnizor de servicii. Și aceste cabinete trebuie evaluate pentru a demonstra calitatea serviciilor oferite. Totuși, studiile arată că există o strânsă legătură între calitate și toate celelalte dimensiuni – guvernanță, acces, continuitate, coordonare, eficiență.
Creșterea calității serviciilor medicale într-un sistem de sănătate care funcționează în parametri normali este, de obicei, o preocupare majoră a organizațiilor profesionale. Multe țări din Europa au experiențe de 20-30 de ani în derularea a diverse programe de creșterea calității, de la cercurile calității, dezvoltarea de modele de bună practică medicală pentru medicina de familie, până la sisteme de evaluarea calității (de exemplu, EPA - European Practice Assessment). Ar trebui ca și organizațiile din România să înceapă să investească în asemenea programe.
O metodă simplă de a evalua calitatea îngrijirilor, la îndemâna oricui, constă în evaluarea gradului de satisfacție a pacienților cu ajutorul unui chestionar. Poate fi utilizat și chestionarul EUROPEP, tradus și în limba română de Centrul Național de Studii pentru Medicina de Familie. Este un chestionar validat în peste 30 de țări și care poate oferi informații importante despre cum percep pacienții serviciile oferite de cabinetele medicale.

9. Eficiența îngrijirilor
Eficiența îngrijirilor oferite, desigur, este o problemă pe care fiecare cabinet și fiecare unitate medicală trebuie să o măsoare. Eficiența de producere a serviciilor medicale se referă la costurile de oportunitate ale pacientului, reflectate prin minimizarea costurilor per pacient și maximizarea rezultatelor. Un exemplu prin care pacientul își minimizează costurile este adresabilitatea crescută în serviciile de urgență. Unii pacienți încearcă să-și rezolve problemele medicale prin prezentarea la un serviciu UPU, unde li se face un examen medical sumar și investigații radiologice, ECG, ECHO, câteva analize, într-un timp record. Dacă ar urma traseul clasic, probabil ar dura câteva zile până ar obține același rezultat și cu un cost mai mare.
Se spune că un sistem este eficient tehnic atunci când nu poți reduce resursele fără a scădea capacitatea de a trata pacienți sau de a obține rezultatele dorite.
10. Echitatea în sănătate
Echitatea în sănătate se referă la modalitatea de distribuire a resurselor de sănătate în funcție de nevoile pacienților. În principiu, este o problemă pe care statul trebuie să o rezolve prin diverse mecanisme. Nici în acest domeniu nu excelăm. De exemplu, toți pacienții ar trebui să aibă acces egal la îngrijiri. Din păcate, unele categorii defavorizate, pentru a avea acces la servicii, trebuie să parcurgă o serie de pași ai unei birocrații excesive, iar medicul este obligat ca la fiecare consultație să solicite cupon de pensie, să adune copii xerox, declarații etc., care consumă timp și resurse inutil.
Asigurarea calității
Pentru o mai bună înțelegere ar trebui să definim trei termeni legați de calitate: asigurarea calității, îmbunătățirea calității și managementul calității.
Asigurarea calității (AC) reprezintă procesul și subprocesele de planificare a calității, dezvoltarea obiectivelor și țintelor legate de calitate, stabilirea standardelor de calitate, comunicarea standardelor către utilizatori, elaborarea indicatorilor, stabilirea pragurilor și colectarea de date pentru a monitoriza conformitatea cu standardele stabilite. Asigurarea calității include o serie de pași, precum planificarea, stabilirea și comunicarea standardelor și monitorizarea conformității. Abaterile față de standarde pot fi măsurate, iar evaluările au ca scop final reducerea acestor variații. Prin standardizarea asistenței medicale se consideră că poate fi asigurată calitatea asistenței medicale, existând mai puține șanse de eroare și, prin urmare, o posibilitate mai bună de a controla rezultatul îngrijirii pacienților.
Îmbunătățirea (creșterea) calității (IC) poate fi definită ca procesul și subprocesele de reducere a variației performanței sau a variației de la standarde, pentru a obține un rezultat mai bun pentru clienții organizației. Aspectele-cheie sunt abilitatea acestui proces de a identifica și de a acționa asupra varianției. Este un proces de îmbunătățire a proceselor pentru controlul rezultatelor. Există o serie de activități, abilități și instrumente specifice care sunt necesare pentru realizarea IC. Prin urmare, formarea adecvată a profesioniștilor este esențială pentru succesul și buna implementare a acesteia. Au fost dezvoltate mai multe modele și tehnici de realizare a IC. Modelele folosite au la bază ciclul clasic PDCA (Plan-Do-Check-Act).
Managementul calității (MC) reprezintă totalitatea proceselor și activităților legate de asigurarea și îmbunătățirea calității. Este responsabil pentru coordonarea și facilitarea acestor activități într-o organizație. MC se face la nivelul unității medicale care este implicată în programe de creșterea calității. MC implică selecția personalului inclus în programele de management al calității, alocarea de resurse, monitorizarea și evaluarea planurilor și lansarea echipelor de îmbunătățire. Desigur, în cazul unor organizații formate din 2-3 oameni, procesul este unul atipic!
Din definițiile de mai sus putem trage concluzia că asigurarea calității este un proces firesc și obligatoriu pe care statul trebuie să-l facă, așa cum îmbunătățirea calității ar trebui să fie o preocupare importantă a organizațiilor profesionale. Managementul calității trebuie însă pus în practică de fiecare furnizor de servicii medicale.
Poate cel mai important aspect este că asistența medicală calitativă poate fi obținută doar dacă există o pregătire, o înțelegere adecvată și o aplicare adecvată a principiilor sale în cadrul fiecărei organizații de îngrijire a sănătății din fiecare regiune și din întreaga țară.
Creșterea calității asistenței medicale primare este o preocupare a tuturor sistemelor de sănătate. Unul dintre motive îl reprezintă creșterea costurilor îngrijirilor medicale secundare, mai ales pe fondul îmbătrânirii populației. Se consideră că, prin transferul unei părți din îngrijirile medicale dinspre spital spre asistența primară și comunitară, calitatea îngrijirii pacienților și calitatea vieții se vor îmbunătăți. Pentru acest lucru este însă necesară o modernizare a serviciilor din asistența primară care să fie capabilă să preia o serie de responsabilități. Modernizarea trebuie să fie o preocupare continuă a organizațiilor profesionale, dar este și o obligație a statului, ca decident în domeniul sanitar. Este nevoie de o colaborare reală și de lungă durată pentru a porni și susține un proces de creștere a calității în asistența medicală primară.
Unul din obstacolele care stau în calea dezvoltării AMP este structura fragmentată, cu echipe medicale mici, dispersate. Acest lucru poate duce la izolare și poate întârzia implementarea unor modele noi. În unele țări, acest lucru a fost ameliorat folosind un model de „practice visiting” (Olanda, Suedia). Prin această metodă, pot fi discutate și îmbunătățite probleme punctuale legate de calitatea îngrijirilor la nivelul cabinetelor medicale pe regiuni. Obiectivul principal al acestor vizite este de a permite echipelor medicale să-și identifice punctele tari și punctele slabe și să încurajeze adoptarea de măsuri care să ducă la îmbunătățirea calității. În alte țări, precum Germania, Anglia sau Spania, au fost utilizate așa-numitele cercuri ale calității, în care profesioniștii din asistența medicală primară se întâlnesc periodic și pun în discuție diverse aspecte ale activității curente, acestea fiind dezbătute „între egali”, încercând să găsească cele mai bune rezolvări la nivel local.
O altă problemă care întârzie dezvoltarea AMP este slaba coordonare dintre asistența medicală primară și cea secundară. Acest lucru este destul de evident și în România. Practic, toate serviciile medicale sunt în concurență pentru a atrage cât mai mulți clienți. Consumul de servicii medicale nu este reglat de nevoia reală a pacienților, ci de necesitatea de a-și justifica existența serviciilor respective. Unele protocoale impuse medicilor de familie au ca rezultat încărcarea unor servicii din asistența medicală în mod artificial, fără rezultate în îmbunătățirea calității și uneori chiar crescând costurile îngrijirilor. Danemarca, de exemplu, a implementat un sistem utilizând consultanți medici de familie în cadrul secțiilor de spital, pentru a îmbunătăți comunicarea cu specialiștii și implementarea unor protocoale de îngrijire comune.
Ghidurile de practică pentru medicii de familie sunt instrumente importante pentru creșterea calității. Deși realizarea lor necesită un proces laborios, ele trebuie făcute și mai ales implementate. Implementarea lor în practică necesită și luarea unor măsuri organizatorice și de reglementare. Pe baza ghidurilor trebuie căutate și găsite cele mai bune soluții de a le putea pune în practică, pentru ca lucrurile să se și întâmple așa cum recomandă ghidurile. De aceea, Ministerul Sănătății trebuie să fie în contact permanent cu organizațiile reprezentative din asistența medicală primară și să rezolve obstacolele identificate în implementare. Trebuie lămurite „traseele” pe care pacientul trebuie să le urmeze pentru a putea accesa ușor toate serviciile medicale necesare. Acest lucru ține și de organizațiile profesionale locale, dar mai ales de autoritățile de sănătate publică de la nivelul județelor, care trebuie să se implice mai activ în rezolvarea detaliilor la nivel local.
Concluzii
Am pornit tot acest demers de la Legea nr. 185 privind asigurarea calității în sistemul de sănătate, care include și asistența medicală primară. După cum am văzut, o asistență de calitate include toate punctele de mai sus. Dacă problemele enumerate sunt rezolvate la un nivel cel puțin acceptabil, ar trebui ca și cabinetele să poată funcționa normal și ar fi justificat să le evaluăm calitatea și să le acredităm.
Este suficientă, în prezent, evaluarea furnizorilor – cabinetelor - pentru a crește calitatea serviciilor din asistența medicală primară? Răspunsul este, fără îndoială, nu! Este nevoie de o strategie pe termen mediu, și chiar lung, în domeniul creșterii calității serviciilor din asistența medicală primară. Acest program ar trebui susținut activ de către stat. Trebuie corectat ce este necesar, trebuie dezvoltate standarde și modele de practică, iar apoi, acestea aduse la cunoștința tuturor furnizorilor prin programele de training.
Este momentul ca organizațiile profesionale din medicina de familie, în special Societatea Națională de Medicina Familiei, cu sau fără ajutor din partea statului român, să demareze proiecte și programe în domeniul calității serviciilor din asistența medicală primară. Un ajutor, poate nesperat, ar putea veni și din partea u niversităților de Medicină, care ar putea să preia cel puțin o parte din eforturile legate de cercetare.
asistență primarăcalitatestandardeCalitatea îngrijirilor medicale și siguranța pacientului, în atenția autorităților
Pentru prima dată, România va avea o strategie dedicată calității îngrijirilor medicale și siguranței pacienților, a anunțat ministrul Sănătății.
...

