Abordarea terapeutică a dislipidemiilor, principalul factor cauzator al aterosclerozei
Therapeutic approach to dyslipidemias, the main cause of atherosclerosis
Abstract
Cardiovascular diseases kill more than 4 million people annually in Europe. Atherosclerosis is the main cause of fatal cardiovascular events. The risk of atherosclerosis is higher as the plasma cholesterol level increases. In order to reduce the cardiovascular risk, the decrease in the LDL-C fraction is the main objective of therapeutic intervention in lipid metabolism. Statins are the first choice medication for lowering LDL-C. Other newer therapeutic options may be added to statins in severe hypercholesterolemia such as familial hypercholesterolemia. Fibrates are used in high-triglyceride dyslipidemias.Keywords
cardiovascular riskdyslipidemiahypercholesterolemiahypertriglyceridemiastatinsfibratesRezumat
Bolile cardiovasculare ucid anual în Europa peste 4 milioane de oameni. Ateroscleroza este principala cauză de evenimente fatale cardiovasculare. Riscul de ateroscleroză este cu atât mai mare cu cât nivelul plasmatic al colesterolului este mai mare. În vederea scăderii riscului cardiovascular, scăderea fracţiunii LDL-C este principalul obiectiv al intervenţiei terapeutice în metabolismul lipidic. Statinele sunt medicaţia de primă alegere pentru scăderea LDL-C. Alte variante terapeutice mai noi pot fi adăugate statinelor în hipercolesterolemii severe, aşa cum este hipercolesterolemia familială. Fibraţii sunt folosiţi în dislipidemii cu nivel crescut al trigliceridelor.Cuvinte Cheie
risc cardiovasculardislipidemiehipercolesterolemiehipertrigliceridemiestatinefibraţiAGL: Acizi graşi liberi; CT: Colesterol total; CV: Cardiovascular; HLD: Lipoproteine cu densitate mare (high-density lipoprotein); HMC-CoA: 3-hidroxi-3-metilglutaril-coenzima A; IDL: Lipoproteine cu densitate intermediară (intermediate-density lipoprotein); LDL: Lipoproteine cu densitate mică (low-density lipoprotein) ; LPL: Lipoproteinlipaza ; PCSK9: Proproteină convertază subtilisin/kexin tip 9; TG: Trigliceride ; VLDL: Lipoproteine cu densitate foarte mică (very low-density lipoprotein)
Metabolismul lipidelor
Fiziopatologia dislipidemiilor
Lipidele au roluri fiziolgice importante. Trigliceridele sunt forma de stocare a energiei în celulele adipoase şi muşchi. Colesterolul intră în componenţa membranei celulare şi participă la sinteza hormonilor steroizi (glucocorticosteroizii, hormonii sexuali), acizilor biliari şi a altor substanţe cu rol în semnalizarea celulară(1).
Trigliceridele şi colesterolul sunt lipidele al căror metabolism dereglat conduce la apariţia celor mai multe patologii în care sunt implicate lipidele. O scurtă discuţie despre metabolismul acestora permite înţelegerea afecţiunilor generate şi a modului în care se poate interveni farmacologic la aceste niveluri.
Trigliceridele şi colesterolul sunt fie absorbite din surse alimentare (calea exogenă de metabolism lipidic), fie sintetizate în ficat (calea endogenă a metabolismului lipidic). Lipidele sunt hidrofobe şi insolubile în sânge; transportul în sânge are loc prin înglobarea lipidelor în lipoproteine, care se clasifică în funcţie de dimensiune şi densitate (dată de raportul dintre lipide şi proteine). Lipoproteinele au exprimate la suprafaţă apoproteine (apolipoproteine), care sunt cofactori sau liganzi pentru enzimele implicate în metabolismul lipidic(1).
Metabolismul lipidelor exogene (alimentare)
Lipidele alimentare sunt alcătuite 95% din TG, restul fiind reprezentat de fosfolipide, AGL, colesterol esterificat şi vitamine liposolubile. TG sunt transformate în tubul digestiv în monogliceride şi AGL, iar colesterolul este dezesterificat. După absorbţia în enterocite, monogliceridele şi AGL formează din nou TG, care sunt asamblate împreună cu colesterolul în chilomicroni, cele mai mari lipoproteine. Chilomicronii ajung pe cale limfatică în circulaţia sangvină şi sunt transportaţi în ţesutul adipos şi muşchi, unde lipoproteinlipaza activată de apoproteina C-II prezentă în chilomicroni converteşte TG din aceştia în AGL şi glicerol, care sunt preluaţi de adipocite şi celule musculare, furnizându-le energie. Chilomicronii bogaţi în colesterol rezultaţi după hidroliza TG sunt denumiţi chilomicroni remanenţi şi sunt transportaţi înapoi spre ficat, unde sunt metabolizaţi(1).
Metabolismul lipidelor endogene
Lipoproteinele transportă cantităţi diferite de TG şi colesterol; ele circulă continuu prin plasmă atât timp cât conţin TG nepreluate de ţesuturile periferice sau până sunt metabolizate de ficat(1).
În ficat se sintetizează VLDL, care transportă TG (provenite din chilomicronii remanenţi şi din AGL din plasmă) şi colesterolul către ţesuturile periferice. VLDL conţin la suprafaţa lor apoproteina B-100, prin intermediul căreia lipoproteinele se leagă de receptorii hepatici pentru LDL. VLDL conţin pe suprafaţa lor şi apoproteina C-II, care activează LPL, cu hidroliza TG(1).
În urma hidrolizei TG din VLDL sub acţiunea LPL, se formează IDL, care sunt fie epurate de ficat, fie transformate sub acţiunea lipazei în LDL, lipoproteinele care conţin cea mai mare cantitate de colesterol şi care exprimă în continuare la suprafaţa lor apoproteina B-100(1).
Aproximativ jumătate din LDL este epurat în ficat, mediat de apoproteina B-100 şi receptorii hepatici pentru LDL. Restul de LDL este preluat de receptori extrahepatici de tip scavenger, dintre care cei mai importanţi din punct de vedere fiziopatologic se află la nivelul monocitelor şi macrofagelor. Monocitele bogate în LDL oxidat migrează subendotelial, unde se transformă în macrofage, care înglobează suplimentar LDL oxidat şi formează celulele spumoase care intră în structura plăcii de aterom.
În hipertrigliceridemii sau în rezistenţa la insulină, receptorii hepatici pentru LDL devin incompetenţi; LDL circulă mai mult prin organism, gradul lor de oxidare creşte, iar contactul cu endoteliul vascular se prelungeşte. Efectul aterogenic al acestor LDL mici şi dense este astfel mai mare(1).
În ceea ce priveşte riscul aterogen, dintre LDL se disting lipoproteinele (a), care conţin apoproteina (a). Acestea conţin regiuni similare plasminogenului, regiuni despre care se crede că inhibă fibrinoliza, predispunând la tromboză(1).
HDL sunt lipoproteine sintetizate în ficat şi enterocite şi care iniţial nu conţin colesterol. Rolul principal al HDL este antiaterogenic. HDL preia colesterolul din ţesuturile periferice şi de la alte lipoproteine şi îl transportă către alte celule care au nevoie de colesterol şi mai ales către ficat, care epurează colesterolul.
Ieşirea colesterolului liber din celule se face cu ajutorul unui transportor dependent de ATP (ABCA1 – ATP-binding cassette transporter A1), care împreună cu apoproteina A-1 formează HDL nascente. Colesterolul liber din aceste HDL nascente este esterificat apoi cu ajutorul enzimei LCAT (lecitin-colesterol acil transferaza), cu formarea HLD mature.
Tipuri de dislipidemii
Dislipidemiile se pot clasifica în funcţie de lipoproteinele al căror metabolism este afectat şi, în consecinţă, în funcţie de fracţiile lipidice cu valori peste cele normale.
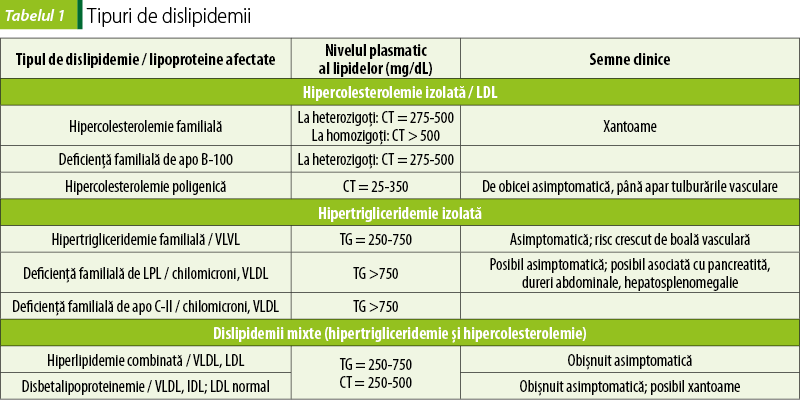
Hiperlipidemia secundară poate fi o consecinţă a altor afecţiuni (diabet zaharat, alcoolism, sindrom nefrotic, insuficienţă renală cronică, hipotiroidism, boală hepatică) sau a administrării de medicamente (corticosteroizi, estrogeni, diuretice tiazidice, betablocante, izotretinoină, tamoxifen, ciclosporină şi inhibitori de protează, fenotiazine şi antipsihotice de a doua generaţie). Formele secundare sunt tratate, dacă este posibil, prin corectarea cauzei de bază(2,3).
Ateroscleroza
Ateroscleroza este caracterizată de depuneri de plăci de aterom pe pereţii interni ai arterelor de dimensiuni medii şi mari, cu îngroşarea peretelui arterial şi cu pierderea elasticităţii acestuia. Ateroscleroza este principala cauză de mortalitate la nivel global, deoarece este principalul cauzator de evenimente cardiovasculare fatale(4).
Placa de aterom conţine lipide, celule inflamatorii, celule musculare netede şi ţesut conjunctiv care alcătuieşte o matrice celulară în care pot fi înglobaţi trombi şi depozite de calciu(4).
În prezent, se consideră că toate stadiile aterosclerozei sunt un răspuns inflamator specific, mediat de citokine, la lezarea endoteliului vascular. Anumite zone din arborele circulator, acolo unde curgerea sângelui este turbulentă, sunt mai predispuse la a dezvolta leziuni aterosclerotice, deoarece la aceste niveluri scade formarea oxidului de azot vasodilatator şi antiinflamator şi creşte formarea moleculelor de adeziune, care recrutează şi leagă celule inflamatorii. Acelaşi efect îl au şi factorii de risc ai aterosclerozei (dislipidemie, diabet, fumat, HTA), stresul oxidativ, angiotensina II, infecţiile şi inflamaţiile sistemice(4).
Urmarea acestor evenimente este aderarea monocitelor şi a celulelor T la nivelul endoteliului vascular şi migrarea lor la nivel subendotelial, unde întreţin un proces inflamator. Monocitele se transformă în macrofage. LDL şi VLDL sunt şi ele captate şi se oxidează subendotelial, formând, după înglobarea în macrofage, celulele spumoase, care generează striurile lipidice, prima leziune aterosclerotică ce se poate observa. Citokinele proinflamatorii formate de macrofage continuă să recruteze celule musculare din peretele vasului de sânge, a căror multiplicare este apoi favorizată de diferiţi factori. La nivelul plăcii de aterom creşte producţia de matrice extracelulară densă. Placa de aterom capătă astfel un înveliş fibros, la nivelul căruia poate apărea un proces de calcifiere similar celui care se petrece în os(4).
Plăcile de aterom pot fi stabile sau instabile. Plăcile stabile pot creşte sau regresa lent în timp; devin simptomatice când determină stenoză. Plăcile instabile se pot rupe spontan, producând tromboză acută, ocluzii şi infarcte. Plăcile se rup cu atât mai repede cu cât învelişul fibros al plăcii este mai puţin bogat în colagen; citokinele proinflamatoare scad depunerea colagenului la nivelul capsulei fibroase, iar diferite enzime degradează structurile care conferă rezistenţă plăcii(4).
Riscul cardiovascular
Factorii de risc cardiovascular (CV) permit evaluarea şanselor ca un pacient să sufere un eveniment cardiovascular fatal sau nonfatal într-o anumită perioadă(3).
Ghidul ESC/EAS de management al dislipidemiilor din 2016 consideră că următoarele categorii de pacienţi au un grad de risc cardiovascular foarte mare şi că în cazul lor este necesară gestionarea activă a tuturor factorilor de risc, fără alte estimări suplimentare ale riscului:
-
pacienţii cu boală cardiovasculară diagnosticată
-
antecedente de infarct acut de miocard;
-
antecedente de sindrom coronarian acut;
-
revascularizare coronariană (intervenţie coronariană percutanată, bypass aortocoronarian);
-
accident vascular cerebral sau accident ischemic tranzitoriu;
-
boală arterială periferică;
-
-
pacienţii cu diabet zaharat de tip 1 sau 2;
-
pacienţi cu niveluri foarte ridicate ale factorilor de risc individuali;
-
pacienţii cu boală renală cronică(3).
Pentru toţi ceilalţi pacienţi este necesară estimarea riscului cardiovascular total, pe baza unor algoritmi acceptaţi, cum ar fi diagramele SCORE.
Pentru calcularea riscului cardiovascular sunt disponibile pagini de internet ale societăţilor de cardiologie din România sau din Europa. Varianta în limba română poate fi găsită la http://www.heartscore.org/ro_RO/access-heartscore. Varianta în engleză (actualizată) poate fi accesată la adresa http://www.heartscore.org/en_GB/access.
Prevenţia bolilor cardiovasculare. Reducerea riscului cardiovascular
Schimbări terapeutice ale stilului de viaţă
Primele măsuri care se iau când se identifică riscul cardiovascular sunt schimbările terapeutice în stilul de viaţă. Aceste schimbări terapeutice se referă la:
-
reducerea aportului de grăsimi saturate şi a colesterolului;
-
folosirea unor alimente care conţin nutrienţi care scad LDL-C (stanoli şi steroli din plante, fibre solubile);
-
scăderea în greutate;
-
activitate fizică(5).
Schimbările terapeutice ale stilului de viaţă pot să evite sau să întârzie necesitatea terapiei medicamentoase, să favorizeze efectele medicamentelor care scad LDL-C şi să permită folosirea de doze mai mici.
Dieta
Există dovezi puternice care arată că alimentaţia poate influenţa aterogeneza direct sau prin intervenţia asupra factorilor de risc tradiţionali (lipidele plasmatice, tensiunea arterială sau glicemia)(3).
Renunţarea la fumat
Renunţarea la fumat are beneficii clare asupra riscului global CV. Renunţarea la fumat este una dintre metodele cele mai eficiente de creştere a HDL-C(6).
Foştii fumători trebuie să aibă o atenţie deosebită, pentru a preveni creşterea în greutate.
Activitatea fizică şi scăderea în greutate
Reducerea greutăţii corporale, chiar dacă este modestă (5-10% din greutatea corporală bazală), îmbunătăţeşte profilul lipidic şi afectează în mod favorabil ceilalţi factori de risc CV frecvenţi la dislipidemici. Un efect hipolipemiant mai pronunţat apare când scăderea în greutate este mai relevantă, cum se petrece la pacienţii cu obezitate severă care suferă o intervenţie chirurgicală bariatrică(3).
Scăderea în greutate poate fi realizată prin reducerea consumului de alimente cu conţinut caloric mare, care să determine un deficit caloric zilnic de 300-500 kcal(3).
Activitatea fizică trebuie să fie regulată şi de o intensitate adaptată fiecărui pacient în parte. Pacienţii supraponderali sau obezi trebuie să facă exerciţii fizice de intensitate moderată.
Scăderea LDL-colesterolului
Se consideră că fiecare scădere cu 1% a nivelului LDL este asociată cu o scădere de 1% a şansei de eveniment cardiovascular(7).
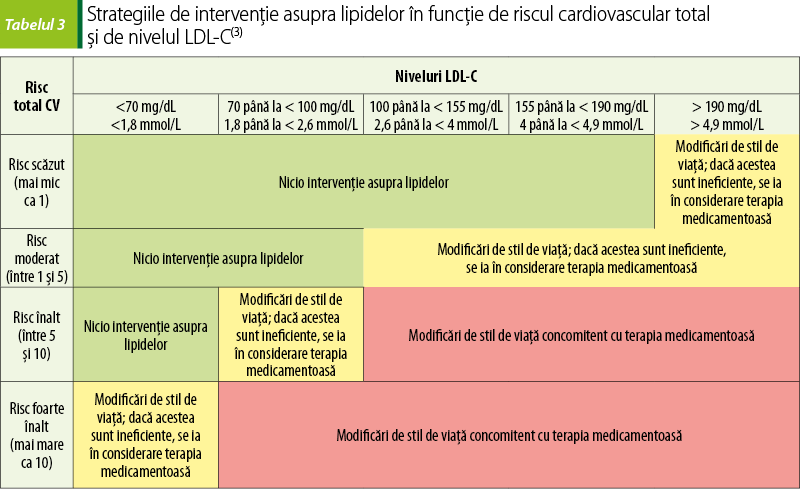
Cu cât e mai mare scăderea LDL-C, cu atât e mai mare scăderea riscului CV. Până în prezent nu a fost definit un nivel minim al LDL-C sub care beneficiul terapeutic dispare sau apar vătămări(3).
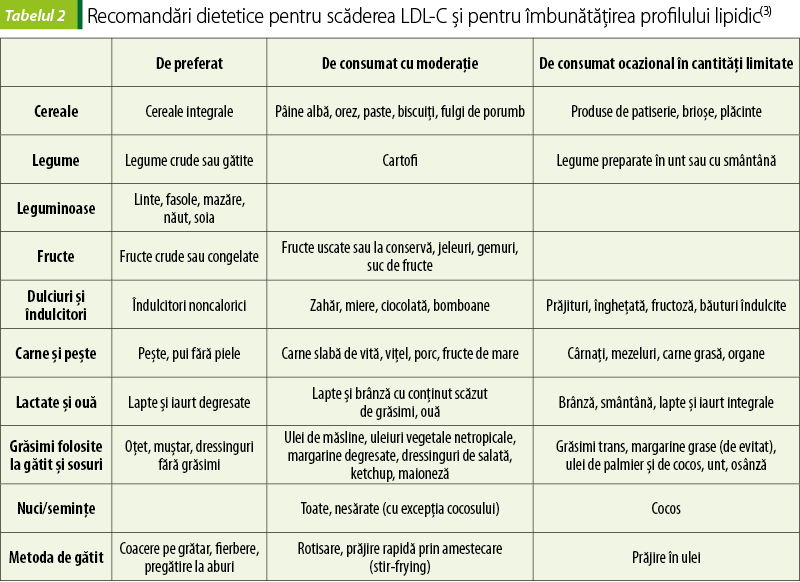
Decizia de a începe tratament medicamentos antihiperlipidemic se ia în funcţie de riscul cardiovascular total şi de nivelul plasmatic al LDL-C.
Obiective şi ţinte de tratament în prevenţia cardiovasculară
Conform Ghidului ESC/EAS de management al dislipidemiilor din 2016, pentru o prevenţie CV corespunzătoare trebuie luate următoarele măsuri:
-
niciun fel de expunere la nicio formă de fumat
-
dieta trebuie să fie săracă în grăsimi saturate şi să se bazeze pe cereale integrale, legume, fructe şi peşte;
-
în fiecare săptămână, se recomandă 2,5-5 ore de activitate fizică intensă (sau între 30 şi 60 de minute în fiecare zi);
-
greutatea corporală trebuie menţinută la valori care să furnizeze un indice de masă corporală între 20 şi 25 kg/m2, cu o circumferinţă a şoldurilor sub 94 cm la bărbaţi şi 80 cm la femei;
-
tensiunea arterială trebuie menţinută la valori sub 140/90 mmHg (sau mai mică la pacienţii cu diabet zaharat de tip 2 sau alţi pacienţi cu risc mare, care tolerează tratament antihipertensiv cu mai multe medicamente);
-
scăderea LDL-C este principalul obiectiv. Non-HDL-C este considerat obiectiv secundar. HLD-C şi TG nu sunt considerate ţinte ale tratamentului antidislipidemic, dar valori mai mari ale HDL-C indică risc CV mai mic.
Abordarea europeană a tratamentului dislipidemiilor diferă de abordarea americană. Ghidurile americane actuale recomandă folosirea statinelor de intensităţi diferite în funcţie de gradul de risc al pacientului, fără a indica valori‑ţintă ale LDL-C(8).
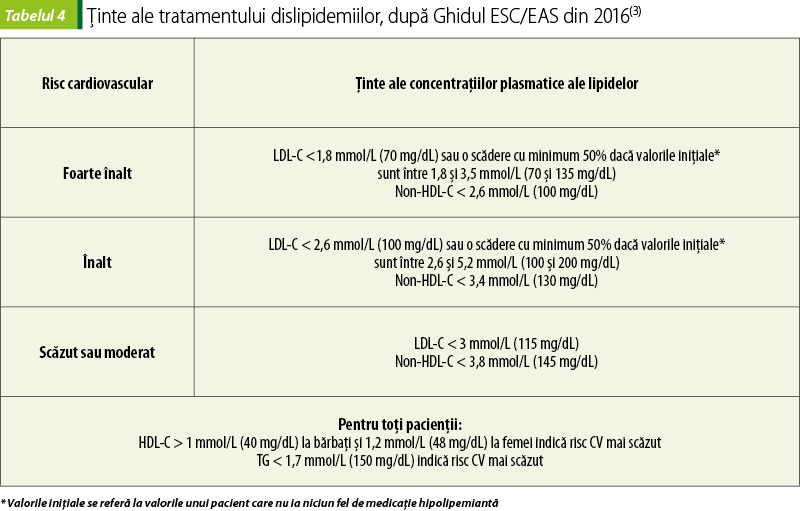
Experţii europeni consideră că folosirea obiectivelor de tratament, adaptate la nivelul total al riscului CV, poate facilita aderenţa la tratament şi comunicarea pacient-medic. În acelaşi timp, utilizarea ţintelor de tratament permite o abordare obiectivă a managementului dislipidemiilor, permiţând monitorizarea tratamentului(3).

Medicamente folosite în dislipidemii
Statine
La toţi pacienţii hipertensivi cu boală cardiovasculară stabilită sau cu un risc de mortalitate de cauză cardiovasculară la 10 ani estimat la peste 5% (pe baza diagramei SCORE) trebuie luată în considerare terapia cu statine. Considerând eficacitatea, uşurinţa în administrare care favorizează o bună aderenţă la terapie şi profilul farmacotoxicologic, statinele sunt cea mai potrivită formă de monoterapie şi sunt cost-eficiente pentru pacienţii cu boală coronariană şi pentru prevenţia primară în cazul celor cu multipli factori de risc(5).
Statinele sunt analogi structurali ai HMC-CoA şi inhibă enzima HMC-CoA reductaza, o enzimă-cheie implicată în sinteza colesterolului. Statinele determină o creştere a numărului receptorilor hepatici cu mare afinitate pentru LDL, crescând astfel captarea hepatică şi clearance-ul LDL, cu reducerea LDL-C(9).
Efectele pleiotrope ale statinelor sunt acele efecte care nu sunt legate de scăderea LDL plasmatic. Ele includ îmbunătăţirea funcţiei endoteliale, scăderea stresului oxidativ şi a inflamaţiei vasculare, stabilizarea plăcii de aterom, reducerea agregării plachetare, reglarea fibrinolizei şi protecţia împotriva sepsisului. Unele dintre efectele pleiotrope pot avea consecinţe negative; statinele inhibă migrarea celulelor germinale în timpul dezvoltării embrionare, ceea ce le face contraindicate în sarcină(2).
În prezent se investighează posibilul efect al statinelor de reducere a nivelurilor de beta-amiloid în neuroni, ceea ce ar permite statinelor să fie folosite în terapia bolii Alzheimer(9).
Studiile clinice arată că statinele:
-
reduc incidenţa fenomenelor ischemice;
-
reduc nevoia de proceduri de revascularizare;
-
reduc incidenţa accidentelor vasculare cerebrale la pacienţii cu risc crescut de boli cardiovasculare;
-
statinele reduc moartea de cauză CV, dar şi mortalitatea de orice cauză(5).
Lovastatina şi simvastatina sunt prodroguri activate prin hidroliză în tractul gastrointestinal; restul statinelor sunt substanţe active ca atare. Absorbţia după administrare orală variază de la 40% la 75%, cu excepţia fluvastatinei, care este aproape complet absorbită. Eliminarea se face majoritar biliar. Timpul de înjumătăţire al statinelor este între 1 şi 3 ore, cu excepţia atorvastatinei (14 ore) şi a rosuvastatinei (19 ore)(9). Momentul optim al administrării statinelor este de aceea seara, la culcare, noaptea activitatea HMG-CoA reductazei fiind maximă; atorvastatina şi rosuvastatina pot fi administrate însă în orice moment al zilei, deoarece au timp de înjumătăţire lung. Acest lucru, pe lângă eficacitatea mare a acestor două statine, este un alt avantaj în utilizare.
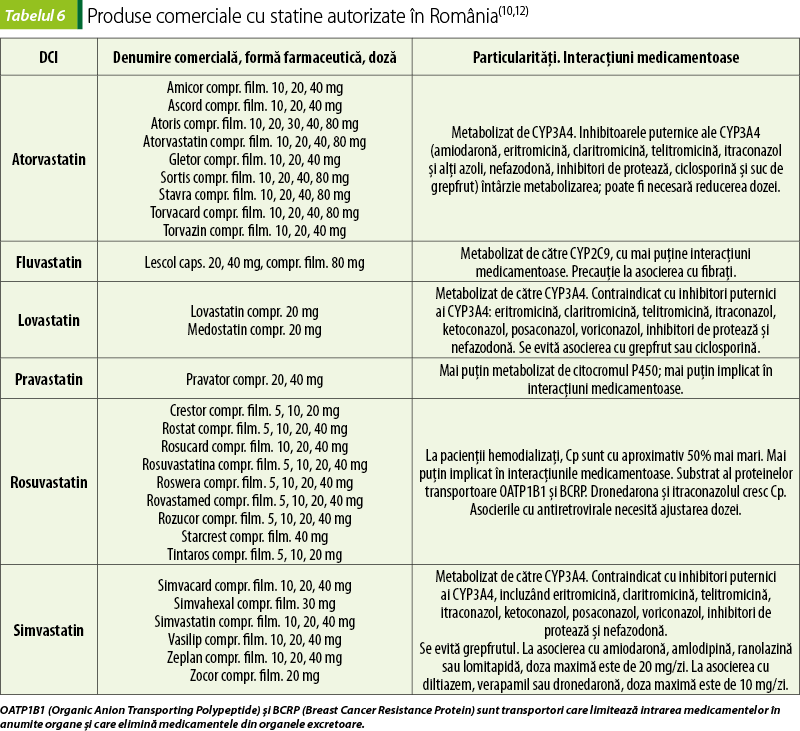
Statinele pot participa la interacţiuni medicamentoase deoarece metabolizarea lor se face cu citocromii P450. Metabolizarea lovastatinei, simvastatinei şi atorvastatinei are loc în principal prin intermediul CYP3A4, în timp ce fluvastatina şi rosuvastatina sunt metabolizate cu ajutorul CYP2C9(9).
Statinele sunt contraindicate în afecţiuni hepatice active sau când transaminazele sunt crescute de peste trei ori faţă de limita superioară a valorilor normale. Nu se folosesc în timpul sarcinii şi alăptării sau la femei fertile care nu utilizează mijloace contraceptive eficiente(10).
În general, statinele sunt bine tolerate. Cele mai frecvente reacţii adverse ale statinelor sunt dureri musculare, creşterea transaminazelor, tulburări gastrointestinale, insomnie şi prurit. Rar, pot apărea efecte adverse grave, cum ar fi rabdomioliza sau angioedemul(2).
Afectarea hepatică este de cele mai multe ori asimptomatică şi temporară. Nivelul transaminazelor trebuie investigat înainte de începerea tratamentului şi apoi periodic sau la apariţia simptomelor specifice. În lipsa simptomelor, dacă transaminazele sunt monitorizate şi stabile, tratamentul se poate continua. Toxicitatea hepatică este favorizată de afecţiuni hepatice şi alcoolism cronic(9).
Afectarea musculară este un efect de clasă al statinelor, dependent de doză. Miopatia este mai frecventă dacă statinele se asociază cu fibraţi sau la pacienţii cu masă musculară redusă sau cu hipotiroidie(2). Rabdomioliza este forma cea mai gravă a miopatiei induse de statine, dar este rară. Se caracterizează prin durere musculară severă, necroză musculară şi mioglobinurie, cu risc de insuficienţă renală şi deces. Nivelurile de creatinkinază pot fi de 10 până la 40 de ori peste limita superioară a normalului(11).
Fibraţi
Fibraţii sunt agonişti ai receptorului activator al proliferării peroxizomale alfa (PPAR-alfa), influenţând la nivelul transcripţiei genele pentru LPL, apoproteina A1 şi apoproteina A5. Stimulează astfel activitatea LPL, cu scăderea nivelurilor de TG. Efectul de scădere a LDL-C este scăzut. Fibraţii cresc modest HDL-C(3).
Similar efectelor pleiotropice ale statinelor, fibraţii au şi alte acţiuni: reduc proteina C-reactivă plasmatică şi fibrinogenul, îmbunătăţesc toleranţa la glucoză şi inhibă inflamaţia la nivelul muşchiului neted vascular prin inhibarea expresiei factorului nuclear de transcripţie . Fenofibratul are şi efect uricozuric(2).
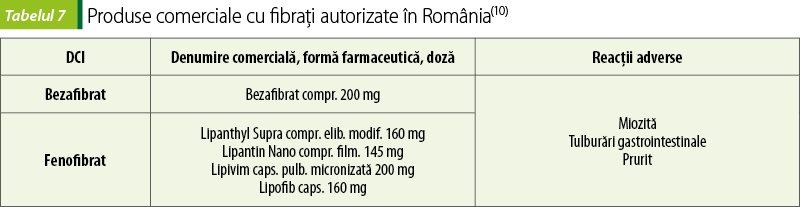
Deoarece scad atât TG, cât şi colesterolul, fibraţii sunt indicaţi în dislipidemii mixte. Se pot folosi şi în hipertrigliceridemii. Una dintre consecinţele nivelurilor foarte ridicate de TG este pancreatita acută, afecţiune foarte severă, care trebuie prevenită prin dietă hipolipidică şi asocierea fibraţilor cu statinele(5).
Miozita apare rar, dar poate fi severă, mergând până la rabdomioliză, cu mioglobinurie şi insuficienţă renală acută. Apare în special la pacienţii cu insuficienţă renală, din cauza legării reduse de proteinele plasmatice şi a eliminării deficitare a medicamentului. Fibraţii se evită la aceşti pacienţi şi la alcoolici. Miozita este favorizată şi de utilizarea combinată a fibraţilor cu statinele, de aceea asocierea trebuie făcută cu prudenţă(2).
Medicamente sechestrante de acizi biliari
Rezinele (colestiramina, colestipol) şi colestipolul sechestrează acizii biliari, care nu mai suferă astfel circuit enterohepatic şi sunt eliminaţi prin fecale. Consecutiv, creşte sinteza hepatică a acizilor biliari, colesterolul fiind astfel folosit în sinteză. Scăderea colesterolului hepatic determină creşterea numărului de receptori pentru LDL, cu creşterea captării LDL-C din plasmă(13).

Aceste medicamente nu se absorb sistemic, aşa că reacţiile adverse sunt reduse. Pot produce prurit şi tulburări gastrointestinale (balonare, constipaţie sau diaree). Trigliceridemia severă contraindică folosirea acestor medicamente, deoarece rezinele cresc nivelul trigliceridelor(13).
Nu sunt disponibile în România.
Acidul nicotinic şi niacina
Niacina (nicotinamida) este amida acidului nicotinic (vitamina B3). La doze mai mari decât cele la care are efect de tip vitaminic, niacina inhibă la nivelul ţesutului adipos lipaza hormon-senzitivă, scăzând transportul AGL către ficat şi sinteza hepatică de TG. Reducerea sintezei de TG diminuează producerea de VLDL, cu scăderea formării LDL. Niacina creşte activitatea LPL, cu creşterea metabolizării TG din chilomicroni şi VLDL. Niacina creşte nivelul HDL-C(13).
Niacina este eficientă în tratamentul dislipidemiilor, dar reacţiile adverse îi limitează utilizarea. Efectele cutanate includ vasodilataţie marcată, cu înroşirea feţei, pruritul feţei şi al trunchiului superior şi acantoza nigrans. Efectele adverse grave sunt hepatotoxicitatea şi hiperglicemia. Nicotinamida creşte uricemia şi poate reactiva guta(13).
În România, nu sunt înregistrate medicamente cu niacină pentru tratamentul dislipidemiilor.
Medicamente care inhibă absorbţia colesterolului
Ezetimib blochează proteina NPC1L1 de la nivelul marginii în perie a duodenului, proteină transportoare a colesterolului. Consecutiv scăderii absorbţiei intestinale a colesterolului, în chilomicroni este înglobat mai puţin colesterol. Ca urmare, chilomicronii remanenţi scad şi ei, nivelul colesterolului care se întoarce la ficat scade şi exprimarea receptorilor hepatici pentru LDL creşte. Creşte astfel epurarea LDL-C.
Se foloseşte în general asociat statinelor sau la pacienţii care nu pot lua statine.
Rar, poate produce reacţii alergice(13).
Ulei de peşte şi acizi Omega-3
Uleiul de peşte conţine trigliceridele Omega-3, care reduc concentraţiile plasmatice ale trigliceridelor, dar cresc LDL-C. De aceea, e de evitat în dislipidemiile mixte.

Acizii graşi polinesaturaţi -3 (PUFA) au şi alte acţiuni farmacodinamice: inhibă agregarea plachetară, reduc fibrinogenul plasmatic, prelungesc timpul de sângerare şi au efecte antiinflamatorii(2).
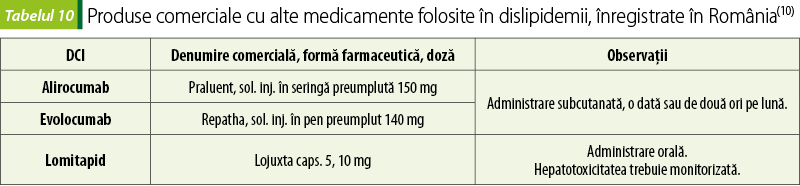
Inhibitorii proprotein convertazei subtilisin/kexin tip 9 (PCSK9)
PCSK9 este o protează care degradează receptorii hepatici pentru LDL. Inhibarea acestei enzime creşte captarea LDL în ficat, cu creşterea clearance-ului LDL-C.
Evolocumab şi alirocumab sunt anticorpi monoclonali inhibitori ai PCSK9. Sunt folosiţi ca terapie adjuvantă la dietă şi statine la doza maximă tolerată, la pacienţii adulţi cu hipercolesterolemie familială homozigotă sau heterozigotă(13).
Similar altor anticorpi monoclonali, cresc uşor riscul de infecţii (infecţii ale tractului urinar, infecţii ale căilor respiratorii superioare). Rar, pot determina efecte negative neurocognitive. Reacţiile adverse la locul administrării sunt mai frecvente(13).
Inhibitori ai transferului microzomal al trigliceridelor
Lomitapid este primul medicament care inhibă proteina de transfer microzomal al TG, care are un rol esenţial în formarea VLDL(13).
Lomitapid este indicat în hipercolesterolemia familială, în asociere cu doza maximă tolerată de statine(13).
Reacţiile adverse frecvente ale lomitapidei sunt diaree, vărsături şi dureri abdominale. Lomitapid este embriotoxic şi nu se foloseşte în sarcină(13).
Inhibitoare ale sintezei apolipoproteinei B-100
Mipomersen este prima nucleotidă antisens care se leagă de ARNm al apolipoproteinei B-100, cu degradarea acestuia; consecutiv, scade sinteza de apolipoproteină B-100(13).
Mipomersen se poate asocia statinelor în hipercolesterolemia familială; în prezent nu este comercializat în România.
Mipomersen poate creşte transaminazele şi favoriza steatoza hepatică(2).
Asocieri fixe cu medicamente hipolipidemiante
Pentru îmbunătăţirea aderenţei la tratamentul medicamentos, se pot folosi asocieri fixe. Acestea conţin statine cărora li se asociază un antihipertensiv sau un alt medicament hipolipidemiant (tabelul 11).

Concluzii
Gestionarea dislipidemiilor poate necesita atât modificări terapeutice ale stilului de viaţă, cât şi terapie medicamentoasă. Farmacistul trebuie să pună accent pe importanţa aderenţei pacientului la ambele tipuri de intervenţii.
Deoarece creşterea plăcii de aterom este un fenomen lent, mult timp dislipidemia este asimptomatică. Însă când valorile ridicate ale concentraţiilor plasmatice sunt identificate prin analize de laborator şi se instituie tratament, acesta trebuie făcut şi monitorizat conform indicaţiilor medicului. Atingerea valorii-ţintă a fracţiunilor lipidice indică efectul medicamentelor, dar aceasta nu este decât un obiectiv secundar, obiectivul primar al tratamentului fiind reducerea evenimentelor cardiovasculare grave. De cele mai multe ori, tratamentul antihiperlipidemiant se face pe perioade nedefinite, pentru că, în lipsa lui, dereglările metabolismului lipidic reapar, cu riscul cardiovascular aferent.
De asemenea, farmacistul trebuie să consilieze pacientul asupra reacţiilor adverse ale medicamentelor şi asupra conduitei potrivite.
Bibliografie
- Goldberg AC. Overview of Lipid Metabolism. Merck Manual Professional Version. 2018 (https://www.merckmanuals.com/professional/endocrine-and-metabolic-disorders/lipid-disorders/overview-of-lipid-metabolism. Accesat 5 septembrie 2018)
- Ritter J, Flower R, Henderson G, Rang H. Atherosclerosis and lipoprotein metabolism. Rang and Dale’s Pharmacology 8th Edition. Elsevier, Edinburgh; 2015
- Catapano A, Graham I, De Baker G et al. 2016 ESC/EAS Guidelines for the Management of Dyslipidaemias. 2016. European Heart J. doi:10.1093/eurheartj/ehw272.
- Thanassoulis, G. Atherosclerosis. Merck Manual Professional Version. 2017 (https://www.merckmanuals.com/professional/cardiovascular-disorders/arteriosclerosis/atherosclerosis. Accesat 10 septembrie 2018)
- Talbert R. Hyperlipidemia. DiPiro J, Talbert RL, Yee G. Pharmacotherapy: A Pathophysiological Approach, Ninth Edition. MC Graw Hill, New York; 2014.
- Maeda K, Noguchi Y, Fukui T. The effects of cessation from cigarette smoking on the lipid and lipoprotein profiles: a meta-analysis. 2003. Prev Med. Vol. 37, pp. 283-290.
- Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive summary of the third report of the National Cholesterol Education Program (NCEP). 2001. JAMA. Vol. 285, pp. 2486-2497.
- Stone NJ, Robinson J, Lichtenstein AH, et al. 2013 ACC/AHA guideline on the treatment of blood cholesterol to reduce atherosclerotic cardiovascular risk in adults: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. 2013, Cardiologia, doi: 10.1161/01.cir.0000437738.63853.7a.
- Malloy M, Kane JP. Agents Used in Dyslipemia. În Bertram G. Katzung – Basic and Clinical Pharmacology. 13th Edition. McGraw-Hill Education, New York, 2015.
- Chiriţă C, Marineci CD. Agenda Medicală 2018, Ediţia de buzunar. Editura Medicală, Bucureşti, 2018.
- European Atherosclerosis Society Consensus Panel. Statin-associated muscle symptoms: impact on statin therapy – European Atherosclerosis Society Consensus Panel Statement on Assesment, Aetiology and Management. 2015. Eur Heart J. Vol. 35, pp. 1012-1022.
- PL Detail-Document. Characteristics of the Various Statins. May 2012. Pharmacist’s Letter/Prescriber’s Letter.
- Gurgle H, Blumenthal D. Drug Therapy for Dyslipidemia. L Brunton, B Knollmann and R Hilal-Dandan. Goodman and Gilman’s The Pharmacological Basis of Therapeutics. McGraw-Hill Education. New York, 2017. pp. 605-619.
- Lee SA. Amlodipine and cardiovascular outcomes in hypertensive patients: meta-analysis comparing amlodipine-based versus other antihypertensive therapy. 2014. Korean J Intern Med. Vol. 29. pp. 315-324.
- Dobrescu D, Negreş S. Memomed 2018. Editura Universitară. Bucureşti. 2018.



