Actualităţi privind patologia și tratamentul topic al acneei rozacee
Abstract
Acne is the most common skin condition that affects both women and men in various stages of life. A few decades ago acne was considered a “normal manifestation of teenage”. Nowadays, acne is regarded by the health professionals as a chronic condition, and patients are informed about the progress of the disease from the slow onset to the acute manifestations, with high risk of relapse. Acne affects both the health and the quality of the patient’s social life by psychological influences to which is exposed. Acne manifests in two forms: the most common is the acne vulgaris, known generically as acne, and acne rosacea, called rosacea. In this paper we aimed a comprehensive analysis of the most recent data on the etiopathology of rosacea and the prescribed topical treatment of rosacea.Keywords
rosaceapathologytreatmentRezumat
Acneea este cea mai frecventă afecțiune cutanată, care afectează atât femeile, cât și bărbații în diverse etape ale vieții. În urmă cu câteva decenii, acneea era considerată o „manifestare normală a adolescenței“. Astăzi, acneea este privită de întreg corpul medical ca o afecțiune cronică, iar pacienții sunt informați asupra evoluției acestei afecțiuni de la debutul lent până la manifestările acute, cu risc mare de recidivă. Acneea afectează atât starea de sănătate, cât și calitatea vieții sociale a pacientului, prin influențele psihologice la care acesta este expus. Acneea are două forme de manifestare: forma cea mai comună o reprezintă acneea vulgară, cunoscută sub denumirea generică de acnee, și acneea rozacee, numită rozaceea. În acest articol ne-am propus o analiză exhaustivă a celor mai recente date privind etiopatologia acneei rozaceei și tratamentul topic prescris în terapia locală a rozaceei.Cuvinte Cheie
rozaceepatologietratamentIntroducere
Acneea rozacee este o afecțiune cutanată comună la pacienții cu vârste cuprinse între 30 și 50 de ani, care se prezintă într-o mare varietate de manifestări clinice. Dată fiind această variabilitate de manifestare, multă vreme dermatologii au întâmpinat dificultăți în stabilirea diagnosticului și, de asemenea, în înțelegerea mecanismului fiziopatologic care stă la baza acestei afecțiuni. În ultimul deceniu s-a ajuns la un consens prin stabilirea unui sistem de clasificare a acneei rozacee bazat pe manifestări clinice relative specifice.
Diagnosticul de acne rozacee implică manifestarea a unuia sau mai multora din următoarele semne clinice:
Trăsături primare: roșeața facială (eritem tranzitoriu/ persistent), papule, pustule și telangiectazii. Dintre trăsăturile secundare, care le însoțesc pe cele primare, menționăm senzația de arsură, aspectul aspru și prezența crustelor ca rezultat direct al iritației locale, edemul, placarde roșii, localizare periferică, manifestări oculare și fimatoase. Există opinii conform cărora aceste criterii nu ar fi îndeajuns de specifice. Din acest motiv s-a stabilit că eritemul centrofacial persistent cu durată de minimum trei luni și cu tendință de localizare perioculară este manifestarea specifică de rozacee.
Există și semne ce pot mima rozaceea și care trebuie cunoscute. Acestea sunt eritemul și telangiectaziile întâlnite frecvent în lupusul eritematos, dermatomiozită și alte boli ale țesutului conjunctiv, roșeața asociată sindromului carcinoid și mastocitozei și aspectul pletoric observat în policitemia vera(1).
I. Forme clinice de acnee rozacee
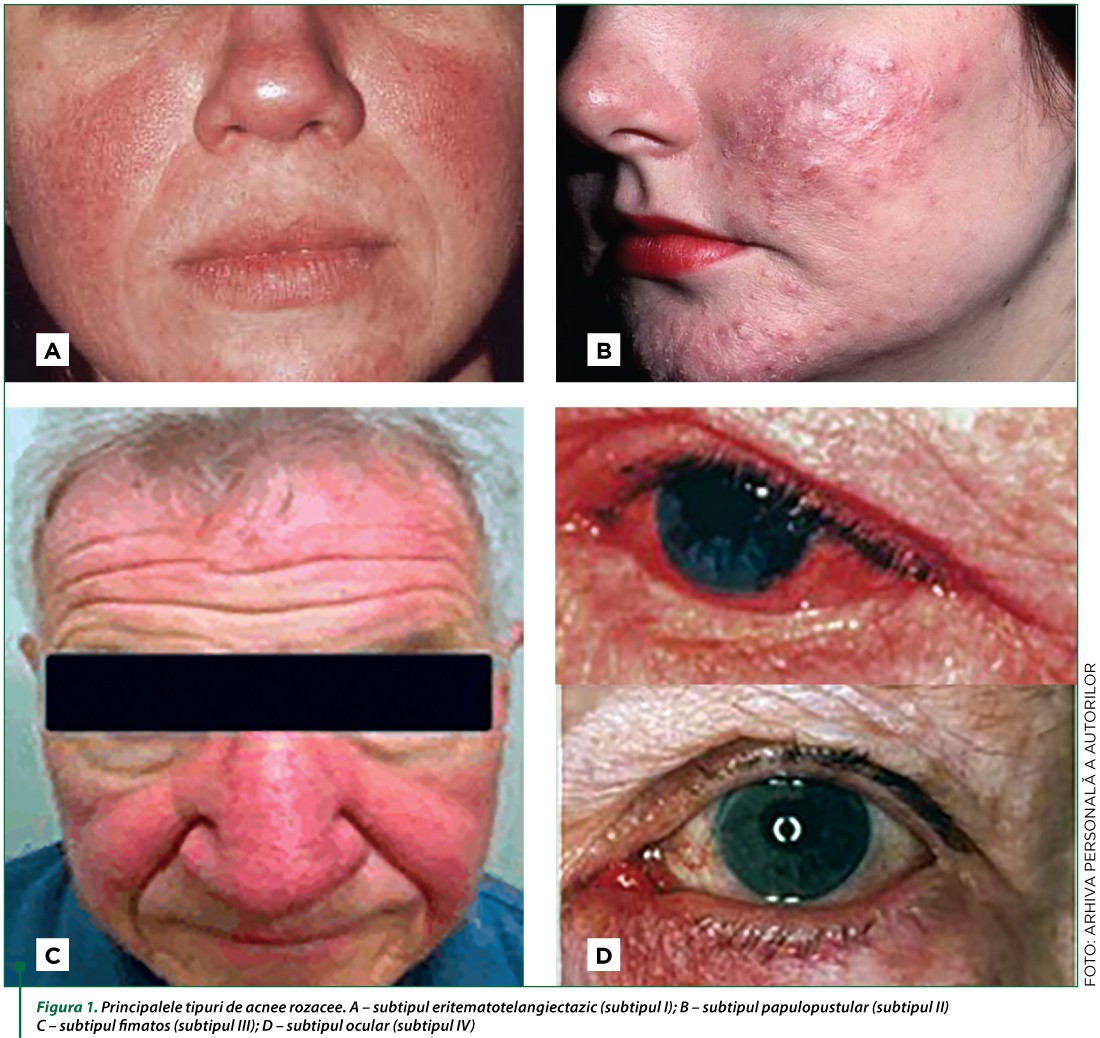
În prezent identificăm patru subtipuri de acnee rozacee (figura 1):
1. Subtipul eritematotelangiectatic
2. Subtipul papulopustular
3. Subtipul fimatos
4. Subtipul ocular(2)
Cu toate că rozaceea este diagnosticată la indivizi din toate rasele, totuși prevalența sa este maximă în rândul persoanelor din rasa albă, în special la cei cu descendență nord-europeană și est-europeană, estimându-se la 2,1-10% în rândul acestei populații. Foarte puține studii au examinat cu atenție prevalența rozaceei în funcție de sex și vârstă. Predispoziția legată de sex depinde, de asemenea, de subtipul individual al rozaceei. Statistic s-a evidențiat faptul că rinofima apare mai ales în rândul pacienților de sex masculin. În general, rozaceea este cel mai adesea diagnosticată la pacienți cu vârste cuprinse între 30 și 50 de ani. Cazurile de rozacee descoperită în copilărie, deși rare, au fost descrise în literatura de specialitate.
Rozaceea reprezintă o parte esențială a diagnosticului, exercitând un impact puternic asupra alegerii modalității de tratament și a prognosticului. Subtipul este determinat pe baza trăsăturilor predominante prezente la fiecare pacient.
Kligman și Plewig, dermatologi de referință în practica și cercetarea antiacneică, au propus descrierea evoluției acneei în trei stadii de dezvoltare care includ simptomatologie specifică, astfel:
Stadiul I: eritem prelungit, telangiectazie, sensibilitate dermică (senzație de usturime și raș cutanat).
Stadiul II: apariția papulelor/ pustulelor inflamatorii, papule edematoase, pori deschiși proeminenți, manifestarea simptomatologiei pe zone faciale extinse.
Stadiul III: apariția nodulilor inflamatorii, hiperplazie tisulară, edem, fimatoză(3).
I.1. Rozaceea eritematotelangiectazică (ET)
Pacienții care aparțin acestui subtip prezintă, de obicei, un eritem centrofacial persistent și antecedente de roșeață cutanată apărută ca răspuns la diferiți stimuli. Deși nu are caracter obligatoriu, pentru diagnosticarea acestui subtip, telangiectazia facială poate fi prezentă pe suprafețele afectate. Roșeața (flushingul) poate interesa nu numai părțile centrale ale feței, dar și urechile, gâtul și toracele. Spre deosebire de înroșirea fiziologică, vasodilatația facială prelungită (care durează 10 minute sau mai mult și este adesea acompaniată de senzație de arsură sau înțepături) se observă de obicei la acești pacienți. Este important de notat că flushingul asociat rozaceei nu este însoțit de transpirații sau de stare de confuzie. Dacă aceste simptome sunt prezente, trebuie căutate unele cauze sistemice. De asemenea, flushingul care apare în perioada de premenopauză nu trebuie să conducă medicul spre diagnosticul de rozacee dacă nu sunt prezente și alte semne caracteristice.
Pacienții cu rozacee subtipul ET exprimă o toleranță scăzută față de produsele cu aplicare topică, inclusiv cele destinate ameliorării simptomatologiei acestei afecțiuni.
Pruritul, senzația de arsură și înțepăturile sunt acuze frecvente după aplicațiile topice. Mai târziu, pot apărea cruste și pielea poate deveni aspră, acestea din urmă ca o consecință a iritației ușoare. Chiar dacă testul pach pentru alergie poate fi uneori util acestor pacienți, cele mai multe cazuri de dermatită de contact asociată cu rozaceea subtipul ET se dovedesc a fi de natură iritativă, mai degrabă, decât alergică(4,5).
I.2. Subtipul papulopustular (PP)
Reprezintă subtipul de rozacee care se aseamănă cel mai mult cu acneea vulgară, însă lipsesc comedoanele. Pacienții se prezintă cu eritem facial central persistent și dezvoltare pasageră de papule și pustule. La un moment dat poate apărea și edemul, însă edemul facial masiv este foarte rar. Roșeața (flushingul) poate apărea, însă este, de regulă, mai puțin obișnuită și pronunțată decât în cazul rozaceei de subtip ET.
Senzația de arsură și înțepături, ca și sensibilitatea la produsele topice pot fi descrise, însă sunt mai puțin obișnuite în rozaceea PP decât în subtipul ET. Telangiectaziile se pot observa cu dificultate, deoarece în multe situații sunt mascate de un fond pronunțat eritematos. Evoluția către subtipul fimatos poate avea loc în cazuri severe, însă este, de cele mai multe ori, limitată la pacienții de sex masculin. Nu s-a găsit o explicație plauzibilă pentru această diferență în funcție de sexul pacientului.
I.3. Subtipul fimatos
Rozaceea fimatoasă se caracterizează prin piele îngroșată și relief nodular neregulat. Zonele implicate în această patologie prezintă frecvent un eritem persistent, papule, pustule foliculare și telangiectazii. Deși regiunea anatomică preferențială de manifestare este nasul (de aici și numele de acnee rinofimă), acest subtip de rozacee mai poate fi localizat pe bărbie, frunte, urechi și pleoape. Pe baza diferențelor de ordin clinic și histologic, SAAR a descris patru variante de acnee rinofimă: glandulară, fibroasă, fibroangiomatoasă și actinică, și a elaborat o varietate de scale pentru cuantificarea severității afecțiunii aplicate astăzi în protocoalele de diagnosticare a rozaceei.
I.4. Subtipul ocular
Rozaceea oculară trebuie luată în considerare la pacienții care acuză arsuri, înțepături și raș în zona ochilor, senzație de corp străin intraocular, sensibilitate la lumină și vedere încețoșată. Clinic, blefarita și conjunctivita sunt cele mai obișnuite forme de prezentare ale rozaceei oculare. Alte simptome pot fi: ochi prea umezi sau uscați, hiperemia conjunctivală interpalpebrală, telangiectaziile conjunctivale, neregularitatea marginilor pleoapelor, eriteme și edeme palpebral și periocular cu manifestare recurentă. Chiar dacă se produc cu o frecvență foarte redusă, keratita, episclerita, perforațiile corneene și irita sunt complicații extrem de grave ale acneei rozacee, care pot duce la cecitate.
Incidența reală a rozaceei oculare este dificil de stabilit, având în vedere că există date contradictorii în literatura oftalmologică și dermatologică. Cu toate acestea, a fost estimată de la 5% până la 58% din totalul pacienților diagnosticați cu rozacee(6).
II. Fiziopatologia acneei rozacee
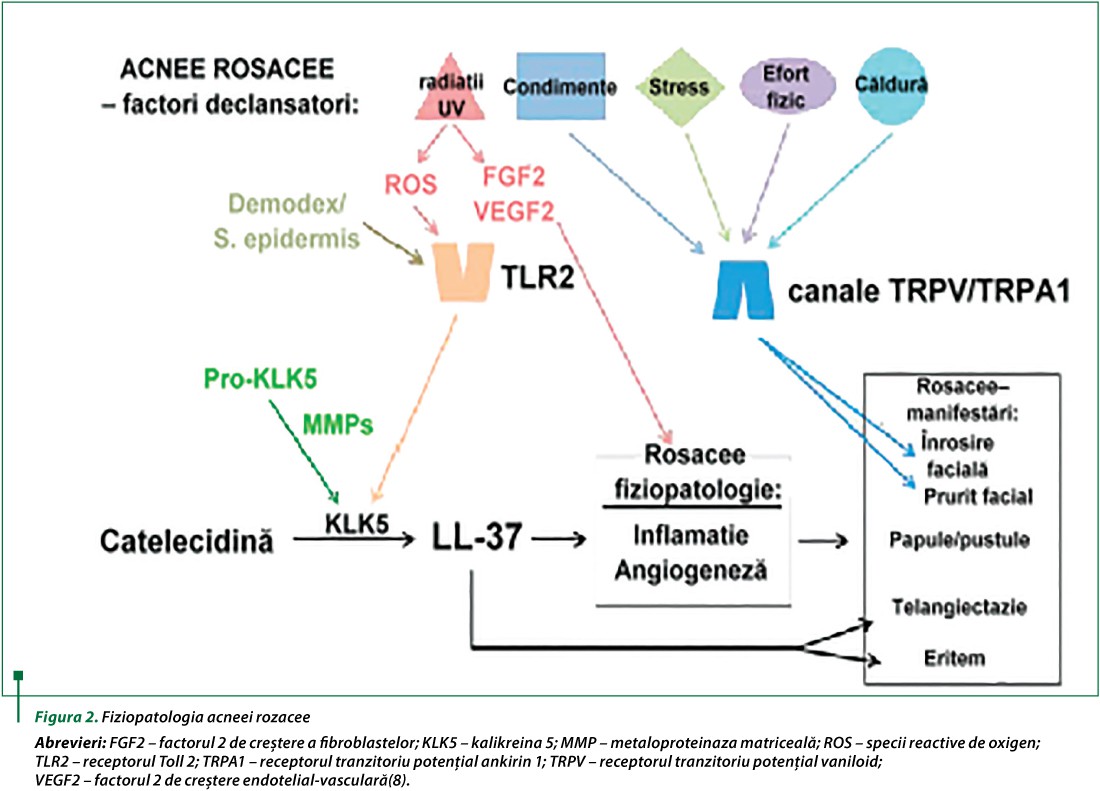
Studiile privind fiziopatologia rozaceei au fost mult timp împiedicate de lipsa unor criterii specifice de diagnostic. În plus, multe studii au eșuat în încercarea de a clasifica rozaceea în diferite subtipuri, din cauza variatelor mecanisme patogenice. Descoperirile de dată recentă vor duce la o mai bună înțelegere a factorilor fiziopatologici care stau la baza apariției acestei afecțiuni. De-a lungul vremii, s-au propus numeroase mecanisme, dintre care menționăm anomaliile vasculare, inflamația și degradarea matricei dermului, factorii climatici, anomalii ale foliculilor pilosebacei și intervenția unor microorganisme(7). În figura 2 sunt prezentați principalii factori declanșatori ai acneei rozacee, mecanismul patologic și manifestările clinice aferente.
Indiferent de natura agentului etiologic, publicațiile recente subliniază rolul major al catelecidinelor în patologia rozaceei, deoarece sunt clivate în peptide mutante active proinflamatorii și angiogenice, cea mai importantă fiind LL-37. Această mutație genică este catalizată de enzima KLK5, care este transformată din starea de proenzimă la enzimă activă sub acțiunea metaloproteinazelor matriceale. Semnalizarea receptorilor TLR2 (Toll-like receptor 2), care este declanșată de unii factori, cum ar fi speciile reactive de oxigen și unii agenți microbieni, în special Demodex folliculorum și Staphylococcus epidermidis, poate determina activarea KLK5 cu creșterea anormală a concentrației LL-37 și/sau formarea unor subtipuri mutante ale acestei peptide. Radiațiile UV, factor declanșator bine cunoscut al rozaceei, pot activa specii reactive de oxigen, factorul 2 de creștere a fibroblastelor și factorul 2 de creștere endotelial vasculară, care concură la apariția manifestărilor clinice din rozacee. Nu este de neglijat nici influența factorilor alimentari, de mediu și sociali (dietă condimentată, stres, temperatura mediului ambiant, efortul fizic) asupra activării receptorilor vaniloidici, cu apariția unor manifestări senzoriale (eritem și senzația de arsură)(9).
II.1. Anomalii vasculare
Deoarece pacienții cu rozacee prezintă adeseori episoade de înroșire exagerată a feței (așa-numitul flushing), din rândul factorilor cauzali ai rozaceei nu puteau lipsi anomaliile vasculare. Într-un studiu restrâns, la pacienții cu rozacee nu s-a constatat răspunsul fiziologic normal la hipertermia determinată de șuntarea circulației sanguine faciale produsă reflex pentru a intensifica fluxul sanguin către creier. Tot la pacienții cu rozacee s-a mai constatat un flushing facial mai rapid, ca răspuns direct la stimularea termică. În cazul expunerii mucoasei bucale la căldură, așa cum se întâmplă în cazul ingestiei de lichide fierbinți, se produce un schimb de căldură contra gradientului termic între vena jugulară internă și artera carotidă, acest fenomen declanșând un reflex termoreglator cu centrul în hipotalamusul anterior, materializat printr-o vasodilatație subcutanată.
De ce înroșirea (flushingul) se localizează la nivelul feței? Vasodilatația, în general, și flushingul, în particular, sunt controlate atât de stimuli nervoși, cât și de factori umorali. De fapt, s-a arătat că răspunsul vasodilatator proporțional atât cu stimulii nervoși, cât și cu factorii umorali, care joacă rol de triggeri (agenți declanșatori), este de aceeași amplitudine atât la nivelul vascularizației cutanate a feței, cât și a antebrațului. S-a mai evidențiat faptul că fluxul sanguin cutanat bazal este mai intens, iar vasele sanguine sunt mai largi, mai numeroase și mai superficiale la nivel facial decât în alte regiuni ale corpului uman. O altă constatare care prezintă interes este aceea că, din moment ce atât fluxul sanguin, cât și percepția dureroasă sunt reglate de către fibrele nervoase de tip C, suprafețele tegumentare afectate la pacienții cu subtipul PP de rozacee vor răspunde mai greu prin senzația de durere la acțiunea stimulilor termici(10).
Mai recent, a început să fie studiat și rolul jucat de angiogeneză și de factorii vasculari. La nivelul zonelor tegumentare interesate de rozacee s-a demonstrat o exprimare crescută a factorului de creștere endotelial vascular (VEGF) și a markerului endotelial vascular CD3. VEGF joacă un dublu rol, prin inducerea angiogenezei și prin creșterea permeabilității vasculare, cu dispersarea diverșilor factori proinflamatori, care, mai departe, pot contribui la patogenia bolii(11).
II.2. Inflamația și degradarea matricei dermice
Anomaliile țesutului conjunctiv al dermului evidențiate la pacienții cu rozacee pot fi cauzate de dereglările vasculare premergătoare. Din acest motiv, vasculopatia moștenită sau dobândită și exprimarea într-o măsură crescută a VEGF pot conduce la formarea unor vase sanguine permeabile, cu acumulare consecutivă de citokine și alți mediatori inflamatori în grosimea dermului, deteriorând astfel matricea dermică.
Pe de altă parte, unele cercetări au evidențiat rolul primordial jucat de inflamație și afectarea țesutului conjunctiv în patogenia modificărilor vasculare asociate rozaceei. Această afirmație este susținută în parte de descoperirea că vasele sanguine dilatate evidențiate în rozacee încă sunt capabile să se dilate suplimentar sau să se contracte ca răspuns la stimuli vasoactivi. În schimb, expunerea la radiațiile solare poate determina deteriorarea fibrelor conjunctive de colagen și elastină, consecința directă fiind slăbirea suportului structural al vaselor sanguine cutanate.
Existența unor vase sanguine slăbite sau cu permeabilitate crescută va duce la extravazarea mediatorilor proinflamatori și la chemotactismul neutrofilelor. Neutrofilele activate eliberează radicali liberi de oxigen și diferite metaloproteinaze matrice (MMPs), care, în continuare, contribuie la degradarea matricei dermice, perpetuând răspunsul inflamator. Mai mult decât atât, în forma severă de rozacee s-a demonstrat reducerea eficienței sistemului de apărare antioxidant, incluzând aici și o reducere a activității superoxid-dismutazei (SOD)(12,13).
II.3. Anomalii ale foliculului pilosebaceu și infecții microbiene
În ciuda asemănărilor de necontestat cu acneea vulgară, nu este pe deplin lămurit dacă leziunile inflamatorii evidențiate în rozacee sunt de natură foliculară. Rezultatele unui studiu au arătat că numai 20% din papule aveau origine foliculară, în timp ce majoritatea studiilor histologice care vizau rozaceea de tip ET și PP au demonstrat o rată scăzută a inflamației perianexiale. Pe de altă parte, tipul glandular de rinofimă s-a dovedit a fi foliculocentric.
În ceea ce privește factorul microbian, trei microorganisme au fost propuse ca potențial patogenice în rozacee: Demodex folliculorum, Bacillus oleronius și Helicobacter pylori(14).
Acarianul Demodex este un saprofit obișnuit al pielii umane. În realitate, utilizând tehnicile moderne mai sensibile de identificare s-a putut demonstra o prevalență de aproape 100% pentru Demodex foliculorum în rozacee. Demodex se localizează de obicei la nivelul foliculilor, cel mai adesea pe nas, frunte și obraji. S-a sugerat chiar că o localizare extrafoliculară în derm poate fi patogenă, ea favorizând o reacție inflamatorie cu caracter pronunțat(12).
De dată mai recentă este analizarea unui agent bacterian descoperit în interiorul corpului Demodex, numit Bacillus oleronius. Izolată, această bacterie a fost capabilă să declanșeze un răspuns imun, cu multiplicarea celulelor mononucleare în sângele periferic la 73% dintre pacienții cu subtip PP de rozacee și la 20% dintre indivizii populației de control. Sunt necesare studii suplimentare pentru a confirma aceste date(15). În orice caz, dacă aceste supoziții se confirmă, D. folliculorum va căpăta un rol primordial ca vector al agentului patogen.
Mai multe studii s-au concentrat asupra rolului potențial al Helicobacter pylori în etiologia rozaceei. Datele prezentate în literatură nu susțin un astfel de rol. Deși infestarea cu H. pylori este obișnuită în rândul populației generale, totuși, rareori determină o simptomatologie deranjantă pentru pacient. Despre Helicobacter pylori se cunoaște că intervine în etiologia bolii ulceroase peptice și a gastritelor, iar între aceste afecțiuni gastrointestinale și rozacee s-au descris anumite corelații, cum ar fi variabilitatea sezonieră. Câteva studii au indicat o prevalență crescută a infecției cu H. pylori la pacienții cu rozacee. În același timp, alte studii nu au putut ajunge la aceeași concluzie. Astfel, eradicarea infecției cu H. pylori din mucoasa gastroduodenală a dus sau nu, în funcție de studiul la care ne referim, la ameliorarea simptomatologiei și semnelor de rozacee. Trebuie, de asemenea, menționat și faptul că medicația utilizată pentru eradicarea H. pylori, în special metronidazolul, exercită un efect benefic și în tratarea rozaceei și, din acest motiv, eficiența terapiei nu va reprezenta un motiv solid pe baza căruia să decidem o asociere cauzală între cele două afecțiuni. Unul dintre studii a evidențiat niveluri plasmatice ridicate ale factorului TNF-a și ale IL-8, ca răspuns la infecția cu H. pylori, în cazul pacienților care acuzau o simptomatologie caracteristică gastritei. După urmarea tratamentului, cei mai mulți dintre pacienții cu boală ulceroasă și rozacee au înregistrat o ameliorare semnificativă a semnelor cutanate, iar nivelurile plasmatice ale citokinelor s-au normalizat(16). Anterior efectuării tratamentului au fost descoperite niveluri semnificativ crescute ale gastrinei, responsabilă, se pare, de variațiile temperaturii cutanate și de instabilitatea vasomotorie. În concluzie, în absența unor studii suplimentare, riguros conduse, putem afirma că rolul H. pylori în patogenia rozaceei este incert.
II.4. Teorii noi privind implicația neuropeptidelor în patologia rozaceei
Ultimele descoperiri în fiziopatologia rozaceei par să interconecteze mulți dintre factorii etiologici menționați anterior; cu toate acestea, anumite întrebări rămân în continuare fără răspuns. Este meritul unui studiu recent de a fi demonstrat o exprimare aberantă și o procesare anormală a catelicidinei. Catelicidinele sunt cunoscute și ca peptide antimicrobiene deoarece acționează împotriva bacteriilor gram-pozitive și gram-negative și împotriva unor virusuri.
La nivelul tegumentelor, catelicidina este mai întâi secretată ca pro-proteină, cunoscută sub numele de proteină antimicrobiană cationică 18-K Da, care este mai apoi scindată de către o protează serică, numită enzimă triptică a stratului cornos (SCTE), sau kalikreină 5 în peptide active(17).
Alte neuropeptide cutanate susceptibile de a fi implicate în patologia rozaceei sunt substanța P (SP), peptidul de reglare a calcitoninei (CRGP), hormonul de reglare a eliberării corticotrofinei (CRH), peptidul activ vasointestinal (VIP) și somatostatina (SST).
Sistemul nervos cutanat acționează prin mecanisme complexe între neuropeptidele produse de nervii cutanați, celulele pielii, prezența unor neuropeptide care degradează peptidaze și alți mediatori inflamatori precum citokinele și neutrofinele mențin funcția senzorială a pielii. După eliberare, neuropeptidele acționează pe cale paracrină, juxtacrină și endocrină. Există și comunicări interdependente între sistemul neuroimun cutanat și sistemul nervos central prin așa-numita cale a „limbajului neuropeptidic“. Rețeaua neurovasculară cutanată periferică și centrală permite adaptarea la factorii externi, dar contribuie de asemenea la apariția procesului inflamator neurogenic(18).
Luând în considerare toate aceste aspecte, putem afirma că noile descoperiri din patogenia rozaceei vor sta în viitor la baza unor studii de cercetare care vor avea drept scop descoperirea unor tratamente țintite pe mecanismul de producere a bolii.
III. Medicația topică administrată în tratamentul acneei rozacee
Înainte de a prezenta produsele topice administrate în terapia antirozacee, apreciem că este util să enumerăm câteva recomandări generale asupra cărora pacientul cu rozacee trebuie informat.
În primul rând, expunerea pacientului la factorii declanșatori ai rozaceei trebuie minimizată pe cât este posibil. Chiar din fazele incipiente ale bolii, trebuie adoptate măsurile generale de îngrijire a pielii. După cum am mai precizat anterior foarte frecvent, la pacienții cu rozacee s-a înregistrat o slabă toleranță a produselor cu aplicare topică. Această caracteristică este valabilă cu precădere în subtipul ET de rozacee. Ca urmare, se instalează o dermatită iritativă, manifestată prin formare de cruste și asprirea pielii, câteodată acompaniate de prurit, senzație de usturime sau înțepături. Din acest motiv, devine obligatorie alegerea unor substanțe de curățat tenul, a unor farduri și creme neiritante, iar metodele abrazive zilnice de îndepărtare a epidermei moarte nu sunt recomandate deoarece pot afecta în sens negativ funcția de barieră a tegumentului. Un loc aparte în igiena zilnică îl ocupă și produsele fotoprotectoare. Produsele cosmetice de protecție solară care conțin oxid de zinc sau dioxid de titan (ecrananți solari) tind să fie bine tolerate de către pacienții cu rozacee.
La fel ca în cazul acneei vulgare, agenții topici pot fi utilizați singuri sau în asociere cu agenți orali pentru obținerea unui efect maxim, în special în perioadele de acutizare a bolii. În plus, pentru obținerea unei remisiuni pe termen lung se recomandă terapia topică. După cum s-a menționat anterior, pacienții cu rozacee pot prezenta o iritație excesivă a pielii, uneori necesitând întreruperea medicației prescrise tocmai cu scopul ameliorării simptomatologiei. Această trăsătură distinctivă a bolii trebuie luată în calcul ori de câte ori la introducerea unui nou agent terapeutic se observă o înroșire accentuată a pielii, mai ales dacă se asociază și prurit, usturime sau înțepături.
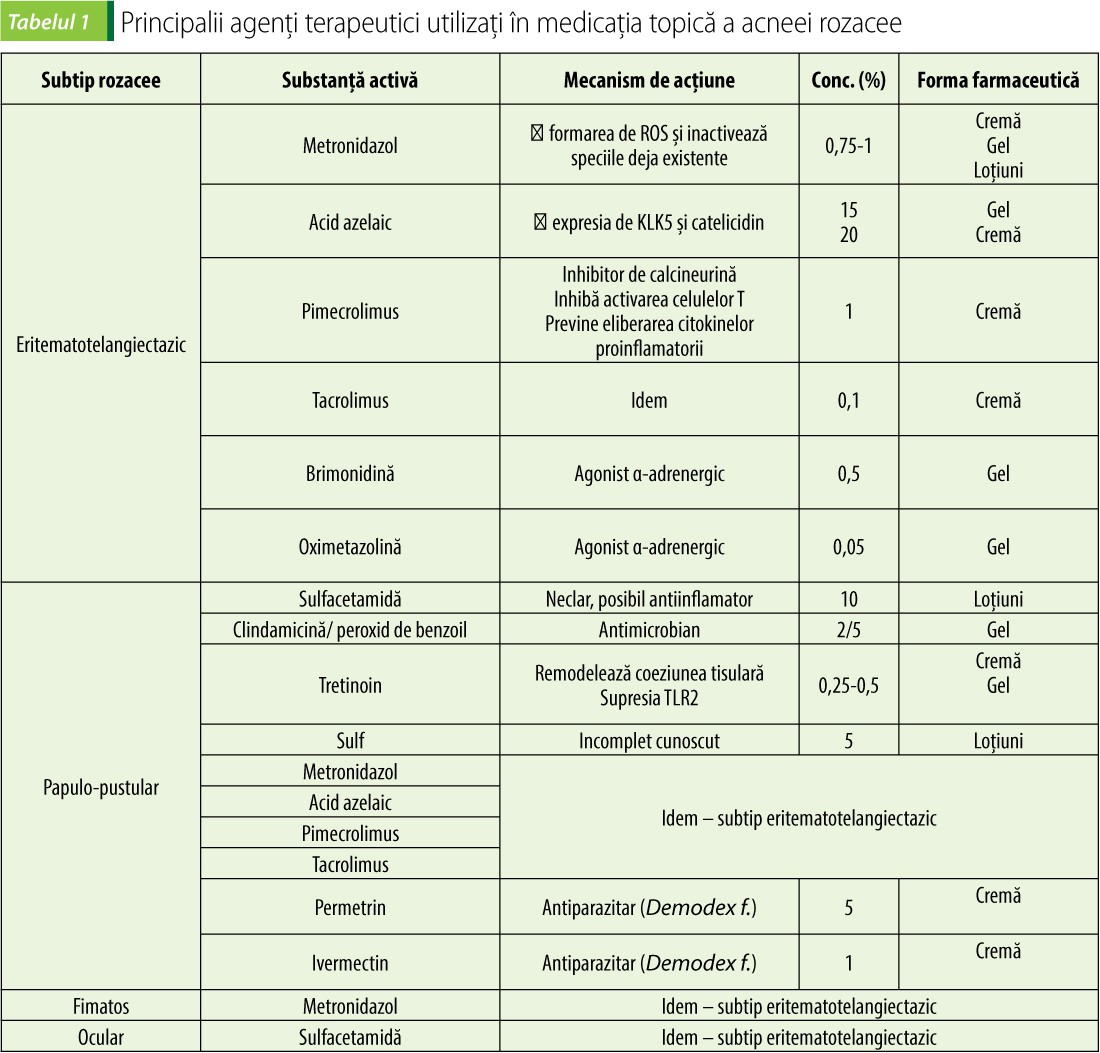
În funcție de subtipul de rozacee, se administrează agenții terapeutici care acționează specific pe factorii cauzatori, după cum este prezentat și în tabelul 1(19,20).
III.1. Chimioterapice și antibiotice
Metronidazolul este unul dintre cei mai utilizați agenți topici în tratamentul rozaceei. Metronidazolul topic este disponibil în diferite forme farmaceutice (gel, cremă sau loțiuni), în concentrații cuprinse între 0,75% și 1%(21). Formulele pot fi utilizate o dată sau de două ori pe zi. Formulările recente includ asocierea metronidazolului cu un ecranant solar, cu rol de protector UV. Metronidazolul este un produs de sinteză nitroimidazolic. Este activ pe multe protozoare și bacterii gram + și gram - , precum și pe unele bacterii anaerobe, mecanismul intim fiind distrugerea ADN-ului microbian. În tratamentul rozaceei, metronidazolul pare să implice un alt mecanism de acțiune, datorită faptului că este prea puțin probabil ca bacteriile să fie implicate în fiziopatologia acestei afecțiuni.
Astfel, s-a demonstrat că metronidazolul posedă proprietăți semnificative antiinflamatorii la nivelul pielii. S-a demonstrat că agentul modulează funcția neutrofilelor prin supresia radicalilor de oxigen generați de către neutrofile, acțiune direct proporțională cu doza administrată. Absorbția în circulația sistemică consecutivă aplicării cutanate este foarte scăzută(22). S-au descris foarte puține reacții adverse ale aplicării topice de metronidazol, de obicei incluzând simptome de dermatită iritativă localizată(23).
Clindamicina topică poate fi utilizată, de asemenea, în tratamentul papulelor inflamatorii și pustulelor asociate cu rozaceea. Este disponibilă în numeroase formule care conțin 1% clindamicină fosfat, cum sunt soluțiile, loțiunile, gelurile și spumele. În tratamentul rozaceei, gelul este de regulă mai bine tolerat, administrându-se o dată sau de cel mult două ori pe zi. Un studiu recent in vitro a demonstrat un efect direct de eliminare a radicalilor hidroxil, exercitat de clindamicina fosfat, sugerând astfel o potențială acțiune antioxidantă în rozacee(24).
III.2. Acidul azelaic
Acidul azelaic este disponibil sub formă de cremă cu concentrația de 20% și, mai nou, sub formă de gel 15%. Cu toate că ambele formule au fost utilizate cu succes în tratamentul rozaceei inflamatorii, crema conține o cantitate mare de emulgatori, care poate crește riscul de iritație a pielii. În plus, biodisponibilitatea acidului azelaic din gel este superioară celei din cremă. Deși, în mod convențional, tratamentul rozaceei utilizează două aplicări zilnice de acid azelaic, s-a demonstrat că și o singură aplicare pe zi este eficientă, fiind asociată unei toleranțe mai mari din partea pacientului.
Mecanismul de acțiune a acidului azelaic în tratamentul rozaceei nu a fost complet elucidat. După cum am mai precizat, acidul azelaic deține proprietăți antiproliferative, antibacteriene și antikeratinizante. Deși studiile anterioare sugerau faptul că mecanismul de acțiune al acidului azelaic în rozacee presupune un efect de diminuare a numărului RSO, cercetări mai recente au demonstrat că acest agent terapeutic reduce atât expresia KLK 5, cât și a catelicidinei(25). Aceste rezultate plasează acidul azelaic în rândul substanțelor care acționează direct asupra principalilor factori cauzatori din patogenia rozaceei.
III.3. Retinoizii
Retinoizii sunt utilizați pe scară largă în tratamentul acneei vulgare. Deși utilizarea lor în rozacee este mult mai puțin obișnuită, a fost totuși evaluată în cadrul câtorva studii.
Mecanismul de acțiune al retinoizilor în rozacee nu este pe deplin clarificat. Au fost evidențiate variate proprietăți antiinflamatorii ale retinoizilor, incluzând aici și efectul antioxidant al sistemului neutrofil. De asemenea, s-a sugerat o asociere a bolii cu un mecanism complementar reglator, în sensul diminuării procesului de angiogeneză. În sprijinul acestui mecanism vine și constatarea experimentală că retinoizii au un efect inhibitor asupra exprimării factorului de creștere endotelială vasculară (VEGF), precum și asupra receptorului său specific, deși acest efect nu este mediat de către receptorii acidului retinoic (RARS). În plus, retinoizii favorizează vindecarea sechelelor produse de radiațiile UV în piele prin stimularea remodelării țesutului conectiv.
Cu toate că există pe piață o multitudine de produse ce conțin retinoizi, tazarotenul este rareori utilizat în tratamentul rozaceei, din cauza potențialului său ridicat de a induce o iritație locală. Alți retinoizi cu administrare topică locală disponibili în prezent pe piața farmaceutică sunt tretinoinul și adapalenul. Tretinoinul este formulat ca gel, cremă, soluție, cu concentrații ce variază de la 0,01% până la 0,1%. De asemenea, în unele țări ca SUA a fost autorizată o formulă care conține tretinoin microîncapsulat dispersat în gel, cu efect hipoiritant și cedare prelungită(26).
Adapalenul este disponibil sub formă de cremă, soluție și gel, toate cu concentrația de 0,1%, precum și sub formă de gel 0,3%.
De obicei, retinoizii se administrează o dată pe zi, cel mai adesea seara, deoarece, în special tretinoinul, sunt fotosensibili.
Efectele adverse asociate utilizării topice de retinoizi în cadrul tratamentului rozaceei se limitează în general la o formă de iritație cutanată locală. Această iritație se manifestă prin eritem și descuamare epitelială, dar și prin prurit, senzație de arsură sau de înțepături.
III.4. Inhibitori de calcineurină
În urmă cu aproximativ un deceniu s-a emis ipoteza că inhibitorii de calcineurină ar putea exercita un efect benefic în rozacee datorită efectului lor de inhibare a activării celulelor T și de prevenire a eliberării citokinelor proinflamatorii.
În prezent, pimecrolimus și tacrolimus sunt utilizate pentru tratarea rozaceei eritemotelangiectazice și papulopustulare. Studiile recente au evidențiat că ambele molecule active ameliorează simptomatologia din rozacee, în special eritemul, prin mecanismele deja prezentate. Pimecrolimus este aplicat sub formă de cremă 1%, deși, conform unui studiu realizat de Weissenbacher, se pare că biodisponibilitatea sa nu este influențată semnificativ de natura mediului de dispersie(27).
III.5. Agoniști ai receptorilor a-adrenergici
Acești agenți terapeutici sunt cea mai recentă orientare în medicația antirozacee, fiind extrem de eficienți în ameliorarea eritemului facial. Aceste substanțe acționează specific pe musculatura netedă din proximitatea vaselor sanguine dermice. După fixarea pe receptori, agoniștii a-adrenergici produc vasoconstricție și, în consecință, este redus fluxul sanguin din centrul feței. Prin acest mecanism se produce diminuarea eritemului facial central, prezent și specific în simptomatologia rozaceei. Agoniștii a-adrenergici nu influențează fenomenele de telangiectazie, deoarece vasele implicate în apariția acestui simptom sunt lipsite de tonicitate (musculatură netedă). De asemenea, conform literaturii consultate, menționăm că acești agenți nu exercită nici efect antiinflamator, ceea ce înseamnă că ei sunt eficienți exclusiv pentru tratarea eritemului persistent.
Brimonidina este primul agonist a-adrenergic aprobat spre utilizare pentru tratarea rozaceei, fiind autorizat atât de FDA, cât și de EMEA sub formă de gel 0,5%. Concluziile unui studiu clinic recent evidențiază că brimonidina, aplicată sub formă de gel 0,5%, reduce eritemul facial încă din primele 30 de minute de la aplicare, cu un maxim de eficacitate la 6-7 ore(28).
Oximetazolina este un agonist adrenergic selectiv a 1, de asemenea cercetat și aflat în faza III a studiilor clinice pentru autorizare ca agent antirozacee. Efectul de diminuare a eritemului facial după aplicarea oximetazolinei ca gel 0,05% atinge un maxim de intensitate la 1-3 ore de după aplicare(29).
Concluzii
Tratamentul acneei rozacee este o provocare pentru dermatologi, care trebuie să abordeze fiecare pacient cu rozacee ca un caz distinct. Luând în considerare patologia multiplă a rozaceei, succesul terapeutic este condiționat de abordarea cât mai corectă a simptomatologiei fiecărui pacient și de prescrierea unui tratament asociat.
Bibliografie
- Toyoda M, Morohashi M. Pathogenesis of acne. Med Electron Microsc 2001; 34: 29-40.
- Scheifeld NS. Acne: a review of diagnose and treatment. P&T 2005; 32: 40-47.
- Plewig G, Kligman A. Acne and rosacea. 3rd ed. New York: Springer; 2000.
- Goulden V, Stables GI, Cunliffe WJ. Prevalence of facial acne in adults. J Am Acad Dermatol 1999;41:577-80.
- Collier CN, Harper JC, Cafardi JA, Cantrell WC, Wang W, Foster KW, et al. The prevalence of acne in adults 20 years and older. J Am Acad Dermatol 2008;58:56.
- Lazaridou E, Fotiadou C, Ziakas NG, Giannopoulou C, Apalla Z, Ioannides D. Clinical and laboratory study of ocular rosacea in northern Greece. J Eur Acad Dermatol Venereol. 2011;25:1428-1431.
- Alestas T, Ganceviciene R, Fimmel S, Muller-Decker K, Zouboulis CC. Enzymes involved in the biosynthesis of leukotriene B(4) and prostaglandin E(2) are active in sebaceous glands. J Mol Med. 2006;84(1):75-87.
- Slominski A, Wortsman J. Neuroendocrinology of the skin. Endocr Rev. 2000;21:457-87.
- Gallo RL. Sounding the alarm: multiple functions of host defense peptides. J Invest Dermatol. 2008;128: 5-6.
- Aroni K, Tsagroni E, Lazaris AC, et al. Rosacea: a clinicopathological approach. Dermatology. 2004; 209:177-82.
- Kosmadaki MG, Yaar M, Arble BL, et al. UV induces VEGF through a TNF-alpha independent pathway. FASEB J. 2003;17:446-8.
- Lacey N, Raghallaigh S, Powell FC. Demodex mitescommensals, parasites or mutualistic organisms? Dermatology. 2011;222:128-30.
- Yamasaki K, Nardo AD, Bardan A, et al. Increased serine protease activity and cathelicidin promotes skin inflammation in rosacea. Nat Med. 2007;13(8): 975-80.
- Kligman AM, Christensen MS. Demodex folliculorum: requirements for understanding its role in human skin diseases. J Invest Dermatol. 2011;131:8-10.
- Zhao YE, Guo N, Wu LP. The effect of temperature of the viability of Demodex folliculorum and Demodex brevis . Parasitol Res. 2009;105(6):1623-8.
- Kulac M, Ciftci IH, Karaca S, Cetinkaya Z. Clinical importance of Demodex folliculorum in patients receiving phototherapy. Int J Dermatol. 2008;47:72-7.
- Segaert S. Vitamin D, regulation of cathelicidin in the skin: toward a renaissance of vitamin D in dermatology? J Invest Dermatol. 2008;128:773-5.
- Elsaie ML, Choudhary S. Updates on the pathophysiology and management of acne rosacea. Postgrad Med. 2009;121:178-86.
- Wollina U. The role of topical calcineurin inhibitors for skin diseases other than atopic dermatitis. Am J Clin Dermatol. 2007;8:157-73.
- Fowler Jr JF, Woolery-Lloyd H, Waldorf H, Saini R. Innovations in natural ingredients and their use in skin care. J Drugs Dermatol. 2010;9 Suppl 6:S72-81.
- Yoo J, Reid DC, Kimball AB. Metronidazole in the treatment of rosacea: do formulation, dosing, and concentration matter? J Drugs Dermatol. 2006;5:317-9.
- Rubinchik E, Dugourd D, Algara T, et al. Antimicrobial and antifungal activities of a novel cationic antimicrobial peptide, omiganan, in experimental skin colonization models. Int Antimicrob Agents. 2009;34:457-61.
- Levin J, Miller R. A guide to the ingredients and potential benefi ts of over-the-counter cleansers and moisturizers for rosacea patients. J Clin Aesthet Dermatol. 2011;4:31-49.
- Mostafa FF, El Harras MA, Gomaa SM, et al. Comparative study of some treatment modalities of rosacea. J Eur Acad Dermatol Venereol. 2009;23: 22-8.
- Mastrofrancesco A, Ottoviani M, Aspite N, et al. Azelaic acid modulates the inflammatory response in normal human keratinocytes through PPAR gamma activation. Exp Dermatol. 2010;19:813-20.
- Jackson JM, Pelle M. Topical rosacea therapy: the importance of vehicle for efficacy, tolerability and compliance. J Drugs Dermatol. 2011;10:627-33.
- Weissenbacher S, Merkl J, Hildebrandt B, et al. Pimecrolimus cream 1% for papulopustular rosacea: randomized vehicle-controlled double-blind trial. Br J Dermatol. 2007;156:728-32.
- Moore A, Kempers S, Murakawa G, et al. Long-term safety and efficacy of once-daily topical brimonidine tartrate gel 0.5% for the treatment of moderate to severe facial erythema of rosacea: results of a 1-year open-label study. J Drugs Dermatol. 2014;13: 56-61.
- Shanler SD, Ondo AL. Successful treatment of the erythema and fl ushing of rosacea using a topically applied selective alpha1-adrenergic receptor agonist oxymetazoline. Arch Dermatol. 2007;143: 1369-71.