Agenţi de imunizare. Vaccinuri
Immunization agents. Vaccines
Abstract
Vaccination is a method of artificially active immunization, which consists in introducing antigens into the body, in order to stimulate the immune system to provide immunological response and immune memory, without causing the disease. Immunization allows for a subsequent contact with the pathogen to provide the immune response more quickly and efficiently, so that the disease does not appear or it has low manifestations. Vaccination is a public health activity, allowing the incidence of communicable diseases to be reduced. Vaccination is very important in the first year of life when the child’s immune system is not yet ready to deal with environmental pathogens and maternal antibodies gradually disappear from the child’s body. Large-scale vaccination allows herd immunity to be installed, which also protects those unvaccinated. Vaccines with attenuated live pathogens, inactivated pathogen vaccines, vaccines with fragment pathogen vaccines (single or conjugated), and anatoxin vaccines are currently available. Each type of vaccine has its features that the pharmacist should know. Vaccines also have side effects, like any medicine. Because the community is more concerned with the risks associated with vaccination than with the risks associated with the illnesses that the vaccines prevent, we are witnessing antivaxxer movements, with a decrease in the immunization rate that allows the diseases to reappear. Health professionals are required to explain the benefits and risks of immunization, but also of the refusal to immunize. Because immunization schemes are changing frequently, pharmacists need to update their knowledge, systematically and frequently, from credible professional sources.Keywords
vaccinesimmune systemcommunicable preventable diseasescancerRezumat
Vaccinarea este o metodă de imunizare activă artificială, care constă în introducerea în organism a unor antigene, cu scopul de a stimula sistemul imunitar să furnizeze răspuns imunologic şi memorie imunitară, dar fără a produce boala. Imunizarea permite ca, la un contact ulterior cu patogenul, răspunsul protector al organismului să fie rapid şi eficient, astfel încât boala să nu mai apară sau să aibă manifestări reduse. Vaccinarea este o activitate de sănătate publică, permiţând reducerea incidenţei bolilor transmisibile. Vaccinarea este foarte importantă în primul an de viaţă, când sistemul imunitar al copilului nu este încă pregătit să facă faţă patogenilor din mediu, iar anticorpii materni dispar treptat din corpul copilului. Vaccinarea pe scară largă permite instalarea imunităţii de grup, care îi protejează şi pe cei nevaccinaţi. Sunt disponibile în prezent vaccinuri cu patogeni vii atenuaţi, vaccinuri cu patogeni inactivaţi, vaccinuri cu fragmente de patogeni (simple sau conjugate) şi vaccinuri cu anatoxine. Fiecare tip de vaccin are particularităţile lui, pe care farmacistul trebuie să le cunoască. Vaccinurile au şi reacţii adverse, ca orice medicament. Deoarece comunitatea e mai preocupată în prezent de riscurile asociate vaccinării decât de riscurile asociate contractării bolilor pe care vaccinurile le previn, asistăm la mişcări antivacciniste, cu scăderea ratei de imunizare, care permite reapariţia bolilor respective. Profesioniştii în domeniul sănătăţii sunt datori să explice beneficiile şi riscurile imunizării, dar şi pe cele ale refuzului imunizării. Deoarece schemele de imunizare se modifică frecvent, farmacistul trebuie să îşi actualizeze cunoştinţele despre vaccinuri sistematic şi frecvent, din surse profesionale credibile.Cuvinte Cheie
vaccinurisistem imunitarboli transmisibile prevenibilecancerIntroducere
„Vaccinarea este un drept individual şi o responsabilitate colectivă“ este deviza sub care se desfăşoară, între 23 şi 29 aprilie 2018, Săptămâna Europeană a Imunizării.
Ce este vaccinarea şi de ce poate fi văzută ca un drept al omului şi, în acelaşi timp, ca o responsabilitate împărtăşită de întreaga comunitate sunt întrebări la care această lucrare îşi propune să răspundă. Pornind de la descrierea succintă a mecanismelor de apărare ale organismului împotriva patogenilor, vom vorbi despre modul în care vaccinurile protejează faţă de boli, despre tipurile de vaccinuri existente în prezent, despre profilul lor farmacologic şi despre controversele şi temerile provocate de vaccinare, la nivelul societăţii. Lucrarea îşi propune să furnizeze farmacistului informaţii şi argumente care să îl facă pe acesta capabil să poarte o discuţie competentă, eficientă şi utilă cu ceilalţi profesionişti din domeniul sănătăţii şi mai ales cu pacienţii săi.
Importanţa vaccinării
Eradicarea variolei prin vaccinare este considerată cea mai mare realizare din toate timpurile în domeniul sănătăţii publice. În timpul epidemiilor de variolă, aproximativ 30% dintre cei care făceau boala mureau. Variola a produs sute de milioane de morţi în toate timpurile; unii experţi consideră că variola a produs mai multe decese decât toate celelalte boli infecţioase laolaltă(1). Campanii susţinute de vaccinare împotriva variolei au făcut ca în 1977 să se înregistreze ultima îmbolnăvire pe cale naturală cu variolă, iar pe 8 mai 1980, în cadrul celei de-a 33-a Adunări Mondiale a Sănătăţii, variola a fost declarată oficial eradicată la nivelul întregii lumi(2).
Situaţii similare se petrec cu majoritatea bolilor infecţioase pentru care există vaccin. Incidenţa lor scade datorită vaccinării şi, desigur, condiţiilor de igienă şi de îngrijire a sănătăţii, inimaginabil îmbunătăţite faţă de secolele trecute.
Trăim într-o perioadă şi într-o zonă geografică în care bolile prevenite prin vaccinuri sunt din ce în ce mai rare, deci din ce în ce mai puţin vizibile şi mai puţin prezente în conştiinţa publicului. Pe de altă parte, vaccinurile folosite pe scară largă, cele care au făcut posibilă această scădere a incidenţei multor boli transmisibile, provoacă, precum orice medicament, reacţii adverse, care sunt larg mediatizate. Oamenii se sperie în prezent mai mult de reacţiile adverse ale vaccinurilor (pe care de multe ori mass‑media pune reflectorul) şi mai puţin de boală şi de consecinţele ei, deoarece acestea sunt mai puţin vizibile în societatea modernă şi în mentalul colectiv. Există în prezent curente importante de opinie împotriva vaccinării(3). De aceea se spune despre vaccinuri că sunt victime ale propriului lor succes.
Nu trebuie să uităm de mobilitatea fără precedent întâlnită la nivel global în prezent. Chiar dacă trăim într-o zonă geografică în care multe boli transmisibile sunt foarte rare, există zone pe glob unde situaţia nu e similară. Poliomielita e încă prezentă în Afganistan, Nigeria şi Pakistan. Febra galbenă declanşează epidemii în Brazilia. Meningita meningococică e frecventă în Africa sahariană. Avioanele decolează în fiecare zi înspre şi din aceste ţări. Patogenii pot trece uşor de punctele de control ale frontierelor.
Un alt aspect important este conştientizarea faptului că unele infecţii sunt puse în legătură directă de cauzalitate cu apariţia cancerului. Vaccinarea reduce riscul apariţiei unor cancere. Astfel, vaccinarea antihepatită B protejează faţă de riscul de cancer hepatic, iar vaccinarea împotriva virusului papiloma uman scade riscul de cancer cervical, anal, de cap sau de gât.
O altă provocare ridicată profesioniştilor în domeniul sănătăţii este ritmul alert în care se acumulează cunoştinţe şi au loc schimbări în practica utilizării vaccinurilor. Schemele de imunizare se actualizează frecvent, pentru a ţine seama de dovezile ştiinţifice acumulate şi de condiţiile epidemiologice particulare ale unei anumite zone. Recomandări privind vaccinarea antigripală se fac anual şi compoziţia vaccinului antigripal este stabilită de experţi pentru fiecare an în parte, conform celor mai probabile tulpini care vor circula în acel an, deoarece virusul gripal suferă frecvent şi rapid mutaţii. De aceea, farmaciştii trebuie să se informeze regulat şi sistematic, din surse de încredere, pentru a putea oferi pacienţilor lor cele mai bune sfaturi privind imunizarea.
În general, recomandările legate de vaccinare se fac ţinând seama de riscul de a contracta boala şi de gravitatea consecinţelor acesteia, de vârstă, de ocupaţie şi de stil de viaţă(3). Vaccinurile trebuie utilizate conform recomandărilor oficiale privind calendarul de vaccinare.
Vaccinurile au fiecare indicaţii privind modul de administrare: vârsta de la care pot fi administrate, numărul şi frecvenţa dozelor care asigură vaccinarea primară (care uneori diferă în funcţie de vârsta la care se face imunizarea), vârsta la care se face vaccinarea de rapel, dacă aceasta e necesară etc. Este important de păstrat intervalul minim dintre doze, pentru că acesta este cel care acordă timp sistemului imunitar să genereze răspuns imun. Dacă o administrare de vaccin a fost ratată sau dacă nu se cunoaşte istoricul vaccinării unui individ, se recomandă reluarea sau demararea unui program de imunizare şi ducerea lui până la capăt, deoarece, în general, riscul asociat administrării mai multor doze de vaccin (al supraimunizării) este mai mic decât riscul asociat bolii pe care vaccinul o previne(3).
Imunitate de grup
Imunitatea de grup se instalează într-o populaţie în momentul în care o mare majoritate a populaţiei este imunizată faţă de o boală; indivizii nu mai fac boala, nu mai sunt contagioşi şi boala nu se mai propagă. În cazul infecţiilor virale, virusul îşi pierde practic gazdele în care se poate multiplica, ciclul lui de viaţă întrerupându-se. Imunitatea de grup se instalează după o epidemie sau după campanii masive de vaccinare. Procentul de persoane care trebuie imunizate pentru a furniza imunitate de grup depinde de cât de contagioasă este boala. De exemplu, în cazul bolilor foarte contagioase, precum rujeola sau tusea convulsivă, acest procent trebuie să fie de 95%, iar în cazul altora mai puţin contagioase, precum oreionul sau rubeola, procentul trebuie să fie de 85%(4).
Imunitatea de grup este importantă la nivelul comunităţii, pentru că asigură protecţie indivizilor care, din varii motive, nu pot fi vaccinaţi: copii sub vârsta minimă necesară vaccinării, gravide, imunocompromişi etc. Aceasta este probabil cea mai bună explicaţie pentru înţelegerea vaccinării ca o responsabilitate colectivă.
Exemplu: situaţia actuală a rujeolei în România
Pe site-ul Centrului Naţional de Supraveghere şi Control al Bolilor Transmisibile (www.cnscbt.ro) sunt publicate informaţii actualizate despre evoluţia bolilor transmisibile. În prezent se vorbeşte despre faptul că refuzul vaccinării este o practică din ce în ce mai frecventă în România.
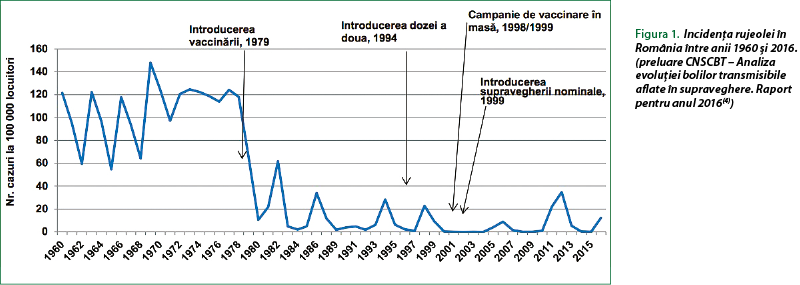
Specialiştii atrag atenţia că scăderea acoperirii vaccinale conduce la reapariţia bolilor. Spre exemplificare, în România, acoperirea vaccinală cu vaccinul anti-rujeolă-oreion-rubeolă scade din 2013 sub 90%(4), în timp ce pragul considerat critic pentru asigurarea imunităţii de grup împotriva rujeolei este de 93-95%(5). Consecutiv, se vorbeşte în 2017-2018 despre o epidemie de rujeolă în ţara noastră. Astfel, la 9 martie 2018, numărul total de cazuri confirmate cu rujeolă este de 11 123, dintre care 40 de decese, în timp ce pe 29 septembrie 2017 erau raportate 9421 de cazuri, dintre care 34 de decese. Ca să ne facem o idee despre legătura dintre vaccinare şi incidenţa rujeolei, în figura 1 este prezentată evoluţia incidenţei rujeolei în România (număr de cazuri la 100 000 de locuitori) în perioada 1960-2016.
Imunologie
Rolul sistemului imunitar este de a apăra organismul de factori nocivi care provin din exteriorul organismului (patogeni) sau care apar în interiorul organismului (celule canceroase, de exemplu). Esenţial pentru un sistem imunitar competent este să distingă între entităţile self (proprii organismului) şi cele nonself (străine), între cele normale – respectiv, funcţionale – şi cele periculoase.
O funcţionare ineficientă a sistemului imunitar predispune organismul la infecţii sau la cancere. Dacă sistemul imunitar atacă structuri ale propriului organism, pentru că nu diferenţiază între self şi nonself, apar bolile autoimune (de exemplu, diabet zaharat de tip 1, artrita reumatoidă, psoriazisul şi artrita psoriazică, scleroza multiplă, lupusul eritematos sistemic etc.).
Imunitatea naturală
Barierele naturale de apărare ale organismului se opun pătrunderii patogenilor în organism. Stratul cheratinizat al epidermei şi mucoasele tractului respirator, digestiv şi urinar se opun mecanic intrării microorganismelor şi secretă compuşi antimicrobieni. Mai mult, unele dintre componentele sistemului imunitar sunt localizate la nivelul pielii (mastocite, limfocite intraepiteliale)(6).
Dacă un patogen reuşeşte să treacă de aceste bariere anatomice, se declanşează mecanismele imunităţii înnăscute şi ale imunităţii dobândite.
Imunitatea nespecifică, sau imunitatea înnăscută, este moştenită genetic şi asigură răspunsul imediat la un patogen. Acest tip de răspuns nu este specific unui anumit antigen şi nu implică memoria imunologică sau protecţie de lungă durată, dar este important în procesarea răspunsului organismului la patogeni şi în declanşarea mecanismelor imunităţii dobândite(7).
Fagocitele, limfocitele de tip natural killer (celulele NK), leucocitele polimorfonucleare şi sistemul complement sunt componentele imunităţii înnăscute. Celulele sistemului imunitar înnăscut deţin receptori care recunosc un anumit tipar comun patogenilor (pattern-recognition receptors), care poate fi reprezentat de lipopolizaharide bacteriene sau de ADN bacterian(7).
Neutrofilele din sânge şi ţesuturi, monocitele din sânge şi macrofagele din ţesuturi sunt fagocite care ingeră şi distrug antigenii. Aceste acţiuni se petrec mai uşor dacă în prealabil a avut loc formarea complexului antigen-anticorp (ceea ce implică imunitatea dobândită) sau dacă sistemul complement a opsonizat antigenul(6). În urma procesului de fagocitare a patogenilor apar fragmentele antigenice. Antigenele sunt peptide scurte, alcătuite din 8-25 de aminoacizi, pe care macrofagele şi celulele dendritice le expun la suprafaţa lor, formând celulele prezentatoare de antigen (antigen-presenting cells). Când limfocitele T iau contact cu aceste celule prezentatoare de antigen, se declanşează procesele imunităţii dobândite(7).
Imunitatea dobândită
Imunitatea dobândită, sau imunitatea adaptativă, este imunitatea specifică, ce necesită mai mult timp pentru a oferi răspuns protector, dar care asigură protecţie de lungă durată. Este alcătuită din imunitatea mediată celular şi din imunitatea umorală, care cuprind procese complementare, dar care conlucrează(7).
Imunitatea celulară are ca actori principali limfocitele T. Limfocitele T sunt produse de măduva osoasă şi se maturează în timus, exprimând receptori pentru antigene la suprafaţa lor. În timus interacţionează cu proteinele self ale organismului, iar acele limfocite care au afinitate mare pentru proteinele self sunt distruse, astfel încât limfocitele T naive care părăsesc timusul nu vor răspunde la proteinele self, ci doar la antigenele nonself cu care se vor întâlni.
Imunitatea umorală este asigurată de limfocitele B, care, în anumite condiţii, se transformă în plasmocite care secretă anticorpi. Limfocitele B se formează în măduva spinării, se maturează în ţesuturile limfatice şi sunt activate în splină sau în ganglionii limfatici. Anticorpii sunt proteine de tip imunoglobuline, aflate pe suprafaţa limfocitelor B. Anticorpii se formează ca urmare a stimulării sistemului imunitar şi au specificitate pentru un anumit antigen, de care se leagă şi a cărui neutralizare o favorizează(8).
Limfocitele T naive care părăsesc timusul au exprimate pe suprafaţa lor proteine care funcţionează ca receptori sau ca liganzi pentru alţi receptori. Aceste proteine alcătuiesc clusterii de diferenţiere (cluster of differentiation; CD). În funcţie de CD exprimaţi, limfocitele T naive sunt de două feluri: limfocite T helper (Th), care exprimă CD4+, şi limfocite T citotoxice sau killer (Tc), care exprimă CD8+(7).
Limfocitele T helper (exprimând CD4+) se leagă de celulele prezentatoare de antigeni care exprimă pe suprafaţa lor molecule din clasa a II-a a complexului major de histocompatibilitate (MHC), devenind limfocite Th activate. Limfocitele Th activate secretă interleukină 2, care determină proliferarea limfocitelor Th şi diferenţierea lor în limfocite Th1 sau Th2(7).
Limfocitele Th1 interacţionează cu macrofagele, crescându-le capacitatea fagocitară, şi stimulează proliferarea limfocitelor T citotoxice.
Limfocitele Th2 stimulează dezvoltarea limfocitelor B, care secretă anticorpi IgG, IgM, IgA, IgD şi IgE. Anticorpii se leagă de antigen, iar complexul format favorizează distrugerea antigenului de către sistemul complement; acest mecanism aparţine imunităţii umorale. Dacă la primul contact cu antigenul limfocitul B are nevoie de participarea limfocitelor Th pentru a secreta anticorpi şi a dezvolta memorie imunitară, la un contact ulterior cu antigenul anticorpii sunt secretaţi rapid, nemediat(7).
Tot ca răspuns imun celular, limfocitele T citotoxice (exprimând CD8+) se leagă de celulele prezentatoare de antigeni care exprimă pe suprafaţa lor molecule din clasa I a complexului major de histocompatibilitate (MHC), molecule cu care se leagă de celulele tumorale sau de celulele organismului-gazdă infectate cu virusuri sau cu alţi patogeni intracelulari. Astfel, celulele T citotoxice (CD8+) se activează, proliferează şi distrug celulele infectate sau celulele tumorale(7).
Reglarea răspunsurilor imune este un proces foarte complex, componentele unei căi intervenind în modularea altor răspunsuri imune. Roluri importante sunt jucate de limfocitele T reglatoare (Treg) şi de semnalele costimulatoare. Limfocitele Th1 şi Th2 secretă la rândul lor o mare varietate de citokine (interleukine, factori de creştere etc.), care participă la răspunsul protector(6).
Imunitatea mediată celular implică deci limfocitele Th1 (CD4+) şi limfocitele citotoxice (CD8+). Imunitatea celulară participă la răspunsul la virusuri şi în apărarea faţă de tumori, dar este implicată şi în inflamaţia cronică şi în rejectarea grefei. Limfocitele T care recunosc antigenul prezentat de către moleculele de clasă I ale complexului major de histocompatibilitate de la suprafaţa celulelor prezentatoare de antigen devin activate şi atacă patogenul care exprimă antigenul, prin eliberarea de proteaze şi lizine care distrug patogenul invadator(7).
Imunitatea mediată umoral presupune recunoaşterea antigenului prezentat de moleculele clasei II ale complexului major de histocompatibilitate de către imunoglobuline aflate la suprafaţa limfocitelor B. Activarea limfocitelor B conduce la formarea de plasmocite ce secretă anticorpi care se leagă şi distrug patogenii antigenici(7).
Aşadar, răspunsul imun primar apare la primul contact cu antigenul. Este caracterizat de o perioadă de latenţă înainte de apariţia anticorpilor; sunt produse cantităţi mici de anticorpi, iniţial IgM, apoi încep să se formeze prin mutaţie izotipică (switch) IgG, IgA sau IgE, sub controlul limfocitelor T. Răspunsul imun secundar apare la stimulări ulterioare cu antigenul. Au loc proliferarea rapidă a limfocitelor B, diferenţierea în plasmocite şi producţia rapidă de cantităţi mari de imunoglobuline, mai ales IgG. Limfocitele cu memorie asigură răspunsul secundar anamnestic(9).
Ce sunt vaccinurile şi cum acţionează ele?
Vaccinurile sunt preparate biologice care asigură imunizare activă faţă de o anumită boală(10).
Vaccinarea este o metodă de prevenire a multor boli transmisibile, care se bazează pe faptul că introducerea în organism a unui agent asemănător patogenului determină răspuns imun, asemănător infecţiei naturale, dar fără să producă boala.
Imunitatea produsă de vaccinuri presupune recunoaşterea agentului conţinut de vaccin ca fiind străin organismului, distrugerea lui şi formarea memoriei imunitare, astfel încât un contact ulterior cu patogenul pentru care organismul a dezvoltat imunitate să determine răspunsuri de apărare mai rapide şi mai eficiente(10).
Scopul imunizării prin vaccinare este de a preveni infecţii specifice şi de a limita urmările lor.
Vaccinurile ideale
Vaccinul ideal este cel care îndeplineşte simultan următoarele condiţii(11):
- este eficient în prevenirea bolii infecţioase sau reduce severitatea bolii;
- furnizează protecţie durabilă şi de lungă durată împotriva bolii:
- dezvoltă imunitate cu un număr minim de administrări;
- furnizează maximum de antigeni posibil, pentru a asigura protecţie extinsă asupra infecţiilor;
- nu produce reacţii adverse sau acestea sunt minime;
- este stabil în condiţiile de stocare, preferabil fără a avea regim special de stocare, pe întreaga perioadă de valabilitate;
- poate fi produs pe scară largă;
- este accesibil financiar populaţiilor cărora i se adresează.
Componentele vaccinurilor
Pe lângă antigeni, vaccinurile conţin adjuvanţi, stabilizanţi, antibiotice şi alte substanţe care asigură conservarea vaccinurilor. Este extrem de important să se ştie exact ce vaccin s-a folosit la fiecare imunizare şi ce conţine acesta, deoarece reacţii adverse, mai ales de natură alergică, pot fi puse în legătură cu componente ale vaccinurilor, altele decât antigenii.
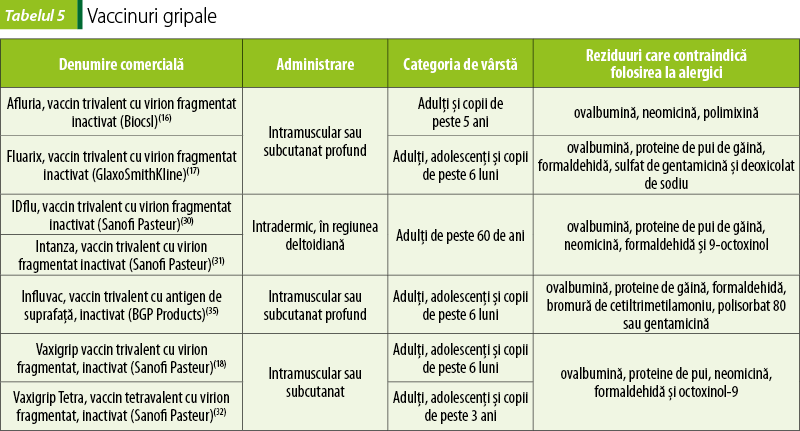
Vaccinurile pot de asemenea conţine urme ale diferitelor substanţe folosite în cursul procesului de fabricaţie, a căror îndepărtare nu a fost posibilă în totalitate în etapele de purificare. Astfel, de exemplu, vaccinul hepatitic B Euvax B conţine urme de tiomersal (un compus organomercuric), utilizat în procesul de fabricaţie, produsul final conţinând reziduuri care pot produce reacţii de sensibilizare(12). Unele vaccinuri conţin urme de formaldehidă sau glutaraldehidă folosite la inactivarea virusurilor sau la obţinerea anatoxinelor (Adacel, Hexacima, Infanrix Hexa etc.)(13,14,15). Vaccinurile produse pe ouă embrionate pot conţine resturi de ovalbumină (Afluria, Fluarix, Vaxigrip etc.)(16,17,18). Multe vaccinuri conţin urme de antibiotice (neomicină, streptomicină, polimixină B etc.).
Adjuvanţii sunt substanţe folosite pentru a creşte antigenicitatea vaccinului. De obicei, se folosesc adjuvanţi în vaccinurile conţinând patogeni atenuaţi. Rolul adjuvantului este de a stimula răspunsul imun, prin augmentarea, accelerarea sau prelungirea răspunsului imun specific la antigenii conţinuţi în vaccin. Adjuvanţii sunt necesari mai ales în vaccinurile moderne, cele care conţin fragmente purificate de patogen sau cele obţinute prin biotehnologii ale ADN-ului recombinant; aceste antigene au o capacitate antigenică slabă, de aceea au nevoie de adjuvanţi pentru a le creşte antigenicitatea. Printre cei mai folosiţi adjuvanţi sunt compuşii cu aluminiu, care determină iritaţie şi inflamaţie locală, atrăgând atenţia sistemului imunitar că ceva se petrece la locul administrării vaccinului; astfel, sunt atrase în acea zonă componente ale sistemului imunitar, care iau contact cu antigenul existent în vaccin, permiţând astfel un răspuns adecvat la vaccin(11).
Antibioticele sunt folosite în procesul de obţinere a vaccinurilor pentru a preveni contaminarea bacteriană a culturilor de celule pe care sunt crescute virusurile. Ele pot fi prezente apoi în produsul final în cantităţi foarte mici, dar care pot fi suficiente pentru a declanşa alergii la persoanele hipersensibilizate la respectivele substanţe. Pacienţii cu alergii cunoscute la aceste antibiotice nu trebuie să folosească vaccinurile care conţin respectivele antibiotice(11). De exemplu, vaccinurile ROR (Priorix, M-M-RVaxPro) conţin urme de neomicină(19).
Stabilizatorii permit ca vaccinul să îşi păstreze eficacitatea pe parcursul depozitării şi sunt importanţi mai ales atunci când lanţul de frig nu este garantat. Eficacitatea vaccinului este asigurată de stabilitatea vaccinului, iar aceasta poate fi afectată negativ de variaţii ale temperaturii şi de variaţii ale pH-ului. Stabilitatea este menţinută atunci când diferitele reacţii (hidroliză, agregări de proteine etc.) care pot duce la descompunerea şi inactivarea vaccinului nu se produc(11,20). În acest scop se adaugă în formulările vaccinurilor sorbitol, manitol, fosfat disodic, dihidrogenofosfat de potasiu şi alte substanţe.
Conservanţii se folosesc pentru a preveni contaminarea bacteriană sau fungică. Ei se adaugă mai ales în flacoanele multidoză (folosite mai ales din raţiuni de cost-eficienţă), dar acestea sunt din ce în ce mai puţin utilizate în prezent, cel puţin în ţările dezvoltate. Cei mai folosiţi conservanţi sunt tiomersalul, formaldehida şi derivaţii fenolici. Deoarece tiomersalul (etilmercur) a declanşat destul de multe controverse, fiind bănuit a produce tulburări neurologice, cei mai mulţi producători de vaccinuri nu îl mai folosesc în preparatele lor, pentru a creşte gradul de acceptare de către comunitate a vaccinurilor respective. De reţinut că nu s-a putut stabili relaţia de cauzalitate dintre tiomersal şi afectări neurologice(11).
Interşanjabilitatea vaccinurilor fabricate de producători diferiţi
Indisponibilitatea temporară a anumitor vaccinuri pe piaţa farmaceutică ridică întrebarea dacă se poate folosi un vaccin fabricat de un producător diferit faţă de cel folosit la vaccinarea anterioară, pentru a se continua o serie de vaccinare. Aceeaşi întrebare se pune şi în situaţia în care nu se cunoaşte exact ce produs farmaceutic a fost folosit la o vaccinare anterioară. Se consideră că vaccinurile împotriva hepatitei A, împotriva hepatitei B şi vaccinurile conţinând conjugaţi ai polizaharidelor din Haemophilus influenzae tip b sunt interşanjabile în cazul primovaccinării, indiferent de producător. Pentru vaccinul cu anatoxină tetanică, anatoxină difterică şi pertussis acelular (DTaP), este recomandat ca cele trei administrări din cadrul primovaccinării să se realizeze cu medicament al aceluiaşi producător. Totuşi, dacă acest lucru nu este posibil, nu se recomandă întârzierea administrării şi este permisă folosirea produsului disponibil(4).
VACCINAREA ÎN SITUAŢII SPECIALE
Vaccinarea la nou-născuţi şi sugari
Anticorpii materni transferaţi prin placentă în cel de-al treilea trimestru de sarcină protejează nou-născutul în primele luni de viaţă. Aceşti anticorpi împiedică sistemul imunitar al nou-născutului să dezvolte imunitate după administrarea vaccinurilor conţinând patogeni vii atenuaţi; de aceea, administrările acestor vaccinuri se fac începând cu 12 luni (în anumite situaţii, începând cu luna a 9-a de viaţă). Imunitatea naturală pasivă conferită de anticorpii materni dispare la puţin timp după naştere, lăsând sugarul neprotejat, deoarece sistemul lui imunitar nu este încă suficient de experimentat. De aceea este atât de importantă administrarea la timp a vaccinurilor recomandate(3).
Prematurii se vaccinează, în general, la aceleaşi vârste şi cu aceleaşi doze ca şi copiii născuţi la termen(3).
Vaccinarea la gravide şi la mamele care alăptează
Nu au fost raportate cazuri de malformaţii congenitale atribuibile expunerii gravidei la vaccinuri(3).
Vaccinurile conţinând virusuri vii atenuate sunt în general contraindicate la gravide, din cauza riscului teoretic ca patogenul să ajungă la făt. Femeile trebuie să evite să rămână gravide patru săptămâni după administrarea acestor vaccinuri(21).
Administrarea la gravide a vaccinurilor conţinând patogeni inactivaţi, fragmente de patogeni sau anatoxine este permisă (cu excepţia vaccinării anti-HPV, care se recomandă a se amâna până după naştere(22)) şi este chiar recomandată în situaţii în care expunerea la boală este ridicată sau când infecţia comportă riscuri importante pentru mamă şi făt. Astfel, imunizarea antigripală este recomandată gravidelor şi femeilor care doresc să rămână însărcinate în perioada sezonului gripal, deoarece gravidele şi femeile din post-partum au un risc mai mare de complicaţii provocate de gripă decât femeile care nu sunt însărcinate(21). În plus, şi nou-născutul poate fi protejat de gripă prin vaccinarea gravidei, datorită transferului pasiv al anticorpilor antigripali la făt(23). Vaccinarea gravidelor cu vaccin diftero-tetano-pertussis (TdaP) trebuie să se facă la sfârşitul trimestrului al doilea al sarcinii sau în trimestrul al treilea, pentru a proteja nou-născutul(3).
Vaccinarea la persoane imunocompromise
Persoanele cu boli cronice (diabet, bolile ţesutului conjunctiv), cancer, infecţie cu HIV, alcoolicii sau cei care iau anumite medicamente (citostatice, imunosupresoare, corticosteroizi) au un răspuns imun diminuat. Vaccinurile cu virusuri vii atenuate sunt contraindicate la pacienţii sever imunocompromişi, pentru că pot induce boala faţă de care ar trebui să protejeze. Celelalte vaccinuri se pot folosi, dar răspunsurile imune pot fi mai scăzute decât cele obţinute la indivizii imunocompetenţi. Pacienţii cu boli cronice pulmonare, hepatice, renale sau metabolice pot avea nevoie de doze mai mari sau administrate mai frecvent(3).
Pacienţii cu boli neoplazice active pot fi vaccinaţi cu vaccinuri care nu conţin patogeni vii atenuaţi, dar vaccinarea trebuie programată astfel încât să nu coincidă cu începutul chimioterapiei sau radioterapiei. Dacă vaccinarea nu se poate face cu cel puţin două săptămâni înainte de terapia antineoplazică, ea trebuie amânată până la trei luni după sfârşitul acesteia(20).
Vaccinarea la pacienţi transplantaţi
Deoarece pacienţii cu transplant de organ solid fac terapie imunosupresivă toată viaţa, este preferabil ca ei să fie vaccinaţi înainte de transplantare. După transplantare, vaccinurile cu patogeni vii atenuaţi sunt în general contraindicate, iar celelalte au un răspuns impredictibil(3).
Alte situaţii speciale
Persoanele cu asplenie anatomică (absenţa congenitală a splinei sau post‑îndepărtare chirurgicală) sau asplenie funcţională (pacienţii cu siclemie) prezintă un risc crescut de infecţie cu bacterii încapsulate, în special S. pneumoniae (pneumococcus), N. meningitidis (meningococ) şi Hib. Aceşti pacienţi sunt candidaţi pentru imunizarea cu vaccinurile respective(24).
Administrarea vaccinurilor
Vaccinurile se administrează pe următoarele căi:
Oral
- vaccinul poliomielitic oral (cu virus viu atenuat)
- vaccinul rotavirus.
Intramuscular
- vaccinul diftero-tetanic-pertussis (DTP), vaccinul diftero-tetanic (DT), anatoxina tetanică
- vaccinul hepatitic A
- vaccinul hepatitic B
- vaccinul poliomielitic inactivat
- vaccinul gripal conţinând virioni fragmentaţi inactivaţi
- vaccinul Haemophilus influenzae tip b (Hib)
- vaccinul pneumococic conjugat
- vaccinul meningococic conjugat.
Administrarea intramusculară se face în regiunea deltoidiană la adulţi şi copiii mari, iar la copiii mici în partea antero-laterală a coapsei.
Subcutanat
- vaccinurile rujeolă-oreion-rubeolă ROR (dar pot fi administrate şi intramuscular)
- vaccinul varicelic viu atenuat.
Intradermic
- vaccinul BCG viu atenuat.
Trebuie utilizate zone de injectare diferite în cazul în care sunt administrate mai multe vaccinuri în acelaşi timp, pentru ca vaccinurile să nu intre în competiţie unele cu altele în mobilizarea sistemului imunitar. În acest fel, se poate obţine imunitate satisfăcătoare pentru vaccinurile administrate simultan.
Evenimente adverse care apar după imunizare
În prezent de vorbeşte despre evenimente adverse care apar după imunizare (AEFI – adverse events following immunization). Acestea sunt definite ca fiind evenimente neintenţionate apărute după vaccinare şi care afectează negativ starea de sănătate; aceste evenimente pot să nu aibă o legătură cauzală cu administrarea vaccinului(11).
Organizaţia Mondială a Sănătăţii clasifică evenimentele adverse care apar după imunizare în următoarele cinci categorii(11).
Reacţii adverse ale vaccinurilor
Ca orice medicament, vaccinurile nu sunt complet lipsite de riscuri şi pot avea reacţii adverse, chiar când sunt produse, păstrate şi administrate corect.
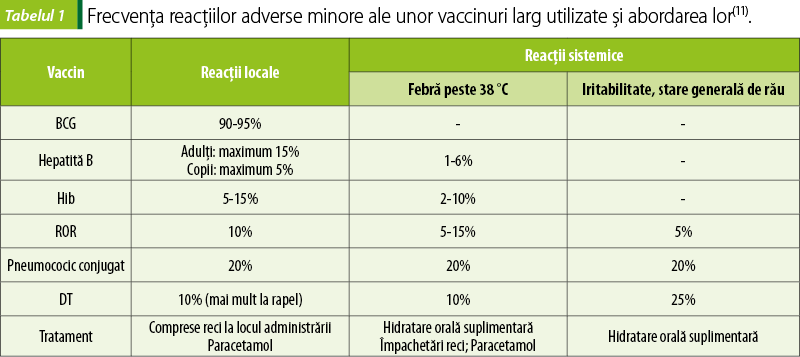
Reacţiile adverse minore ale vaccinurilor apar de regulă la scurt timp după administrare (câteva ore sau, în cazul vaccinurilor conţinând patogeni vii atenuaţi, câteva zile) şi dispar relativ repede, fără a reprezenta un pericol semnificativ (tabelul 1). Reacţiile locale apar la locul injectării şi includ durere, eritem şi edem. Reacţiile sistemice sunt reprezentate de febră, stare generală de rău, dureri musculare, inapetenţă(11).
Pe de altă parte, reacţii adverse severe sunt cele care pot fi dizabilitante sau care pun viaţa în pericol, dar care, cele mai multe, nu generează urmări pe termen lung. Acestea trebuie raportate sistemelor de farmacovigilenţă. În categoria reacţiilor adverse severe intră reacţiile adverse grave, dar nu toate reacţiile adverse severe sunt reacţii adverse grave. Conform reglementării curente ale Uppsala Monitoring Centre, o reacţie adversă gravă este un eveniment medical nedorit, indiferent de doza folosită, care este ameninţător de viaţă şi care conduce la deces sau dizabilitate semnificativă şi persistentă ori necesită spitalizare(11).
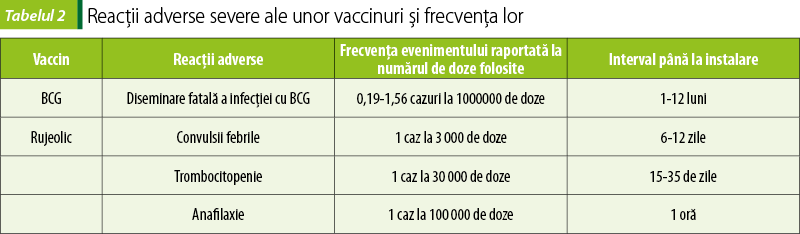
Anafilaxia, convulsiile, trombocitopenia, episoadele de hipotonie-hiporeactivitate asemănătoare şocului, plânsul prelungit şi neconsolabil intră în categoria acestor reacţii adverse severe (tabelul 2). Rar, şi mai ales în cazul imunocompromişilor, vaccinurile cu patogen viu atenuat îşi pot recăpăta virulenţa şi pot determina instalarea bolii în organismul persoanei vaccinate(11).
De remarcat că multe dintre progresele în dezvoltarea vaccinurilor au fost făcute tocmai în ideea de a limita frecvenţa şi gravitatea reacţiilor adverse. De exemplu, înlocuirea vaccinului care conţinea celula întreagă de Bordetella pertussis cu vaccinul pertussis acelular, care conţine numai fragmente antigenice din bacterie, a scăzut mult frecvenţa reacţiilor adverse. Vaccinurile care conţin doar fragmente de patogeni au mai puţine componente imunologic active, în ideea de a stimula optim răspunsul imun şi memoria imunitară fără a produce boala, adică de a păstra antigenicitatea, dar fără preţul infectivităţii.
Reacţii adverse datorate calităţii necorespunzătoare a vaccinului
Au existat incidente în care vaccinuri produse necorespunzător au determinat evenimente nedorite. Un exemplu este incidentul Cutter, din 1955. Vaccinul poliomielitic produs de Cutter Laboratories din California a conţinut virus insuficient atenuat, deci virulent. Acest vaccin a produs 40000 de cazuri de poliomielită, în urma cărora 200 de copii au rămas cu diferite grade de paralizie, iar 10 au murit. Sigur că acest moment şi altele asemănătoare au atras atenţia publicului şi au crescut vigilenţa acestuia. Consecinţa pozitivă a fost reglementarea din ce în ce mai atentă a produselor farmaceutice şi mai ales a vaccinurilor, cu instituirea unor condiţii stricte de calitate(25).
Reacţii adverse datorate greşelilor în tehnica de imunizare
Erorile de imunizare apar ca urmare a conservării, a manipulării, a reconstituirii sau a administrării incorecte şi reprezintă cele mai frecvente evenimente adverse consecutive vaccinării.
Folosirea de vaccinuri sau dispozitive de administrare nesterile ori contaminate poate duce la infecţii locale sau sistemice (până la sepsis), transmitere de boli pe cale sangvină etc. şi au consecinţe grave, care pot merge până la moarte(11).
Erorile de reconstituire pot apărea dacă nu se agită corespunzător vaccinul înainte de utilizare, dacă se foloseşte un solvent impropriu sau dacă vaccinul, odată reconstituit, nu se foloseşte în intervalul de timp recomandat. Consecinţele pot merge de la ineficacitatea vaccinului până la reacţii adverse grave şi moarte(11).
Injectarea incorectă are loc când se foloseşte altă cale de administrare decât cea indicată. Administrarea vaccinului BCG subcutanat, şi nu intradermic, poate duce la reacţii locale şi abcese. Administrarea superficială a vaccinurilor care trebuie administrate subcutanat profund reprezintă o eroare. Administrarea la nivelul fesei (gluteal) este o eroare de administrare, deoarece adipozitatea prezentă în această zonă împiedică activarea corespunzătoare a sistemului imunitar şi deoarece această administrare poate afecta nervul sciatic(3).
Depozitarea şi transportul incorect, cu întreruperea lanţului de frig, pot face vaccinul ineficient. În general, vaccinurile se păstrează la frigider, la 2-8°C, ferite de lumină(11).
Reacţii adverse legate de anxietatea provocată de imunizare
Frica de injecţie poate determina leşin (mai frecvent în cazul copiilor mai mari şi adolescenţilor), hiperventilaţie cu ameţeli şi parestezii sau vărsături (mai frecvente în cazul copiilor mici)(11).
Coincidenţe
Odată cu folosirea pe scară largă a vaccinurilor au apărut şi sincronizările dintre momentul vaccinării şi debutul unor tulburări congenitale sau neurologice. În încercarea de a găsi explicaţii pentru boală, de multe ori se blamează vaccinul care a fost administrat în preajma declanşării bolii. Un exemplu este cazul autismului, ale cărui manifestări încep să fie observate în jurul vârstei de un an, vârstă care coincide cu momentul administrării vaccinului ROR. Suspiciunea că între vaccinarea ROR şi autism există o relaţie de cauzalitate a fost întreţinută de atenţia acordată unui studiu publicat în prestigioasa revistă medicală The Lancet, care susţinea această legătură. Revista însă a retras ulterior acest articol din cauza metodologiei improprii (studiul raporta 12 cazuri) şi a comportamentului neetic al autorului, Andrew Wakefield (http://www.thelancet.com/journals/lancet/article/PIIS0140-6736%2897%2911096-0/abstract), iar numeroase studii au arătat că nu există legătură între vaccinuri şi autism. O metaanaliză, publicată în 2014 în revista Vaccine, a trecut în revistă cinci studii de cohortă realizate pe 1256407 copii şi cinci studii de caz controlate, care au înrolat 9920 de copii, şi a tras concluzia că vaccinurile nu sunt asociate autismului(26).

Contraindicaţiile vaccinurilor
Vaccinurile sunt contraindicate celor care au istoric de hipersensibilitate la administrări anterioare ale aceluiaşi vaccin sau hipersensibilitate la componentele vaccinului(3).
Vaccinurile cu virusuri vii atenuate sunt contraindicate în sarcină şi la imunocompromişi(3).
Vaccinul pertussis este contraindicat la cei care au antecedente de encefalopatie inexplicabilă apărută în şapte zile după o vaccinare pertussis anterioară(3).
După administrarea de imunoglobuline sau după transfuzii de sânge trebuie păstrat un anumit interval de timp până la imunizare, ca aceasta să fie eficientă, pentru că imunoglobulinele pot împiedica apariţia răspunsului imun la vaccin. Dacă administrarea de imunoglobuline sau transfuziile de sânge sunt necesare înainte de scurgerea timpului necesar ca organismul să producă răspunsul imun, vaccinarea trebuie repetată(3).
Imunizarea trebuie amânată la pacienţii cu afecţiuni febrile moderate sau severe ori cu infecţii acute.
Vaccinuri conţinând patogeni inactivaţi
Patogenii conţinuţi în vaccinurile inactivate nu se pot replica în organismul vaccinat, deci nu pot determina boala faţă de care oferă imunitate.
Vaccinurile inactivate sunt mai puţin imunogene decât cele care conţin patogeni atenuaţi vii, de aceea întotdeauna sunt necesare mai multe doze. Acţiunea lor e mai puţin afectată de anticorpii circulanţi, de administrarea de imunoglobuline sau de transfuziile de sânge(21).
Vaccinurile cu patogeni inactivaţi determină imunitate mediată majoritar umoral, dar titrul anticorpilor scade în timp. De aceea, pot necesita doze booster la anumite intervale de timp(21).
În categoria vaccinurilor cu patogeni inactivaţi intră:
1. vaccinuri conţinând patogeni întregi inactivaţi
- vaccinul poliomielitic
- vaccinul hepatitic A
- vaccinul rabic.
2. vaccinuri conţinând fragmente (subunităţi) de patogeni
- vaccinul hepatitic B
- vaccinul gripal
- vaccinul pertussis acelular
- vaccinul Haemophilus influenzae tip b
- vaccinul papillomavirus uman.
3. vaccinuri conţinând fragmente de patogeni conjugate cu proteine antigenice
- vaccinul pneumococic conjugat
- vaccinul meningococic conjugat.
4. vaccinuri conţinând anatoxine
Anatoxinele sunt toxine bacteriene inactivate (de obicei, cu formaldehidă sau glutaraldehidă, care sunt eliminate apoi în etapa de purificare a vaccinului). Pentru a le spori antigenicitatea, anatoxinele sunt adsorbite pe compuşi cu aluminiu.
- anatoxina tetanică
- anatoxina difterică.
Vaccinul hepatitic A
Hepatita A este o boală infecţioasă a ficatului, determinată de virusul hepatitic A (VHA).
Virusul hepatitic A este un virus ARN din familia Picornavirus, care a fost izolat prima dată în 1979. Oamenii sunt singura gazdă naturală a VHA. Infecţia se transmite pe cale fecal-orală, virusul replicându-se în ficat. Virusul este prezent în sânge şi în fecale la 10-12 zile după infectare, iar excreţia sa prin fecale continuă până la 3 săptămâni de la debutul simptomelor. Perioada de incubaţie este, în medie, de 28 de zile, iar simptomele sunt nespecifice, fiind indiscernabile de cele ale altor hepatite virale acute. Copiii sunt în general asimptomatici, de aceea de multe ori boala nici nu e diagnosticată, copiii fiind surse importante de infectare (acesta este un motiv care face ca vaccinarea copiilor şi împiedicarea îmbolnăvirii acestora să scadă foarte mult incidenţa hepatitei A). Simptomele tipice ale bolii sunt febra, starea generală de rău, anorexia, greaţa, disconfortul abdominal, urina închisă la culoare şi icterul, toate cu debut brusc. În general, simptomele dispar după două luni, dar pot apărea complicaţii imunologice, neurologice, hematologice, pancreatice sau renale. Hepatita fulminantă este cea mai severă complicaţie. Boala este transmisibilă două săptămâni înainte de debutul simptomelor şi încă o săptămână de la instalarea icterului(20).
Vaccinul hepatitic A conţine virus întreg (cultivat pe celule umane), purificat şi inactivat cu formaldehidă, adsorbit pe hidroxid de aluminiu.
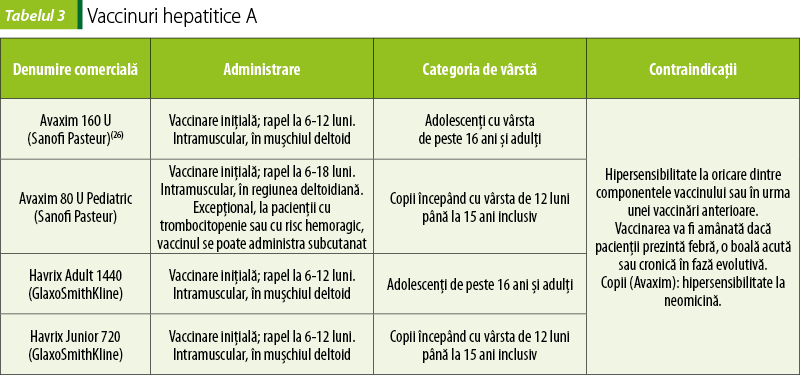
Vaccinul hepatitic A este recomandat anumitor categorii de persoane, cele care sunt expuse îmbolnăvirii sau care au potenţial de a face forme severe de boală. Astfel, vaccinul le este recomandat persoanelor care călătoresc în zone în care prevalenţa hepatitei A este mare (Africa, Asia, bazinul mediteranean, Orientul Mijlociu, America Centrală şi America de Sud), militarilor care călătoresc în zone cu endemicitate mare sau unde există condiţii precare de igienă, persoanelor care se pot infecta la serviciu cu VHA (angajaţi ai centrelor de îngrijire, asistente, personalul medical şi paramedical din spitale şi instituţii medicale, lucrătorii din salubritate şi cei din sectorul alimentar), persoanelor cu parteneri sexuali de acelaşi sex sau persoanelor cu parteneri sexuali multipli, pacienţilor cu hemofilie, utilizatorilor de droguri injectabile, contacţilor persoanelor infectate, pacienţilor cu boli hepatice cronice etc.
Vaccinurile hepatitice A sunt înalt imunogene. Mai mult de 95% dintre subiecţii vaccinaţi sunt seropozitivi după prima doză şi aproape 100% sunt seropozitivi după a doua doză administrată(20).
Cele mai frecvente reacţii adverse ale vaccinurilor sunt cele locale; durerea la locul injectării, eritemul sau edemul apar la 20-50% dintre vaccinaţi. Mai puţin de 10% dintre cei vaccinaţi dezvoltă reacţii adverse sistemice de intensitate medie (oboseală, febră, stare generală de rău)(21).
Profilaxia postexpunere se face cu imunoglobuline. Vaccinurile pot fi folosite pentru profilaxie postexpunere la persoanele sănătoase cu vârste între 12 luni şi 40 de ani(21).
Vaccinul hepatitic B
Hepatita B este o infecţie virală a ficatului, provocată de virusul hepatitic B (HBV), putând lua forme acute sau cronice. Virusul hepatitic B este un virus ADN care face parte din familia Hepadnaviridae. Hepatita B este periculoasă prin complicaţiile sale, ciroza şi carcinomul hepatocelular. OMS estimează că în 2015, la nivel global, 887 000 de decese s-au datorat hepatitei B. Virusul se transmite prin contact cu sângele sau alte lichide biologice ale unei persoane contaminate: hepatita B se poate lua prin transfuzii de sânge infectat, prin contact sexual neprotejat sau la naştere(28).
HBV produce hepatite cronice şi ciroze şi este un carcinogen uman, fiind implicat în apariţia a până la 50% dintre carcinoamele hepatocelulare(22).
Vaccinul hepatitic B folosit în prezent conţine antigen de suprafaţă al virusului hepatitei B, obţinut prin tehnica ADN‑ului recombinant pe celule de drojdie, adsorbit pe hidroxid de aluminiu.
Profilaxia antihepatită B se face prin administrarea unei serii de 3 sau 4 doze de vaccin, la anumite intervale (conform calendarului naţional de vaccinare, sau la 0, 1, 6 luni ori la 0, 1, 2, 12 luni)(17,31).
În cazul expunerii accidentale la HVB sau în cazul nou-născuţilor cu mame purtătoare de HVB, se administrează şi imunoglobulina specifică antihepatită B(4).
În România, unde incidenţa hepatitei B e mare, vaccinarea este susţinută financiar de sistemul de asigurări de sănătate.
Reacţiile adverse minore sunt cele comune oricărei vaccinări.
Reacţiile adverse severe sunt de tip anafilactic, apărând rar, cu o frecvenţă de 1 caz la 1,1 milioane de doze folosite(22).
Rar au fost raportate ca evenimente adverse consecutive vaccinării împotriva hepatitei B sindromul Guillain-Barré, sindromul de oboseală cronică, tulburări neurologice, artrită reumatoidă, diabet zaharat tip 1 şi boală autoimună, fără însă a se putea stabili o asociere cauzală între aceste afecţiuni şi vaccinul împotriva hepatitei B(22).
Vaccinuri hepatitice combinate A şi B
Pentru a reduce numărul injectărilor, se pot folosi vaccinuri combinate, care conţin antigeni care determină protecţie atât împotriva hepatitei A, cât şi a hepatitei B. Acestea sunt de ales la pacienţii care au risc crescut de a contracta infecţii atât cu VHA, cât şi cu VHB.

Vaccinul împotriva tusei convulsive
Tusea convulsivă este cauzată de bacteria Bordetella pertussis. Boala debutează insidios, cu simptome nespecifice de infecţie respiratorie acută, iar tusea se instalează după câteva zile. Tusea este caracteristică, paroxistică, sonoră, cu efort la respiraţie, din cauza mucusului gros dificil de expectorat. Adolescenţii şi adulţii tuşesc perioade mai lungi, dar copiii mici au risc mai mare de pneumonie, convulsii, afectare cerebrală şi moarte(3). Se estimează că, la nivel mondial, în 2008 s-au produs 195 000 de decese ca urmare a infecţiei cu Bordetella pertussis(21).
Vaccinurile actuale conţin fragmente antigenice provenite din bacterie (hemaglutinină filamentoasă, pertactină) şi anatoxină pertussis, de aceea vaccinul este cunoscut sub numele de vaccin pertussis acelular (aceasta pentru a-l diferenţia de vaccinul pertussis, conţinând celulă întreagă, care se folosea în trecut şi care provoca mult mai multe reacţii adverse). Se administrează în vaccinuri combinate conţinând anatoxină difterică şi anatoxină tetanică (DTaP pentru copii) sau în vaccinuri combinate care, pe lângă aceste trei componente, au şi antigene de alte tipuri (virus poliomielitic, virus hepatitic B, Hib) (tabelul 9).
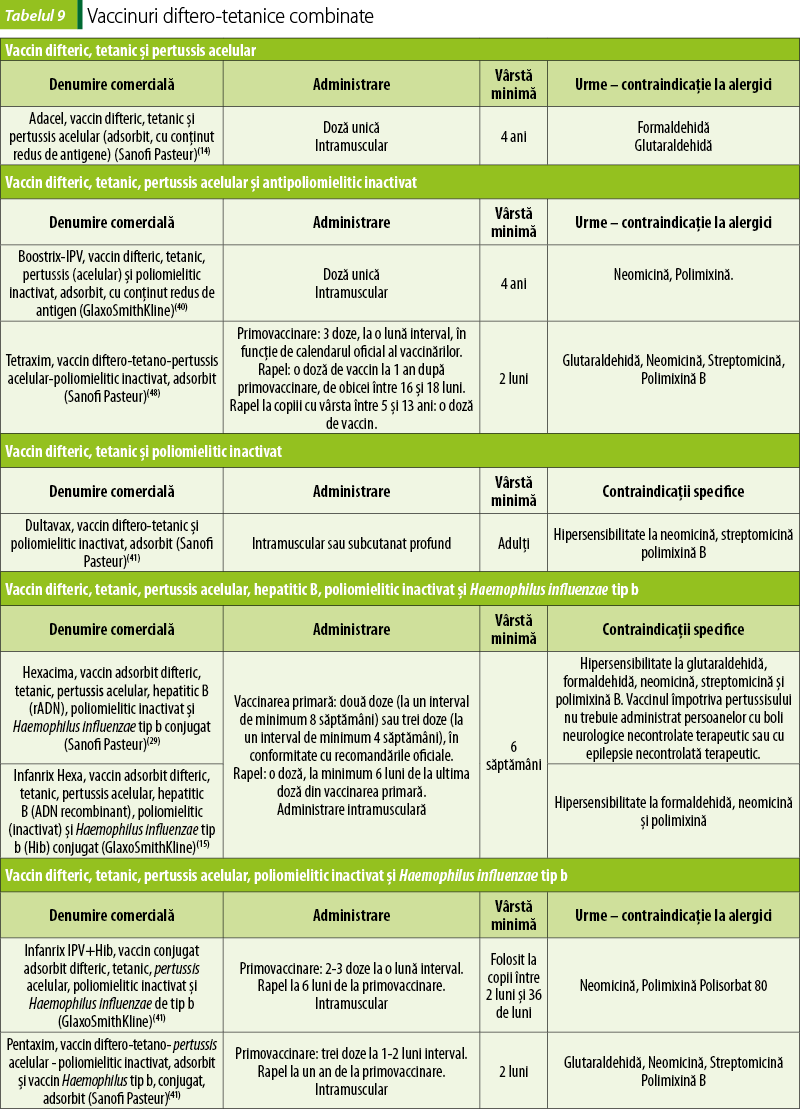
Vaccinarea primară constă în administrarea a două-trei doze, în conformitate cu recomandările oficiale, administrate la interval de minimum patru săptămâni. Vârsta minimă la care se poate administra prima doză este de 2 luni. Vaccinarea de rapel se face la cel puţin şase luni de la administrarea ultimei doze din vaccinarea primară(15).
În actualul calendar oficial de vaccinare din România, se administrează trei doze de vaccin pertussis în primul an de viaţă al copilului, a patra doză la 6 ani şi a cincea doză la 14 ani.
Se recomandă vaccinarea pertussis a celor care vin în contact apropiat cu copiii mici, deoarece le pot transmite acestora boala(3).
Reacţiile adverse minore (reacţii la locul administrării, febră moderată) apar la 3-5% dintre vaccinaţi. Foarte rar pot apărea după vaccinare febră foarte mare, convulsii febrile, crize de plâns persistente şi neconsolabile sau episoade de hipotonie-hiporesponsivitate(29).
Contraindicaţiile administrării vaccinului pertussis sunt hipersensibilitatea şi encefalopatia apărută în primele şapte zile după o vaccinare anterioară pertussis, fără o altă cauză decelabilă(29,3).
Vaccinul Haemophilus influenzae tip b
Haemophilus influenzae tip b (Hib) este un cocobacil Gram‑negativ aerob. Capsula polizaharidică pe care o posedă împiedică nou-născuţii şi copiii mici să dezvolte răspuns imun satisfăcător, de aceea infecţiile pot fi severe la acest grup de vârstă, vaccinarea cu vaccin cu fragmente capsulare conjugat fiind extrem de importantă(22).
Înainte de apariţia vaccinului, Hib producea infecţii grave: meningită, epiglotită, pneumonie, sepsis şi artrită septică; incidenţa acestora a scăzut cu mai mult de 99% de la introducerea vaccinurilor conjugate pe baza substanţei antigenice din capsula Hib, fosfat de poliribosilribitol(4,22).
Vaccinul Hib conţine polizaharide capsulare legate covalent de anatoxina tetanică (vaccin polizaharidic conjugat). Partea proteică (anatoxina) asigură răspuns imunologic dependent de limfocitele T, cu o producţie mai mare de anticorpi, indiferent de vârsta pacientului care primeşte vaccinul, generând răspunsul imunologic inclusiv la sugari(4).
Vaccinul Hib intră în compoziţia multor vaccinuri combinate (tabelul 9).
Reacţiile adverse sunt în general uşoare: eritem şi edem la locul administrării; diareea, febra şi vărsăturile apar ocazional.
Vaccinul poliomielitic inactivat
Poliovirusul este un enterovirus ARN din familia Picornaviridae, cu trei serotipuri care nu determină imunitate încrucişată. Poliomielita este o infecţie virală contagioasă, de obicei asimptomatică. Forma gravă provoacă o paralizie acută flască. Poliovirusul este transmis pe calea fecal-orală. Virusul se replică în tractul respirator superior, în tractul gastrointestinal şi în ganglionii limfatici locali(4).
În prezent, poliomielita este eradicată în cea mai mare parte a lumii şi se speră eradicarea globală în următorii ani.
În ţările unde poliomielita este eradicată se foloseşte în prezent vaccinul trivalent inactivat (IPV), mai puţin eficient decât vaccinul oral viu atenuat (OPV), care asigură imunitate şi la nivel gastrointestinal (şi care se foloseşte încă în zonele unde poliomielita e încă prezentă), dar care nu are risc de a-şi recăpăta virulenţa şi de a produce boală derivată din vaccin(22).
Vaccinarea primară presupune administrarea a trei doze succesive la intervale de una-două luni, la copii începând cu vârsta de 2 luni. La adulţii neimunizaţi, se recomandă două doze succesive la interval de una sau preferabil două luni. Rapelul se face astfel: la copii, în al doilea an de viaţă, a patra doză de vaccin (primul rapel) la un an de la administrarea celei de a treia doze de vaccin, iar la adulţi, a treia doză (primul rapel) administrată la 8-12 luni după a doua injecţie. Rapelurile ulterioare se fac la copii şi adolescenţi la intervale de cinci ani, iar la adulţi, la intervale de 10 ani(34).
Vaccinul poliomielitic intră în compoziţia multor vaccinuri combinate (vezi tabelul 9).
Reacţiile adverse sunt de obicei minore, constând în durere şi eritem la locul injectării(22).
Vaccinuri gripale
Virusul gripal suferă extrem de uşor mutaţii. De aceea, formula vaccinului gripal se modifică anual. Vaccinurile gripale conţin virioni inactivaţi, antigenicitatea fiind asigurată de antigenele de suprafaţă ale virusului gripal (hemaglutinină şi neuraminidază).
Vaccinul gripal trivalent conţine două serotipuri A (în general, H3N2 şi H1N1) şi un serotip B, cultivate pe ouă de găină. Vaccinul tetravalent conţine două serotipuri B.
Vaccinurile gripale trebuie utilizate conform recomandărilor oficiale. Optim, vaccinarea antigripală se face înainte de începerea sezonului gripal, prin administrarea unei singure doze. Vaccinarea copiilor sub 9 ani care nu au fost vaccinaţi antigripal niciodată se face prin administrarea a două doze, la interval de patru săptămâni(16,17).
În timpul pandemiilor de gripă se pun la dispoziţia ţărilor afectate vaccinuri pandemice.
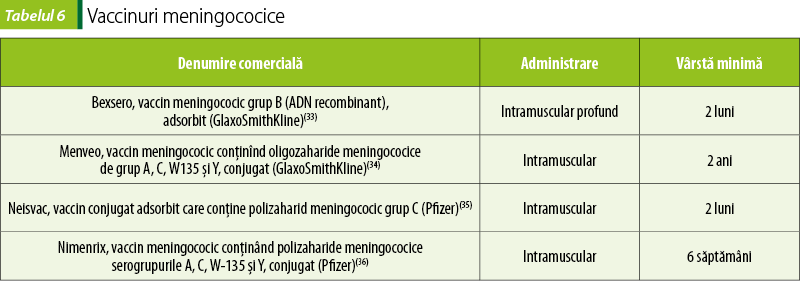
Vaccinuri meningococice
Vaccinurile meningococice se folosesc pentru imunizarea activă a persoanelor cu vârsta de peste 2 luni împotriva afecţiunilor meningococice invazive cauzate de Neisseria meningitidis grup B şi de alte serogrupuri.
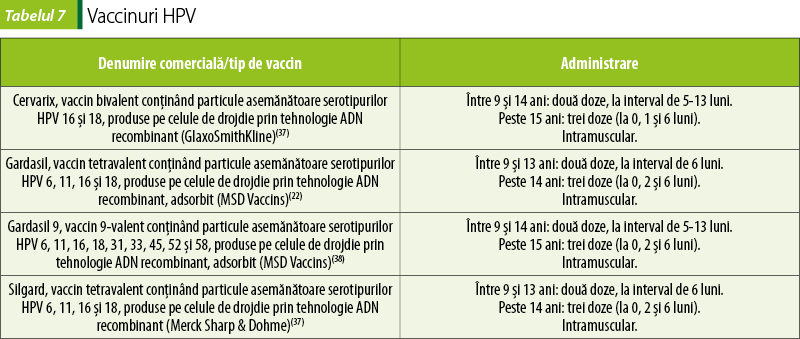
Vaccinuri papilomavirus uman
Infecţiile cu papilomavirus uman (HPV) sunt cele mai frecvente infecţii cu transmitere sexuală, cu cea mai mare prevalenţă a infecţiei la adulţii tineri activi sexual. Infecţiile pot fi asimptomatice şi se pot vindeca spontan sau pot conduce la apariţia verucilor genitale (cele mai implicate fiind serotipurile 6 şi 11) sau a leziunilor precanceroase cu diferite localizări (cel puţin 18 serotipuri sunt considerate a avea risc precancerigen crescut)(4,22).
Vaccinurile conţin fragmente de patogen (proteine ale capsidei virusului), obţinute prin tehnologia ADN-ului recombinant. Există vaccinuri bivalente, tetravalente sau polivalente. În funcţie de serotipurile conţinute, sunt recomandate atât la persoane de sex feminin, cât şi la cele de sex masculin(4), pentru prevenirea leziunilor genitale precanceroase (cervicale, vulvare şi vaginale), leziunilor anale precanceroase, cancerelor cervicale şi cancerelor anale determinate de anumite tipuri oncogene de papilomavirusuri umane (HPV) şi a verucilor genitale (condyloma acuminata) determinate de tipurile specifice de HPV(42,43).
În multe comunităţi, mai ales tradiţionale şi religioase, vaccinul HPV a fost primit cu reticenţă, fiind văzut ca o încurajare pentru începerea vieţii sexuale de către tineri. Dezbaterea nu este încă încheiată, argumente se pot aduce de o parte şi de alta în privinţa recomandării vaccinului, dar atitudinea profesionistului în sănătate trebuie să fie de a nu amesteca argumentele medicale cu cele etice şi morale.
Vaccinuri pneumococice
Streptococcus pneumoniae (penumococul) este o bacterie Gram‑pozitivă. Patogene pentru om sunt formele încapsulate, complexul polizaharidic care compune capsula fiind principalul responsabil pentru patogenitate (de aceea, vaccinurile conţin polizaharide capsulare). Infecţiile cu pneumococ pot fi localizate la nivelul tractului respirator superior, cu simptome mai mult sau mai puţin severe, dar pneumococul poate produce şi infecţii grave: pneumonii (cu mortalitate 5-7%) şi infecţii sistemice (cu mortalitate de 20%, dar care poate merge până la 60% la vârstnici); la copii este cauză frecventă de otită medie acută. De aceea, este importantă profilaxia prin vaccinare(22).
Vaccinurile antipneumococice asigură imunizare activă contra bolilor pneumococice invazive, pneumoniei şi otitei medii determinate de Streptococcus pneumoniae.
Vaccinurile conţin polizaharidă capsulară purificată din 10 (PCV10) sau 13 (PCV13) tipuri de pneumococi conjugate la toxina tetanică şi/sau difterică netoxică(45).
Conjugarea cu anatoxine creşte eficacitatea vaccinului la copii sub 2 ani, care nu pot dezvolta răspuns imun doar la componentele polizaharidice ale vaccinului(4).
În general, serotipurile de virus conţinute în PCV13 generează majoritatea cazurilor de boală pneumococică invazivă la copiii mai mici de 5 ani(22).
Reacţiile adverse apar la locul administrării sau pot fi sistemice, cu febră, mialgie şi, rar, convulsii febrile(22).
Vaccinuri cu anatoxine
Vaccinul difteric
Difteria este o boală acută produsă de toxina eliberată în timpul infecţiei cu Corynebacterium diphtheriae, o bacterie Gram‑pozitiv aerobă. Toxina difterică împiedică sinteza proteică. Transmisia difteriei se face, de regulă, de la persoană la persoană, respirator sau la nivelul pielii. Incubaţia durează, în medie, două-cinci zile, iar bolnavul este contagios, în lipsa tratamentului antibiotic (caz frecvent, dacă pacientul este asimptomatic), mai mult de patru săptămâni(21).
Pe suprafeţele mucoaselor se formează membrane care pot provoca obstrucţie respiratorie. Dacă se produce absorbţia toxinei, toxemia sistemică poate duce la afectări ale ţesuturilor şi organelor aflate la distanţă de locul invaziei, cu miocardită, nevrită, trombocitopenie şi proteinurie(3). 5-10% din cazurile care prezintă complicaţii severe sunt mortale (chiar până la 20% în rândul copiilor sub 5 ani şi adulţilor peste 40 de ani), tiparul de mortalitate nefiind influenţat de evoluţia farmacoterapeutică din ultimii 50 de ani (antibioticele de elecţie în cazul difteriei rămân eritromicina şi penicilina G sau variantele sale)(21).
Vaccinul difteric adsorbit conţine o suspensie sterilă de anatoxine Corynebacterium diphtheriae (toxine inactivate), care induce imunitate faţă de exotoxina acestui organism. Două concentraţii ale toxoidului difteric sunt disponibile: concentraţia pediatrică (D) şi concentraţia folosită la adulţi (d), care conţine mai puţin antigen. Vaccinarea antidifterică a debutat în România în anul 1960, iar utilizarea pe scară largă a toxoidului difteric a eliminat difteria din ţara noastră, ultimele cinci cazuri fiind înregistrate în 1989.
Profilaxia antidifterică se face la sugari de peste 6 săptămâni, cu trei sau patru doze de anatoxină difterică (D), administrate la interval de una-două luni. O doză suplimentară se administrează la şase luni de la ultima din cele trei doze iniţiale, urmată de încă o doză la vârsta de 4-6 ani a copilului. Este recomandat ca rapeluri să se facă apoi la fiecare 10 ani, folosind concentraţia pentru adulţi (d). Anatoxina difterică se administrează în vaccinuri combinate cu anatoxina tetanică şi eventual cu alte antigene(21,3).
La adulţii neimunizaţi se administrează o serie completă de trei doze de anatoxină difterică. Primele două doze se administrează la cel puţin patru săptămâni interval, iar a treia doză este administrată la 6-12 luni după a doua(3).
Vaccinul tetanic
Tetanosul este singura boală care poate fi prevenită prin vaccinare şi care nu este contagioasă. Pe de altă parte, deoarece toxina care o produce este foarte puternică, boala nu produce imunitate.
Tetanosul este o boală severă acută cauzată de exotoxina Clostridium tetani, o bacterie anaerobă Gram‑pozitivă care formează spori. Bacteria pătrunde în organism printr-o rană, iar sporii germinează în condiţii anaerobe şi produc toxinele tetanolizină şi tetanospasmină.
Toxinele diseminează prin sânge şi sistemul limfatic şi ajung în sistemul nervos central, unde interferează cu neurotransmiţătorii care promovează relaxarea musculară, ducând la contracţii şi spasme musculare continue. Incubaţia este, în medie, de opt zile. Există trei forme clinice: locală, la locul infestării (foarte rară), cefalică, pornind de la nivelul urechii (rar) şi generalizată (80% din cazuri)(3,21).
Tetanosul generalizat se manifestă cu paralizie descendentă, pornind cu încleştarea fălcilor, rigiditatea gâtului, dificultate la înghiţire şi rigiditate la nivelul muşchilor abdominali. Complicaţiile sunt pneumonia de aspiraţie, dereglări ale sistemului nervos autonom şi embolie pulmonară(21). Boala este foarte periculoasă pentru nou-născuţii mamelor nevaccinate, care nu beneficiază de imunitatea pasivă dată de transferul anticorpilor materni; în 2010, global, 58 000 de nou-născuţi au murit din cauza tetanosului(21).
Anatoxina tetanică conţinută în vaccin se obţine prin inactivarea cu formaldehidă a toxinei tetanice. Se administrează sugarilor de peste 6 săptămâni, trei sau patru doze, urmate de rapel. Eficacitatea vaccinului este aproape 100%. Deoarece protecţia durează 10 ani, este recomandată vaccinare de rapel din 10 în 10 ani(21).
Persoanele nevaccinate sau cărora nu li se cunoaşte istoricul vaccinării trebuie vaccinate. Adulţii nevaccinaţi primesc două doze de anatoxină tetanică, administrate succesiv, la interval de una sau două luni, urmate de o doză de rapel la 6-12 luni după a doua injectare(45).
Anatoxina tetanică este condiţionată în vaccinuri singură (Tetavax, vaccin tetanic conţinând anatoxină tetanică, adsorbit pe hidroxid de aluminiu) sau în vaccinuri combinate (tabelul 9).
Administrarea anatoxinei tetanice face parte din managementului plăgilor. Se administrează, împreună cu imunoglobulină umană antitetanică, pentru profilaxia tetanosului post‑expunere, în cazul plăgilor recente potenţial contaminate cu spori tetanici, la pacienţi care nu au fost imunizaţi prin vaccinare primară sau la cei la care vaccinarea primară este incompletă sau necunoscută. Administrarea vaccinului şi a imunoglobulinei se face în regiuni anatomice diferite(45).
Reacţiile adverse sunt locale, manifestate prin căldură la locul injectării, eritem, edem, de regulă moderate. Rar, reacţiile adverse locale pot fi severe, la pacienţii cu concentraţii plasmatice înalte ale antitoxinei tetanice în ser, care sugerează cantităţi mari preexistente de anticorpi; în această situaţie, rapelul nu trebuie făcut mai repede de 10 ani(3).
Institutul de Medicină din SUA a admis existenţa unei legături cauzale între anatoxina tetanică şi cazuri de anafilaxie apărute după vaccinare, a respins ca improbabilă legătura cauzală dintre vaccinarea antitetanică şi diabetul de tip 1 şi nu a găsit dovezi concludente nici pentru a admite, nici pentru a respinge o relaţie cauzală dintre această vaccinare şi neuropatia periferică sau sindromul Guillain-Barré, o boală autoimună care afectează sistemul nervos(21).
Vaccinuri combinate
Vaccinurile combinate difteric, tetanic, pertussis acelulare sunt contraindicate persoanelor cu hipersensibilitate la componente şi celor care au prezentat encefalopatie de etiologie necunoscută în decurs de 7 zile de la imunizarea anterioară cu un vaccin care conţine antigene pertussis(13).
Vaccinarea cu aceste vaccinuri se face cu precauţie dacă după o vaccinare anterioară cu DtaPa au apărut: temperatură de peste 40 °C în decurs de 48 de ore, neprovocată de o altă cauză identificabilă; colaps sau stare similară şocului (episod hipotonic-hiporesponsiv) în decurs de 48 de ore de la vaccinare; plâns persistent, neconsolabil, care durează peste trei ore, survenit în decurs de 48 de ore de la vaccinare; convulsii cu sau fără febră, survenite în decurs de trei zile de la vaccinare(13).
Vaccinarea trebuie amânată în cazul persoanelor care prezintă o afecţiune febrilă acută severă. Prezenţa unei infecţii minore nu reprezintă contraindicaţie pentru vaccinare(13).
Vaccinuri cu patogeni vii atenuaţi
Patogenii vii atenuaţi se replică în organismul vaccinat, aceste vaccinuri oferind un răspuns imun foarte bun, printr-o continuă stimulare antigenică, ce oferă suficient timp pentru producerea celulelor de memorie.
Deoarece patogenul atenuat îşi poate recăpăta virulenţa, aceste vaccinuri pot produce boala la vaccinaţi sau la contacţii lor, rar, mai ales la organismele imunocompromise, al căror sistem imunitar nu poate elimina patogenii apăruţi. Astfel, pot apărea evenimente grave: după vaccinul poliomielitic oral, poliomielita paralitică asociată cu vaccinul şi boala provocată de poliovirus derivat din vaccin; după vaccinarea împotriva tuberculozei (BCG), limfadenită locală sau infecţie diseminată(12).
Vaccinurile cu patogeni vii atenuaţi nu se administrează în sarcină, iar sarcina trebuie evitată o lună după vaccinare.
În cazul vaccinurilor cu patogeni vii atenuaţi este foarte importantă conservarea corespunzătoare şi reconstituirea adecvată.
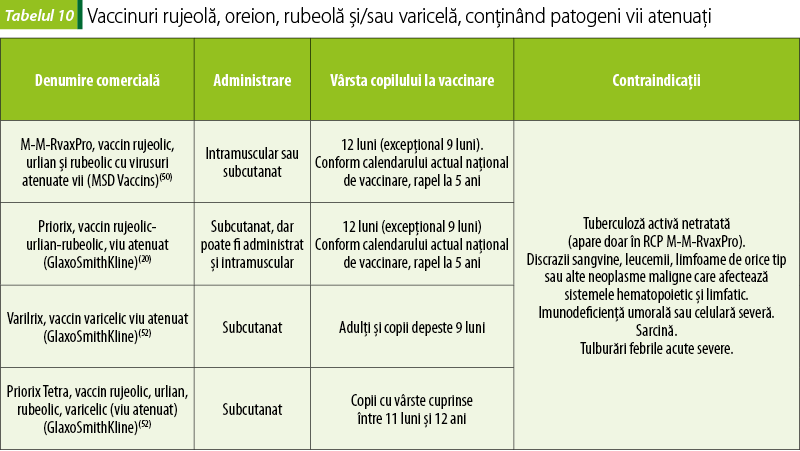
Vaccinul ROR (rujeolă-oreion-rubeolă)
Vaccinul ROR este un vaccin combinat, care conţine virusuri vii atenuate şi care se foloseşte pentru profilaxia rujeolei, a oreionului şi a rubeolei.
Vaccinarea ROR se face cu una sau două doze, a doua doză fiind recomandată persoanelor care nu au prezentat răspuns imunologic la prima doză. Schema naţională de vaccinare în România recomandă administrarea a două doze, la 12 luni şi la 5 ani (tabelul 10).
Rujeola
Rujeola este o boală foarte contagioasă produsă de un virus ARN din familia Paramyxoviridae. Înainte de apariţia vaccinului, aproape toţi copiii făceau pojar. Boala este încă epidemică în ţările în curs de dezvoltare. Organizaţia Mondială a Sănătăţii estimează că în 2013 în toată lumea au murit ca urmare a rujeolei 145700 de oameni(21).
Virusul se transmite pe cale respiratorie şi se replică în nazofaringe şi în ganglionii limfatici. Incubaţia durează 10-12 zile şi este urmată de o perioadă prodromală, de 2-4 zile, caracterizată prin febră crescută, tuse, coriză şi conjunctivită; semnul patognomonic sunt petele Koplik (leziuni mici, caracteristice) pe mucoase, mai ales cea bucală. La 14 zile de la expunere apare rash-ul, întâi în regiunea feţei şi gâtului, care persistă 5-6 zile. Alte simptome includ anorexie, diaree şi limfadenopatie generalizată. Complicaţiile rujeolei sunt otita medie, pneumonia, encefalita şi convulsiile(21).
Vaccinarea se face cu vaccin viu atenuat, crescut în celule embrionare de pui de găină. Prima doză se administrează la împlinirea vârstei de 1 an a copilului; în cazul epidemiilor sau pentru profilaxia postexpunere, primovaccinarea se poate face începând cu vârsta de 9 luni; în acest caz, copii trebuie revaccinaţi la vârsta de 12-15 luni, pentru că numai după 12 luni pot dezvolta răspuns imun. Rapelul se face cu o doză de vaccin administrată între 4 şi 6 ani. Această schemă de vaccinare asigură imunitate pe perioada întregii vieţi(3,50).
Febra apare la 5% până la 15% dintre vaccinaţi. Pot apărea şi erupţii generalizate tranzitorii. Mai puţin frecvent apar dureri de cap, tuse, durere în gât, durere oculară, stare generală de rău şi trombocitopenie tranzitorie(50).
Oreion
Oreionul este o infecţie virală cauzată de un virus ARN din familia Paramyxoviridae. Boala se transmite respirator, are o incubaţie de 12-25 de zile, iar simptomul principal este parotidita, care poate fi precedată de febră, cefalee, stare de rău, mialgie şi anorexie. Complicaţiile sunt mai frecvente la adulţi, putând apărea orhită, pancreatită şi surditate unilaterală(21).
Vaccinul conţine virus viu atenuat, care după două doze are 88% eficacitate în a asigura imunitate pe perioada întregii vieţi(21).
Reacţiile adverse includ parotidită, erupţii cutanate, prurit şi purpură, iar la nivel local, durere şi senzaţie de arsură(3).
Rubeola
Rubeola (pojărel) este o boală infecţioasă produsă de un togavirus ARN, care se transmite respirator. Este caracterizată de erupţii cutanate eritematoase, limfadenopatie, artralgie şi febră scăzută, în general într-o formă uşoară. Complicaţiile apar rar, mai ales la adult: artralgii, artrite, encefalite, manifestări hemoragice. Rubeola este periculoasă atunci când afectează gravidele, în special în primul trimestru. Sindromul rubeolic congenital, datorat faptului că infecţia se transmite prin placentă, este asociat cu defecte auditive, oftalmice, cardiace, microcefalie şi retard mintal. Infecţia cu rubeolă în timpul sarcinii poate duce şi la avort spontan(21,3).
Scopul principal al imunizării în cazul rubeolei este de a preveni sindromul rubeolic congenital. Vaccinul conţine virus viu atenuat, cultivat pe celule diploide umane.
Se administrează două doze, în vaccin combinat care conţine şi virusuri rujeolic şi urlian(50).
Efectele adverse sunt mai frecvente dacă vârsta vaccinatului este mai înaintată. Pot apărea limfadenopatie, erupţie cutanată, urticarie, febră, stare generală de rău, durere în gât, cefalee, mialgii şi parestezii ale extremităţilor(3).
Deşi administrarea accidentală în timpul sarcinii nu a fost urmată de efecte adverse, vaccinul rubeolic este contraindicat în sarcină, iar sarcina trebuie evitată patru săptămâni după administrare(50).
Varicela
Varicela este o boală infecţioasă acută produsă de virusul varicelo-zosterian, un virus ADN din familia Herpesvirus. Infecţia primară poartă numele de varicelă (vărsat-de-vânt), iar reactivarea infecţiei latente conduce la zona zoster (reactivare favorizată de îmbătrânire, imunosupresie, expunere intrauterină sau varicelă la vârstă mai mică de 18 luni)(22).
Virusul se transmite respirator şi se replică în nazofaringe şi în ganglionii limfatici regionali. Incubaţia durează 14-16 zile. Rash-ul apare întâi în zona capului, apoi pe trunchi, urmat de leziuni la nivelul pielii. Complicaţiile varicelei sunt reprezentate de suprainfectări bacteriene ale pielii cu bacterii din genul Staphylococcus sau Streptococcus, pneumonii bacteriene sau virale, manifestări ale SNC (rar, encefalită), sindrom Reye. Cazurile grave pot fi mortale.
Vaccinul varicelic conţine o tulpină de virus care a fost atenuată prin propagarea prin mai multe linii de cultură celulară diferite, pentru scăderea virulenţei produse prin mutaţii genetice(4).
Reacţiile adverse ale vaccinului includ durere, edem local şi eritem la locul injectării – apar la până la 32% dintre vaccinaţi; febra poate apărea la 10-15% dintre vaccinaţi. O erupţie cutanată asemănătoare varicelei (cu câteva leziuni papulare localizate la locul injectării sau generalizate) apare la aproximativ 4% dintre vaccinaţi. Transmiterea virusului vaccinului la contacţi apropiaţi susceptibili este rară, apărând probabil numai când vaccinul dezvoltă o erupţie cutanată. Deoarece riscul transmiterii virusului vaccinului este foarte scăzut şi infecţia primară poate fi foarte severă, se recomandă vaccinarea contacţilor pacienţilor imunocompromişi(4).
Vaccinuri combinate conţinând virusuri vii atenuate
Vaccinurile vii atenuate ROR şi varicelă sunt contraindicate în sarcină şi la femei care alăptează. Vaccinul varicelic poate fi administrat singur sau în vaccinul combinat rujeolă-oreion-rubeolă (tabelul 10). Este preferabilă folosirea pentru primovaccinare a produselor distincte vaccin ROR şi vaccin pentru varicelă, deoarece astfel se minimizează reacţiile adverse.
Rotavirus
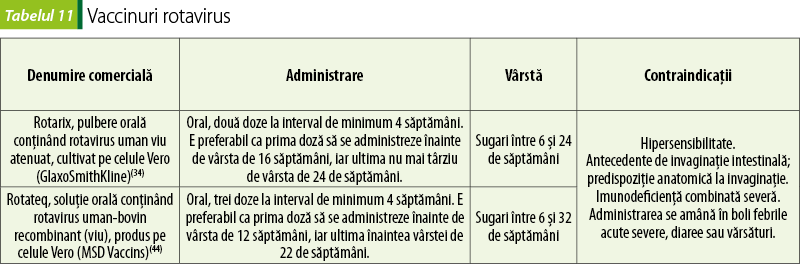
Vaccinurile cu rotavirus protejează sugarii şi copiii mici de gastroenterita produsă de rotavirus.
După administrarea vaccinului cu rotavirus, sugarul trebuie urmărit, pentru a detecta cât mai repede eventuale simptome ale invaginaţiei intestinale (situaţie în care o porţiune a intestinului subţire este blocată sau răsucită): dureri severe de stomac, vărsături persistente, sânge în scaun, abdomen umflat şi/sau febră mare.
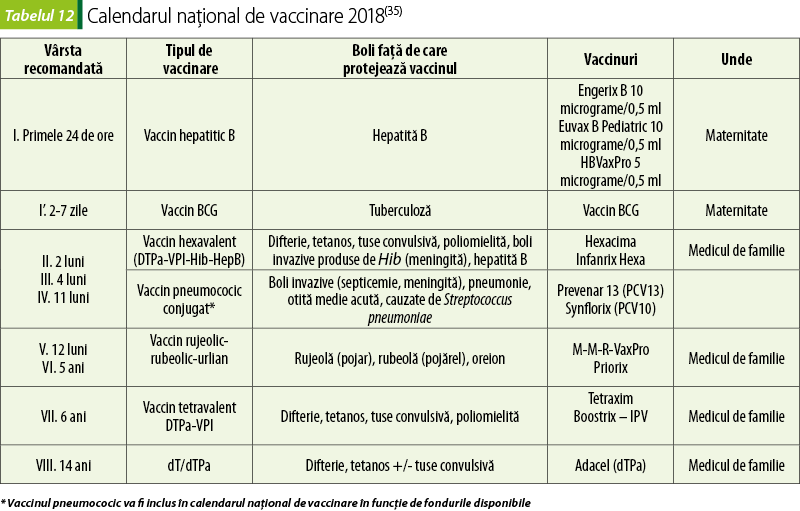
Calendarul naţional de vaccinare 2018
Autorităţile statului, prin Centrul Naţional de Supraveghere şi Control al Bolilor Transmisibile, elaborează periodic scheme de vaccinare destinate imunizării copiilor. Aceste vaccinuri sunt furnizate gratuit copiilor.
Costul celorlalte vaccinuri este suportat de persoanele care se vaccinează(57).
Alte vaccinuri disponibile
Vaccinul împotriva rabiei (Rabipur, Verorab) conţine virus rabic inactivat şi este destinat imunizării pre- şi postexpunere la virusul rabiei(58).
Vaccinul tifoidic polizaharidic (Typherix, Typhim Vi) conţine polizaharid Vi de Salmonella typhi şi este indicat pentru imunizarea activă împotriva febrei tifoide la adulţi şi copii cu vârsta mai mare de 2 ani(58).
Vaccinarea înainte de călătorii în străinătate
Înainte de călătorii în anumite ţări cu incidenţă mare a bolilor transmisibile, specifice teritoriului respectiv (de exemplu, febra galbenă, epidemică în Brazilia în perioada 2016‑2017), este recomandat ca persoanele să se vaccineze împotriva acelor boli. Pe site-ul Centrului Naţional de Supraveghere şi Control al Bolilor Transmisibile (www.cnscbt.ro) există o secţiune dedicată şi actualizată permanent, „Sfaturi pentru călători“, pe care farmacistul trebuie să o acceseze pentru a putea consilia persoane în această situaţie.
Cum răspunde profesionistul în sănătate îndoielilor şi temerilor comunităţii legate de vaccinare
Am amintit deja că multe dintre preocupările societăţii legate de vaccinare au la bază temeri generate de cazuri individuale nefericite. Ceea ce trebuie să comunice profesionistul în sănătate este că ştiinţele medicale permit comunităţii medicale să investigheze evenimentele adverse postvaccinare şi să ia măsuri dacă se stabileşte o relaţie clară între un vaccin şi un eveniment advers. Activitatea de farmacovigilenţă permite acest lucru. Pe de altă parte, înainte de a fi puse pe piaţă, vaccinurile, ca orice medicament, sunt îndelung testate. Evenimentele care nu au fost vizibile în cercetarea preautorizare, din cauza numărului limitat de persoane expuse vaccinului, pot fi decelate post‑autorizare, prin activitatea de farmacovigilenţă. Nu în ultimul rând, calitatea dovezilor contează. O raportare de caz este emoţionantă, mai ales când este expusă de media, dar studiile clinice controlate au o pondere mult mai mare în luarea unor decizii pe baze ştiinţifice.
Cum comunică profesionistul în sănătate pe tema vaccinurilor?
Organizaţia Mondială a Sănătăţii face unele recomandări despre modul în care medicii, farmaciştii şi alţi profesionişti în domeniul sănătăţii trebuie să comunice cu populaţia (eventual, prin intermediul mass‑media) despre vaccinuri şi imunizare, pentru a transmite informaţii corecte, care să permită comunităţii să îşi păstreze încrederea în vaccinuri şi în lumea medicală. Cunoaşterea comportamentului optim de comunicare este importantă, mai ales în situaţiile de criză de comunicare (legate de incidente asociate cu vaccinurile, zvonuri, campanii de dezinformare etc.). Astfel:
- comunicarea trebuie să fie clară, pentru a dezamorsa zvonurile şi ideile preconcepute despre vaccinuri;
- mesajul trebuie să fie transmis într-un mod simplu, accesibil audienţei (de aceea este importantă cunoaşterea audienţei, a opiniilor şi preocupărilor ei, a modului ei de a percepe riscul etc.);
- informaţia folosită trebuie să provină din surse credibile (experţi în domeniul medical);
- comunicarea prin intermediul mass‑media trebuie să ţină seama şi de specificul acestui mijloc de comunicare(12).
Încheiere
Eradicarea unor boli şi scăderea incidenţei altora sunt fapte. Creşterea duratei de viaţă este un fapt. Scăderea mortalităţii infantile este un fapt. Ca farmacişti, să nu uităm de aceste fapte şi de instrumentele care le-au făcut posibile, vaccinurile fiind unele dintre ele. Şi să nu uităm că situaţia nu este ireversibilă şi că prin neimunizare multe boli de care am uitat pot reapărea. Sigur însă că vaccinarea trebuie făcută cu discernământ, contextul particular al fiecărui candidat la vaccinare trebuind foarte bine cunoscut, pentru a vedea dacă nu există contraindicaţii pentru folosirea vaccinului sau pentru a vedea dacă persoana este în grupul-ţintă al vaccinurilor indicate doar anumitor grupe de risc.
Bibliografie
- International Classification of Disease. CD10data.com. http://www.icd10data.com/ICD10CM/Codes/A00-B99/B00-B09/B03-/B03. Accesat 5 martie 2018.
- Centers for Disease Control and Prevention. History of Smallpox. https://www.cdc.gov/smallpox/history/history.html. Accesat 12 martie 2018.
- Yaqub O, Castle-Clarke S, Sevdalis NJC. Attitudes to vaccination: A critical review. Social Science & Medicine. 2014;112: p. 1-11.
- Hayney M. Vaccines, Toxoids and Other Immunobiologics. In DiPiro J, Talbert R, Yee G, Matzke G, Wells B, Posey L, editors. Pharmacotherapy: A Pathophysiologic Approach. Ninth Edition. Mc Graw Hill.
- Offit P. Deadly Choices How the Anti-Vaccine Movement Threatens Us All: Basic Books Perseus Books Group. 2011.
- Centrul Naţional de Supraveghere şi Control al Bolilor Transmisibile. Analiza evoluției bolilor transmisibile aflate în supraveghere Raport pentru anul 2016. [https://www.cnscbt.ro/index.php/rapoarte-anuale/779-analiza-evolutiei-bolilor-transmisibile-aflate-in-supraveghere-raport-pentru-anul-2016/file accesat 10 Martie 2018]. 2017.
- Delves P. Overview of the Immune System. Last full review/revision January 2017.
- World Health Organization. Weekly epidemiological record. Measles vaccines: WHO position paper [http://www.who.int/wer/2009/wer8435.pdf?ua=1. Accesat 10 Martie 2018].; 2009.
- Waller D, Sampson A, Renwick A, Hillier K. The immune response and immunosuppressant drugs. Medical Pharmacology&Therapeutics. Fourth Edition. Saunders Elsevier. 2014.
- Siegrist C. Vaccine Immunology. In Plotkin S, Orenstein W, Offit P. Vaccines. Saunders. 2012.
- Popescu F, Popescu F. Sistemul imunitar. Imunofarmacologie. In Cristea A, editor. Tratat de farmacologie. Ediţia I. Editura Medicală. 2006.
- WHO. World Health Organization. Health topics. Vaccines. HYPERLINK "http://www.who.int/topics/vaccines/en/" http://www.who.int/topics/vaccines/en/ accesat 15 martie 2018.
- World Health Organization. Vaccine Safety Basics.
- ANMDM. Euvax B. Rezumatul caracteristicilor produsului. Ultima actualizare septembrie 2013.
- ANMDM. Adacel. Rezumatul caracteristicilor produsului. Ultima actualizare mai 2016.
- EMA. Hexacima. Rezumatul caracteristicilor produsului. Ultima actualizare februarie 2018.
- ANMDM. Afluria. Rezumatul caracteristicilor produsului. Ultima actualizare septembrie 2017.
- EMA. Infanrix Hexa. Rezumatul caracteristicilor produsului. Ultima actualizare august 2017.
- ANMDM. Fluarix. Rezumatul caracteristicilor produsului. Ultima actualizare iulie 2016.
- ANMDM. Vaxigrip. Rezumatul caracteristicilor produsului. Ultima actualizare iulie 2017.
- ANMDM. Priorix. Rezumatul caracteristicilor produsului. Ultima actualizare octombrie 2015.
- Centers for Disease Control and Prevention. Epidemiology and Prevention of Vaccine-Preventable Diseases. Hamborsky J, Kroger A, Wolfe S, eds. 13th. 2015. [https://www.cdc.gov/vaccines/pubs/pinkbook/index.html. Accesat 9 martie 2018.
- Centers for Disease Control and Prevention. General Best Practice Guidelines for Immunization: Best Practices Guidance of the Advisory Committee on Immunization Practices (ACIP). https://www.cdc.gov/vaccines/hcp/acip-recs/general-recs/index.html. Accesat 8 martie 2018.
- EMA. Gardasil. Rezumatul caracteristicilor produsului. Ultima actualizare iunie 2017.
- Steinhoff M, Omer S, Roy E, et al. Influenza immunization in pregnancy – antibody responses in mothers and infants. The New England Journal of Medicine. 2010;362(17): p. 1644-64.
- Kroger A, Duchin J, Vázquez M. General Best Practice Guidelines for Immunization. Best Practices Guidance of the Advisory Committee on Immunization Practices (ACIP). [www.cdc.gov/vaccines/hcp/acip-recs/general-recs/downloads/general-recs.pdf]. Accesat 8 martie 2018 [DATE].
- Taylor L, AL S, GD E. Vaccines are not associated with autism. An evidence bases meta-analysis of case-control and cohort studies. Vaccine. 2014;32(29): p. 3623-9.
- Fitzpatrick M. The Cutter Incident: How America’s First Polio Vaccine Led to a Growing Vaccine Crisis. Journal of the Royal Society of Medicine. 2006;99(3): p. 156.
- ANMDM. Avaxin 160 U. Rezumatul caracteristicilor produsului. Ultima actualizare septembrie 2012.
- WHO. Hepatitis B. Fact Sheet 2017. Accesat 5 martie 2018. http://www.who.int/mediacentre/factsheets/fs204/en/ .
- ANMDM. Engerix B 10 μg/ml. Rezumatul caracteristicilor produsului. Ultima actualizare iunie 2014.
- EMA. Ambirix. Rezumatul caracteristicilor produsului. Ultima actualizare ianuarie 2017.
- EMA. Twinrix. Rezumatul caracteristicilor produsului. Ultima actualizare februarie 2018.
- EMA. Hexacima. Rezumatul caracteristicilor produsului. Ultima actualizare februarie 2018.
- ANMDM. Imovax Polio. Rezumatul caracteristicilor produsului. Ultima actualizare aprilie 2012.
- EMA. IDflu. Rezumatul caractersticilor produsului. Ultima actualizare februarie 2017.
- ANMDM. Influvac. Rezumatul caracteristicilor produsului. Ultima actualizare august 2017.
- EMA. Intanza. Rezumatul caracteristicilor produsului. Ultima actualizare septembrie 2017.
- ANMDM. Vaxigrip Tetra. Rezumatul caracteristicilor produsului. Ultima actualizare iulie 2017.
- EMA. Bexsero. Rezumatul caracteristicilor produsului. Ultima actualizare februarie 2018.
- EMA. Menveo. Rezumatul caracteristicilor produsului. Ultima actualizare octombrie 2016.
- ANMDM. Neisvac. Rezumatul caracteristicilor produsului. Ultima actualizare martie 2015.
- EMA. Nimenrix. Rezumatul caracteristicilor produsului. Ultima actualizare septembrie 2017.
- EMA. Silgard. Rezumatul caracteristicilor produsului. Ultima actualizare aprilie 2017.
- EMA. Gardasil 9. Rezumatul caracteristicilor produsului. Ultima actualizare ianuarie 2018.
- EMA. Cervarix. Rezumatul caracteristicilor produsului. Ultima actualizare aprilie 2017.
- EMA. Prevenar 13. Rezumatul caracteristicilor produsului. Ultima actualizare februarie 2018.
- Chiriţă C, Marineci C. Agenda Medicală 2018. Ediţia de buzunar : Editura Mericală; 2018.
- EMA. Synflorix. Rezumatul caracteristicilor produsului. Ultima actualizare noiembrie 2017.
- ANMDM. Tetavax. Rezumatul caracteristicilor produsului. Ultima actualizare aprilie 2012.
- ANMDM. Boostrix IPV. Rezumatul caracteristicilor produsului. Ultima actualizare aprilie 2016.
- ANMDM. Tetraxim. Rezumatul caracteristicilor produsului. Ultima actualizare martie 2012.
- ANMDM. Dultavax. Rezumatul caracteristicilor produsului. Ultima actualizare martie 2012.
- ANMDM. Infanrix IPV + Hib. Rezumatul caracteristicilor produsului. Ultima actualizare octombrie 2013.
- ANMDM. Pentaxim. Rezumatul caracteristicilor produsului. Ultima actualizare ianuarie 2017.
- EMA. M-M-RVaxPro. Rezumatul caracteristicilor produsului. Ultima actualizare iunie 2017.
- ANMDM. Priorix Tetra. Rezumatul caracteristicilor produsului. Ultima actualizare februarie 2015.
- ANMDM. Varilrix. Rezumatul caracteristicilor produsului. Ultima actualizare decembrie 2016.
- EMA. Rotarix. Rezumatul caracteristicilor produsului. Ultima actualizare mai 2017.
- EMA. RotaTeq. Rezumatul caracteristicilor produsului. Ultima actualizare naiembrie 2017.
- Centrul Naţional de Supraveghere şi Control al Bolilor Transmisibile. Calendarul Naţional de Vaccinare [https://www.cnscbt.ro/index.php/calendarul-national-de-vaccinare. Accesat 14 martie 2018.
- ANMDM. Avaxin 80 U. Rezumatul caracteristicilor produsului. Ultima actualizare decembrie 2011.
- ANMDM. Engerix B 20 μg/ml. Rezumatul caracteristicilor produsului. Ultima actualizare iunie 2014.
- ANMDM. Havrix Adult. Rezumatul caracteristicilor produsului. Ultima actualizare iulie 2013.
- ANMDM. Havrix Junior. Rezumatul caracteristicilor produsului. Ultima actualizare iulie 2013.

