Principiile cercetării imunofarmacologice
Principles of immuopharmacological research
Abstract
Drugs with an effect on the immune system, such as corticosteroids, antihistamines and immunosuppressants, have been and are widely used in the treatment of inflammatory, allergic and autoimmune diseases. Recent advances in immunopharmacological research have provided new classes of clinically relevant drugs. These include protein kinase and biological inhibitors, such as monoclonal antibodies, used not only in the treatment of cancer and autoimmune diseases, but also in a number of other human pathologies. In this article, certain elements of immunobiology and laboratory immunology are brought back to attention, meant to highlight their indispensable role in immunopharmacological research. There are also presented the main classes of drugs used in the treatment of allergic, inflammatory and autoimmune diseases, as well as in the treatment of associated diseases.Keywords
immunologyimmunobiologyimmunochemistrylaboratoryimmunopharmacologyRezumat
Medicamentele cu efect asupra sistemului imunitar, cum ar fi corticosteroizii, antihistaminicele şi imunosupresoarele, au fost şi sunt folosite pe scară largă în ceea ce priveşte tratamentul afecţiunilor inflamatorii, alergice şi autoimune. Progresele recente ale cercetării imunofarmacologice au pus la dispoziţie noi clase de medicamente, relevante din punct de vedere clinic. Acestea cuprind inhibitori de protein-kinază şi biologici, cum ar fi anticorpi monoclonali, folosiţi nu numai în tratamentul cancerului şi al maladiilor autoimune, dar şi într-o serie de alte patologii umane. În acest articol sunt readuse în atenţie anumite elemente de imunobiologie şi imunologie de laborator, menite să evidenţieze rolul lor indispensabil în cercetarea imunofarmacologică. De asemenea, sunt prezentate principalele clase de medicamente folosite în tratamentul afecţiunilor alergice, inflamatorii şi autoimune, precum şi în cel al bolilor asociate.Cuvinte Cheie
imunologieimunobiologieimunochimielaboratorimunofarmacologieIntroducere
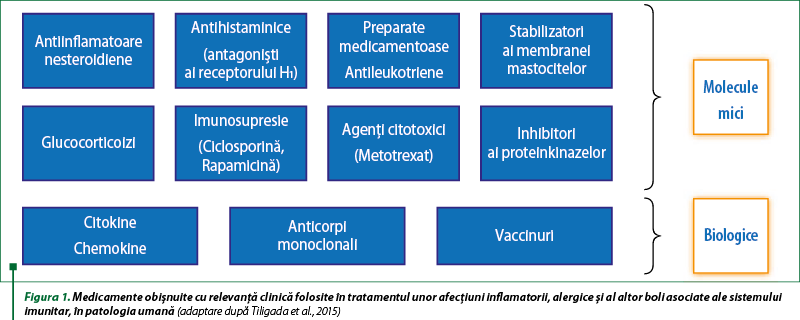
De mai bine de 50 de ani, medicamentele care vizează căile de semnalizare şi receptorii imunitari au fost studiate pe scară largă în tratamentul afecţiunilor inflamatorii, alergice şi autoimune, mai ales în prevenirea respingerii în urma transplantului de organ. Printre ele, multe medicamente antiinflamatoare nesteroidiene, antihistaminice, corticosteroizi şi agenţi imunosupresori (figura 1) au îndeplinit funcţia de blockbuster şi sunt chiar incluşi în lista medicamentelor esenţiale ale Organizaţiei Mondiale a Sănătăţii (OMS, 2013). În ultimii ani, anumite schimbări remarcabile survenite în aprofundarea, înţelegerea şi elucidarea funcţiilor sistemului imunitar, cunoaşterea pe scară largă a activităţii agenţilor farmacologici care modifică răspunsul imun şi progresele biotehnologice semnificative au condus la descoperirea şi sinteza a noi clase de medicamente. De exemplu, inhibitorii de protein-kinază (PKIs) şi biologici, cum ar fi anticorpii monoclonali (mAbs) (figura 1), modifică selectiv subseturile de celule ale sistemului imunitar(1).
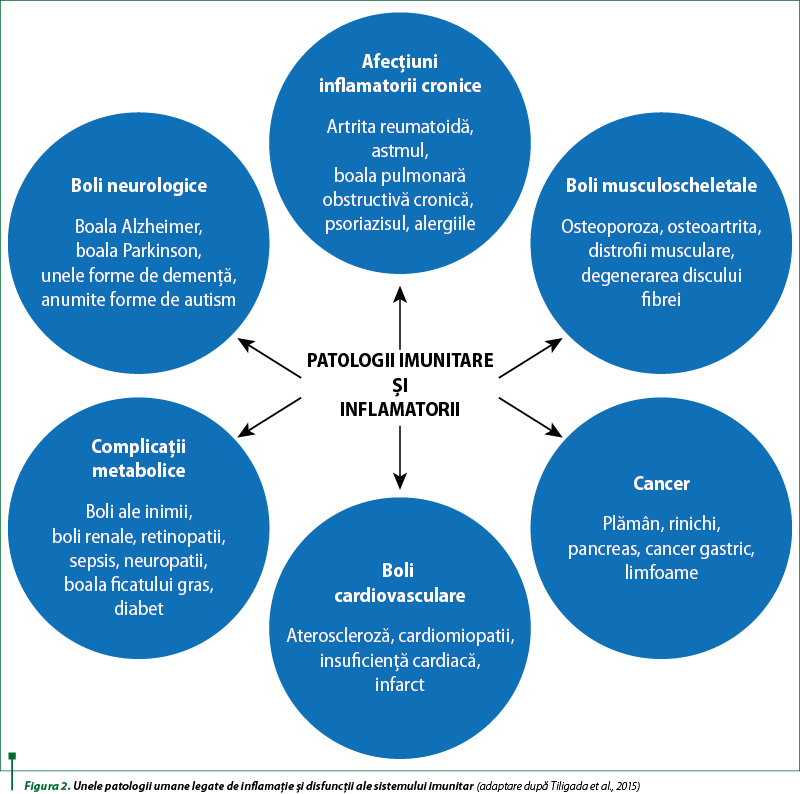
Pe de altă parte, nu putem omite existenţa unor dovezi care au evidenţiat îndeajuns de clar faptul că disfuncţiile sistemului imunitar înnăscut şi adaptativ exercită un impact şi o influenţă asupra majorităţii patologiilor umane (figura 2). Trebuie subliniat faptul că o asimilare inadecvată a unor studii, competenţe şi arii de interes în specializare a condus la o serie de inconveniente cu impact final nefavorabil sau dubitabil asupra unor investigaţii, studii, cercetări, coroborări de date clinice şi asupra proiectării şi conducerii experimentelor.
Biologia medicală, biologia celulară, biologia moleculară, biologia clinică, chimia medicală, biochimia medicală, biochimia clinică, imunobiologia, imunochimia şi imunologia medicală sunt destinate în special – dacă nu aproape exclusiv – biologilor, chimiştilor şi biochimiştilor. Astfel, oamenii de ştiinţă, dar şi clinicienii şi farmaciştii care lucrează în industrie sau în mediul universitar au arătat mereu un interes enorm pentru respectarea acestei „ierarhii autonome”, iar mai târziu s-au creat interrelaţii între disciplinele farmaciei clinice şi laboratorului, din care s-au desprins alte domenii de o mare importanţă, precum imunotoxicologia şi imunogenetica, unde, din nou, biologii, chimiştii şi biochimiştii au avut cel mai însemnat aport(2).
Moleculele mici
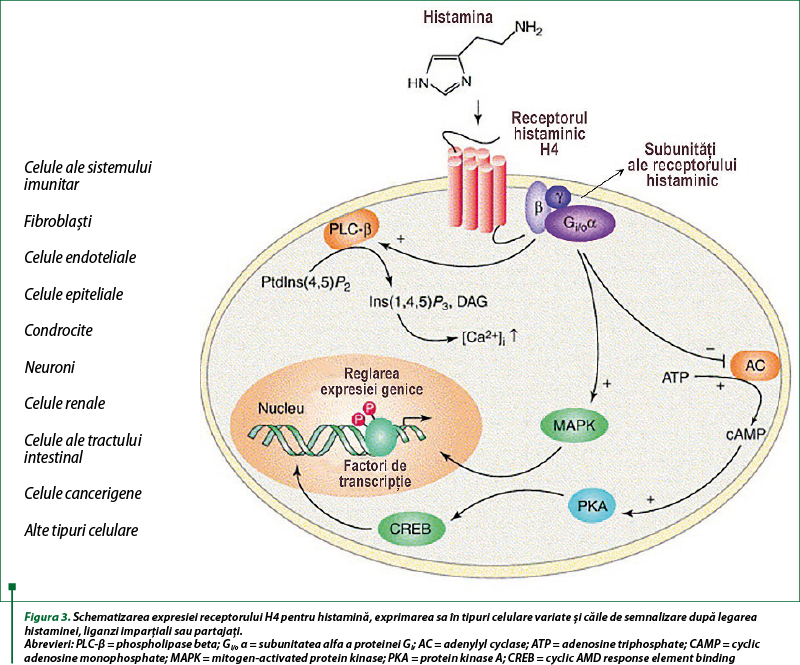
În ciuda administrării şi a succesului clinic al produselor biologice, s-au semnalat anumite limitări care au împiedicat conduita şi manipularea imunoterapiei chiar şi de susţinere a anumitor maladii autoimune, care, din păcate, sunt plurietiologice. Agenţii produşi prin procese de biosinteză implică frecvent tehnologia ADN-ului recombinat, care este foarte costisitoare. Dincolo de aceasta, le lipseşte disponibilitatea administrării orale şi siguranţa acţiunii şi efectului strict către ţesuturile/celulele-ţintă(3,4). Controlând căile de semnalizare celulară implicate în procesele inflamatorii tisular-specifice, totuşi moleculele mici rămân o abordare efectivă în dezvoltarea terapiei imunomodulatoare şi în stabilirea de noi scopuri terapeutice. În plus, ultimele progrese în cercetarea imunomediatorilor derivaţi din mastocite, incluzând histamina(5) şi prostaglandinele(6), sunt exemple ilustrative ale provocărilor existente în identificarea şi validarea noilor ţinte terapeutice şi în optimizarea imunoterapiei astmului bronşic şi alergiilor(7,8). Histamina interacţionează cu patru tipuri de receptori cuplaţi proteinelor G (GPCRs), denominaţi H1-H4, şi este un component major al sistemului imunitar, deţinând un rol important în inflamaţie(9).
De mai bine de 70 de ani, histamina a fost una dintre cele mai folosite substanţe în farmacologia clinică şi în medicină, datorită acţiunii sale de blocant al receptorilor H1 şi H2, în tratamentul bolilor alergice şi al ulcerului gastric. Intrarea rapidă în uzanţă şi în cercetarea clinico-farmacologică a compuşilor care vizează receptorul H4 este în beneficiul pacienţilor cu boli cronice parţial tratabile.
Inhibitorii de fosfokinază (inhibitori PK)
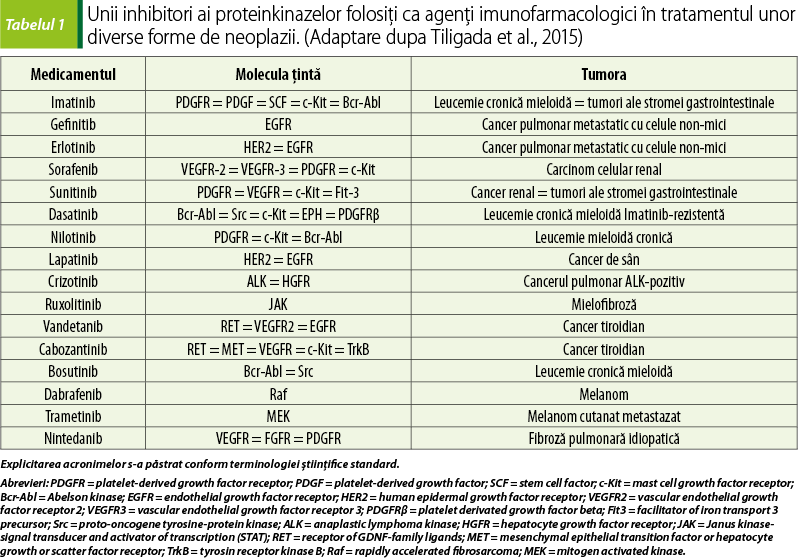
Familia proteinkinazelor include două subfamilii majore: serin-treoninkinazele şi treoninkinazele. Fosfokinazele sunt componente ale căilor de semnalizare implicate în diverse procese imunobiologice. Sunt legate, direct sau indirect, de mai mult de 400 de boli ale omului, variind de la cancer la boli inflamatorii, metabolice şi cardiovasculare(10,11). În genomul uman s-au identificat mai mult de 500 de kinaze şi, întrucât 30% din proteom este fosforilat, imunofarmacologia modulatorilor va fi foarte vastă. Astfel, proteinkinazele constituie o terapie-ţintă în tratamentul anticanceros cu potenţial de modulare a inflamaţiei şi imunităţii, dacă siguranţa prescrierii lor şi a investigaţiilor imunologice de laborator comportă o conduită corectă şi este asigurată(12). Inhibitorii fosfokinazelor sunt, de obicei, molecule mici care se ataşează de domeniul de legare al ATP-ului la receptorii kinază şi nonkinază. Inhibitorii fosfokinazelor au potenţat sau uneori chiar au înlocuit terapia cu anticorpi monoclonali. În timp ce inhibitorii de proteinkinază au fost proiectaţi, destinaţi si validaţi pentru tratamentul anumitor forme de cancer (tabelul 1), în ceea ce priveşte folosirea şi efectul lor terapeutic asupra altor boli autoimune şi inflamatorii, acestea sunt departe de a fi elucidate (tabelul 2).
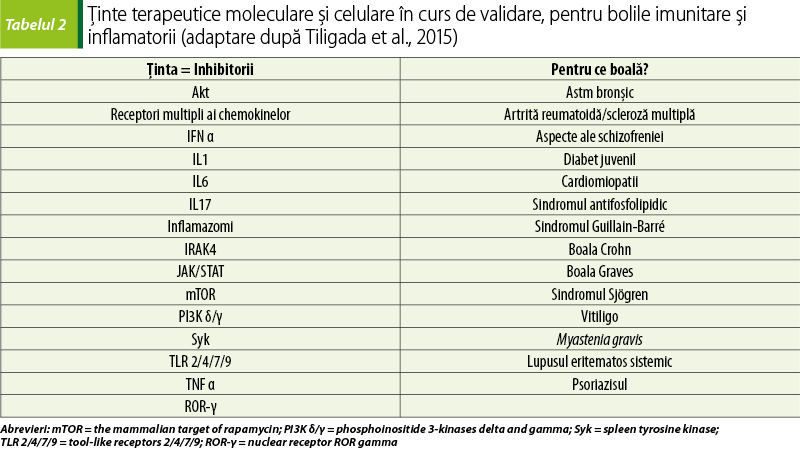
Un rol important şi definitoriu asupra specificităţii fosfokinazelor l-au avut testările in vitro cu teste de legare a afinităţii şi teste de inhibare a activităţii, prin care s-au detectat cuplajul allosteric şi modularea activităţii treoninkinazelor. Aceste teste de înaltă sensibilitate, performanţă şi limită de detecţie sunt puse în evidenţă doar prin metode biochimice, imunobiologice şi imunochimice, definind din nou rolul biologului, al chimistului şi al biochimistului în laboratorul clinic şi în laboratoarele de cercetare din universităţi sau în cele arondate companiilor farmaceutice. Ca orice metodă de cercetare sau investigare în laborator, metodele in vitro au şi ele un număr de limitări datorită, de exemplu, absenţei modificărilor posttranslaţionale sau a altor proteine reglatoare şi a ţintelor nonkinază, care sunt adeseori responsabile de efectele terapeutice adverse(13). Progresele recente în domeniul proteomicii cantitative au permis o interpretare mult mai imparţială a specificităţii protein-kinazelor şi au asigurat modele pentru punerea în evidenţă a interacţiunilor inhibitorilor de proteinkinază în context biologic. Astfel, caracteristicile farmacocinetice şi posibila interacţiune cu medicamentele care modulează metabolismul lor prin intermediul izoenzimelor citocromului P450 sunt la fel de importante ca şi parametrii farmacodinamici pentru folosirea potenţială a inhibitorilor fosfokinazei(14).
Alegerea ţintelor terapeutice (tabelul 2) este în mod sigur o problemă critică. Spectrul larg al interacţiunii dintre ţintele terapeutice cu inhibitori ai fosfokinazelor şi efectele nedorite sunt importante, nu numai pentru o mai bună înţelegere a bazelor moleculare ale mecanismului de acţiune, dar şi pentru a defini o abordare terapeutică secundară, ceea ce, în viitor, va permite folosirea acestor medicamente în tratamentul altor boli. Antagoniştii factorului de necroză tumorală sunt activi în tratamentul artritei reumatoide şi inactivi asupra modulatorilor de tip 1 ai interferonului, în timp ce în scleroza multiplă conversia este adevărată şi terapiile anti-CD20 sunt eficiente în ambele cazuri(15).
Deşi inhibitorii de fosfokinază împart acelaşi mecanism de acţiune, concurând cu ATP-ul la regiunea catalitică a enzimei, efectele lor adverse cu caracter acut sau cronic, cu implicarea diferitelor organe, au limitat utilizarea lor clinică, având ca rezultat suspendarea studiilor clinice şi retragerea de pe piaţa farmaceutică(16).
Anticorpii monoclonali
Progresele în imunologia generală au contribuit la proiectarea şi identificarea unor diverse specii moleculare implicate în câteva reacţii imunitare şi a rolului lor fiziopatologic într-o varietate de boli imunologice. Din acest punct de vedere, descoperirea anticorpilor monoclonali a fost un succes mondial în imunologie, urmat de acordarea Premiului Nobel pentru Fiziologie sau Medicină laureaţilor Milsteine şi Köhler, în 1984. Interesant este faptul că generaţia de anticorpi monoclonali care recunosc ţinte variate, precum moleculele de pe suprafeţele celulare şi citokinele, puse în evidenţă prin citometria în flux, a permis identificarea şi distingerea unui număr însemnat de subseturi celulare. Anticorpii monoclonali care neutralizează şi inactivează celulele sau moleculele-ţintă au fost o vreme utilizaţi pentru tratamentul unor boli umane. De exemplu, iniţial s-a încercat şi studiat clinic rituximabul, un anticorp monoclonal anti-CD20, în scopul tratării limfomului cu celule B prin depleţia CD20, care exprimau limfocite B. În cazul bolilor reumatice, anumiţi anticorpi monoclonali cu ţintă pentru factorul necrozei tumorale (TNF) sunt folosiţi frecvent pentru tratamentul artritei reumatoide, precum infliximab, adalimumab şi golimumab(17). Dezvoltarea şi aplicaţiile clinice ale anticorpilor monoclonali, aşa-numiţii „agenţi biologici”, au cauzat inevitabil un schimb de paradigme în terapia artritei reumatoide. Pe lângă TNF, până în prezent au fost utilizate mai multe ţinte, cum ar fi interleukina 6 (IL-6) şi receptorul său (tocilizumab), antigenul 4 al limfocitelor T citotoxice (CTLA4) etc. Pe lângă artrita reumatoidă, şi alte boli imunologice sunt acum obiectivul anticorpilor monoclonali. Aici sunt incluse scleroza multiplă (tratată cu alemtuzumab anti-CD52), boala Crohn (anticorpi monoclonali anti-TNF), psoriazis (anticorpi monoclonali anti-IL17) şi astmul bronşic (omalizumab anti-IgE)(18,19,20).
Unul dintre cele mai importante avantaje ale terapiei cu anticorpi monoclonali este înalta lor specificitate pentru celulele şi moleculele-ţintă, minimizând astfel şi efectele adverse.
Vaccinurile şi adjuvanţii
Vaccinurile au avut un impact uriaş asupra sănătăţii oamenilor şi sunt, probabil, cea mai importantă unealtă folosită în prevenţia bolilor infecţioase. S-au înregistrat multe şi importante progrese în căutarea şi producţia de vaccinuri. În unele universităţi europene există în programa analitică a studiilor chiar disciplina Vaccinologie, ca atare şi ca supraspecializare, dar şi cadre didactice universitare exclusiv specializate în această ramură medicală. Sunt incluse acum noi tehnici de atenuare şi inactivare a microorganismelor, noi căi de eliberare şi manipulare a antigenelor, precum utilizarea virusurilor şi lipozomilor, emulsii cu particule de dimensiuni mici şi, mult mai recent, noi adjuvanţi cu mecanisme de acţiune cunoscute(21,22).
Au existat multe discuţii, mituri şi controverse cu privire la adjuvanţii care intră în compoziţia unui vaccin. Ei bine, sărurile de aluminiu sunt cel mai frecvent utilizate în producerea vaccinurilor care totodată activează anumiţi receptori (PRRs – pattern recognition receptors), mai precis receptorii NOD-like (nucleotide binding oligomerization domain), conducând astfel spre activarea celulelor prezentatoare de antigen (APCs) şi a altor evenimente care cauzează maturarea APC.
În contextul bolilor alergice, există acum vaccinuri constituite dintr-un anumit număr de alergeni, care sunt folosite pentru imunoterapia alergen-specifică. Recent, un derivat detoxificat al polizaharidelor izolate de la Salmonella minnesota – mai exact, monofosforil lipida A (MPL) – a fost utilizat ca adjuvant la prepararea vaccinurilor pentru tratamentul alergiilor la polen(23). MPL este un adjuvant care induce o deviere a răspunsului imunitar al limfocitelor helper Th1, prin cuplarea receptorilor tool-like 4 (TLR4) pe APC. Stimularea ulterioară a secreţiei citokinelor, precum IL-12, favorizează reducerea IgE şi introducerea unui anticorp de protecţie de tipul IgE(24).
Concluzii
Extinderea metodelor de proiectare şi sinteză a preparatelor destinate sistemului imunitar a permis punerea pe piaţa farmaceutică a noi preparate, care au îmbunătăţit calitatea vieţii multor pacienţi cu boli degenerative cu componentă imunitară şi anumite forme de neoplazii.
Microbiomul şi căile de semnalizare celulară sunt adevărate sisteme explorate biochimic, molecular, imunobiologic, bacteriologic, virologic şi imunochimic, toate menite să contribuie la atingerea scopului final: medicamentul.
Rolul biologului, chimistului şi biochimistului în laboratorul clinic şi cel arondat unei companii farmaceutice este absolut de necontestat datorită impactului celular şi molecular enorm pe parcursul întregului proces de analiză, sinteză şi producţie, destinat elaborării noului medicament, dar mai ales în executarea şi performanţa testelor imunologice de laborator care atestă eficacitatea medicamentului şi reacţiile organismului la iniţierea, menţinerea, continuarea sau întreruperea imunoterapiei.
Fără aportul biologiei celulare, biologiei moleculare, biologiei clinice, chimiei clinice, imunobiologiei, imunochimiei şi geneticii, proiectarea, sinteza şi punerea pe piaţă a noi molecule cu ţintă imunofarmacologică ar fi imposibil de imaginat şi de pus în practică.
Bibliografie
-
Dollery CT (2014). Lost in Translation (LiT). Br J Pharmacol 171: 2269–2290.
-
Cohen A (2006). From pharmacology to immunopharmacology. Br J Clin Pharmacol 62: 379–382.
-
Thomson AW, Turnquist HR, Raimondi G (2009). Immunoregulatory functions of mTOR inhibition. Nat Rev Immunol 9: 324–337.
-
Sundberg TB, Xavier RJ, Schreiber SL, Shamji AF (2014). Small-molecule control of cytokine function: new opportunities for treating immune disorders. Curr Opin Chem Biol 23C: 23–30.
-
Zampeli E, Tiligada E (2009). The role of histamine H4 receptor in immune and inflammatory disorders. Br J Pharmacol 157: 24–33.
-
Woodward DF, Jones RL, Narumiya S (2011). International Union of Basic and Clinical Pharmacology. LXXXIII: classification of prostanoid receptors, updating 15 years of progress. Pharmacol Rev 63: 471–538.
-
Schumacher S, Kietzmann M, Stark H, Bäumer W (2014). Unique immunomodulatory effects of azelastine on dendritic cells in vitro. Naunyn Schmiedebergs Arch Pharmacol 387: 1091–1099.
-
Chliva C, Aggelides X, Makris M, Katoulis A, Rigopoulos D, Tiligada E (2015). Comparable profiles of serum histamine and IgG4 levels in allergic beekeepers. Allergy 70: 457–460
-
Parsons ME, Ganellin CR (2006). Histamine and its receptors. Br J Pharmacol 147: 127–135.
-
Steinman L, Merrill JT, McInnes IB, Peakman M (2012). Optimization of current and future therapy for autoimmune diseases. Nat Med 18: 59–65.
-
Galluzzi L, Vacchelli E, Bravo-San Pedro JM, Buqué A, Senovilla L, Baracco EE et al. (2014). Classification of current anticancer immunotherapies. Oncotarget 5: 12472–12508.
-
Marfe G, Di Stefano C (2014). Bypass mechanisms of resistance to tyrosine kinase inhibition in chronic myelogenous leukaemia. Curr Drug Discov Technol 11:145–153.
-
Fabbro D, Cowan-Jacob SW, Moebitz H (2015). 10 things you should know about protein kinases’ IUPHAR Review 14. Br J Pharmacol 172: 2675–2700.
-
van Leeuwen RW, van Gelder T, Mathijssen RH, Jansman FG (2014). Drug-drug interactions with tyrosine-kinase inhibitors: a clinical perspective. Lancet Oncol 15: e315–e326.
-
Steinman L, Merrill JT, McInnes IB, Peakman M (2012). Optimization of current and future therapy for autoimmune diseases. Nat Med 18: 59–65.
-
Loriot Y, Perlemuter G, Malka D, Penault-Lorca F, Boige V, Deutsch E (2008). Drug insight: gastrointestinal and hepatic adverse effects of molecular-targeted agents in cancer therapy. Nat Clin Pract Oncol 5: 268–278.
-
Breedveld FC (2000). Therapeutic monoclonal antibodies. Lancet 355: 735–740.
-
Scalapino KJ, Daikh DI (2008). CTLA-4: a key regulatory point in the control of autoimmune disease. Immunol Rev 223: 143–155.
-
Pelaia G, Vatrella A, Maselli R (2012). The potential of biologics for the treatment of asthma. Nat Rev Drug Discov 11: 958–972.
-
Tanaka T, Narazaki M, Kishimoto T (2012). Therapeutic targeting of the interleukin-6 receptor. Annu Rev Pharmacol Toxicol 52: 199–219.
-
Leroux-Roels G (2010). Unmet needs in modern vaccinology:adjuvants to improve the immune response. Vaccine 28S: 25–36.
-
Gebril A, Alsaadi M, Acevedo R, Mullen AB, Ferro VA (2012). Optimising efficacy of mucosal vaccines. Expert Rev Vaccine 11: 1139–1155.
-
Patel P, Salapatek AM (2006). Pollinex Quattro: a novel and well-tolerated, ultra-short-course allergy vaccine. Expert Rev Vaccines 5: 617–629.
-
Mothes N, Heinzkill M, Drachenberg KJ, Sperr WR, Krauth MT, Majlesi Y et al. (2003). Allergen-specific immunotherapy with a monophosphoryl lipid A-adjuvanted vaccine: reduced seasonally boosted immunoglobulin E production and inhibition of basophil histamine release by therapy-induced blocking antibodies. Clin Exp Allergy 33: 1198–1208.
-
de Esch IJP, Thurmond RL, Jongejan A, Leurs R. The histamine H4 receptor as a new therapeutic target for inflammation. Trends in Pharmacological Sciences, Volume 26, Issue 9, September 2005, Pages 462-469.
-
Tiligada E, Ishii M, Riccardi C, Spedding M, Simon HU, Teixeira MM, Mario Landys Chovel Cuervo, Holgate ST, Levi-Schaffer F. The expanding role of immunopharmacology: IUPHAR Review 16. Br J Pharmacol. 2015 Sep; 172(17):4217-27.





