Nefrotoxicitatea indusă de preparatele antimicrobiene
Nephrotoxicity induced by antimicrobial drugs
Abstract
The negative effect of toxic chemicals and drugs on the kidneys leads to nephrotoxicity due to a disturbance of the physiological regulation functions such as the hydro-saline and acid-base equilibrium, detoxification of metabolic intermediates, and elimination of drugs and toxic metabolites. The nephrotoxic effect is more predominant in patients with kidney disease and may be manifested by acute or chronic renal failure with disruption of the processes of filtration, secretion, reabsorption and concentration of urine. The symptoms of kidney failure are various and in most cases depend on the nature of the nephrotoxics. The most common symptoms include azotemia, increased serum urea, hematuria, anemia, proteinuria, albuminuria, acidosis, edema, hepatomegaly, ascites to convulsions, and coma. The range of nephrotoxic substances is quite varied and numerous, and includes: drugs, solvents, pesticides, herbicides, alcohols, fuels, mushrooms, plants. A special aspect is represented by the antimicrobial drugs such as: antibiotics (aminoglycosides, glycopeptides, ansamycins, polymyxins, tetracyclines, cephalosporins, penicillins), sulfamides, fluoroquinolones, antifungals, antivirals etc.
Keywords
nephrotoxicityantimicrobial drugsacute and chronic renal failuretubulopathiesnephrolithiasisobstructive nephropathyRezumat
Efectul negativ al unor substanţe chimice toxice şi al unor medicamente asupra rinichilor poate determina dezvoltarea nefrotoxicităţii, prin dereglarea funcţiilor fiziologice de reglare a echilibrului hidrosalin, acido-bazic, de eliminare a produselor intermediare metabolice, a medicamentelor şi a metaboliţilor toxici. Efectul nefrotoxic se dezvoltă mai frecvent la pacienţii cu afecţiuni renale şi se poate manifesta prin insuficienţă renală acută sau cronică, cu perturbarea proceselor de filtrare, secreţie, reabsorbţie şi concentrare a urinei. Simptomele insuficienţei renale sunt diferite şi în cele mai multe cazuri depind de natura nefrotoxicelor. Cel mai des, acestea se manifestă prin azotemie, creşterea concentraţiei ureei în ser, hematurie, anemie, proteinurie, albuminurie, acidoză, edeme, hepatomegalie, ascită, până la convulsii şi comă. Gama de substanţe nefrotoxice este destul de variată şi include: medicamente, solvenţi, pesticide, erbicide, alcooli, combustibili, ciuperci, plante. Un aspect separat îl reprezintă preparatele antimicrobiene, precum antibioticele (aminoglicozidele, glicopeptidele, ansamicinele, polimixinele, tetraciclinele, cefalosporinele, penicilinele), sulfamidele, fluorchinolonele, antimicoticele, antiviralele etc.Cuvinte Cheie
nefrotoxicitatepreparate antimicrobieneinsuficienţă renală acută şi cronicătubulopatiinefrolitiazănefropatie obstructivăRinichiul este organul principal implicat în eliminarea medicamentelor şi substanţelor toxice prin procesele de filtrare, secreţie pasivă şi activă, cu participarea transportorilor tubulari, şi reabsorbţia pasivă şi activă la nivelul tubilor renali. Insuficienţa renală acută (IRA) indusă de medicamente este o problemă gravă în practica medicală şi reprezintă 19-26% dintre cazurile insuficienţei renale acute în rândul pacienţilor spitalizaţi. Aceasta este asociată cu o probabilitate mare de a dezvolta o boală renală cronică progresivă sau o boală renală în stadiu final, cu o rată înaltă de mortalitate. Preparatele antimicrobiene reprezintă medicamentele cel mai frecvent responsabile de producerea leziunilor renale prin necroză tubulară acută, nefrită interstiţială acută sau cronică, nefropatia obstructivă, tubulopatii toxice sau ischemice, nefrolitiază sau boală renală cronică. Printre preparatele antimicrobiene responsabile de efectul nefrotoxic se pot menţiona antibioticele, chimioterapicele sintetice, antimicoticele şi antiviralele(2,17).
Elucidarea particularităţilor nefrotoxicităţii medicamentelor necesită o abordare complexă prin analiza factorilor de risc predispozanţi, a mecanismelor nefrotoxicităţii şi a proprietăţilor farmacocinetice.
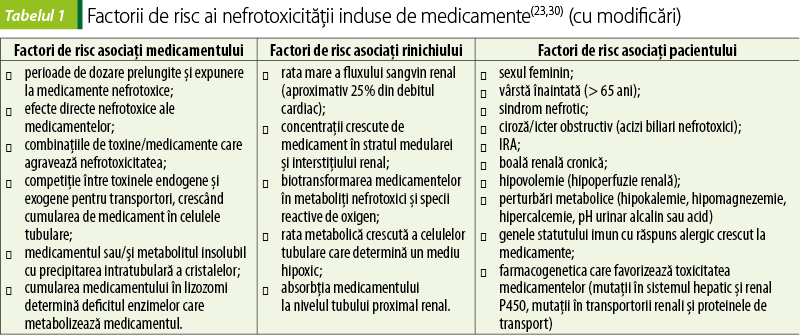
Factori de risc asociaţi cu nefrotoxicitatea medicamentelor
Dezvoltarea nefrotoxicităţii induse de medicamente poate fi elucidată prin examinarea factorilor de risc care contribuie la nefrotoxicitate. Expunerea la un medicament potenţial nefrotoxic este un factor important. Capacitatea medicamentelor de a provoca diferite grade de leziune renală depinde de structură, doză, căile de metabolism şi excreţie renală, precum şi de alte caracteristici (tabelul 1). Factorii pacientului, cum ar fi comorbidităţile, particularităţile genetice ale metabolismului şi transportului medicamentelor, răspunsul imun, pot fi determinanţi în realizarea nefrotoxicităţii medicamentoase. În conformitate cu datele recente de farmacocinetică, rinichii sunt implicaţi nu numai în excreţia preparatelor, dar şi în metabolismul acestora. În acest context, este necesar de conştientizat şi posibilitatea interacţiunilor medicamentoase, la fel, responsabile de sporirea nefrotoxicităţii. Leziunea renală se dezvoltă când este prezent cel puţin un factor de risc, iar incidenţa creşte la asocierea acestora(23).
Factori de risc asociaţi eliminării renale a medicamentelor
Mecanismele prin care rinichii metabolizează şi/sau elimină diferite medicamente şi toxine contribuie la nefrotoxicitatea medicamentoasă. Rata mare de medicamente care traversează rinichii, ca rezultat al creşterii fluxului sangvin renal, expune rinichii la concentraţii semnificative de medicament. În plus, celulele tubulare, în special cele din ansa Henle, sunt expuse unui mediu relativ hipoxic din cauza necesităţilor metabolice crescute asociate cu transportul activ mediat de Na+-K+-ATP-ază. La nivelul stratului medular şi al interstiţiului renal se determină o concentraţie mare a anumitor medicamente şi a metaboliţilor acestora din cauza capacităţii enorme de concentrare a rinichilor, care poate induce leziuni renale prin toxicitate directă, dar şi leziuni ischemice din cauza reducerii sintezei prostaglandinelor şi a creşterii producerii de tromboxani(23,30).
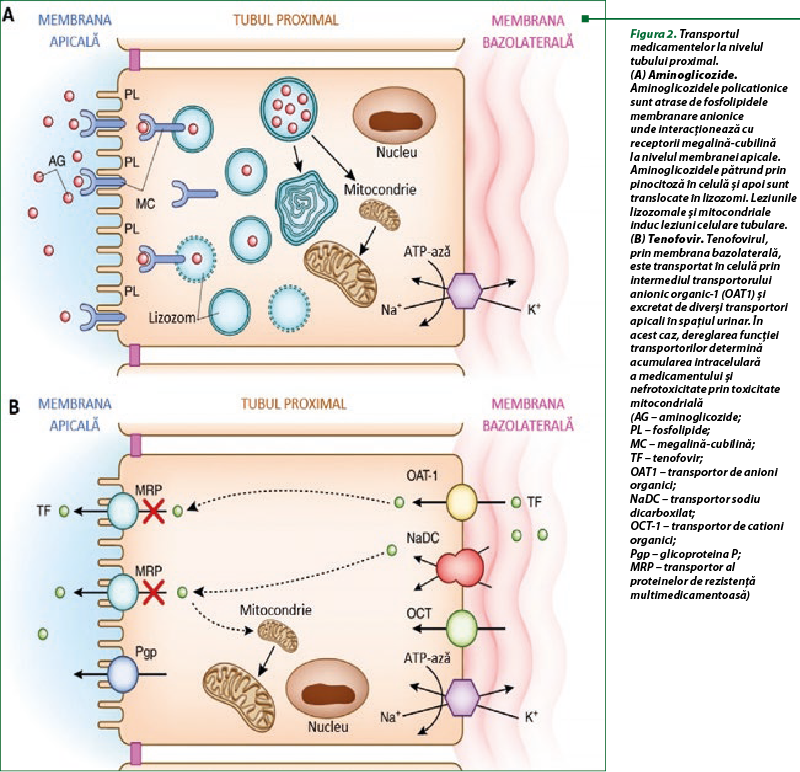
Unele medicamente, dată fiind masa moleculară şi sarcina, pot fi supuse filtrării glomerulare şi ulterior vor penetra în celulele epiteliale tubulare prin pinocitoză sau endocitoză, iar altele vor fi transportate prin capilarele peritubulare şi la nivelul membranei bazolaterale a celulelor epiteliale tubulare renale vor fi preluate de transportorii organici de anioni şi cationi (OAT-uri şi, respectiv, OCT-uri), fiind, în cele din urmă, eliminate în lumenul tubular (figura 2B). Polimorfismul genetic care afectează funcţia acestor transportori poate explica diferenţele de susceptibilitate la nefrotoxicitatea medicamentelor. Celulele tubulare de la nivelul tubului colector şi ansei Henle prezintă un risc mai mare de nefrotoxicitate, deoarece sunt foarte active metabolic şi, ca urmare, se află într-un mediu hipoxic. În plus, rinichii oxidează medicamentele prin intermediul citocromului P450 şi alte sisteme enzimatice în metaboliţi, posibil toxici, ceea ce sugerează că toxicitatea intrarenală a medicamentului poate fi legată de speciile reactive de oxigen, precum şi efectele directe ale metaboliţilor medicamentelor(22,30).
Factori de risc asociaţi pacientului
Anumite caracteristici ale pacientului predispun la nefrotoxicitatea indusă de medicamente. Printre acestea, vârsta înaintată şi sexul feminin sunt asociate cu reducerea masei musculare şi a apei totale în organism. Masa musculară redusă determină o scădere a creatininei în ser. În funcţie de tipul de ecuaţie estimativă utilizată pentru a aprecia rata de filtrare glomerulară (RFG), aceasta poate fi interpretată în mod fals ca RFG crescută, ceea ce duce la dozarea necorespunzătoare a medicamentului. Scăderea apei totale în organism creşte concentraţia medicamentului în ser. Ambii factori determină creşterea concentraţiei sangvine de medicament la niveluri potenţial toxice. Pe lângă aceşti factori, hipoalbuminemia reprezintă, de asemenea, riscul de a induce niveluri toxice de medicament prin creşterea fracţiei libere în ser(22,30).
Riscul de nefrotoxicitate medicamentoasă este crescut la pacientul cu IRA sau boală cronică renală. Astfel, la pacientul căruia i se administrează diuretice, prezintă vomă sau diaree, va determina depleţie volemică şi acesta va fi mai vulnerabil la efectele toxice ale medicamentelor asupra rinichiului. În mod similar, pacientul cu insuficienţă cardiacă congestivă sau insuficienţă hepatică cu ascită şi, respectiv, hipovolemie poate prezenta IRA prerenală şi poate deveni mai susceptibil la efectele nefrotoxice ale anumitor agenţi. Insuficienţa hepatică este un factor de risc particular pentru insuficienţa renală indusă de medicamente, deoarece pacienţii cirotici tind să aibă masa musculară redusă şi hipoalbuminemie. În plus, prezenţa hiperbilirubinemiei este un factor predictiv pentru nefrotoxicitate la pacienţii cu insuficienţă hepatică, posibil din cauza afectării tubulare de către sărurile biliare(22,30).
Mecanismele insuficienţei renale acute induse de antimicrobiene
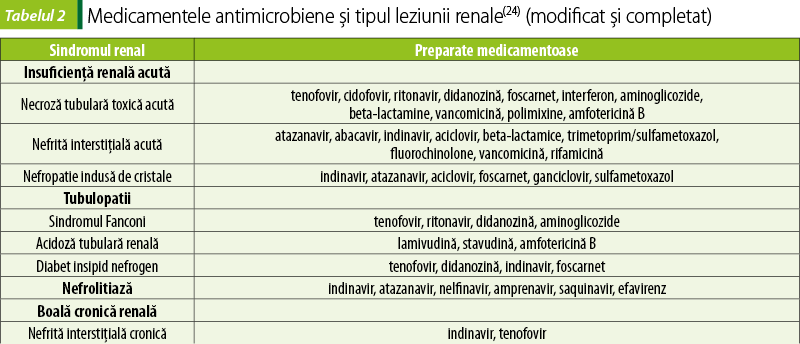
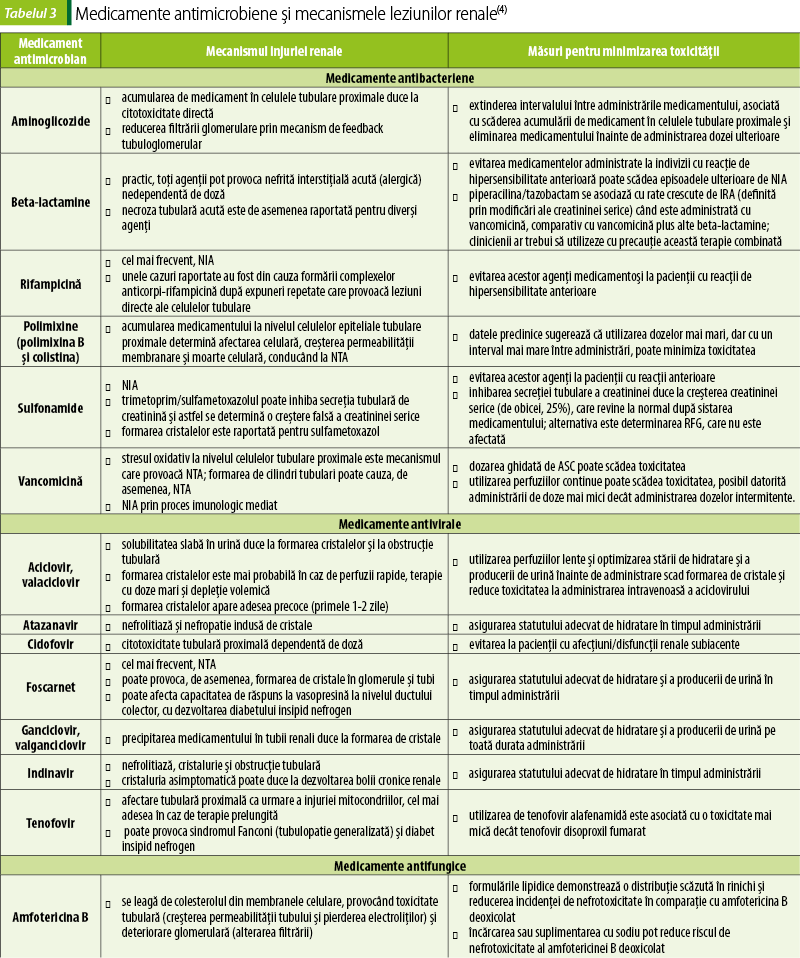
Mecanismele prin care medicamentele antimicrobiene provoacă nefrotoxicitate variază în funcţie de clase şi agenţi. De asemenea, unii agenţi medicamentoşi pot provoca multiple tipuri de leziune renală (figura 1). Principalele mecanisme ale nefrotoxicităţii induse de antimicrobiene sunt necroza tubulară acută (NTA), nefrita interstiţială acută (NIA) şi nefropatia obstructivă (NFO), ischemia renală din cauza vasoconstricţiei şi microangiopatiei trombotice, precum şi unele forme uşoare de leziuni tubulare (sindromul Fanconi, acidoză tubulară distală, diabet insipid nefrogen) – tabelele 2 şi 3(4,17).
Necroza tubulară acută
Leziunile tubuloepiteliale rezultă din efectele citotoxice directe ale medicamentelor asupra celulelor epiteliale ale tubului proximal şi/sau distal. Aminoglicozidele, vancomicina şi amfotericina B sunt antimicrobienele care cauzează cel mai frecvent NTA, dar prin mecanisme diferite. În cazul producerii NTA, epiteliul tubului proximal renal suferă o serie complexă de evenimente, care includ pierderea polarităţii şi a integrităţii citoscheletului, necroză şi apoptoză. Ulterior, necroza induce inflamaţie. Celulele necrotice eliberează patternuri moleculare asociate pericolului (DAMP; danger-associated molecular patterns) şi alarmine din mai multe compartimente intracelulare. DAMP-urile sunt molecule cu funcţii proinflamatorii în condiţii normale, care se transformă în semnale de pericol doar când sunt eliberate prin moartea celulelor şi prin alertarea sistemului imunitar înnăscut de către un grup de receptori de recunoaştere a patternului (PRR). Alarminele sunt un grup eterogen de molecule proinflamatorii preformate, care sunt eliberate odată cu moartea celulei din depozitele celulei. Eliberarea DAMP-urilor şi a alarminelor induce inflamaţie, ceea ce determină migrarea leucocitelor producătoare de citokine în interstiţiul peritubular. Inflamaţia accelerează leziunea tubulară şi implică potenţiali declanşatori ai necroptozei, cum ar fi TNF-alfa. La rândul său, TNF şi alte citokine induc necroptoza ca o cale secundară de moarte celulară, contribuind la necroza tubulară şi la disfuncţia renală. Aceasta reprezintă ansa de autoamplificare a necroinflamaţiei(11,15).
Un alt mecanism care stă la baza NTA este stresul oxidativ. Toxicitatea tubulară proximală se dezvoltă din cauza efectelor nefrotoxice directe, cum ar fi disfuncţia mitocondrială, inhibarea hidrolazelor lizozomale, deteriorarea fosfolipidelor şi creşterea concentraţiei intracelulare de calciu, ceea ce duce la formarea speciilor reactive de oxigen, cu declanşarea stresului oxidativ(9).
Nefrita interstiţială acută
Nefrita interstiţială acută poate afecta atât tubulii renali, cât şi interstiţiul. Se caracterizează prin infiltrate inflamatorii interstiţiale şi edem. Glomerulele şi vasele păstrează un aspect normal, deoarece nu sunt afectate. Triada febră, erupţii cutanate şi eozinofilie, asociată cu NIA, se observă doar la 10-30% dintre pacienţi. Stabilirea incidenţei este dificilă, deoarece un diagnostic definitiv include o biopsie renală. Datele disponibile sugerează că între 0,5% şi 2,6% dintre toate biopsiile renale s-au dovedit a fi NIA. Biopsiile efectuate la momentul IRA arată o rată crescută de NIA (5-18%) observată în analize retrospective. Cauzele NIA variază, dar medicamentele sunt implicate în majoritatea cazurilor(16,17).
Nefrita interstiţială acută indusă de medicamente este o reacţie idiosincrazică, eozinofilele fiind frecvent depistate în biopsia renală, şi este însoţită de obicei de semne şi simptome ale unei reacţii de hipersensibilitate sistemică. Mai mult, există, de obicei, un interval de 7-10 zile între expunerea la medicamente şi dezvoltarea NIA, dar uneori acest interval poate fi considerabil mai scurt. Reacţia de hipersensibilitate de tip IV (tip întârziat) în care celulele T au un rol major este implicată în patogeneza NIA indusă de medicamente. Gradul individual în care medicamentele generează această reacţie rămâne necunoscut, dar mecanismele posibile pot implica legarea directă a medicamentului de membrana bazală tubulară. Medicamentul poate acţiona ca un hapten şi poate induce un răspuns imun care transformă componentul tubular normal în component imunogenic. Un alt mecanism propus este că absorbţia diferitelor proteine plasmatice şi molecule de către celulele tubulare determină secreţia mediatorilor inflamatori şi chemotactici în interstiţiu. S-a raportat că factorul nuclear kappa B (NF-kB), un complex proteic care reglează transcripţia ADN-lui şi sinteza mediatorilor inflamaţiei, este supraexprimat în rinichii animalelor proteinurice. Creşterea proteinelor în urină este corelată cu producerea RANTES (Regulated upon Activation, Normal T Cell Expressed and Presumably Secreted), care este o moleculă chemotactică stimulată de NF-kB. S-a demonstrat că inhibarea NF-kB reduce leziunile tubulointerstiţiale corticale la modelele de şobolan(9,21).
Nefropatia obstructivă indusă de cristale
Unele antimicrobiene precipită sub formă de cristale în sistemul urinar, provocând leziuni ale epiteliului tubular şi obstrucţia tubilor renali. Acest lucru se manifestă cel mai adesea ca IRA, dar este posibilă dezvoltarea bolii cronice renale, în funcţie de rapiditatea şi amploarea formării cristalelor. Depleţia volemică este factorul de risc major pentru nefropatia indusă de cristale, rezultând concentrarea urinei şi formarea cristalelor în tubii renali; tulburările metabolice şi ale pH-ului urinar pot predispune pacienţii la formarea cristalelor. Deteriorarea celulelor tubulare induse de cristale stimulează inflamaţia şi necroza, în timp ce obstrucţia lumenului tubular, dacă este semnificativă, poate afecta presiunea hidrostatică renală şi determină eliberarea de semnale care scad RFG. Antiviralele, inclusiv aciclovir, indinavir şi ganciclovir, sunt agenţi antimicrobieni asociaţi cel mai frecvent cu nefropatia indusă de cristale, care se poate dezvolta după administrarea a cel puţin unei doze de medicament. A fost raportat, de asemenea, că sulfametoxazolul şi fluorochinolonele provoacă cristalurie. Reducerea dozei sau diminuarea vitezei de perfuzie, cu administrarea concomitentă intravenoasă a fluidelor, pot reduce riscul de formare a cristalelor prin promovarea fluxului de urină şi evitarea concentrării(4).
Antibioticele
Aminoglicozide
Aminoglicozidele sunt antibiotice bactericide cu spectru larg, care sunt eficiente împotriva infecţiilor bacteriene Gram-negative, frecvent indicate pentru tratamentul empiric al pacienţilor cu infecţii severe, inclusiv septicemie, infecţie nozocomială a tractului respirator, infecţii severe ale tractului urinar şi infecţii intraabdominale. De la introducerea primului aminoglicozid, streptomicina, în 1944, peste 3000 de aminoglicozide naturale şi semisintetice au fost dezvoltate şi utilizate pe scară largă împotriva infecţiilor bacteriene(18).
Nefrotoxicitatea, unul dintre cele mai importante efecte adverse după administrarea aminoglicozidelor, este asociată cu un grad diferit de disfuncţie tubulară renală, care în cazuri severe poate evolua până la insuficienţă renală acută nonoligurică. Nefrotoxicitatea indusă de aminoglicozide este caracterizată prin ţintirea selectivă a celulelor epiteliale ale tubului proximal din cortexul renal. Aproximativ 5% din doza administrată se acumulează în aceste celule după filtrarea glomerulară. Endocitoza prin intermediul receptorului multiligand megalină s-a demonstrat a fi calea principală pentru această cumulare (figura 2A). Megalina este un ligand pentru numeroase proteine cu greutate moleculară mică (inclusiv albumină, proteină de legare a vitaminei D, proteina de legare a retinolului, a1-microglobulină şi b2-microglobulină) şi este foarte exprimată la nivelul celulelor epiteliale tubulare proximale, ceea ce explică specificitatea ţesutului pentru această toxicitate. În interiorul celulei, aminoglicozidele se acumulează în interiorul lizozomilor, al aparatului Golgi şi al reticulului endoplasmatic (ER), se leagă de fosfolipide şi inhibă activitatea fosfolipazei, ceea ce duce la fosfolipidoză lizozomală. La o concentraţie necunoscută, apare trecerea din structurile lizozomale în citoplasmă. Aminoglicozidele din citoplasmă acţionează atât direct, cât şi indirect asupra mitocondriilor, activând intrinsec calea apoptozei prin citocromul C, care la rândul său conduce la perturbarea transportului de electroni şi a producţiei de ATP şi la formarea speciilor reactive de oxigen. Catepsinele lizozomale, eliberate în citoplasmă, activează de asemenea calea apoptotică intrinsecă şi, în concentraţii mai mari, poate cauza necroză. În reticulul endoplasmatic, aminoglicozidele inhibă sinteza proteinelor şi alte funcţii ale reticulului endoplasmatic, rezultând stres oxidativ şi apoptoza acestora(18).
Din cauza prevalenţei mari a nefrotoxicităţii induse de aminoglicozide, se recomandă evitarea acestora când există o altă opţiune antimicrobiană mai puţin toxică. Când nu sunt alte opţiuni terapeutice, trebuie luate măsuri specifice pentru a minimiza efectele toxice, cum ar fi corectarea hipokalemiei şi hipomagnezemiei înainte de perfuzie, timp scurt de utilizare (<10 zile, de preferinţă), evitarea utilizării la pacienţii cu hipovolemie, dozarea o dată pe zi şi doza ajustată conform nivelului seric. Concentraţia serică este corelată cu incidenţa nefrotoxicităţii şi necesită corecţie prin creşterea intervalelor între infuzii. După întreruperea administrării medicamentului, pacientul poate prezenta dereglări ale funcţiei renale, din cauza mecanismului de clearance lent al medicamentelor la nivelul celulei tubulare. În ciuda acestui fapt, prognosticul este aparent bun, cu revenirea funcţiei renale în majoritatea cazurilor după sistarea administrării medicamentelor. Cu toate acestea, unii autori sugerează deteriorarea ireversibilă şi hiperfiltrarea glomerulară ca mecanism responsabil de recuperarea aparentă a funcţiei renale(25).
Polimixinele
Polimixinele A-E, îndeosebi polimixinle B şi E (colistina), sunt relativ rar utilizate în practica medicală din cauza numeroaselor efecte adverse, inclusiv nefrotoxicitate, neurotoxicitate, reacţii alergice şi topice. Din cauza apariţiei bacteriilor Gram-negative rezistente la carbapeneme şi a lipsei de noi opţiuni terapeutice, polimixinele au reapărut în practica clinică. După cum s-a raportat în studiile anterioare, colistina (administrată sub formă de prodrog colistimetat) şi polimixina B au prezentat nefrotoxicitate până la jumătate dintre pacienţii care au primit aceste medicamente. Cu toate acestea, a devenit clar că definiţiile multiple pentru nefrotoxicitate au afectat estimarea mai exactă a incidenţei reale a insuficienţei renale acute la pacienţii trataţi cu polimixine. Cunoaşterea mecanismelor de nefrotoxicitate induse de polimixine a crescut semnificativ în ultimul deceniu, contribuind la explorarea diferitelor strategii de reducere a leziunilor renale cauzate de aceste medicamente. Un factor important este că polimixina B şi colistina sunt reabsorbite la nivelul tubului proximal renal. În acest proces există o cumulare substanţială intracelulară de medicament, care este mediată de un receptor endocitic, megalina, precum şi de alţi transportori. Cumularea polimixinelor determină apoptoză celulară, cu scăderea funcţiei renale şi afectarea histopatologică. Studiile la animale au arătat că dilatarea tubilor renali şi necroza survin în funcţie de doză şi de timpul de expunere la polimixine. Căile majore care duc la apoptoza celulelor renale implică activarea receptorilor de moarte celulară, leziuni mitocondriale şi modificări ale funcţiei reticulului endoplasmatic şi ale proceselor de autofagie(12,20).
Nefrotoxicitatea colistinei reprezintă o problemă majoră şi necesită o abordare corespunzătoare. S-a sugerat că autofagia poate avea efect protector în moartea celulelor indusă de colistină, iar inductorii autofagiei, precum rapamicina, au fost implementaţi pentru a rezolva problema toxicităţii colistinei. În consecinţă, majoritatea studiilor privind nefroprotecţia împotriva colistinei se concentrează pe adăugarea unui agent antioxidant. Unele studii limitate au evaluat blocarea de recaptare excesivă a colistinei în tubii renali. Colistina este un acid slab (cu o valoare pKa de 10) şi se ionizează parţial în apă. După cum ionizarea unui acid slab este crescută într-un pH alcalin, excreţia sa renală poate, în consecinţă, să fie crescută prin manipularea pH-ului urinei. Alcalinizarea urinei este un procedeu uşor şi sigur care ar putea fi implementat în practica medicală(14).
Fluorochinolonele
Fluorochinolonele sunt utilizate pe scară largă în tratamentul infecţiilor pulmonare, intraabdominale, ale pielii şi ale tractului urinar. Fluorochinolonele inhibă sinteza ADN-ului bacterian. Efectele adverse ale fluorochinolonelor includ tulburări gastrointestinale, neurologice, prelungirea QT şi tendinopatia. Insuficienţa renală acută a fost foarte rar descrisă în rapoartele de caz şi studiile caz-control recente. Dintre toate fluorochinolonele, ciprofloxacina are cel mai mare risc estimat pentru IRA, urmată de moxifloxacină şi levofloxacină. Nefrita interstiţială alergică este un subtip de NIA şi este cea mai frecventă cauză de nefrotoxicitate a fluorochinolonelor, fiind o reacţie de hipersensibilitate de tip III. Identificarea acestei cauze a insuficienţei renale este adesea dificilă şi poate fi nediagnosticată, deoarece aceşti pacienţi dezvoltă rar oligurie şi utilizează în mod obişnuit şi alte medicaţii concomitente potenţial nefrotoxice. Ciprofloxacina poate provoca nefropatie indusă de cristale, precum şi nefrită interstiţială granulomatoasă. Cristalele precipită de obicei în tubii distali, obstrucţionează fluxul de urină şi provoacă inflamaţie interstiţială. Precipitarea cristalelor depinde de concentraţia medicamentului în urină şi de pH-ul urinei. Disfuncţia renală preexistentă, dozele mari de medicament, depleţia volemică şi vârsta înaintată predispun la această complicaţie. Hidratarea adecvată, poate fi suficientă în această situaţie, fără a fi necesari glucocorticoizi(7,8,17).
Antibiotice beta-lactamice
Antibioticele beta-lactamice sunt una dintre cele mai prescrise clase de medicamente, cu numeroase indicaţii clinice. Această clasă include: peniciline, cefalosporine, carbapeneme, monobactami. Deşi, conform datelor disponibile în prezent, beta-lactaminele sunt considerate destul de sigure pentru funcţia renală, nivelurile serice pot fi asociate cu risc de nefrotoxicitate. Beta-lactaminele au fost asociate cu 55% din nefritele interstiţiale induse de antibiotice într-o serie de 133 de cazuri de nefrită interstiţială medicamentoasă, iar amoxicilina a fost cauza cea mai frecventă a acestora. Cazuri de nefrită interstiţială au fost descrise pentru meticilină şi cefaloridină, care nu mai sunt utilizate în practica medicală. Nefrită interstiţială dependentă de doză s-a raportat după administrarea ampicilinei, dar frecvenţa este mult mai mică decât cea a meticilinei. Erupţiile cutanate de obicei însoţesc leziunea renală, sugerând o reacţie de hipersensibilitate. Pacienţii trataţi cu nafcilină au avut mai multe efecte adverse decât cei trataţi cu oxacilină, în special hipokalemie şi insuficienţă renală acută. Au fost publicate rapoarte de caz care atribuie dezvoltarea nefritei interstiţiale administrării de nafcilină, piperacilină/tazobactam, meropenem, ertapenem, cefepim, ceftazidim, ceftriaxon şi ceftarolină. Nefrotoxicitatea potenţială a combinaţiei piperacilină/tazobactam cu vancomicină a fost constatată într-un studiu retrospectiv care a inclus 11 650 de pacienţi, cu o incidenţă de 2-3 ori mai mare a IRA. Concomitent s-a constatat un timp mai scurt până la dezvoltarea leziunii renale acute în cazul combinaţiei vancomicină + piperacilină/tazobactam. Alţi predictori ai IRA identificaţi au fost doza de vancomicină
de peste 3 g, o durată mai mare a terapiei, deshidratarea, masa corporală şi administrarea concomitentă a aciclovirului, amfotericinei B şi a diureticelor de ansă. Conform unor studii combinaţia vancomicină+piperacilină/azobactam a avut o mortalitate numeric mai mică în comparaţie cu combinaţia vancomicină+cefepim şi un număr redus de pacienţi care au necesitat terapie de substituţie renală. O metaanaliză concluzionează că asocierea vancomicină+piperacilină/tazobactam a dus la rate mai mari de IRA decât vancomicina în monoterapie, combinaţia vancomicină+cefepim sau vancomicină+beta-lactamine(10,13,19).
Pentru profilaxia nefrotoxicităţii, ar trebui să se ia în considerare selectarea altor combinaţii de antibiotice cu spectru larg, pentru a evita combinaţia toxică de vancomicină şi piperacilină/tazobactam. Se recomandă monitorizarea zilnică a creatininei serice şi evitarea, dacă este posibil, a administrării concomitente a medicamentelor nefrotoxice identificate(19).
Glicopeptide
Vancomicina este un antibiotic glicopeptidic cu acţiune antibacteriană prin inhibarea sintezei peretelui celular, utilizat în tratamentul infecţiilor bacteriene cauzate de flora Gram-pozitivă ca preparat de primă linie pentru infecţii cu Staphylococcus aureus rezistent la meticilină (MRSA). Utilizarea vancomicinei este limitată din cauza reacţiilor adverse, cea mai relevantă fiind nefrotoxicitatea. Incidenţa nefrotoxicităţii cauzate de vancomicină variază în rândul diferitelor studii, cu rate scăzute în caz de monoterapie şi până la 40% în combinaţie cu alte medicamente potenţial nefrotoxice. Diferiţi factori care pot fi asociaţi pacientului şi/sau medicamentului (tabelul 1) pot accelera apariţia nefrotoxicităţii(28,29).
Cumularea vancomicinei în celulele renale şi alterarea funcţiei mitocondriilor în celulele tubului proximal au fost propuse ca principali factori predispozanţi de nefrotoxicitate. Vancomicina traversează membrana bazolaterală a epiteliului tubului proximal prin intermediul unui sistem de transportori de acizi organici şi prin transport mediat de receptorul megalină. Leziunea tubulară este mediată de stresul oxidativ şi de activarea căilor inflamatorii şi a complementului. Superoxizii produşi de vancomicină cauzează depolarizarea membranei mitocondriale, cu eliberarea citocromului C şi activarea ulterioară a caspazelor 3 şi 9, conducând la apoptoza celulară. Un alt mecanism potenţial de leziune este obstrucţia tubulară cu cilindri din precipitatele care conţin vancomicină. Uromodulina poate interacţiona cu agregatele nanosferice de vancomicină, cu formarea ulterioară a cilindrilor şi dezvoltarea NTA(19,29).
Minimizarea expunerii la factori de risc modificabili, cum ar fi agenţi nefrotoxici concomitenţi, inclusiv antibiotice, împreună cu măsuri generale precum monitorizarea strictă a funcţiei renale şi menţinerea unui echilibru electrolitic în timpul terapiei sunt importante pentru a reduce riscul de IRA. Utilizarea medicamentelor care reduc stresul oxidativ este o terapie promiţătoare, dar necesită mai multe dovezi din studiile clinice. În cele din urmă, selectarea dozei ar trebui să fie definită riguros, pentru a evita riscul de IRA fără a compromite activitatea antibacteriană, în special la pacienţii cu risc crescut, cum ar fi vârstnicii, persoanele obeze şi cei cu multiple comorbidităţi şi care necesită şi alte medicamente nefrotoxice(20).
Studii experimentale au descoperit că agenţii cu capacitate de îmbunătăţire a excreţiei renale au contribuit la reducerea nefrotoxicităţii, inclusiv cilastatina, imipenem-cilastatina şi fosfomicina. Cilastatina poate bloca receptorul tubular megalină care mediază absorbţia vancomicinei şi astfel inhibă nefrotoxicitatea acesteia. În diferite modele experimentale, numeroşi antioxidanţi s-au dovedit a avea efect protector, inclusiv antioxidanţii erdosteină, acidul a-lipoic, extractul de ginkgo biloba, melatonina, timochinona, vitamina C, vitamina E, N-acetilcisteina, curcumina, tempolul şi izochinelinediolul. Combinaţia cu piperacilină/tazobactam trebuie evitată sau minimizată durata administrării. La pacienţii care dezvoltă IRA după administrarea vancomicinei este necesară sistarea administrării acesteia, deoarece corecţia hidroelectrolitică şi întreruperea administrării altor agenţi nefrotoxici concomitenţi sunt puţin eficiente în restabilirea funcţiei renale(5).
Medicamente antivirale
Tenofovir
Printre analogii nucleozidici inhibitori ai reverstranscriptazei, tenofovir disoproxil fumarat (TDF) şi tenofovir alafenamidă (TAF) sunt pe larg utilizaţi în tratamentul infecţiei cu HIV şi al hepatitei B. TDF a fost recunoscut drept primul promedicament al tenofovirului pentru tratamentul infecţiei cu HIV şi al hepatitei B. Cu toate acestea, mai multe publicaţii aprobate de FDA au relevat efecte adverse semnificative, inclusiv simptome gastrointestinale, afectare renală şi lactacidoză. Manifestările tubulopatiei proximale la unii pacienţi includ osteomalacia şi scăderea masei osoase din cauza epuizării fosfatului şi/sau a deficitului de calcitriol, deoarece calcitriolul este sintetizat de mitocondrii în tubii proximali. Aceste efecte adverse se corelează cu concentraţia plasmatică de tenofovir obţinută prin TDF. TAF a fost dezvoltat ca o alternativă mai sigură, având în vedere eficacitatea în doze mai mici. Studii preclinice şi clinice au arătat scăderea potenţialului nefrotoxic al TAF comparativ cu TDF. Concentraţia plasmatică a tenofovirului după TAF este calculată a fi cu 91% mai mică decât după administrarea de TDF. Odată ce TAF ajunge în spaţiul intracelular fără activare prealabilă în fluxul sangvin, acesta este convertit la forma sa activă – tenofovir difosfat. Acest proces reduce considerabil riscul de reacţii adverse. Incidenţa disfuncţiei tubulare este de aproximativ 17-22% şi riscul general pentru IRA este de aproximativ 1%(17,24).
Tenofovirul este eliminat renal prin filtrare glomerulară şi secreţie tubulară activă. Studiile in vitro au sugerat că tenofovirul este toxic pentru funcţia mitocondrială la nivelul celulelor tubului proximal la concentraţii intracelulare mari. Se presupune că dereglarea funcţiei mitocondriale compromite integritatea celulelor tubulare, conducând la necroză tubulară, sindrom Fanconi şi la scăderea ratei filtrării glomerulare. Cumularea intracelulară a tenofovirului poate fi influenţată de sistemul de transportori ai proteinelor asociate cu rezistenţă multimedicamentoasă (MRP) şi de transportorii de anioni organici, OAT1 şi 3 (figura 2B). Biopsia renală la unii pacienţi cu HIV şi cu nefrotoxicitate indusă de tenofovir a evidenţiat necroză tubulară fără implicare glomerulară sau interstiţială. Manifestările clinice iniţiale sunt proteinurie, hipofosfatemie şi glicozurie, care în unele cazuri evoluează către boală renală cronică. Unii factori de risc specifici asociaţi cu afectarea tubulară sunt durata utilizării medicamentului, asocierea cu inhibitori de protează, în special atazanavir şi ritonavir, reducerea anterioară a RFG, hipertensiunea arterială sistemică şi vârsta > 50 de ani (tabelul 1). Managementul pacienţilor cu nefrotoxicitate indusă de tenofovir implică de obicei întreruperea acestuia şi selectarea unei opţiuni alternative. O strategie importantă pentru prevenirea nefrotoxicităţii tenofovirului este de a monitoriza frecvent funcţia renală şi markerii afectării tubulare, cum ar fi glicozuria şi fosfaturia, şi de a asigura reducerea adecvată a dozei la pacienţii cu disfuncţie renală preexistentă, mai ales dacă RFG scade sub 50 ml/min. De asemenea, este necesară evitarea administrării medicamentelor nefrotoxice în tratamentul comorbidităţilor prezente la pacient(3,25).
Aciclovir
Aciclovirul este o nucleozidă aciclică din clasa analogilor nucleozidici. Aceasta reprezintă un substrat şi inhibitor specific al ADN polimerazei herpes-virusului, blocând sinteza ADN-ului, şi este eficient împotriva virusului herpes simplex de tip 1 şi 2 şi a infecţiilor cu virusul varicelo-zosterian, precum şi în alte infecţii virale. Aciclovirul este secretat în principal prin filtrare glomerulară şi secreţie tubulară sub formă neschimbată. Nefrotoxicitatea aciclovirului survine în aproximativ 12-48% din cazuri şi este asociat cu trei patternuri de leziuni renale: disfuncţie tubulară şi pierdere de electroliţi, leziune directă a celulelor tubulare renale şi cristalurie, iar 46% dintre pacienţii cărora li se administrează aciclovirul intravenos dezvoltă hipokalemie. Probabil, atât administrarea intravenoasă a aciclovirului, cât şi cea orală se asociază cu hipokalemie. S-a sugerat că aciclovir intravenos induce hipokalemie prin reducerea fluxului plasmatic şi/sau prin tubulopatie indusă de cristale. Alte mecanisme posibile includ disfuncţia tubulară mediată de aldehidă, metabolitul aciclovirului. Această complicaţie ar putea explica pierderea urinară de potasiu şi alţi electroliţi, prin lezarea directă a epiteliului tubular renal, determinând degenerarea celulelor tubulare. Într-adevăr, rezultatele biopsiei renale la pacienţii cu nefrotoxicitate indusă de aciclovir includ umflarea celulelor tubulare, dilatarea lumenului tubular, pierderea diferenţierii proximal-distale a tubilor, aplatizarea şi vacuolizarea celulelor epiteliale şi mitoze ale celulelor epiteliale, precum şi cristaluria, care se dezvoltă de obicei la 24-48 de ore după iniţierea terapiei cu aciclovir din cauza solubilităţii scăzute în urină. Precipitarea intraparenchimatoasă severă de cristale poate duce la congestie interstiţială şi hemoragie, provocând o scădere a fluxului sangvin renal. Pentru a preveni posibilele efecte adverse ale aciclovirului se recomandă stabilirea stării de euvolemie, perfuzie intravenoasă lentă, ajustarea dozei conform funcţiei renale şi evitarea administrării concomitente a agenţilor nefrotoxici. Detectarea precoce a disfuncţiei renale şi tubulare induse de aciclovir este esenţială pentru a asigura o terapie eficientă adecvată şi sigură(1,4).
Foscarnet
Foscarnetul este un analog pirofosfat care prezintă o activitate largă împotriva atât a virusurilor ADN, cât şi a celor ARN şi este considerat tratamentul standard împotriva citomegalovirusului şi în infecţiile herpetice aciclovir-rezistente. Acest medicament manifestă efect antiviral prin inhibarea polimerazelor virale şi interferarea schimbului de pirofosfaţi. Foscarnetul este, teoretic, nemetabolizat şi secretat neschimbat în urină, iar nefrotoxicitatea este o reacţie adversă cunoscută. Incidenţa estimată a leziunilor renale la pacienţii trataţi cu foscarnet este de aproximativ 27%. Rinichiul este cel mai afectat organ, dar au fost observate şi leziuni neurologice şi sistemice. Analiza histologică a organelor a relevat precipitarea cristalelor însoţită de reacţie inflamatorie granulomatoasă în numeroase ţesuturi, inclusiv rinichi, parenchimul pulmonar şi mucoasa esofagiană şi cardiacă. Mai multe forme de insuficienţă renală indusă de foscarnet au fost descrise, inclusiv NTA şi nefropatie obstructivă, cauzată de depunerea cristalelor. Într-adevăr, în timp ce foscarnetul trisodic este solubil în apă, molecula este capabilă să formeze chelaţi cu ionii metalici, precum Ca2+, Mg2+, Fe2+ şi Zn2+, şi apoi să formeze precipitate. Pe lângă aceasta, foscarnetul a fost raportat de către OMS ca a doua cea mai frecventă cauză a diabetului insipid nefrogen, cu o rată de aproximativ 25%. Foscarnetul provoacă consecinţe metabolice, cea mai relevantă fiind hipocalcemia, şi consecinţe clinice, cum ar fi tetania. Leziunea renală se poate produce oricând după expunerea la medicament, cu o incidenţă mai mare după 6-12 zile de tratament. Există un potenţial de reversibilitate a IRA după sistarea administrării sau ajustarea dozei(6,17).
Indinavir
Indinavirul este un inhibitor de protează utilizat pe scară largă în combinaţie cu inhibitorii reverstranscriptazei în tratamentul HIV. Persoanele tratate cu indinavir pot dezvolta complicaţii urinare, inclusiv colici renale, calculi renali, simptome ale tractului urinar inferior şi cristalurie. În general, de la 10% până la 20% dintre pacienţii care utilizează indinavir dezvoltă cristalurie asimptomatică şi 4% au lombalgie şi hematurie. Patogeneza nefropatiei induse de indinavir este în general atribuită formării intraluminale de cristale, care provoacă obstrucţie tubulară cu inflamaţie interstiţială, formarea granuloamelor şi fibroză interstiţială cronică. Aproximativ 4% dintre pacienţii trataţi se vor confrunta cu urolitiază acută, din cauza cristaluriei induse de indinavir, uneori complicată cu uropatie obstructivă şi insuficienţă renală acută. Cristaluria intermitentă indusă de indinavir poate duce, de asemenea, la dezvoltarea nefritei tubulointerstiţiale subacute sau cronice.
Sistarea administrării indinavirului determină reversibilitatea nefrotoxicităţii. Cu toate acestea, boala renală cronică din cauza fibrozei interstiţiale a fost remarcată în caz de depistare tardivă a nefrotoxicităţii medicamentoase(26,27).
Medicamente antimicotice
Amfotericina B
Amfotericina B este un antimicotic polienic utilizat în tratamentul infecţiilor fungice. Utilizarea terapeutică este adesea limitată de nefrotoxicitatea dependentă de doză. Amfotericina B este disponibilă pentru utilizare sub formă lipozomală, de deoxicolat şi complexe lipidice. În timp ce eficacitatea este similară între formulări, rata de nefrotoxicitate a amfotericinei B deoxicolat este cuprinsă între 12% şi 50%, semnificativ mai mare decât ratele formulărilor lipozomale, care variază între 9% şi 25%. Mecanismul nefrotoxicităţii induse de amfotericina B nu este clar definit. Un mecanism al nefrotoxicităţii implică modificări ale permeabilităţii celulare. Amfotericina B poate afecta membranele celulare renale prin crearea porilor transmembranari, provocând astfel un dezechilibru electrolitic. Aceşti pori provoacă o cascadă de evenimente prin care sodiul intră în celule provocând depolarizarea, iar canalele de calciu voltaj-dependente sunt activate, permiţând influxul calciului şi iniţierea contracţiei. Numeroase studii au arătat că blocanţii canalelor de calciu previn vasoconstricţia arteriolei aferente, deci susţin această ipoteză. O altă ipoteză susţine acţiunea vasoconstrictoare directă a amfotericinei B asupra arteriolei aferente glomerulare. Această vasoconstricţie directă poate fi atenuată prin încărcare cu sare: o concentraţie crescută de sodiu declanşează eliberarea peptidelor natriuretice atriale şi a oxidului nitric din endoteliu, inducând astfel vasodilataţie, şi a demonstrat o eficienţă clinică în prevenirea nefrotoxicităţii induse de amfotericina B. Un alt mecanism posibil este apoptoza celulelor epiteliale tubulare şi interstiţiale. Amfotericina B, în afară de reducerea fluxului sangvin renal şi a RFG, afectează capacitatea de acidifiere şi concentrare a urinei. Porii transmembranari formaţi după administrarea amfotericinei B explică acidifierea slabă a urinei. Rezultatele unui studiu sugerează că reducerea expresiei aquaporinei-2 la nivelul ductului colector este responsabilă pentru poliurie şi scăderea osmolarităţii asociate administrării amfotericinei B. La pacienţii cu risc crescut de toxicitate renală care evoluează cu o creştere a creatininei serice după începutul utilizării medicamentului se recomandă trecerea la formulări mai puţin toxice sau la alte clase de agenţi antifungici, în special echinocandine şi voriconazol. Depleţia volemică poate agrava efectele nefrotoxice, respectiv asigurarea unei hidratări adecvate este necesară pentru a preveni nefrotoxicitatea. Deşi recuperarea funcţiei renale este frecventă după câteva săptămâni de la întreruperea tratamentului, incidenţa insuficienţei renale acute a fost de 10% şi asociată cu un risc crescut de mortalitate(4,22,25).
Concluzii
Nefrotoxicitatea preparatelor antimicrobiene constituie o reacţie adversă majoră care necesită o monitorizarea strictă a funcţiilor renale înainte, pe parcursul şi după administrarea medicamentelor şi/sau la asocierea agenţilor cu potenţial nefrotoxic. Cunoaşterea mecanismelor patogenice ale leziunilor renale va permite selectarea markerilor adecvaţi de control şi elaborarea măsurilor terapeutice de corecţie şi stopare a dereglărilor funcţiilor renale, pentru a asigura reversibilitatea perturbărilor constatate.
Bibliografie
- Chávez-Iñiguez JS, Medina-Gonzalez R, Aguilar-Parra L. et al. Oral acyclovir induced hypokalemia and acute tubular necrosis a case report. BMC Nephrol. 2018;19(1):324.
- Chawla LS, Eggers PW, Star RA, Kimmel PL. Acute kidney injury and chronic kidney disease as interconnected syndromes. N Engl J Med. 2014;371(1):58‐66.
- Cooper RD, Tonelli M. Renal Disease Associated with Antiretroviral Therapy in the Treatment of HIV. Nephron Clin Pract. 2011;118: 262-268.
- Downes KJ, Hayes M, Fitzgerald JC, et al. Mechanisms of antimicrobial-induced nephrotoxicity in children. J Antimicrob Chemother. 2020;75(1):1‐13.
- Filippone EJ, Kraft WK, Farber JL. The Nephrotoxicity of Vancomycin. Clinical pharmacology and therapeutics. 2017; 102(3), 459–469.
- Frochot V, Bazin D, Haymann JP, Daudon M. Nephrotoxicity induced by drugs: The case of foscarnet and atazanavird A SEM and µFTIR investigation. C R Chimie. 2016; 19(11-12):1565e1572.
- Goli R, Mukku KK, Raju SB, Uppin MS. Acute Ciprofloxacin‑Induced Crystal Nephropathy with Granulomatous Interstitial Nephritis. Indian Journal of Nephrology. 2017; 27(3): 231-233.
- Hajji M, Jebali H, Mrad A et al. Nephrotoxicity of Ciprofloxacin: Five Cases and a Review of the Literature. Drug Saf – Case Rep 2018; 5, 17.
- Hosohata K. Role of Oxidative Stress in Drug-Induced Kidney Injury. Int J Mol Sci. 2016;17(11):1826.
- Imani S, Buscher H, Marriott D et al. Too much of a good thing: a retrospective study of β-lactam concentration-toxicity relationships. J Antimicrob Chemother. 2017; 72(10): 2891‐2897.
- Jang HR, Rabb H. Immune cells in experimental acute kidney injury. Nat Rev Nephrol. 2015;11(2): 88‐101.
- Kelesidis T, Falagas ME. The safety of polymyxin antibiotics. Expert Opinion on Drug Safety. 2015; 14(11):1687-1701.
- Vardakas K, Kalimeris GD, Triarides NA et al. An update on adverse drug reactions related to beta-lactam antibiotics. Expert Opinion on Drug Safety. 2018, 17:5, 499-508.
- Korucu B, Unal I, Pekcan M et al. Ultrastructural evaluation of urine alkalinization versus hydration on colistin-induced nephrotoxicity. Human & Experimental Toxicology. 2019; 38(12), 1366-1377.
- Kurts C, Panzer U, Anders HJ, Rees AJ. The immune system and kidney disease: basic concepts and clinical implications. Nat Rev Immunol. 2013;13(10): 738‐753.
- McDaniel BL, Bentley ML. The role of medications and their management in acute kidney injury. Integr Pharm Res Pract. 2015;4:21‐29.
- Morales-Alvarez MC. Nephrotoxicity of Antimicrobials and Antibiotics. Adv Chronic Kidney Dis. 2020 Jan;27(1):31-37.
- Mahi-Birjand M, Yaghoubi S, Abdollahpour-Alitappeh M et al. Protective effects of pharmacological agents against aminoglycoside-induced nephrotoxicity: A systematic review. Expert Opinion on Drug Safety. 2020;19:2, 167-186.
- Mullins BP, Kramer CJ, Bartel BJ et al. Comparison of the Nephrotoxicity of Vancomycin in Combination With Cefepime, Meropenem, or Piperacillin/Tazobactam: A Prospective, Multicenter Study. Annals of Pharmacotherapy. 2018; 52(7), 639–644.
- Nation RL, Rigatto MHP, Falci DR, Zavascki AP. Polymyxin Acute Kidney Injury: Dosing and Other Strategies to Reduce Toxicity. Antibiotics (Basel). 2019; 8(1):24.
- Paueksakon P, Agne F. Drug-induced nephropathies. Histopathology. 2017; 70. 94-108.
- Pazhayattil GS, Shirali A. Drug-induced impairment of renal function. Int. J. Nephrol. Renovasc Dis. 2014;7:457-468.
- Perazella MA. Pharmacology behind Common Drug Nephrotoxicities. Clin J Am Soc Nephrol. 2018, 13: 1897–1908.
- Perazella MA. Tenofovir-induced kidney disease: an acquired renal tubular mitochondriopathy. Kidney International. 2010; 78, 1060 – 1063.
- Sales GTM, Foresto RD. Drug-induced nephrotoxicity. Revista da Associação Médica Brasileira, 2020, 66(Suppl. 1), s82-s90.
- Szeto CC, Chow KM. Nephrotoxicity Related to New Therapeutic Compounds. Renal failure. 2005; 27. 329-33.
- Yarlagadda SG, Perazella MA. Drug-induced crystal nephropathy: an update. Expert Opin Drug Saf. 2008;7(2):147‐158.
- Zamoner W, Freitas FM, Garms DSS et al. Pharmacokinetics and pharmacodynamics of antibiotics in critically ill acute kidney injury patients. Pharmacol Res Perspect. 2016; 4(6): e00280.
- Zamoner W, Prado IRS, Balbi AL, Ponce D. Vancomycin dosing, monitoring and toxicity: Critical review of the clinical practice. Clin Exp Pharmacol Physiol. 2019; 46: 292–301.
- Postnikov SS, Gratsianskaya AN, Kostyleva MN. Drug-induced kidney injury. Pediatria, 2016; 4(95), 167-173.