Raport de examinare ginecologică bazat pe consensul grupurilor internaţionale de studiu al tumorilor
Gynecologic Data Sheet Application based on consensus opinion from the International Tumor Analysis Groups
Abstract
The IETA group, formed in 2008 in Chicago, at the World Congress of Ultrasound in Obstetrics and Gynecology, published in 2010 an agreement on the terms, definitions and standard measurements necessary for describing the endometrium and the intrauterine lesions by ultrasound in order to improve the predictability of the risk based on their sonographic B mode aspect, color Doppler and sonohysterography and also to uniform of the terms used in clinical trials. FIGO releases in 2011 the classification of the causes of abnormal uterine bleeding in fertile age. The IOTA group performed two logistic regression models indicating the likelihood of malignancy of the ovarian tumors by integrating 12 and 6 variables and the set of the 10 simple rules representing 10 characteristic of the ovarian tumors, 5 of them corresponding to benignity and other 5 characteristic corresponding with malignancy. Dueholm et al. published in 2014 an ultrasonographic algorithm for identification of the endometrial cancer. The myometrial and endo-myometrial junction characteristics are designed to make the differentiation between the three main elements of myometrial pathology: leiomyoma, adenomyosis and uterine sarcoma within the consensus of opinion published by the MUSA group in August 2015. We propose a form of implementation in ultrasound practice in Romania of the terms and definitions proposed and adopted by international working groups in order to improve the sensitivity and specificity of echographic gynecologic diagnosis to standardize the medical reports and as a reference in formulating medical practice guidelines regarding the gynecologic pathology.Keywords
ultrasonographyendometriumovarian tumorsadenomyosisleiomyomauterine sarcomaRezumat
Grupul IETA, fondat în 2008 la Chicago, cu ocazia Congresului Mondial de Ultrasonografie în Obstetrică şi Ginecologie, a publicat în ianuarie 2010 consensul privind termenii, definiţiile şi măsurătorile standard necesare descrierii ultrasonografice a endometrului şi leziunilor intrauterine, în scopul îmbunătăţirii predictibilităţii riscului pe baza aspectului lor sonografic modul B, Doppler color şi sonohisterografic, precum şi a uniformizării limbajului utilizat în studii clinice. FIGO a emis în 2011 clasificarea cauzelor de sângerare uterină anormală la vârstă fertilă. Grupul IOTA realizează modele de regresie logistică, indicând probabilitatea malignităţii unei tumori ovariene prin integrarea a 12 şi, respectiv, 6 variabile şi setul celor 10 reguli simple reprezentând 10 caracteristici ale tumorilor ovariene, dintre care 5 caracteristice benignităţii şi 5 caracteristice malignităţii. Dueholm şi colab. au publicat în 2014 un algoritm ultrasonografic de identificare a cancerului endometrial. Caracteristicile miometriale şi ale joncţiunii endomiometriale sunt menite să facă diferenţierea între principalele 3 elemente de patologie miometrială: leiomiomul, adenomioza şi sarcomul uterin, în cadrul consensului de opinie al grupului MUSA, publicat în august 2015. Propunem un format de implementare în practica ultrasonografică din România a termenilor şi definiţiilor propuse şi adoptate de grupurile de lucru internaţionale în scopul îmbunătăţirii sensibilităţii şi specificităţii diagnostice a ecografiei ginecologice pentru uniformizarea rapoartelor medicale şi ca reper în formularea ghidurilor de practică medicală vizând patologia ginecologică.Cuvinte Cheie
ultrasonografieendometrutumori ovarieneleiomiomadenomiozăsarcomIntroducere
Ultrasonografia ca metodă de explorare a organelor genitale pelviene a atins o înaltă acurateţe diagnostică, real competitivă cu a rezonanţei magnetice nucleare şi a computer-tomografiei, în condiţiile unei fiabilităţi net superioare. Creşterea rezoluţiei prin achiziţia rapidă a progreselor tehnice marcante şi utilizarea a noi şi diverse medii de contrast au relevat noi dimensiuni ale detaliilor, ale căror descrieri se constituie într-un vast pleomorfism terminologic. Într-o lume medicală asediată de informaţie, conceptul medicinei bazate pe dovezi reprezintă o modalitate de filtrare, sistematizare şi impunere a unor standarde în expresia, cercetarea şi practica medicală. Atracţia pe care o exercită ultrasonografia în toate domeniile medicale şi descrierea unor vaste forme de patologie de către specialişti în tot atât de vaste domenii constituie substratul absolutei necesităţi a uniformizării termenilor descriptivi, criteriilor diagnostice şi principiilor terapeutice trasate de către explorarea ultrasonografică, pentru ca aceasta să corespundă propriilor noastre cerinţe şi aşteptări. Dată fiind importanţa crucială pe care o are acurateţea descrierii ecografice a elementelor de patologie a maselor tumorale anexiale, endometrului şi miometrului, precum şi standardizarea internaţională propusă pe baza studiilor înalt calitative pe care le vom analiza în continuare, am conceput un format de raport al examinării ultrasonografice ginecologice care ar putea fi adoptat de forurile naţionale de specialitate şi integrat în practica medicală, în scopul creşterii valorii diagnostice a examinării ecografice ginecologice.
În anul 2000, grupul IOTA (International Ovarian Tumor Analysis) publica un consens privind caracteristicile morfologice definitorii ale maselor ovariene, sugerând o tehnică standardizată de examinare(1). În scopul realizării clasificării tumorilor ovariene, grupul defineşte termenii de sept complet/incomplet, umbră acustică reprezentată de pierderea ecoului acustic în spatele unei structuri ce absoarbe ultrasunetele, diferenţiază masele solide de cheagurile intrachistice, denumeşte proiecţii papilare solide, netede sau neregulate, proliferările intrachistice ≥3 mm, stabileşte caracteristicile peretelui intern al chistului (neted sau neregulat) şi clasifică conţinutul chistic în anecogen, slab ecogen, cu aspect de „geam mat” („ground glass”) sau de ecogenitate mixtă; astfel, pe criterii calitative, apar 6 categorii de leziuni ovariene: chist unilocular, chist unilocular solid, chist multilocular, chist multilocular solid, tumoră solidă şi formaţiune neclasificabilă, cea mai mare componentă solidă necesitând măsurarea separată a trei diametre în două planuri perpendiculare. Scorul IOTA privind vascularizaţia tumorilor ovariene este o apreciere subiectivă semicantitativă: 1 - semnal color absent, tumoră fără vascularizaţie; 2 - semnal color minim prezent; 3 - semnal color moderat prezent şi scor 4 - semnal color abundent prezent, semnificând flux sangvin crescut(1). Ultrasound in Obstetrics and Gynecology publică în 2005 rezultatele amplului studiu IOTA desfăşurat în 9 centre din Malmö (Suedia), Leuven (Belgia), Londra (Marea Britanie), Roma, Napoli, Monza, Milano (Italia) şi Paris (Franţa), incluzând 1.066 de paciente cu 1.233 de tumori anexiale, 73% benigne şi 27% maligne, care au constituit o bază de date necesară realizării unei noi clasificări preoperatorii a tumorilor anexiale(2). Încercând limitarea factorului subiectiv şi creşterea performanţei diagnostice a ultrasonografiei efectuate de non-experţi, Timmerman şi colab. publică în 2008, pe baza studiului IOTA, cele 10 reguli ultrasonografice simple de diagnosticare a cancerului ovarian, descriind caracteristicile predictive ale benignităţii (B1-5) reprezentate de chisturile uniloculare, diametrul maxim <7 mm al celei mai mari componente solide, prezenţa umbrei acustice, caracterul neted al tumorilor multiloculare cu cel mai mare diametru <7 mm şi absenţa fluxului sanguin la examinarea Doppler şi a malignităţii (M1-5) reprezentate de caracterul neregulat al tumorilor solide, prezenţa ascitei, existenţa a cel puţin 4 structuri papilare, caracterul neregulat, multilocular solid al tumorilor cu cel mai mare diametru de minimum 100 mm şi conţinutul foarte crescut al semnalului color la examinarea Doppler(3). Tumorile neregulate pur solide, indiferent de dimensiune şi gradul de vascularizaţie, s-au dovedit a fi aproape întotdeauna maligne. Prezenţa unuia sau mai multor criterii M în absenţa criteriilor B clasifică tumora ca fiind malignă; prezenţa unuia sau mai multor criterii B în absenţa celor M încadrează masa tumorală ovariană în categoria benignităţii, în timp ce prezenţa sau absenţa ambelor categorii descriptive fac imposibilă clasificarea predictivă tumorală(3). Aceste reguli aplicabile pentru 76% dintre tumorile ovariene au demonstrat o sensibilitate de 95% şi o specificitate de 91% pentru o valoare predictivă pozitivă de 10,37 şi o valoare predictivă negativă de 0,06(3). Grupul IOTA propune două modele de regresie logistică, LR1 şi LR2, indicând probabilitatea malignităţii unei tumori ovariene prin integrarea a 12 şi respectiv 6 variabile, coroborând criterii clinice şi ultrasonografice, modele verificate ulterior prospectiv în 19 centre din 8 ţări(4) şi o strategie în 3 etape de evaluare a maselor tumorale ovariene, cu o sensibilitate şi o specificitate de 92%, scopul fiind acela de a creşte performanţa diagnosticului discriminativ al tumorilor maligne încă din stadiul examinării de rutină, expertului fiindu-i adresate doar cazurile incerte, atipice, cărora regulile şi descriptorii nu le pot fi aplicate. Descriptorii consideraţi a conferi imediat un diagnostic diferenţial sunt: tumora uniloculară cu ecogenicitate în sticlă mată sau tumoră cu ecogenicitate mixtă şi umbră acustică la o femeie în premenopauză, chistul unilocular anecogen, cu pereţi netezi şi diametrul maxim <10 cm, chistul persistent unilocular cu pereţi regulaţi, tumoră cu ascită şi semnal Doppler color cel puţin moderat la o femeie în postmenopauză şi o valoare a CA 125>100 U/mL la o femeie cu vârsta >50 ani(5). Semnul „semilunei ovariene” (ovarian crescent sign), descris prima dată într-un studiu prospectiv de către Hillaby şi colab. şi propus ca o modalitate simplă şi reproductibilă de apreciere a benignităţii unei formaţiuni ovariene care păstrează la periferie intracapsular o lamă hipoecogenă de ţesut ovarian cu/fără structură foliculară normală(6), a fost confirmat prin validare externă a fi capabil să scadă probabilitatea malignităţii invazive, fiind însă un slab discriminator al formelor benigne de cele maligne(7).
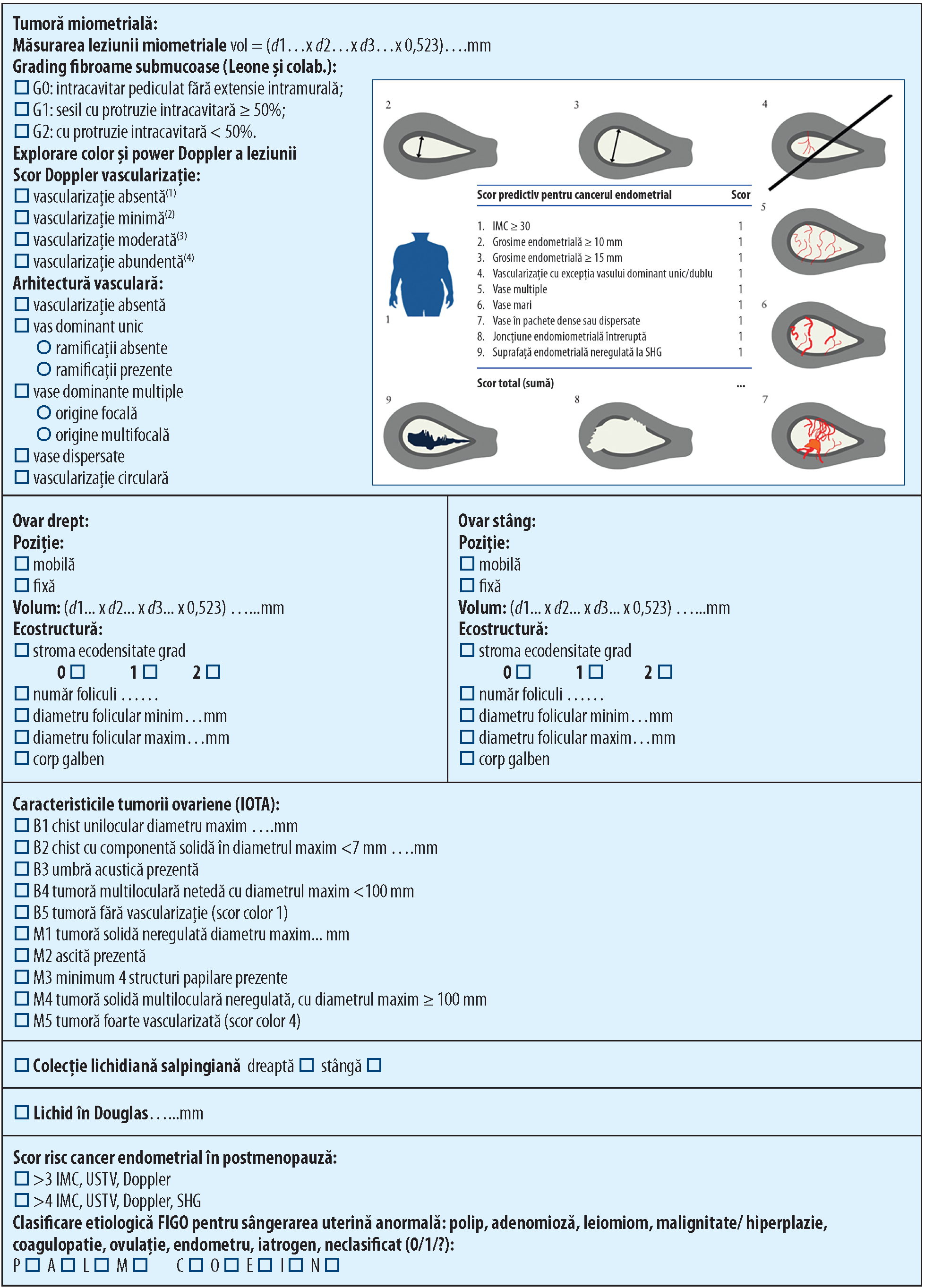
Grupul IETA, fondat în 2008 la Chicago cu ocazia Congresului Mondial de Ultrasonografie în Obstretică şi Ginecologie, a publicat în ianuarie 2010 consensul privind termenii, definiţiile şi măsurătorile standard necesare descrierii ultrasonografice a endometrului şi leziunilor intrauterine, în scopul îmbunătăţirii predictibilităţii riscului pe baza aspectului lor sonografic în modul B, Doppler color şi sonohisterografic, precum şi a uniformizării limbajului utilizat în studii clinice(8).
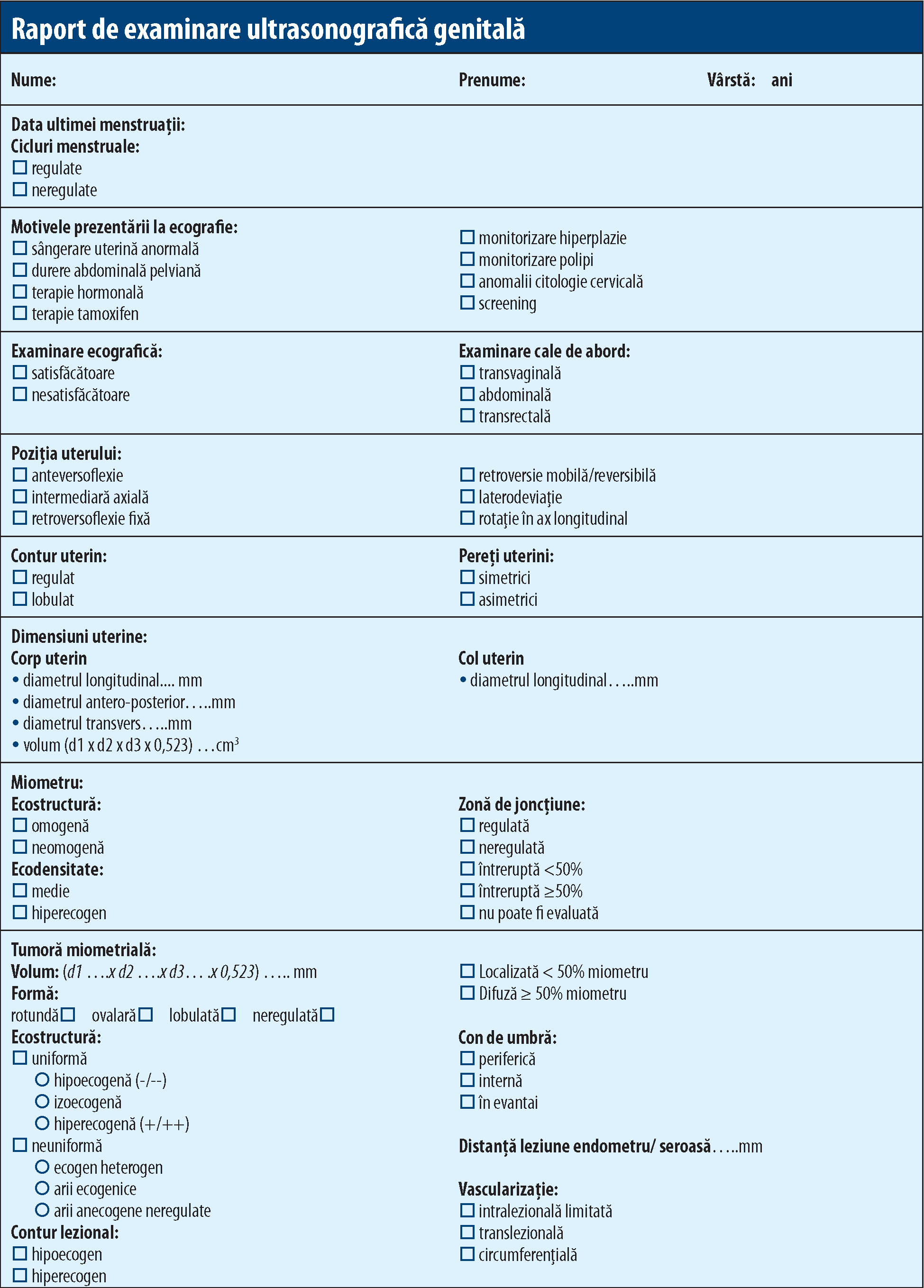
Tehnica examinării uterine specifică utilizarea ecografiei transvaginale de rutină datorită rezoluţiei superioare, calea de examinare transabdominală fiind rezervată cazurilor cu fibroame uterine voluminoase, celor cu creştere uterină globală, virgo-intactelor, cazurilor de vaginism sau stenoză vaginală secundară; examinarea transabdominală nesatisfăcătoare poate fi completată în anumite cazuri cu informaţii obţinute prin abord transrectal. Intervalul optim pentru explorarea ultrasonografică a uterului îl reprezintă în premenopauză faza proliferativă precoce, respectiv zilele 4-6 ale ciclului menstrual, iar în climax, sub terapie de substituţie hormonală, zilele 5-10 după ultima tabletă cu progestativ. Examinarea uterului trebuie să înceapă cu identificarea vezicii urinare şi a cervixului şi continuă cu notarea poziţiei uterine şi explorarea uterului în plan sagital, de la un corn la cel de partea opusă, şi în plan transvers, de la cervix la fundul uterin; consecutiv evaluării de ansamblu, imaginea trebuie mărită cât de mult este posibil, astfel încât să conţină doar corpul uterin şi să fie focalizată pe aria de interes. Îmbunătăţirea examinării cavităţii uterine trebuie să se realizeze prin evaluarea cantitativă şi calitativă a endometrului, leziunilor intrauterine şi lichidului intracavitar, utilizând modul B, color şi power Doppler, precum şi sonohisterografia. Evaluarea grosimii endometriale se face în plan sagital, incluzând ambele straturi endometriale, care trebuie măsurate şi raportate atât separat, cât şi ca sumă în cazul asimetriei endometriale a pereţilor anterior şi posterior sau în cazul prezenţei lichidului intracavitar. Caliperele trebuie să fie poziţionate la nivelul interfeţei endometru-miometru, perpendicular pe linia de vacuitate, la nivelul apreciat subiectiv ca fiind maxim al grosimii endometriale, la mărirea corespunzătoare a imaginii. Raportarea se face în milimetri, rotunjind valoarea până la o zecimală. Leziunile endometriale trebuie incluse în grosimea endometrială, cu excepţia mioamelor intracavitare clar identificate; leziunile intracavitare necesită măsurarea a 3 diametre perpendiculare, raportate, de asemenea, în milimetri, rotunjind valoarea până la o zecimală; volumul leziunii se măsoară după formula de calcul a elipsoidului (d1 x d2 x d3 x 0,523). În vederea unei eventuale rezecţii, mioamele intracavitare necesită specificaţia suplimentară a distanţei dintre suprafaţa de inserţie a fibromului şi seroasa uterină. Lichidul intracavitar se măsoară în plan sagital la nivelul zonei de maximă acumulare. Evaluarea calitativă a endometrului include specificarea ecogenităţii sale comparativ cu cea a miometrului, faţă de care endometrul poate fi descris ca hiperecogen, izoecogen sau hipoecogen, şi a omogenităţii sale, în funcţie de care endometrul poate fi uniform sau neuniform. De asemenea, trebuie specificată simetria sau asimetria straturilor anterior şi posterior. Linia de vacuitate endometrială este definită ca lineară dacă hiperecogenitatea interfeţelor endometriale este rectilinie sau nelineară dacă este ondulată, vălurită, neregulată sau nedefinită, în absenţa unei interfeţe distincte. Marginea strălucitoare (bright edge) defineşte ecoul format de interfaţa dintre o leziune intracavitară şi endometru. Joncţiunea endometru-miometru trebuie descrisă drept regulată, neregulată, întreruptă sau nedefinită. Lichidul intracavitar poate fi anecogen, cu ecogenicitate redusă, aspect de „sticlă mată/şlefuită” (ground glass) ori cu ecogenicitate mixtă. Explorarea color şi power Doppler începe cu definirea ferestrei de studiu, care trebuie să cuprindă endometrul şi miometrul înconjurător. Mărirea imaginii şi setările trebuie ajustate în vederea obţinerii unei sensibilităţi maxime a fluxului sangvin (frecvenţă minimă 5.0 MHz, frecvenţa puls repetitivă 0,3-0,9 kHz, filtru de perete 30-50 Hz, gainul color power Doppler fiind redus până la dispariţia artefactelor culorii). Vascularizaţia endometrială se cuantifică pe baza aceluiaşi scor aplicat maselor ovariene. Patternul vascular endometrial are ca element esenţial prezenţa sau absenţa vaselor dominante definite drept unul sau mai multe vase distincte provenind din circulaţia arterială şi/sau venoasă care traversează joncţiunea endomiometrială; vasele dominante pot fi ramificate în endometru, ordonat sau dezordonat/haotic(8). Consensul IETA prevede în cadrul examinării cavităţii uterine evaluarea morfologiei endometriale şi a leziunilor intrauterine prin sonohisterografie (SHG), aspectele fiind comune preexistenţei de lichid endocavitar. Distensia cavităţii endometriale este definită ca fiind optimă dacă substanţa instilată destinde clar cavitatea, suboptimă dacă distensia este uşoară sau moderată şi este menţionată ca eşec lipsa substanţei la nivelul cavităţii. Grosimea endometrului, ecogenicitatea şi joncţiunea endomiometrială sunt descrise utilizând termenii desemnaţi anterior. Suprafaţa endometrială poate fi netedă, cavitatea apărând regulată, cu falduri endometriale atunci când prezintă multiple pliuri şi arii ondulate cu profil regulat, polipoidă atunci când prezintă identăţi adânci, endometrul fiind descris ca neregulat atunci când aspectul cavităţii este conopidiform(8). Leziunea endometrială, definind orice formaţiune protruzivă în lichidul endocavitar, este astfel denumită atunci când implică exclusiv endometrul, sau drept leziune provenind din miometru atunci când acest lucru este evident. Această leziune poate fi extinsă sau localizată pe baza aprecierii subiective a ecografistului, care cuantifică procentual suprafaţa endometrială afectată ca fiind mai mică sau mai mare de 25%. Leziunea endometrială localizată este caracterizată drept pediculată sau sesilă, în funcţie de raportul dintre diametrul bazei la nivel endometrial şi diametrul maxim transvers al leziunii; astfel, leziunile pediculate sunt caracterizate printr-un raport a/b subunitar, în timp ce leziunile sesile sunt definite printr-un raport ≥1. Ecogenicitatea leziunii este definită ca uniformă sau neuniformă, ultima categorie incluzând leziunile chistice. Conturul leziunii poate fi regulat sau neregulat, conopidiform. Leziunile intracavitare provenind din miometru sunt definite prin ecogenicitate, care poate fi uniformă sau neuniformă, şi prin grading stabilit pe baza proporţiei leziunii protruzive în cavitatea uterină (gradingul lui Leone şi colab., folosit în histeroscopie). Gradul 0 (G0) reprezintă fibroame pediculate fără extensie intramurală, aflate complet în interiorul cavităţii; gradul 1 (G1) desemnează fibroamele sesile cu situare endocavitară a peste 50% din volumul lor, gradul 2 (G2) reunind fibroamele cu mai puţin de 50% din volum protruziv în cavitate(9). Polipii endometriali, cea mai frecventă patologie intracavitară, apar ca leziuni solide, cu ecogenicitate uniformă sau neuniformă, cu contur regulat sau neregulat, fiind necesară, în vederea histeroscopiei operatorii, precizarea formei, poziţiei şi numărului leziunilor. Sinechia reprezintă benzi groase tisulare ce traversează cavitatea endometrială, de obicei izoecogene cu miometrul. În acest caz, cavitatea nu este complet distensibilă la sonohisterografie.
Terminologia revizuită a sângerării uterine anormale a fost adoptată de FIGO în 2011, ca urmare a unui consens internaţional, în scopul eliminării termenilor confuzi şi slab definitorii utilizaţi anterior(10). Intervalele sub 21 de zile sau peste 35 de zile, variaţiile cu peste 20 de zile de la un ciclu menstrual la altul, sângerarea de peste 5 zile cu necesitatea schimbării tampoanelor la intervale mai mici de două ore, afectând activitatea zilnică a femeii, constituie caracteristicile sângerării uterine anormale în premenopauză. Sângerarea uterină anormală în postmenopauză reprezintă orice sângerare uterină, indiferent de volum, a unei femei aflate în postmenopauză, exceptând sângerarea ciclică determinată de terapia de substituţie hormonală secvenţială administrată postmenopauzal. Cauzele etiologice ale sângerării uterine anormale, conform clasificării PALM-COEIN, pot fi structurale: polip (P), adenomioză (A), leiomiom (L), malignitate sau hiperplazie endometrială (M) şi independente de anomalii structurale, respectiv coagulopatii (C), disfuncţii ovulatorii (O), disfuncţii endometriale (E) şi cauze iatrogene (I); o clasă separată cuprinde entităţile neclasificate (N). Categoria leiomioamelor este subdivizată în leiomioame submucoase şi leiomioame care nu amprentează cavitatea endometrială: 0 = pediculat intracavitar, 1 = submucos, <50% intramural, 2 = submucos, ≥50% intramural, 3 = 100% intramural, dar în contact cu endometrul, 4 = intramural, 5 = subseros, ≥50% intramural, 6 = subseros, <50% intramural, 7 = subseros pediculat, 8 = altele (cervical, păzit) (FIGO Menstrual Disorders Group, 2011).
Un studiu nou publicat în 2014 de către Dueholm şi colab. integrează într-un scor de risc testat pe 174 de femei cu sângerare în postmenopauză şi grosime endometrială ≥5 mm calculul Indicelui de Masă Corporală (IMC), grosimea endometrului, evaluarea Doppler a arhitecturii vascularizaţiei endometriale şi aspectul suprafeţei endometriale la SHG; pentru un scor ≥4, sensibilitatea şi specificitatea identificării cancerului endometrial au fost de 91% şi respectiv 94%(11). Datorită argumentării înalte a studiului şi facilei utilizări, scorul a fost inclus în raportul de ecografie ginecologică drept parametru de evaluare a riscului de cancer endometrial în postmenopauză, în contextul descrierii standardizate a endometrului.
În anul 2015, grupul MUSA (Morphological Uterus Sonographic Assessment) publică în White Jurnal termenii, definiţiile şi măsurătorile necesare caracterizării sonografice a tumorilor uterine şi miometriale utilizând examinarea convenţională, color/power Doppler şi 3D(12). De asemenea, studiul facilitează implementarea clasificării PALM-COEIN în practica ginecologică prin furnizarea termenilor standardizaţi de descriere a formelor de patologie decelate ecografic. Măsurarea uterului presupune măsurarea separată a diametrelor longitudinal (miometru fundic + cavitate), antero-posterior şi transvers ale corpului uterin şi măsurarea colului; calculul volumului uterin exclude cervixul şi reprezintă produsul celor trei diametre x 0,523. Conturul uterin poate fi regulat sau lobulat, pereţii uterini pot fi simetrici sau asimetrici; zona de joncţiune reprezentând stratul miometrial intern, compus din fibre musculare netede longitudinale şi circulare, strâns împachetate, evidenţiabil ca halou anecogen periendometrial în 2D, dar mai ales prin achiziţia unui volum 3D optimizat post-procesare, trebuie descrisă ca regulată, neregulată, întreruptă sau neputând fi evaluată, putând fi şi măsurată în scop de cercetare, ca diametru maxim, minim sau în raport cu grosimea peretelui uterin. Pereţii uterini trebuie măsuraţi în plan sagital, perpendicular pe miometru, incluzând zona de joncţiune. Leziunile miometriale bine definite trebuie să fie raportate conform clasificării FIGO a fibroamelor uterine, măsurate trei diametre ortogonale, raportând de asemenea distanţele leziune - endometru, leziune - seroasă uterină. Penetrarea leziunii, măsurată în scop de cercetare, este definită de raportul dintre grosimea leziunii şi grosimea totală a peretelui uterin. Ecogenicitatea unei leziuni miometriale uniforme în raport cu miometrul înconjurător poate fi intens hipoecogenă (--), hipoecogenă (-), izoecogenă, hiperecogenă (+) şi intens hiperecogenă (++). Conturul unei leziuni poate fi hipo- sau hiperecogen, iar forma poate fi rotundă sau ovală, lobulată, neregulată. Conul de umbră periferic, intern sau în evantai poate fi slab, moderat sau intens. Leziunile miometriale chistice pot avea conţinut anecogen, slab ecogen, în sticlă mată sau mixt; măsurabile sau nu, microchisturile se pot grupa în agregate. Insulele miometriale hiperecogene pot fi regulate, neregulate sau slab definite. Leziunile slab definite sunt considerate localizate sau difuze dacă interesează <50%, respectiv ≥50% din miometru. Vascularizaţia normală a uterului cuprinde vasele arcuate vizibile la periferia miometrului, paralele cu seroasa uterină, şi vasele radiale ce străbat miometrul în sens perpendicular pe vasele arcuate. Scorul de vascularizaţie a leziunii(1-4) rezultă din aprecierea subiectiv-cantitativă a semnalului color pe examinarea Doppler; în scop de cercetare pot fi descrise numărul, dimensiunea, ramificarea, direcţia şi caracterul circumferenţial al vaselor. Patternul vascular al miometrului poate fi uniform sau neuniform, vasele translezionale reprezentând o formă particulară de vascularizaţie, cu direcţie perpendiculară pe cavitate sau seroasă. Caracteristicile ecografice ale adenomiozei sunt: îngroşarea asimetrică a pereţilor uterini, chisturi, insule hiperecogene, umbră acustică în evantai, linii şi spiculi ecogeni subendometriali, vase translezionale şi zonă de jocţiune neregulată sau întreruptă. Caracterele ecografice definitorii pentru fibroame sunt: forma rotundă, bine delimitată, cu ecogenicitate variabilă, toate tipurile de umbră şi vascularizaţie circumferenţială; ecogenicitatea mixtă apare frecvent post-degenerescenţă. Sarcoamele uterine apar ecografic ca tumori strict intramurale, unice şi mari, cu vascularizaţie anarhică, contur regulat/neregulat, conţinând arii anecogene de necroză(12).
Coroborând toate aceste studii, propunem următorul raport de examinare ecografică ginecologică, al cărui format electronic sperăm că va putea fi curând implementat în practica ecografică de specialitate(13).


Concluzii
Raportul de examinare ginecologică elaborat pe baza standardelor internaţionale actuale va contribui la creşterea acurateţei diagnostice a explorării şi la îmbunătăţirea predictibilităţii riscului diferitelor forme de patologie a sferei genitale.
Diferenţierea ecografică preoperatorie pe criterii standardizate a benignităţii este esenţială în cazul maselor tumorale ovariene, dar şi al formaţiunilor uterine ce pot beneficia de tehnici minim invazive de tipul laparoscopiei, embolizării selective a arterelor uterine sau ablaţiei histeroscopice. Reducerea variabilităţii intra- şi interobservator în evaluarea efectelor terapeutice şi a utilizării diferitelor tehnici imagistice, precum şi posibilitatea utilizării datelor diverselor studii în metaanalize se vor constitui, cu siguranţă, în efecte ale implementării unui consens în terminologie, definiţii şi măsurători ale elementelor anatomice şi formaţiunilor patologice genitale.
Bibliografie
1. Timmerman D, Valentin L, Bourne TH, Collins WP, Verrelst H, Vergote I, International Ovarian Tumor Analysis (IOTA) Group. Terms, definitions and measurements to describe the ultrasonographic features of adnexal tumors: a consensus opinion from the international ovarian tumor analysis (IOTA) group. Ultrasound Obstet Gynecol, 2000; 16:500 – 5.
2. Timmerman D, Testa AC, Bourne TH, Ferrazzi E, Ameye L, Konstantinovic ML, Van Calster B, Collins WP, Vergote I, Van Huffel S, Valentin L. Logistic regression model to distinguish between the benign and malignant adnexal mass before surgery: a multicenter study by the International Ovarian Tumor Analysis Group. J Clin Oncol, 2005; 23: 8794 – 801.
3. Timmerman D, Testa AC, Bourne T, Ameye L, Jurkovic D, Van Holsbeke C, Paladini D, Van Calster B, Vergote I, VanHuffel S, Valentin L. Simple ultrasound-based rules for the diagnosis of ovarian cancer. Ultrasound Obstet Gynecol, 2008;31: 681–90.
4. Timmerman D, Van Calster B, Testa AC, Guerriero S, Fischerova D, Lissoni AA, Van Holsbeke C, Fruscio R, Czekierdowski A, Jurkovic D, Savelli L, Vergote I, Bourne T,Van Huffel S, Valentin L. Ovarian cancer prediction in adnexal masses using ultrasound-based logistic regression models: a temporal and external validation study by the IOTA group. Ultrasound Obstet Gynecol, 2010; 36: 226–34.
5. Ameye L, Timmerman D, Valentin L, Paladini D, Zhang J, Van Holsbeke C, Lissoni AA, Savelli L, Veldman J, Testa AC, Amant F, Van Huffel S, Bourne T. Clinically oriented three-step strategy for assessment of adnexal pathology. Ultrasound Obstet Gynecol, 2012;40:582-91.
6. Hillaby K, Aslam N, Salim R, Lawrence A, Raju K, Jurkovic D. The value of detection of normal ovarian tissue (the ‘ovarian crescent sign’) in the differential diagnosis of adnexal masses. Ultrasound Obstet Gynecol 2004; 23: 63–67.
7. Van Holsbeke C, Van Belle V, Leone F.P.G, et al. Prospective external validation of the ‘ovarian crescent sign’ as a single ultrasound parameter to distinguish between benign and malignant adnexal pathology. Ultrasound Obstet Gynecol 2010; 36:81–87.
8. Leone FPG, Timmerman D, Bourne T, Valentin L, Epstein E, Goldstein SR, Marret H, Parsons AK, Gull B, Istre O, Sepulveda W, Ferrazzi E, Van den Bosch T. Terms, definitions and measurements to describe the sonographic features of the endometrium and intrauterine lesions: a consensus opinion from the international endometrial tumor analysis (IETA) group. Ultrasound Obstet Gynecol, 2010;35:103–12.
9. Leone FP, Lanzani C, Ferrazzi E. Use of strict sonohysterographic methods for preoperative assessment of submucous myomas. Fertil Steril, 2003;79: 998 – 1002.
10. Munro MG, Critchley HO, Broder MS, Fraser IS, FIGO Working Group on Menstrual Disorders. FIGO classification system (PALM-COEIN) for causes of abnormal uterine bleeding in nongravid women of reproductive age. Int J Gynaecol Obstet, 2011;113(1):3.
11. Dueholm M, Moller C, Rydbjerg S, et al. An ultrasound algorithm for identification of endometrial cancer, Ultrasound Obstet Gynecol, 2014;43(5):557-68.
12. Van Den Bosch T, Dueholm M, Leone F.P.G, Valentin L, Rasmussen C.K, Votino A, Van Schoubroeck D, Landolfo C, Installe A.J.F et al. Terms, definitions and measurements to describe sonographic features of myometrium and uterine masses: a consensus opinion from the Morphological Uterus Sonographic Assessment (MUSA) group Ultrasound Obstet Gynecol, 2015; 46:284–98.
13. Bohîlţea R.E., Teză de Doctorat. Proiect de Program Naţional Monitorizat pentru Diagnosticul Precoce al Cancerului de Endometru. Ed. Univ. „Carol Davila”, Bucureşti, 2015.
