Retinopatia de prematuritate
Premature retinopathy
Abstract
Background. Premature retinopathy (POR) is a multifactorial vasoproliferative disease of premature newborns, whose incidence increases with the decreasing of gestational age. Clinical studies, however, are not conclusive, and there is much controversy on this issue of global concern. Objective. Highlighting our clinic experience and conducting a systematic review of the literature data in order to report associations between risk factors and the incidence of POR in premature infants, and the outcomes depending on the severity of the disease. Methods. We analyzed a retrospective study of all infants admitted to the Neonatal Department of the University Emergency Hospital Bucharest during 1.01.2014-31.12.2014. Inclusion criteria for the study were VG < 34 weeks and diagnosis of retinopathy. Neonates with severe malformations and those who had died before the first ophthalmologic examination were excluded from the study. Results. The incidence of retinopathy of prematurity in this study was 14% (47/336). Significant risk factors were low gestational age at birth (< 32 weeks), low birth weight (<1.500 g), sepsis, oxygen therapy (mecanical ventilation >7 days), blood type, neonatal growth catch-up and frequent blood transfusions. Conclusions. Randomized clinical trials are long-term longitudinal necessary to establish standards for the use of oxygen therapy for these children, especially in order to prevent a debilitating diseases such as retinopathy of prematurity.Keywords
PORpremature retinopathyprematurityRezumat
Context. Retinopatia de prematuritate (ROP) este o afecţiune vasoproliferativă multifactorială a nou-născuţilor prematuri, a cărei incidenţă creşte odată cu scăderea vârstei de gestaţie. Studiile clinice din literatura de specialitate nu sunt însă concludente, existând numeroase controverse privind acest subiect de interes global. Obiectiv. Evidenţierea experienţei clinicii noastre şi efectuarea unei revizuiri sistematice a datelor din literatură în vederea raportării asocierii dintre factorii de risc şi incidenţa ROP la copiii prematuri, precum şi evoluţia în funcţie de severitatea bolii.Metode. Am analizat într-un studiu retrospectiv toţi nou-născuţii internaţi în Secţia de Neonatologie a Spitalului Universitar de Urgenţă Bucureşti în perioada 1.01.2014-31.12.2014. Criteriile de includere în studiu au fost VG <34 săptămâni şi diagnosticul de retinopatie. Nou-născuţii cu malformaţii severe şi cei care au decedat până la examenul oftalmologic au fost excluşi din studiu. Rezultate. Incidenţa retinopatiei de prematuritate în acest studiu a fost de 14% (47/336). Ca factori de risc semnificativi în etiologia acestei boli au fost identificaţi vârsta gestaţională mică la naştere (<32 săptămâni), greutatea mică la naştere (<1.500 g), sepsisul, terapia cu oxigen (IPPV), durata recuperării ponderale (>7 zile), grupa de sânge şi transfuziile de sânge frecvente. Concluzii. Studii clinice randomizate longitudinal pe termen lung sunt necesare în vederea stabilirii unor standarde de utilizare a oxigenoterapiei în cazul acestor copii şi mai ales în vederea prevenirii apariţiei unei boli atât de invalidante cum este retinopatia de prematuritate.
Cuvinte Cheie
ROPretinopatia de prematuritateprematurIntroducere
Retinopatia de prematuritate (ROP), cunoscută în trecut ca fibroplazie retrolenticulară, este o afecţiune vasoproliferativă multifactorială a nou-născuţilor prematuri, a cărei incidenţă creşte odată cu scăderea vârstei de gestaţie, reprezentând a doua cauză principală de orbire în copilărie, în Statele Unite, după cecitatea corticală(1). Conform datelor din literatură, aproximativ 65% din copiii cu greutate la naştere sub 1.250 g şi 80% din cei cu greutate sub 1.000 g vor dezvolta ROP în diferite stadii(2). Anual, 400 de copii rămân orbi din cauza acestei afecţiuni şi aproximativ 4.300 vor avea cicatrice retiniene şi deficite de vedere parţiale(3).
Factorii de risc asociaţi includ vârsta de gestaţie mică(4), greutatea mică la naştere(5), administrarea prelungită de oxigen(6), în special ventilaţia mecanică şi coexistenţa altor complicaţii perinatale, precum anemia sau hemoragia, ce cresc numărul de transfuzii, sepsisul, hemoragia intraventriculară şi bronhodisplazia pulmonară(7). Cea mai recentă asociere identificată este deficienţa creşterii, obiectivată prin întârzierea recuperării pierderii ponderale fiziologice şi niveluri scăzute ale IGF1 – factorul de creştere insulin-like sau somatomedina(8).
Oxigenul este probabil cel mai folosit „medicament” în perioada neonatală. În decursul timpului, ghidurile şi recomandările de utilizare a oxigenului s-au schimbat, de la o perioadă când utilizarea sa la prematuri era universală şi relativ liberală la o perioadă caracterizată de o reducere drastică a suplimentării cu oxigen, din cauza efectelor sale toxice, în special la nivelul retinei. În ultimii ani, prin înţelegerea mai bună a metabolismului oxigenului şi utilizării pe scară largă a pulsoximetrelor s-a ajuns la stabilirea unor limite de siguranţă pentru terapia cu oxigen şi reducerea toxicităţii acestuia(9). Scopul acestui studiu este de a evidenţia experienţa departamentului nostru în acest domeniu, precum şi cele mai recente date din literatură.
Material şi metodă
Am analizat într-un studiu retrospectiv toţi nou-născuţii prematuri (vârsta gestaţională <34 săptămâni de gestaţie) care au supravieţuit primei examinări şi care s-au născut în Clinica de Neonatologie a Spitalului Universitar de Urgenţă Bucureşti. Criteriile de includere au fost reprezentate de vârsta gestaţională mică, sub 34 de săptămâni, diagnosticul de retinopatie de prematuritate, stabilit în urma examenului oftalmologic, şi expunerea la oxigenoterapie mai mult de 7 zile(10). Copiii care au asociat malformaţii congenitale sau ereditare, precum şi cei decedaţi până la examenul oftalmologic nu au fost incluşi (n=31). Datele au fost obţinute din foile de observaţie ale nou-născuţilor şi au inclus informaţii despre vârsta gestaţională la naştere, sex, tipul de oxigenare utilizat, tratamentul administrat şi patologia asociată. Toţi nou-născuţii au fost examinaţi de acelaşi oftalmolog la intervale de 1-2 săptămâni, începând cu a 4-a săptămână postnatală, prin oftalmoscopie indirectă.
Retinopatia de prematuritate (ROP) a fost clasificată în funcţie de severitate (etapele 1-5), conform normelor stabilite de Comitetul Internaţional pentru Clasificarea ROP(11).
Toţi pacienţii diagnosticaţi cu ROP în stadiul III au fost trataţi cu laserterapie cu fotocoagulare, efectuată în decurs de 72 de ore de la detectarea acestei patologii. Examenele oftalmologice au fost iniţiate în a patra săptămână de viaţă şi s-au repetat săptămânal sau la două săptămâni până la remiterea completă a ROP după tratament.
Informaţiile au fost analizate cu ajutorul SPSS versiunea 19 şi Microsoft Excel. Am folosit analiza statistică descriptivă (medie, mediană, maxim, deviaţie standard) şi cross tabulation pentru verificarea frecvenţei ROP printre pacienţii prematuri.
Rezultate
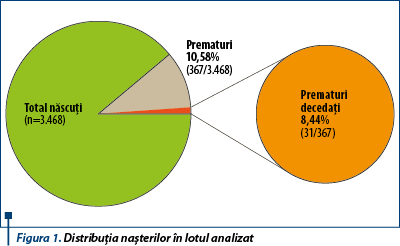
În perioada 1.01.2014 - 31.12.2014, în Clinica de Neonatologie a Spitalului Universitar de Urgenţă Bucureşti s-au născut 3.468 de copii, dintre care 367 au avut vârsta gestaţională sub 34 de săptămâni, iar rata mortalităţii în rândul prematurilor a fost de 8,44% (31/367) (figura 1).
Vârsta gestaţională medie a fost 32.1±1,72 săptămâni de gestaţie, dintre care 270 de nou-născuţi au avut vârsta gestaţională la naştere peste 32 de săptămâni şi 66 sub 32 de săptămâni de gestaţie (tabelul 1).

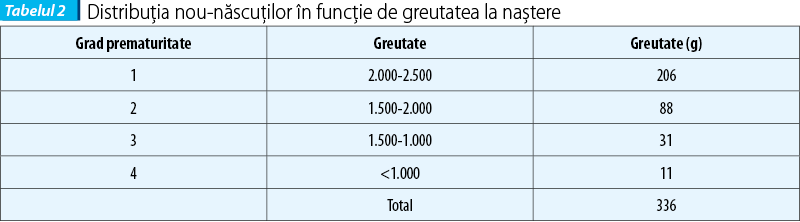
Greutatea medie la naştere a fost 1.754±108,83 g, variind în intervalul 700 şi 2.500 g (tabelul 2).
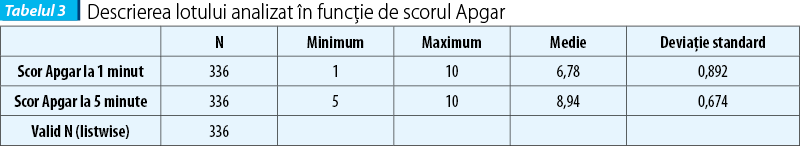
Scorul Apgar mediu la 1 şi la 5 minute a fost mai mic în cazul nou-născuţilor care au dezvoltat retinopatie în cursul evoluţiei, respectiv 6,78±0,673 pentru scorul Apgar la 1 minut şi 8,94±0,74 la 5 minute, spre deosebire de 7,94±0,123 la 1 minut şi 9,23±0,985 la 5 minute, în cazul prematurilor fără ROP (tabelul 3).
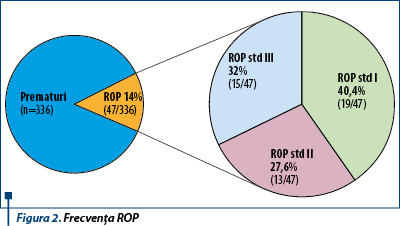
Dintre toţi nou-născuţii, 26% (87/336) au asociat mai mulţi factori de risc şi, ca urmare, au fost supuşi evaluării oftalmologice. În lotul analizat a fost evidenţiată o prevalenţă a retinopatiei de prematuritate de 14% (47/336), din care 40,4% (19/47) au prezentat ROP gradul I, 27,6% (13/47) ROP gradul II şi 32% (15/47) ROP gradul III. Nici unul dintre nou-născuţi nu a prezentat stadiile 4 şi 5. Nou-născuţii care au fost diagnosticaţi cu ROP gradul III au suferit tratament oftalmologic, cu laserterapie sau cu avastin (bevacizumab).
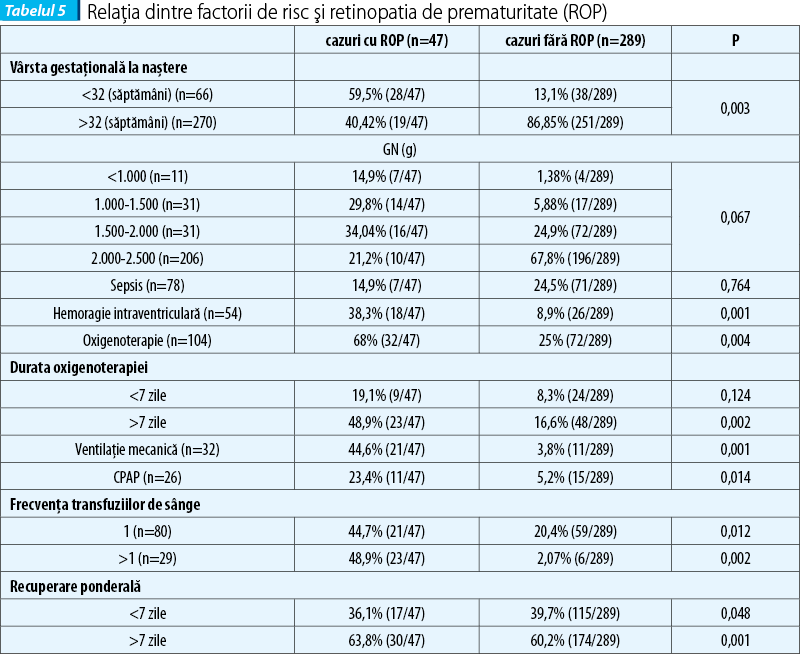
Relaţia dintre factorii de risc asociaţi nou-născuţilor cu retinopatie de prematuritate a fost evidenţiată în tabelul 5. O frecvenţă mai mare a vârstei gestaţionale mai mică de 32 de săptămâni a fost asociată acestor nou-născuţi, 59.5% (28/47), o frecvenţă mai mare a greutăţii sub 1.500 g, un procent mai mare a hemoragiei intraventriculare 38,3% (18/47) şi o frecvenţă mai mare a oxigenoterapiei prin ventilaţie mecanică 44,6% (21/47), spre deosebire de cei care nu au dezvoltat ROP în evoluţia lor.
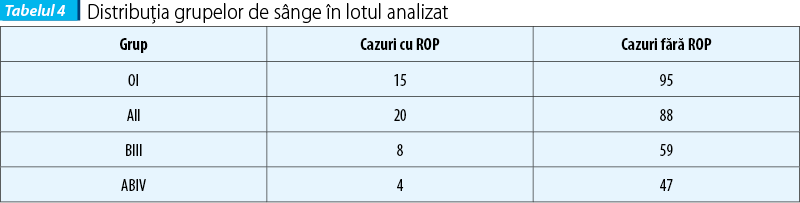
De asemenea, tabelul 4 evidenţiază faptul că grupa AII a fost mai frecventă în rândul prematurilor care au dezvoltat ROP spre deosebire de cei care nu au avut retinopatie asociată, unde grupa de sânge mai frecventă a fost OI.
Discuţii
Retinopatia de prematuritate reprezintă în continuare o complicaţie semnificativă a nou-născuţilor prematuri, în ciuda progreselor realizate în îngrijirea nou-născuţilor şi rămâne o cauză majoră de orbire în copilărie(3). O parte din gravitatea incidenţei se datorează îmbunătăţirii condiţiilor de îngrijire perinatală şi neonatală, ce au redus limita de viabilitate a unui nou-născut la 22-23 de săptămâni, în ţările cu unităţi de terapie intensivă neonatală de înaltă calitate(12).
Patogenia ROP include o fază iniţială caracterizată prin hiperoxie, care va conduce la încetinirea dezvoltării vasculare, şi o fază secundară, determinată de o creştere a nevoilor metabolice retiniene nesusţinute de vascularizaţia compromisă, fapt ce va conduce la o neovascularizaţie ce se extinde şi la nivelul corpului vitros(13,14).
Prevalenţa retinopatiei în acest studiu a fost de 14% (47/336), mai mare decât datele raportate în unele studii din literatura de specialitate, de 10,8% în Beijing(15), dar mai mică decât datele din alte studii, 34,3% Istanbul(16) sau 29,2% Singapore(17), iar mortalitatea a fost de 8,44% (31/367).
Este demonstrat faptul că incidenţa ROP este invers proporţională cu vârsta de gestaţie şi greutatea la naştere sau amândouă(18), iar factori asociaţi ce cresc riscul dezvoltării retinopatiei sunt consideraţi a fi: administrarea prelungită de oxigen(19), în special ventilaţia mecanică, coexistenţa altor complicaţii perinatale, precum anemia sau hemoragia, ce cresc numărul de transfuzii(20), sepsisul, hemoragia intraventriculară, bronhodisplazia pulmonară. Alţi factori de risc asociaţi sunt: sexul masculin, rasa albă, sarcina gemelară, transportul postnatal, deficienţă de vitamina E(21). Cea mai recentă asociere identificată este deficienţa creşterii, obiectivată prin întârzierea recuperării pierderii ponderale fiziologice(22) şi niveluri scăzute ale IGF1 - factorul de creştere insulin-like sau somatomedina(23).
Factorii de risc semnificativi în dezvoltarea retinopatiei de prematuritate evidenţiaţi în studiul nostru au fost reprezentaţi de o vârstă gestaţională sub 32 de săptămâni de gestaţie la naştere (59,5%; 28/47), spre deosebire de 13,1% (38/289), cât au asociat nou-născuţii fără ROP asociată. Hemoragia intraventriculară a fost, de asemenea, mai frecventă de 38,3% (18/47), spre deosebire de cei fără ROP, la fel şi frecvenţa transfuziilor de sânge, 48,9% (23/47), spre deosebire de 2,07% (6/289), rezultate evidenţiate şi în literatura de specialitate(24). Rezultatele sunt susţinute şi de datele din literatură care subliniază influenţa acestor factori în etiologia ROP(25,26).
Studii recente efectuate în perioada postnatală imediată au arătat că nou-născuţii ating o saturaţie în oxigen stabilă şi satisfăcătoare numai după câteva minute de la naştere(27). Timpul necesar pentru a atinge acest platou este invers proporţional cu vârsta de gestaţie. Ca o consecinţă, ghidurile medicale au recomandat suplimentarea cu oxigen, numai în prezenţa măsurării saturaţiei în oxigen. Cu toate acestea, cercetările au arătat că, la prematuri, menţinerea pe durate mai mari de timp a valorilor saturaţiei între 85% şi 89% conduce la o creştere a mortalităţii postnatale, în timp ce saturaţii între 90% şi 95% cresc riscul retinopatiei de prematuritate(28). Deşi fătul se dezvoltă într-un mediu hipoxic comparativ cu aerul atmosferic, şi presiunea parţială a oxigenului în sângele arterial fetal este de 20-30 mmHg, cantitatea de oxigen furnizată către ţesuturi nu diferă faţă de nou-născut sau faţă de adult, datorită prezenţei hemoglobinei fetale HbF, care are o afinitate mult mai mare pentru oxigen, ceea ce facilitează preluarea acestuia din placentă şi permite o saturaţie în oxigen crescută la o presiune parţială dată de oxigenul arterial. Situaţiile care generează hipoxie fetală, precum hipertensiunea maternă sau diabetul matern insulino-dependent, cresc stresul oxidativ al fătului, exprimat printre altele prin creşterea nivelului de eritropoietină în lichidul amniotic, eveniment asociat cu o mortalitate crescută(29).
În 2013, Asociaţia Americană de Pediatrie, în ghidurile sale de resuscitare, a emis recomandarea obţinerii unei saturaţii-ţintă de 60-65% la 1 minut, de 65-70% la 2 minute, de 70-75% la 3 minute, de 75-80% la 4 minute, de 80-85% la 5 minute şi de 85-95% la 10 minute(30). Aceste recomandări sunt în momentul de faţă considerate cele mai indicate pentru a menţine fracţia de oxigen (paO2) în limite sigure. În ceea ce priveşte prematurii, s-a demonstrat că administrarea de aer atmosferic cu presiune continuă pozitivă (un sistem CPAP cu 21% oxigen) duce la realizarea mai rapidă de saturaţii crescute de oxigen în primele minute după naştere(31). Odată ce nou-născutul a fost stabilizat în secţiile de terapie intensivă neonatală, menţinerea saturaţiilor de oxigen în limitele 91-95% până la 36 de săptămâni post-concepţionale reduce semnificativ mortalitatea şi dizabilităţile severe la supravieţuitori.
Concluzii
În ciuda faptului că studiul este limitat de numărul relativ mic de pacienţi, datele sugerează faptul că vârsta gestaţională mică, terapia cu oxigen cu durată mai mare de 7 zile, frecvenţa crescută a transfuziilor de sânge, grupa de sânge, hemoragia intraventriculară, precum şi o recuperare prelungită a greutăţii de la naştere sunt factori de risc în dezvoltarea ROP. Ca urmare, trebuie ţinut cont de aceşti factori de risc în monitorizarea nou-născuţilor prematuri. Iar screening-ul retinei la sugarii prematuri este important pentru a preveni dezvoltarea retinopatiei avansate.
Bibliografie
1. Steinkuller PG, Du L, Gilbert C, Foster A, Collins ML, Coats DK. Childhood blindness. J AAPOS. 1999;3(1):26–32.
2. Fielder AR, Shaw DE, Robinson J, et al. Natural history of retinopathy of prematurity: a prospective study.Eye. 1992;6 (Pt 3):233-42.
3. Screening examination of premature infants for retinopathy of prematurity. Ophtalmology, American Association for Pediatric Ophtalmology and Strabismus. Pediatrics 2006; 117(2):572-576.
4. Andrea Zin, Glen A. Gole, Retinopathy of Prematurity-Incidence Today, Clinics in Perinatology, Volume 40, Issue 2, June 2013, Pages 185-200, ISSN 0095-5108.
5. Jackie York et al. Arterial Oxygen Fluctuation and Retinopathy of Prematurity in Very-Low-Birth-Weight Infants; Journal of Perinatology (2004) 24, 82–87.
6. Ashton N, Cook C. Direct observation of the effect of oxygen on developing vessels: preliminary report. Br J Ophthalmol 1954; 38: 433–440.
7. Tolsma KW, Allred EN, Chen ML, et al. Neonatal bacteremia and retinopathy of prematurity: the ELGAN study. Arch Ophthalmol. Dec 2011;129(12):1555-63.
8. Pérez-Muñuzuri A, Fernández-Lorenzo JR, Couce-Pico ML, Blanco-Teijeiro MJ, Fraga-Bermúdez JM. Serum levels of IGF1 are a useful predictor of retinopathy of prematurity. Acta Paediatr. 2010 Apr;99(4):519-25.
9. Tin W, Hey E. The medical use of oxygen: a century of research in animals and humans.NeoReviews 2003. 4e340–e349.e349.
10. Shah VA, Yeo CL, Ling YL, Ho LY. Incidence, risk factors of retinopathy of prematurity among very low birth weight infants in Singapore. Ann Acad Med Singapore. 2005 Mar; 34(2):169-78.
11. The International Classification of Retinopathy of Prematurity revisited. International Committee for the Classification of Retinopathy of Prematurity Arch Ophthalmol. 2005 Jul; 123(7):991-9.
12. Blennow M, Ewald U, Fritz T, Holmgren PA, Jeppsson A et al. (2009) One-Year Survival of Extremely Preterm Infants After Active Perinatal Care in Sweden. J Am Med Assoc 301: 2225-2233.
13. Patz A, Eastham A, Higginbotham DH, Kleh T. Oxygen studies in retrolental fibroplasia. II. The production of the microscopic changes of retrolental fibroplasia in experimental animals. Am J Ophthalmol. 1953;36(11):1511–1522.
14. Patz A. The role of oxygen in retrolental fibroplasia. Trans Am Ophthalmol Soc. 1968;66:940 –985 în vitreous.
15. Chen Y, Li XX, Yin H, Gilbert C, Liang JH, Jiang YR, Zhao MW, Beijing ROP Survey Group Risk factors for retinopathy of prematurity in six neonatal intensive care units in Beijing, China.Br J Ophthalmol. 2008 Mar; 92(3):326-30.
16. Akçakaya AA et al. Screening for retinopathy of prematurity in a tertiary hospital in Istanbul: incidence and risk factors. J Pediatr Ophthalmol Strabismus. 2012 Jan-Feb;49(1):21-5.
17. Shah VA, Yeo CL, Ling YL, Ho LY. Incidence, risk factors of retinopathy of prematurity among very low birth weight infants in Singapore. Ann Acad Med Singapore. 2005 Mar; 34(2):169-78.
18. Brian A. Darlow et al. Prenatal Risk Factors for Severe Retinopathy of Prematurity Among Very Preterm Infants of the Australian and New Zealand Neonatal Network. PEDIATRICS Vol. 115 No. 4 April 1, 2005 pp. 990-996.
19. Brian W. Fleck, Neil McIntosh, Pathogenesis of retinopathy of prematurity and possible preventive strategies, Early Human Development, Volume 84, Issue 2, February 2008, Pages 83-88, ISSN 0378-3782.
20. Incidence of and risk factors for neonatal morbidity after active perinatal care: extremely preterm infants study in Sweden (EXPRESS) The EXPRESS Group. Acta Paediatrica. Volume 99, Issue 7, pages 978–992, July 2010.
21. Darlow BA, Hutchinson JL, Henderson-Smart DJ, Donoghue DA, Simpson JM, Evans NJ, Australian and New Zealand Neonatal Network. Prenatal risk factors for severe retinopathy of prematurity among very preterm infants of the Australian and New Zealand Neonatal Network. Pediatrics. 2005 Apr; 115(4):990-6.
22. Fortes JB, Barros CK, Lermann VL. Prevention of blindness due to retinopathy of prematurity at hospital de clinicas de porto alegre, Brazil: Incidence, risk factors, laser treatment and outcomes from 2002 to 2006. Acta medica Lituanica. 2006;13:130–6.
23. Smith LE. IGF-1 and retinopathy of prematurity in the preterm infant. Biol Neonate. 2005;88(3):237-44.
24. J Banerjee et al. Association Between Blood Transfusion and Development of Retinopathy of Prematurity - Systematic Review Of Literature and Meta-analysis. Arch Dis Child 2014;99:A184-A185.
25. Dammann O, Brinkhaus MJ, Bartels DB, Dördelmann M, Dressler F, Kerk J, Dörk T, Dammann CE Immaturity, perinatal inflammation, and retinopathy of prematurity: a multi-hit hypothesis. Early Hum Dev. 2009 May; 85(5):325-9.
26. Heckmann M. Pathogenesis of retinopathy of prematurity Ophthalmologe. 2008 Dec;105(12):1101-7. doi: 10.1007/s00347-008-1789-9.
27. Minghua L. Chen et al. High or Low Oxygen Saturation and Severe. Retinopathy of Prematurity: A Meta-analysis. Pediatrics Volume 125, Number 6, June 201032.
28. Saugstad OD. Oxygen and retinopathy of prematurity. J Perinatol. 2006 May;26 Suppl 1:S46-50; discussion S63-4.
29. Y Kandasamy, P Kumar and L Hartley. The effect of erythropoietin on the severity of retinopathy of prematurity. Eye 28, 814-818 (July 2014).
30. Policy Statement: Screening Examination of Premature Infants for Retinopathy of Prematurity. American academy of pediatrics section on ophthalmology, american academy of ophthalmology, american association for pediatric ophthalmology and strabismus, and american association of certified orthoptists. Pediatrics 2013; 131:1 189-195.
31. Dawson JA et al. Oxygen saturation and heart rate during delivery room resuscitation of infants <30 weeks gestation with air or 100% oxygen. Arch. Dis. Child. Fetal Neonatal Ed. 2009; 94(2):F87-F91.

