SINTEZE
Obezitatea la copil. Rolul antibioticelor și al infecţiilor
Obesity in children. The role of antibiotics and infectious diseases
Abstract
Obesity and overweight in children, issues becoming more common in recent decades, are some of the biggest health challenges in the paediatric population. The action for a long time, in childhood, of the various risk factors can cause the development of childhood obesity. Recent advances in scientific research have revealed factors mediators between diet, energy metabolism of the host and obese phenotype - namely to suggest that indigenous gut microbiota (microbial flora of the gut) is not only influenced by diet, but plays a causative role in the development of obesity. Obese people have significant differences in the composition of the intestinal microbial flora compared to normal weight subjects, namely it has been observed that obesity is associated with an increase of bacteria in the Firmicutes phylum of bacteria and a decrease of the Bacteroidetes. In the last decade, risk factors of obesity less common as the use of antibiotics and infections in infancy, but also the inflammatory nature of obesity are widely studied and known issues. One of the unexpected effects of antibiotics has been their ability to favourably influence the growth potential. This phenomenon was observed for the first time in animals (1950), when subtherapeutic doses of antibiotics have been widely used as growth factors for farmed animals. Experimental models in animals were performed and an increase of the fatty tissue mass was observed, associated with the use of antibiotics; the assumption was that this is due to changes in the composition of the intestinal microbial flora. Epidemiological studies have provided evidence indicating that early (even prenatal) or repeated later in childhood exposure to antibiotics is associated with an increased risk of excess weight. The results of some studies have shown that antibiotics at the age of six months or repeatedly during childhood has a greater effect on increasing the body weight and height in healthy children aged 24 months and usually more pronounced in boys. In the last decades it has been reported a number of adipogenic pathogens, including human and non-human viruses, bacteria and micro-organisms of the intestinal flora. Studies are needed still to clarify whether the antibiotics or the infections for which antibiotics were prescribed, or these factors together play a causative role in the development of obesity in children. Childhood obesity can have serious health consequences for the child and the future adult (ex.: type 2 diabetes, cardiovascular diseases, cancer etc.), which is why it is necessary in the public health policies establishing a strategy to prevent and control infections and the proper use of antibiotics during childhood.Keywords
obesityintestinal microbiotaantibioticsinfectionRezumat
Obezitatea și supraponderea la copil, aspecte din ce în ce mai des întâlnite în ultimele decenii, reprezintă unele dintre cele mai mari provocări de sănătate în populația pediatrică. Acțiunea pe o perioadă îndelungată, în copilărie, a diverșilor factori de risc poate determina dezvoltarea obezității infantile. Descoperirile recente în cercetarea științifică au relevat factori mediatori între dietă, metabolismul energetic al gazdei și fenotipul obez - și anume, s-a sugerat faptul că microbiota intestinală indigenă (flora microbiană intestinală) nu numai că este influențată de dietă, dar joacă un rol cauzal important în dezvoltarea obezității. Persoanele obeze prezintă diferențe semnificative în compoziția florei microbiene intestinale comparativ cu subiecții normoponderali, și anume s-a observat că obezitatea este asociată cu o creștere a germenilor din încrengătura de bacterii Firmicutes și o scădere a celor din Bacteroidetes. În ultima decadă, factori de risc ai obezității mai puțin obișnuiți, ca utilizarea antibioticelor și infecțiile în prima copilărie, precum și caracterul inflamator al obezității sunt aspecte larg studiate și recunoscute. Unul dintre efectele neașteptate ale antibioticelor a fost capacitatea lor de a influența favorabil potențialul de creștere. Fenomenul a fost observat pentru prima dată la animale (1950), când s-au utilizat pe scară largă doze subterapeutice de antibiotice, ca factori de dezvoltare pentru animalele de crescătorie. Au fost realizate modele experimentale la animale și s-a observat o creștere a masei țesutului adipos, asociată cu utilizarea antibioticelor, presupunându-se că aceasta se datorează unor modificări ale compoziției florei microbiene intestinale. Studii epidemiologice au furnizat dovezi care indică faptul că expunerea la antibiotice, timpurie (chiar în perioada prenatală) sau repetată mai târziu în copilărie, este asociată cu un risc crescut al excesului în greutate. Rezultatele unor studii au arătat că administrarea de antibiotice la vârsta de 6 luni sau în mod repetat în timpul copilăriei are un efect mai mare asupra creșterii masei corporale și a înălțimii la copiii sănătoși cu vârsta de 24 de luni și, de obicei, mai pronunțat la băieți. În ultimele decenii, au fost raportați o serie de agenți patogeni adipogeni, incluzând virusuri umane și non-umane, bacterii și microorganisme din flora intestinală. Sunt necesare studii, în continuare, pentru a clarifica dacă antibioticele sau infecțiile pentru care au fost prescrise antibioticele, sau împreună acești factori, joacă un rol cauzal în dezvoltarea obezității la copil. Obezitatea infantilă poate avea consecințe grave de sănătate atât pentru copil, cât și pentru viitorul adult (ex.: diabet zaharat de tip 2, boli cardiovasculare, cancer etc.), motiv pentru care se impun, în cadrul politicilor din domeniul sănătății publice, stabilirea unei strategii de prevenire și control al infecțiilor și o utilizare corectă a antibioticelor în timpul copilăriei.Cuvinte Cheie
obezitatemicrobiota intestinalăantibioticeinfecțiiIntroducere
În ultima decadă a acestui secol, mai multe studii au remarcat o creștere la nivel mondial a persoanelor supraponderale, acest aspect fiind considerat de Organizația Mondială a Sănătății (OMS) o adevărată „epidemie“.Obezitatea este o stare patologică tot mai răspândită în întreaga lume(1); este un subiect important de cercetare, fiind asociată cu boli cardiovasculare, diabet de tip 2 și cancer – în special tumori ale organelor digestive și neoplazii legate de activitatea hormonală la femei(2,3). Copiii supraponderali sau obezi sunt expuși unui risc ridicat de a deveni adulți obezi(4).
Excesul de greutate și obezitatea sunt ereditare, în cea mai mare parte, atât din cauza predispoziției genetice, cât și a trăsăturilor comportamentale învățate. Cu toate acestea, factorii ereditari nu reușesc să explice creșterea masivă a prevalenței obezității în rândul populațiilor de pe tot globul. Explicația simplă a obezității constă în aportul excesiv de energie, în comparație cu consumul scăzut. „Epidemia“ de obezitate poate fi explicată și prin modificări legate de stilul de viață care s-au produs în ultimele decenii: modul de viață din ce în ce mai sedentar, combinat cu dieta bogată în grăsimi și carbohidrați, dar săracă în fibre.
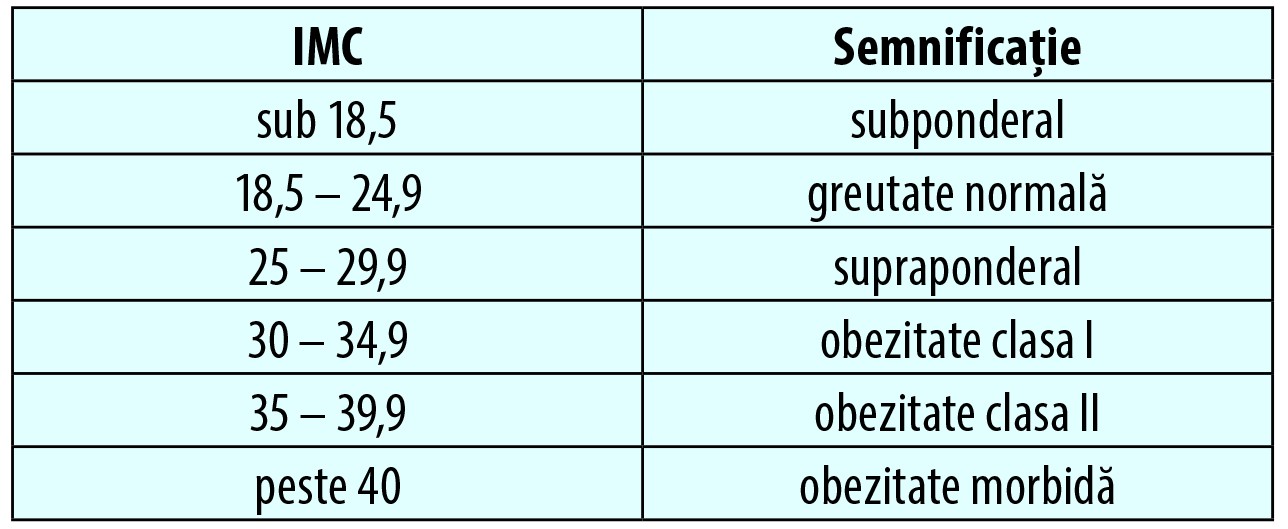
Putem cataloga un copil ca fiind obez atunci când greutatea sa este cu mult peste cea normală pentru vârsta și înălțimea lui. Greutatea normală a unei persoane, raportată la înălțimea acesteia, se măsoară cu ajutorul indicelui de masă corporală (IMC). IMC se calculează împărțind greutatea exprimată în kg (m) la înălțimea exprimată în metri la pătrat (h2); IMC = m / (h2). Semnificația valorilor IMC sunt redate în tabelul de mai jos(5).
IMC Semnificație
sub 18,5 subponderal
18,5 – 24,9 greutate normală
25 – 29,9 supraponderal
30 – 34,9 obezitate clasa I
35 – 39,9 obezitate clasa II
peste 40 obezitate morbidă
În SUA, obezitatea este cea mai răspândită tulburare de nutriție în rândul copiilor și al adolescenților. Astfel, aproximativ 21-24% dintre copiii și adolescenții americani sunt supraponderali, iar 16-18% dintre aceștia sunt obezi. Prevalența obezității a crescut semnificativ în ultimii ani, acest aspect devenind o problemă importantă de sănătate publică pe plan mondial, în special în țările dezvoltate. Astfel, în SUA, NHANES (The National Health and Nutrition Examination Survey) menționează faptul că prevalența obezității este în creștere la toate grupele de vârstă, precum și la ambele sexe. Conform unui alt raport recent din Statele Unite ale Americii, mai mult de 1 din 6 copii și tineri cu vârste cuprinse între 2 și 19 ani sunt obezi și mai mult de 1 din 3 sunt supraponderali. Copiii supraponderali și cei obezi sunt la un risc ridicat de a deveni adulți obezi(6,7,8,9,10).
Factorii de risc ai obezității
Obezitatea la copii este o tulburare complexă. Acțiunea pe o perioadă îndelungată, în copilărie, a diverșilor factori de risc (ex.: durata somnului la copil, indicii de masă corporală a părinților, practicile de hrănire restrictive parentale) poate determina dezvoltarea obezității infantile.Cei mai importanți factori de risc sunt reprezentați de mediu, care poate afecta capacitatea persoanelor de a face alegeri sănătoase, factorii genetici, metabolismul, stilul de viață și obiceiurile alimentare, acești factori având un rol important în dezvoltarea obezității.
În ultima decadă, factori de risc ai obezității mai puțin obișnuiți, ca utilizarea antibioticelor și infecțiile în prima copilărie, precum și caracterul inflamator al obezității sunt aspecte larg studiate și recunoscute(6,7,8,9,10).
Descoperirile recente în cercetarea științifică au relevat factori mediatori între dietă, metabolismul energetic al gazdei și fenotipul obez - și anume s-a sugerat că microbiota intestinală indigenă (flora microbiană intestinală) nu numai că este influențată de dietă, dar joacă un rol cauzal important în dezvoltarea obezității(11).
Rolul microbiotei intestinale în obezitate
La nivel intestinal, flora microbiană conține până la 10¹² microorganisme/ml. Majoritatea microorganismelor aparțin încrengăturilor Firmicutes, Bacteroidetes, Actinobacteria, și Proteobacteria (aproximativ 93%), iar un număr relativ mic de microorganisme face parte din genurile Fusobacteria și Verrucomicrobia. Germenii cel mai frecvent asociați cu obezitatea sunt cei care aparțin încrengăturilor Firmicutes și Bacteroidetes.Firmicutes (în limba latină: firmus = puternic și cutis = piele, referindu-se la peretele celular) reprezintă o încrengătură de bacterii care majoritatea aparțin, prin structura peretelui celular, grupului de bacterii Gram-pozitive. Cele mai frecvente bacterii din această încrengătură aparțin genurilor Clostridium (germeni anaerobi) și Bacillus (germeni aerobi)(12).
Încrengătura Bacteroidetes este alcătuită din trei clase mari de bacterii Gram-negative, care nu formează spori, sunt anaerobe sau aerobe și au forma de bacili, fiind întâlnite pe scară largă în mediul înconjurător, inclusiv în sol, aluviuni și apă de mare, precum și în intestine și pe pielea animalelor(13).
Cercetări recente au relevat o perspectivă cu totul nouă în obezitate, sugerând legătura dintre microbiota intestinală și creșterea în greutate(1). Persoanele obeze prezintă diferențe semnificative în compoziția florei microbiene intestinale, comparativ cu subiecții normoponderali. Aceste modificări ale microbiotei intestinale precedă manifestarea clinică a excesului de greutate. Datele experimentale sugerează un rol cauzal important al microbiotei intestinale în dezvoltarea obezității și a tulburărilor metabolice asociate, precum diabetul și bolile cardiovasculare.
Asocierea între componența microbiotei intestinale și obezitate a fost demonstrată prin studii care arată diferențe în ceea ce privește compoziția microbiotei intestinale la oamenii obezi și cei slabi. Obezitatea este asociată cu o creștere masivă a germenilor din încrengătura Firmicutes și cu o scădere a celor din încrengătura Bacteroidetes. Aceste modificări ale microbiotei intestinale pot fi atribuite, cel puțin parțial, dietei, deoarece studiile realizate folosind modele experimentale au demonstrat că animalele hrănite cu o dietă bogată în grăsimi nu afișează numai creșterea excesivă în greutate, dar prezintă o creștere la nivelul intestinului a germenilor din încrengătura Firmicutes și o scădere a celor din încrengătura Bacteroidetes asemănătoare cu modificările observate la oamenii obezi. Pe de altă parte, pierderea în greutate care rezultă dintr-o dietă alcătuită din alimente cu mai puține calorii este însoțită de o schimbare a compoziției microbiotei intestinale, care se aseamănă cu cea a persoanelor slabe, și anume o scădere a microorganismelor din încrengătura Firmicutes și o creștere a celor din încrengătura Bacteroidetes(14,15,16).
Efectele modificării microbiotei intestinale asupra inflamației
Schimbarea microbiotei intestinale duce la inflamație cronică, prin creșterea lipopolizaharidelor (LPZ) plasmatice și, implicit, la obezitate(15). Așa cum s-a amintit mai sus, acizii grași din dieta bogată în grăsimi favorizează creșterea germenilor din încrengătura Firmicutes, reducând în același timp germenii din încrengătura Bacteroidetes(14,15). Această modificare bacteriană reduce producția endogenă de GLP-2 (Glucagon-like peptide 2). GLP-2 este o peptidă intestinală care îmbunătățește joncțiunile strânse ale celulelor (sisteme de atașare între celule) și previne intrarea în plasmă a LPZ(17). Astfel, scăderea GLP-2, ca urmare a modificării compoziției bacteriene intestinale, va determina o creștere a permeabilității peretelui intestinal și, totodată, o creștere a concentrației plasmatice de LPZ(18,19). Creșterea LPZ plasmatice determină activarea TLR4 (Toll-like receptor) și regularizarea exprimării de citokine proinflamatorii(20). Creșterea producției de citokine proinflamatorii va declanșa un răspuns inflamator, care duce în final la creșterea în greutate, obezitatea fiind considerată o boală inflamatorie cronică(21).Efectele administrării antibioticelor. Modele experimentale la animale
Unul dintre efectele neașteptate ale antibioticelor a fost capacitatea lor de a influența favorabil potențialul de creștere. Această constatare a fost observată pentru prima dată la animale, încă din anii 1950, efectul fiind mai pronunțat în cazul utilizării antibioticelor cu spectru larg și atenuat atunci când animalele sunt crescute în condiții sanitare veterinare(22). Alte studii au utilizat pe scară largă doze subterapeutice de antibiotice, ca factori de dezvoltare pentru animalele de crescătorie(23).Antibioticele cresc masa de țesut adipos la șoareci, presupunându-se că se datorează unor modificări ale compoziției florei microbiene intestinale. Prin aceste modele experimentale pe șoarece, s-a demonstrat că efectul antibioticelor a fost asociat și cu modificări în expresia genelor microbiene, care contribuie la transformarea carbohidraților în acizi grași cu lanț scurt. Astfel, acumularea energiei în colon este mai eficientă prin scăderea pierderilor de energie prin scaune(24,25). De menționat faptul că într-un studiu mai recent a fost raportată o creștere mai pronunțată a masei corporale, în urma expunerii la antibiotice, la șoarecii masculi decât la femele(23). Un mecanism similar, precum asocierea între creșterea masei corporale și utilizarea de antibiotice cu schimbarea microbiotei intestinale, ar putea fi adevărat și la om.
Efectele utilizării antibioticelor la om
Rolul esențial al antibioticelor în îmbunătățirea sănătății umane este de necontestat, antibioterapia fiind adesea o intervenție necesară pentru salvarea vieții, în special la sugarii și copiii mici care prezintă o infecție bacteriană. Conform recomandărilor actuale, nou-născuții trebuie tratați empiric cu antibiotice, pe baza simptomelor și a semnelor nespecifice de infecție, sau în situațiile în care riscul de infectare este mare, ca de exemplu în cazul corioamniotitei sau al colonizării materne cu streptococ beta-hemolitic de grup B(26,27). Însă utilizarea tot mai extinsă a antibioticelor a relevat consecințe nedorite și neașteptate, în afară de efectul dezastruos al emergenței rezistenței antibacteriene(28).Dovezi empirice au sugerat că antibioticele afectează, de asemenea, creșterea în greutate a oamenilor. Încă din 1955, Haight și Pierce(29) au raportat faptul că, într-un studiu clinic randomizat al recruților Marinei, o cură de antibiotice de 7 săptămâni a dus la o creștere în greutate semnificativ mai mare în grupul tratat, comparativ cu grupul placebo.
Expunerea la antibiotice exercită un impact devastator asupra florei microbiene intestinale. Studii epidemiologice au furnizat dovezi care arată că expunerea la antibiotice, timpurie (chiar în perioada prenatală) sau repetată mai târziu în copilarie, este asociată cu un risc crescut al excesului în greutate(30), dar rolul cauzal al acestei expuneri în dezvoltarea obezității nu este foarte clar. Cu toate acestea, datele obținute în cadrul studiilor efectuate pe modele experimentale la animale indică faptul că schimbările induse de antibiotice în microbiota intestinală influențează metabolismul gazdei și duc la acumularea de grăsime. Perturbarea microbiotei intestinale cauzată de expunerea la antibiotice în perioada perinatală pare să programeze gazda la un fenotip metabolic cu predispoziție la obezitate, fenotip care persistă și după ce antibioticele au fost întrerupte și microbiota intestinală a revenit la normal. Aceste observații pot avea implicații serioase în patologia clinică, dat fiind că un număr substanțial de sugari sunt supuși unui tratament cu antibiotice fie indirect - prin intermediul mamei în timpul nașterii, fie direct - în perioada neonatală. Semnificația clinică a acestor expuneri rămâne încă necunoscută.
Mai mulți cercetători au susținut faptul că utilizarea antibioticelor în copilărie poate constitui un risc pentru obezitatea de la această vârstă. În cazul în care există o relație de cauzalitate, acest lucru ar avea implicații importante în asistența medicală de prevenire a obezității.
Astfel, un studiu a urmărit asocierea între utilizarea de antibiotice în timpul primilor 2 ani de viață și dezvoltarea masei corporale de-a lungul primilor 7 ani de viață(31). Concluziile acestui studiu au arătat că utilizarea antibioticelor în primele 6 luni de viață a fost asociată cu o creștere consistentă a masei corporale de la 10 la 38 de luni. Însă utilizarea antibioticelor după 6 luni (între 6 și 23 de luni) nu a mai fost asociată cu o creștere consistentă a masei corporale a copiilor, deși s-ar putea înregistra anumite consecințe asupra sănătății populației, dar pentru aceste riscuri sunt necesare studii pe perioade mai lungi de viață.
Antibioticele au efecte directe intestinale, iar legătura dintre alterarea microbiotei intestinale și modificări ale metabolismului uman este fenomenul tot mai susținut de către cercetători, microbiota intestinală la sugari putând fi foarte ușor perturbată(32-34).
Alte câteva studii recente realizate la copii au demonstrat că expunerea la antibiotice, în special antibiotice cu spectru larg, în primele luni de viață promovează creșterea în greutate și crește riscul de obezitate(35-39). Azad MB și col.(35) au remarcat faptul că expunerea la antibiotice a copilului mic este asociată cu un risc crescut al creșterii adipozității totale și centrale în perioada pre-adolescenței și numai în rândul băieților.
În plus, expunerea timpurie la antibiotice poate afecta și creșterea în înălțime. Mai multe studii efectuate la copiii cu malnutriție severă sau infecții cronice, cum ar fi HIV, au arătat că atât creșterea în greutate, cât și o creștere în înălțime s-au îmbunătățit prin administrarea de antibiotice(40-42). Cu toate acestea, efectul expunerii timpurii la antibiotice asupra înălțimii la copiii sănătoși, bine hrăniți, nu a fost elucidat. De asemenea, nu s-a clarificat nici dacă aceste efecte sunt dependente de tipul de antibiotic sau de perioada de expunere.
Un studiu realizat în Finlanda(43) a avut ca scop evaluarea impactului administrării de antibiotice în timpul copilăriei asupra greutății și înălțimii la copiii sănătoși. De asemenea, s-au urmărit potențialele diferențe între efectele obținute la: i) administrarea variatelor tipuri de antibiotice; ii) administrarea timpurie vs. administrarea tardivă a antibioticelor; iii) o singură expunere vs. expuneri repetate la antibiotice. Rezultatele obținute au arătat că expunerea la antibiotice la vârsta de 6 luni sau în mod repetat în timpul copilăriei are un efect tot mai mare asupra creșterii masei corporale și a înălțimii la copiii sănătoși cu vârsta de 24 de luni. În general, băieții sugari au fost expuși la antibiotice, în mod semnificativ, mai devreme și mai frecvent decât fetele, iar efectul antibioticelor de promovare a creșterii a fost, de asemenea, mai pronunțat la băieți. S-au observat variații între diferite tipuri de antibiotice, cele mai evidente efecte asupra IMC fiind în cazul administrării de macrolide la orice vârstă (≥ 24 luni). Spre deosebire de amoxicilină și cefalosporine, care sunt eliminate prin rinichi și, cel mai probabil, sunt pentru puțin timp în contact direct cu microbiota colonului, macrolidele sunt excretate în bilă și participă la ciclul enterohepatic, ceea ce poate explica această diferență specifică față de alte antibiotice. În aceeași ordine de idei, Bailey și col.(36) au observat o diferență între efectele antibioticelor cu spectru restrâns (peniciline) față de antibioticele cu spectru larg (macrolide).
Antibioticele sau infecțiile au rol cauzal în dezvoltarea obezității la copil?
Rezultatele mai multor studii amintite mai sus susțin faptul că antibioticele utilizate pentru tratarea infecțiilor la sugari au fost asociate cu creșterea în greutate. Cele mai multe administrări de antibiotice din aceste studii au fost direcționate împotriva infecțiilor tractului respirator, urechilor, pielii și tractului urinar.De obicei, o boală infecțioasă în copilărie poate favoriza dezvoltarea unor boli cronice, cum ar fi astmul, bolile alergice, diabetul zaharat de tip I și boala inflamatorie a intestinului(44,45,46).
Nu este însă clar care dintre acești factori (antibioticele, sau infecțiile pentru care au fost prescrise antibioticele, sau împreună) joacă un rol cauzal în dezvoltarea obezității la copil.
Atât infecțiile, cât și antibioticele au potențialul de a schimba flora microbiană intestinală, care la rândul ei ar putea avea un impact asupra sistemului imunitar și a reglării metabolismului.
Infecția, ca factor cauzal neobișnuit al obezității, este din ce în ce mai mult în atenția cercetătorilor, impunându-se necesitatea evaluării contribuției agenților patogeni, până în prezent necunoscută, în etiologia obezității umane și, eventual, în găsirea soluțiilor pentru prevenirea sau tratarea originilor infecțioase ale obezității. Acest concept relativ nou a fost numit și “Infectobesity” (obezitatea de origine infecțioasă)(47,48,49).
Astfel, De-Kun Li și col.(47) au examinat separat efectele infecției și cele ale utilizării de antibiotice. În acest scop au comparat utilizatorii de antibiotice, pe de o parte, cu cei care au coduri similare de diagnostic de infecție, dar care nu au folosit antibiotice, pe de altă parte. Conform acestui studiu, copiii diagnosticați cu o infecție în timpul primului an de viață, dar care nu au primit antibiotice au avut 25% mai multe șanse de a deveni obezi, comparativ cu lotul-martor fără infecții. Deși nu exclud un efect potențial al antibioticelor (când acestea sunt utilizate în absența infecției) asupra compoziției microbiotei intestinale și, implicit, un risc pentru obezitate, autorii sugerează că nu a existat niciun risc crescut pentru obezitate asociată cu utilizarea de antibiotice pentru tratamentul infecțiilor comune, în timpul primului an, în comparație cu sugarii cu infecții netratate. Concluzia acestui studiu este că infecțiile netratate în copilărie pot fi asociate cu obezitatea și în mod imperios se impune instituirea de măsuri pentru reducerea infecțiilor în copilărie, în scopul prevenirii obezității infantile.
În ultimele două decenii, au fost raportați 10 agenți patogeni adipogeni(48), incluzând virusuri umane și non-umane, bacterii și flora intestinală, precum și agenții scrapiei (o boală a oilor care afectează sistemul nervos central, boală caracterizată printr-o lipsă de coordonare și cauzată de agenți „viruslike” – prionii = agenți infecțioși de natură proteică, lipsiți de orice tip de acid nucleic, care produc un grup de boli neurodegenerative transmisibile ale animalelor și omului).
V. van Ginneken și col. au raportat în 2008 faptul că patru virusuri pot determina obezitatea („infectobesity”) pe modele animale (pui, șoareci, oi, capre, câini, șobolani și hamsteri), dar nu pot infecta oamenii(49).
Însă, mai înainte, în 2002, Dhurandhar și col.(50) au demonstrat, pe modele experimentale la animale infectate (pui, șoareci și maimuțe), că un adenovirus uman, adenovirusul 36 (Ad-36), poate induce adipozitate viscerală, cu creșterea în greutate și scăderea colesterolului și a trigliceridelor serice. Pentru stabilirea rolului Ad-36 în obezitatea la om au fost studiate mecanismele genetice și moleculare induse de Ad-36. S-a arătat că Ad-36 induce replicarea, diferențierea și acumularea de lipide în celulele 3T3-L1 (o linie de celule derivate din celulele 3T3 de la șoarece, utilizate în cercetarea biologică cu privire la țesutul adipos) și preadipocitele umane primare. Cercetătorii au identificat că gena E4 orf-1 a adenovirusului Ad-36 este necesară și suficientă pentru a induce un efect adipogen in vitro. Ad-36 crește absorbția in vitro a glucozei de către țesutul adipos uman sau celulele musculare scheletice primare. În prezent se testează ipoteza că adipogeneza indusă de Ad-36 contribuie la efectul de sensibilizare la insulină.
Un alt studiu(51) arată că 5 subtipuri de adenovirus uman, Ad-5, AD-9, Ad-31, Ad-36 și Ad-37, și un adenovirus non-uman, SMAM1, sunt legate de creșterea adipozității in vitro sau in vivo. Adenovirusul Ad-36 adipogen, cel mai studiat în mai multe țări, este corelat cu o creștere a supraponderabilității/obezității la oameni. Corelația este mai consistentă la copii, dar unele studii au fost negative atât la copii, cât și la adulți.
Goodson J.M. și col.(52) au studiat rolul posibil al bacteriilor orale în dezvoltarea obezității. Ei au detectat, prin metode moleculare, populațiile de bacterii salivare de la 313 femei supraponderale, comparativ cu un lot-martor de persoane sănătoase. Rezultatele acestui studiu sugerează faptul că compoziția bacteriilor salivare se schimbă la femeile supraponderale. Astfel, analiza compoziției microbiologice salivare a arătat că 98,4% dintre femeile supraponderale ar putea fi identificate prin prezența unei singure specii bacteriene (Selenomonas noxia – bacili Gram-negativi anaerobi, izolați din șanțul gingival), la niveluri mai mari de 1,05% din totalul de bacterii salivare. Pentru a studia posibilitatea implicării bacteriilor orale în dezvoltarea obezității sunt necesare cercetări ulterioare.
În 2015, Dhurandhar și col.(53) fac o analiză a studiilor publicate în literatura de specialitate (343 de studii în perioada ianuarie 1980 - iulie 2014) care examinează asocierile între infecții și creșterea IMC la om, precum și răspunsurile diferențiate ale persoanelor supraponderale și obeze la infecții. Concluziile analizei acestor studii au indicat faptul că infecția virală cu adenovirus uman Ad-36 și eradicarea Helicobacter pylori prin antibioterapie au fost urmate de creșterea în greutate. De asemenea, s-a observat că infecțiile pot influența IMC și, totodată, starea IMC poate influența răspunsul la anumite infecții, precum și la măsurile de prevenire și tratament.
Determinarea rolului antibioticelor/infecțiilor în etiologia obezității rămâne un domeniu important de investigare în continuare.
Importanța prevenirii obezității infantile
Obezitatea infantilă poate avea consecințe grave de sănătate. De exemplu, un risc timpuriu pentru: o mare parte din morbiditatea și mortalitatea la adulți(54) și mortalitatea în copilărie(55,56), diabetul zaharat de tip 2(57,58), hipertensiunea arterială și hiperlipidemia(59,60), bolile cardiovasculare(60-63), astmul și apneea în somn(64,65), reducerea stimei de sine(66), stresul psihologic și social(67,68).Obezitatea are un efect sigur, dar care nu a fost încă definit cu precizie, asupra răspunsului imun, ceea ce duce la susceptibilitatea la infecții. Astfel, persoanele supraponderale sau obeze sunt mai predispuse decât persoanele normoponderale la infecții postoperatorii și alte infecții nozocomiale, la gripa H1N1 și boli periodontale(53,69). Infecțiile sunt mai severe la persoanele cu IMC mai mare, iar răspunsul la măsurile de prevenire și tratament este mai redus, fiind necesare doze mai mari de antibiotice și cure mai prelungite pentru eradicarea infecțiilor la acești pacienți.
Prevenirea obezității dezvoltate ca urmare a antibioticelor și infecțiilor
Supraponderea/obezitatea din copilărie poate avea urmări la maturitate, care vor fi dificil de tratat și pe termen lung(70). De aceea se consideră că măsurile de prevenire a obezității infantile epidemice sunt cruciale pentru îmbunătățirea sănătății publice pe plan mondial(71).
Eforturile depuse pentru prevenirea obezității infantile trebuie să ia în considerare factorii de risc, a căror identificare este esențială pentru a ajuta la reducerea acestui fenomen patologic.
Așa cum am amintit mai sus, mai multe studii susțin asocierea între obezitatea infantilă și administrarea repetată a antibioticelor cu spectru larg la copiii cu vârsta cuprinsă între 0 și 23 de luni. De aceea, reducerea expunerii la antibiotice în perioada perinatală sau în copilăria timpurie poate constitui un mijloc de combatere a epidemiei de obezitate. Utilizarea prudentă a antibioticelor este esențială nu numai pentru a reduce propagarea bacteriilor rezistente la antibiotice, dar și pentru a reduce consecințele metabolice potențial dăunătoare pe termen lung ale expunerii timpurii la antibiotice.
Pentru reducerea la minimum a riscurilor pe termen lung cauzate de expunerea timpurie la antibiotice ar trebui dezvoltate terapii adjuvante, cu scopul de a atenua impactul negativ al antibioticelor asupra microbiotei intestinale și, în consecință, a metabolismului gazdei.
Bacterioterapia orală cu microorganisme probiotice ar putea oferi un mijloc de modulare atât a comunității microbiene intestinale, cât și a fiziologiei gazdei. Eficacitatea probioticelor este bine stabilită în prevenirea diareei asociate cu antibiotice(72), fiind însă necesare cercetări viitoare pentru a dezvălui dacă acțiunea probioticelor este favorabilă și pentru combaterea riscului de obezitate.
De asemenea, o serie de studii confirmă faptul că tratamentul infecțiilor comune din copilărie cu antibiotice cu spectru larg, prin prescripție medicală, ca și infecțiile netratate reprezintă potențiali factori de risc pentru obezitatea din copilărie. Diagnosticul infecțiilor bacteriene la nou-născuți prin metode moderne îmbunătățite, rapide și specifice ar reduce nevoia antibioterapiei empirice pe baza simptomelor și a semnelor nespecifice sau a factorilor de risc.
S-a evidențiat, în diferite studii, că mai multe tipuri de microbi sunt asociați cu dezvoltarea obezității la animale și om (unul dintre cei mai studiați microbi este adenovirusul adipogen Ad-36).
În acest context, clinicienii ar trebui să ia în considerare și originea infecțioasă a obezității („infectobesity”), precum și importanța deosebită a gestionării eficiente a acesteia.
De aceea, în cadrul politicilor din domeniul sănătății publice se impune stabilirea unor strategii de prevenire și control al infecțiilor și de utilizare corectă a antibioticelor în timpul copilăriei, pentru a preveni această tulburare cu implicații deosebite în patologia copilăriei, dar și a viitorului adult. n
Bibliografie
- Wolf, K.J. and Lorenz, R.G. Gut Microbiota and Obesity. Curr Obes Rep. 2012 Mar 1; 1(1): 1–8.
- Australian Institute of Health and Welfare and National Heart Foundation of Australia - The relationship between overweight, obesity and cardiovascular disease. AIHW Cat. No. CVD 29. Canberra: AIHW, 2004 (Cardiovascular Disease Series No. 23).
- Nick Mulcahy. Strong Evidence: Obesity Tied to 11 Cancers. Medscape. Feb 28, 2017.
- Tremaroli V., Bäckhed F. Functional interactions between the gut microbiota and host metabolism. Nature. 2012; 489(7415):242-249.
- SfatulMedicului.ro. Supraponderabilitatea și obezitatea. Disponibil la adresa: http://www.sfatulmedicului.ro/Obezitatea/supraponderabilitatea_7617#wrapper.
- Steven M. Schwarz et al. Obesity in Children. Medscape. Updated: Mar 29, 2016.
- Flegal K.M., Ogden C.L., Wei R., et al. Prevalence of overweight in US children: comparison of US growth charts from the Centers for Disease Control and Prevention with other reference values for body mass index. Am J Clin Nutr. 2001 Jun. 73(6):1086-93. [Medline].
- Ogden C.L., Carroll M.D., Kit B.K., Flegal K.M. Prevalence of childhood and adult obesity in the United States, 2011-2012. JAMA. 2014; 311:806–14. 2. Gurnani M., Birken C., Hamilton J. Childhood obesity: causes, consequences, and management. Pediatr Clin N Am. 2015; 62:821-40.
- CDC. Childhood Obesity Causes & Consequences. Last updated: December 15, 2016.
- Lassiter C. Antibiotics as growth stimulant for dairy cattle: a review. J Dairy Sci. 1955;38(10):1102–1138.
- Tremaroli V., Bäckhed F. Functional interactions between the gut microbiota and host metabolism. Nature. 2012;489:242-9.
- 11b. Popa GL, Gheorghe SA, Preda M, Popa MI. The intestinal microbiota reconfigures the boundaries of knowledge. Infectio.ro. 2017;49(1):5-9
- Sayers; et al. Firmicutes. National Center for Biotechnology Information (NCBI) taxonomy database. Retrieved 2013-03-20.
- Krieg, N.R.; Ludwig, W.; Whitman, W.B.; Hedlund, B.P.; Paster, B.J.; Staley, J.T.; Ward, N.; Brown, D.; Parte, A. George M. Garrity, ed. The Bacteroidetes, Spirochaetes, Tenericutes (Mollicutes), Acidobacteria, Fibrobacteres, Fusobacteria, Dictyoglomi, Gemmatimonadetes, Lentisphaerae, Verrucomicrobia, Chlamydiae, and Planctomycetes. Bergey’s Manual of Systematic Bacteriology.2010, Nov. 24 (2nd ed.). New York: Springer. p. 908.
- Ley R.E., Turnbaugh P.J., Klein S., Gordon J.I. Microbial ecology: human gut microbes associated with obesity. Nature. 2006; 444:1022-3.
- Tilg, H., and Kaser, A. Gut microbiome, obesity, and metabolic dysfunction. The Journal of Clinical Investigation, 2011; 121(6), 2126-2132.
- Turnbaugh P.J., Bäckhed F., Fulton L., Gordon J.I. Diet-induced obesity is linked to marked but reversible alterations in the mouse distal gut microbiome. Cell Host Microbe. 2008;3:213-23.
- D’Aversa, F., Tortora, A., Ianiro, G., Ponziani, F. R., Annicchiarico, B. E., and Gasbarrini, A. Gut microbiota and metabolic syndrome. Internal and Emergency Medicine, 2013, Apr. 8; Suppl 1:S11-5. DOI: 10.1007/s11739-013-0916-z. [Medline].
- Cani, P.D., Amar, J., Iglesias, M.A., Poggi, M., Knauf, C. and Bastelica, D. Metabolic endotoxemia initiates obesity and insulin resistance. Diabetes, 2007; 56: 1761-1772.
- Cani, P.D., Lambert, D.M., Muccioli, G.G., Delzenne, N.M., Possemiers, S., Van de Wiele, T. and Neyrinck, A. Changes in gut microbiota control inflammation in obese mice through a mechanism involving GLP-2-driven improvement of gut permeability. Gut, 2009, DOI:10.1136/gut.2008.165886.
- Fessler, M.B., Rudel, L.L. and Brown, J.M. Toll-like receptor signaling links dietary fatty acids to the metabolic syndrome. Curr Opin Lipidol. 2009 Oct; 20 (5): 379-385. doi:10.1097/MOL.0b013e32832fa5c4.
- Catalan, V., Gomez-Ambrosi, J., Ramirez, B., Rotellar, F., Pastor, C. and Silva, C. Proinflammatory cytokines in obesity: impact of type 2 diabetes mellitus and gastric bypass. Obes Surg, 2007; 17(11):1464-1474. DOI: 10. 1007/s11695-008-9424-z.
- Jukes, T.H. and Williams, W.L. Nutritional effects of antibiotics. Pharmacol Rev. 1953; 5: 381–420. PubMed.
- Cho I., Yamanishi S., Cox L., et al. Antibiotics in early life alter the murine colonic microbiome and adiposity. Nature. 2012; 488(7413):621-626.
- Turnbaugh PJ, Ley RE, Mahowald MA, Magrini V, Mardis ER, Gordon JI. An obesity-associated gut microbiome with increased capacity for energy harvest. Nature. 2006; 444(7122):1027–1031.
- Cox L.M., Yamanishi S., Sohn J., et al. Altering the intestinal microbiota during a critical developmental window has lasting metabolic consequences. Cell. 2014; 158(4):705-721.
- Polin R.A., Committee on Fetus and Newborn, Management of neonates with suspected or proven early-onset bacterial sepsis. Pediatrics. 2012; 129:1006-15.
- L. Trasande, J. Blustein, M. Liu, E. Corwin, L. M. Cox and M. J. Blasé. Infant antibiotic exposures and early-life body mass. International Journal of Obesity. 2013; 37, 16-2.
- Medina E., Pieper D.H. Tackling Threats and Future Problems of Multidrug-Resistant Bacteria. Curr Top Microbiol Immunol. 2016; 398:3-33. doi: 10.1007/82_2016_492.
- Haight, T.H. and Pierce, W.E. Effect of prolonged antibiotic administration of the weight of healthy young males. J Nutr. 1955; 56: 151–161. PubMed.
- Melissa N. Poulsen, Jonathan Pollak, Lisa Bailey-Davis, Annemarie G. Hirsch, Thomas A. Glass, and Brian S. Schwartz. Associations of Prenatal and Childhood Antibiotic Use with Child Body Mass Index at Age 3 Years. Obesity, Feb.2017, Vol.25, No 2, Issue 2, 438-444.
- Gerber J.S., Bryan M., Ross R.K., Daymont C., Parks E.P., Localio A.R., Grundmeier R.W., Stallings V.A., Zaoutis T.E. Antibiotic Exposure During the First 6 Months of Life and Weight Gain During Childhood. JAMA. 2016 Mar 22-29; 315(12):1258-65.
- Turnbaugh P.J., Hamady M., Yatsunenko T., et al. A core gut microbiome in obese and lean twins. Nature. 2009;457(7228): 480-484.
- Vael C., Verhulst S.L., Nelen V., Goossens H., Desager K.N. Intestinal microflora and body mass index during the first three years of life: an observational study. Gut Pathog. 2011;3(1):8.
- Ajslev T.A., Andersen C.S., Gamborg M., Sørensen T.I., Jess T. Childhood overweight after establishment of the gut microbiota: the role of delivery mode, pre-pregnancy weight and early administration of antibiotics. Int J Obes (Lond). 2011;35(4):522-529.
- Azad M.B., Bridgman S.L., Becker A.B., Kozyrskyj A.L. Infant antibiotic exposure and the development of childhood overweight and central adiposity. Int J Obes (Lond). 2014;38(10):1290-1298.
- Bailey L.C., Forrest C.B., Zhang P., Richards T.M., Livshits A., DeRusso P.A. Association of antibiotics in infancy with early childhood obesity. JAMA Pediatr. 2014; 168(11):1063–1069 doi: 10.1001/ jamapediatrics. 2014.
- Forrest C.B., Jason P. Block, L. Charles Bailey. Antibiotics, infections, and childhood obesity. The Lancet Doabetes & Endocrinology. Jan. 2017; vol. 5, No. 1: 2-3.
- Murphy R., Stewart A.W., Braithwaite I., Beasley R., Hancox R.J., Mitchell E.A.; ISAAC Phase Three Study Group. Antibiotic treatment during infancy and increased body mass index in boys: an international cross-sectional study. Int J Obes (Lond). 2014;38(8):1115–1119.
- Gough E.K., Moodie E.E., Prendergast A.J., et al. The impact of antibiotics on growth in children in low and middle income countries: systematic review and metaanalysis of randomised controlled trials. BMJ. 2014;348:g2267.
- Guzman M.A., Scrimshaw N.S., Monroe R.J. Growth and development of Central American children. I. Growth responses of rural Guatemalan school children to daily administration of penicillin and aureomycin. Am J Clin Nutr. 1958;6(4): 430-438.
- Trehan I., Goldbach H.S., LaGrone L.N., et al. Antibiotics as part of the management of severe acute malnutrition. N Engl J Med. 2013;368(5):425-435.
- Trehan I., Shulman R.J., Ou C.N., Maleta K., Manary M.J. A randomized, double-blind, placebo-controlled trial of rifaximin, a nonabsorbable antibiotic, in the treatment of tropical enteropathy. Am J Gastroenterol. 2009;104(9):2326–2333.
- Antti Saari, Lauri J. Virta, Ulla Sankilampi, Leo Dunkel, Harri Saxen. Antibiotic Exposure in Infancy and Risk of Being Overweight in the First 24 Months of Life. Pediatrics. 2015; 135, No 4, April.
- Rautava S., Ruuskanen O., Ouwehand A., Salminen S., Isolauri E. The hygiene hypothesis of atopic disease - an extended version. J Pediatr Gastroenterol Nutr. 2004; 38:378-88.
- Semic-Jusufagic A., Belgrave D., Pickles A., Telcian A.G., Bakhsoliani E., Sykes A, et al. Assessing the association of early life antibiotic prescription with asthma exacerbations, impaired antiviral immunity, and genetic variants in 17q21: a population-based birth cohort study. Lancet Respir Med. 2014; 2:621-30.
- Hviid A., Svanström H., Frisch M. Antibiotic use and inflammatory bowel diseases in childhood. Gut. 2011; 60:49-54.
- De-Kun Li, Hong Chen, Jeannette Ferber, Roxana Odouli. Infection and antibiotic use in infancy and risk of childhood obesity: a longitudinal birth cohort study. The Lancet Diabetes & Endocrinology. 2017; Vol.5, No.1, 18-25.
- Pasarica Magdalena, Dhurandhar NV. Infectobesity: obesity of infectious origin. Advances in Food and Nutrition Research, 2007; 52:61-102. [Medline].
- V. van Ginneken, Sitnyakowsky L, Jeffery JE. Infectobesity: viral infections (especially with human adenovirus-36: Ad-36) may be a cause of obesity. Med Hypotheses. 2009 Apr; 72(4):383-8. doi: 10.1016/j.mehy.2008.11.034. Epub 2009 Jan 12. [Medline].
- Dhurandhar Nikhil V., Leah D. Whigham, David H. Abbott, Nancy J. Schultz-Darken, Barbara A. Israel, Steven M. Bradley, Joseph W. Kemnitz, David B. Allison and Richard L. Atkinson. Human Adenovirus Ad-36 Promotes Weight Gain in Male Rhesus and Marmoset Monkeys. The journal of nutrition. 2002. p 3155-3160.
- Voss J.D., Atkinson R.L., Dhurandhar N.V. Role of adenoviruses in obesity. Rev Med Virol. 2015 Nov; 25(6):379-87. doi: 10.1002/rmv.1852. [Medline].
- Goodson J.M., D. Groppo, S. Halem, and E. Carpino. Is Obesity an Oral Bacterial Disease? J Dent Res. 2009; 88(6):519-523.
- Dhurandhar N.V., Bailey D., Thomas D. Interaction of obesity and infections. Obes Rev. 2015; 16(12):1017-29. doi: 10.1111/obr.12320. [Medline].
- Biro F.M., Wien M. Childhood obesity and adult morbidities. Am J Clin Nutr 2010; 91:1499S-1505S.
- Franks P.W., Hanson R.L., Knowler W.C., et al. Childhood obesity, other cardiovascular risk factors, and premature death. N Engl J Med 2010; 362:485-493.
- Reilly J.J., Kelly J. Long-term impact of overweight and obesity in childhood and adolescence on morbidity and premature mortality in adulthood: Systematic review. Int J Obes (Lond) 2010; 35:891–898.
- Goran M.I., Ball G.D.C., Cruz M.L. Obesity and risk of type 2 diabetes and cardiovascular disease in children and adolescents. J Clin Endocrinol Metab 2003; 88:1417-1427.
- M.van Vliet, Van der Heyden J.C., Diamant M., et al. Overweight is highly prevalent in children with type 1 diabetes and associates with cardiometabolic risk. J Pediatr 2010; 156:923-929.
- Freedman D.S., Serdula M.K., Srinivasan S.R., et al. Relation of circumferences and skinfold thicknesses to lipid and insulin concentrations in children and adolescents: The Bogalusa Heart Study. Am J Clin Nutr 1999; 69:308-317.
- Morrison J.A., Sprecher D.L., Barton B.A., et al. Overweight, fat patterning, and cardiovascular disease risk factors in black and white girls: The National Heart, Lung, and Blood Institute Growth and Health Study. J Pediatr 1999; 135:458-464.
- Steinberger J., Daniels S.R. Obesity, insulin resistance, diabetes, and cardiovascular risk in children: An American Heart Association scientific statement from the Atherosclerosis, Hypertension, and Obesity in the Young Committee (Council on Cardiovascular Disease in the Young) and the Diabetes Committee (Council on Nutrition, Physical Activity, and Metabolism). Circulation 2003; 107:1448-1453.
- Freedman D.S., Dietz W.H., Srinivasan S.R., et al. The relation of overweight to cardiovascular risk factors among children and adolescents: The Bogalusa Heart Study. Pediatrics 1999; 103:1175-1182.
- Bao W., Srinivasan S.R., Wattigney W.A., et al. Persistence of multiple cardiovascular risk clustering related to syndrome X from childhood to young adulthood: The Bogalusa Heart Study. Arch Intern Med 1994; 154:1842-1847.
- Leung A.K., Robson W.L. Childhood obesity. Postgrad Med 1990; 87:123–130, 133.
- Taveras E.M., Camargo Jr C.A., Rifas-Shiman S.L., et al. Association of birth weight with asthma-related outcomes at age 2 years. Pediatr Pulmonol 2006; 41:643-648.
- French S.A., Story M., Perry C.L. Self-esteem and obesity in children and adolescents: A literature review. Obes Res 1995; 3:479-490.
- Puhl R.M., Latner J.D. Stigma, obesity, and the health of the nation’s children. Psychol Bull 2007;133:557–580.
- Puhl R.M., Heuer C.A. The stigma of obesity: A review and update. Obesity (Silver Spring) 2009;17:941–964.
- Matthew E. Falagas, Maria Kompoti. Obesity and infection. The Lancet Infectious diseses. 2006; vol. 6, No.7, 438-446.
- Gordon-Larsen P., Adair L.S., Nelson M.C., et al. Five-year obesity incidence in the transition period between adolescence and adulthood: The national longitudinal study of adolescent health. Am J Clin Nutr 2004;80:569-575.
- Koplan J.P., Liverman C.T., Kraak V.I. Preventing Childhood Obesity: Health in the Balance. National Academies Press: Washington, DC, 2005.
- Hempel S., Newberry S.J., Maher A.R., Wang Z., Miles J.N., Shanman R., et al. Probiotics for the prevention and treatment of antibiotic-associated diarrhea: a systematic review and meta-analysis. JAMA. 2012; 307:1959-69.
Articole din ediția curentă
SĂNĂTATE PUBLICĂ
Tuberculoză cu germeni rezistenți la mai multe medicamente antituberculoase. Evaluare rapidă a riscului.
Tuberculoză cu germeni rezistenți la mai multe medicamente antituberculoase. Evaluare rapidă a riscului. Suggested citation for this article: European Centre for Disease Prevention and Control. Multi...
PREZENTARE DE CAZ
Microcalorimetria – o metodă cu potenţial în diagnosticul infecţiilor ortopedice
Mihnea Gabriel Popa, Zsombor Panti, Mihai Nica, Marian Pleniceanu, Anda Băicuș, Vlad Tudor Popa, Răzvan Ene, Cătălin Cîrstoiu
Microcalorimetry – a promising method for the diagnosis of orthopedic infections Suggested citation for this article: Popa MG, Pa...
STUDII ORIGINALE
Date cu privire la impactul diagnostic generat de prezența anticorpilor anti CMV IgM în sarcină
Loredana-Sabina-Cornelia Manolescu, Anda Dragodan, Gabriela-Loredana Popa
Date cu privire la impactul diagnostic generat de prezența anticorpilor anti CMV IgM în sarcină Suggested citation for this article: Manolescu LSC, Dragodana A, Popa GL. The diagnostic impact generat...Articole din edițiile anterioare
SINTEZE
Tuberculoza, după 135 de ani de la descoperirea bacilului Koch
Silvana-Adelina Gheorghe, Mădălina Preda, Gabriela-Loredana Popa, Mircea Ioan Popa
Tuberculosis, 135 years after the discovery of Koch’s Bacillus Suggested citation for this article: Gheorghe SA, Preda M, Popa GL, Popa MI. Tuberculosis, 135 years after the discovery of Koch’s Bacillus. Infectio.ro. 20...
SINTEZE
Streptococcus pneumoniae – aspecte ale implicaţiei în patologia umană, epidemiologie, diagnostic, tratament și prevenirea infecţiilor pneumococice
Vasilica Ungureanu
Streptococcus pneumoniae – Aspects of the implication in human pathology, epidemiology, diagnosis, treatment and prevention of pneumococcal infections Suggested citation for this article: Ungureanu V...
SINTEZE