Anticoagularea în sarcină
Anticoagulation in pregnancy
Abstract
Pregnancy is a prethrombotic condition due to physiological changes, increasing the risk of a thromboembolic event by 5-6 times. Women with known cardiovascular disease or multiple risk factors for thromboembolic events that require anticoagulant therapy will be evaluated both before conception and throughout pregnancy, peripartum and postpartum, a period of at least 6-8 weeks, by an entire ”pregnancy heart team”. The preferred anticoagulant therapeutic agent in pregnant women at risk of venous thromboembolism, pulmonary embolism or thrombophilia is low-molecular-weight heparin (LMWH) administered in a prophylactic dose adapted to the body weight of the pregnant woman; the periodic thromboembolic risk assessment during pregnancy is indicated. Pregnant women who suffer a peripheral or pulmonary thromboembolic event during pregnancy will receive LMWH in a curative dose, adapted to body weight and with a weekly monitoring of factor anti-Xa levels. Prophylactic anticoagulation in women wearing mechanical prostheses during pregnancy requires a different attitude depending on the need for antivitamin K, and pregnant women may receive either AVK or LMWH or low-molecular-weight heparin or unfractionated heparin. From week 36, anticoagulation with heparin is mandatory, and 36 hours before the planned birth, it is necessary to switch to unfractionated heparin therapy, which will be stopped 6 hours before birth and restarted 6 hours postpartum. During lactation, low-molecular-weight heparin or antivitamin K can be used as anticoagulants, which have the advantage that they are not secreted in breast milk in an active form. NOACs are contraindicated in both pregnant and breastfeeding women.Keywords
pregnancythromboembolismcardiovascular diseaseantithrombotic therapyRezumat
Sarcina reprezintă o stare pretrombotică din cauza modificărilor fiziologice, crescând riscul unui eveniment tromboembolic de 5-6 ori. Femeile cu boli cardiovasculare cunoscute sau cu multipli factori de risc pentru evenimente tromboembolice care necesită terapie anticoagulantă vor fi evaluate atât înaintea concepţiei, cât şi pe tot parcursul sarcinii, peripartum şi post-partum, o perioadă de cel puţin 6-8 săptămâni, de către o întreagă echipă medicală („pregnancy heart team”). Agentul terapeutic anticoagulant preferat la gravidele cu risc de tromboembolie venoasă, embolie pulmonară sau trombofilie este reprezentat de heparina cu greutate moleculară mică (HGMM), administrată în doză profilactică adaptată greutăţii corporale a gravidei, nefiind necesară monitorizarea paraclinică a factorului anti-Xa; este însă indicată evaluarea riscului tromboembolic periodic pe parcursul sarcinii, deoarece acesta se poate modifica. Gravidele care suferă un eveniment tromboembolic în cursul sarcinii vor primi HGMM în doză curativă, adaptată greutăţii corporale şi cu monitorizarea săptămânală a nivelului factorului anti-Xa. Anticoagularea profilactică la femeile purtătoare de proteze mecanice pe parcursul sarcinii necesită o atitudine diferită, în funcţie de necesarul de antivitamină K, putând primi în cursul sarcinii fie antivitamine K, fie HGMM sau heparină nefracţionată (HNF). Cu 36 de ore înainte de naşterea planificată, este necesară trecerea pe terapie cu heparină nefracţionată, ce va fi oprită cu 6 ore înaintea naşterii şi reluată la 6 ore post-partum. În perioada de alăptare se pot utiliza ca anticoagulante HGMM sau antivitamine K, ce prezintă avantajul că nu se excretă în laptele matern sub formă activă. NOAC sunt contraindicate atât la gravide, cât şi în perioada de alăptare.Cuvinte Cheie
sarcinătromboembolieboli cardiovasculareterapie antitromboticăÎn ultimul deceniu s-a constatat o creştere a vârstei medii a femeilor la prima sarcină, de la 28,8 ani la 31,2 ani, având în vedere contextul social şi economic, dorinţa de realizare profesională şi independenţă a femeilor şi creşterea importanţei acestora în societate. Acest lucru explică, pe de o parte, faptul că patologia din perioada sarcinii este tot mai variată şi mai complexă, bolile cardiovasculare nemaiconstituind o raritate în această perioadă fiziologică a femeii. Sarcina reprezintă o stare pretrombotică din cauza modificărilor fiziologice care au loc în această perioadă. Creşte concentraţia serică a factorilor coagulării (VII, VIII, factorul von Wilebrand, fibrinogen), cresc agregarea plachetară şi rezistenţa la proteina C activată. Pe de altă parte, scade fibrinoliza, nivelul proteinei S şi al antitrombinei. Se adaugă staza venoasă realizată din cauza compresiei prin uterul gravid, iar în timpul naşterii survine şi traumatismul vascular realizat prin expulzia produsului de concepţie. Astfel, în timpul sarcinii, riscul evenimentelor tromboembolice venoase este crescut de 5-6 ori, fiind amplificat peripartum şi intrapartum, menţinându-se ridicat până la 6 săptămâni post-partum. De aceea, este foarte importantă supravegherea femeii pe toată perioada sarcinii şi post-partum, cu evaluarea riscului tromboembolic în dinamică, deoarece acesta se poate modifica în funcţie de fiecare perioadă parcursă. „Pregnancy heart team” este un concept nou ce defineşte echipa care are în supraveghere gravida cu patologie cardiovasculară şi cuprinde medic obstetrician, medic cardiolog, medic de familie, medic hematolog şi asistentă medicală.
În cazul unei gravide care necesită tratament anticoagulant, trebuie pus mereu în balanţă, pe de o parte, riscul matern de tromboembolie sau de hemoragie, iar pe de altă parte, expunerea fătului la terapia anticoagulantă şi riscul teratogen al agenţilor terapeutici utilizaţi. Ideal este ca evaluarea riscului de tromboembolie să fie făcută la toate femeile de vârstă fertilă cu afecţiuni cardiovasculare şi aortice congenitale sau dobândite cunoscute ori suspectate, sau cu alte afecţiuni cu risc embolic (trombofilie, sindrom antifosfolipidic, evenimente tromboembolice în antecedente) înainte şi după concepţie(1), utilizând clasificarea OMS a riscului matern. De asemenea, se recomandă ca pacientele cu risc crescut să fie tratate în centre specializate de către o echipă multidisciplinară a inimii în sarcină(2).
În fişa gravidei vor fi consemnate antecedentele heredocolaterale şi antecedentele personale patologice de boli cardiovasculare sau tromboembolice. Este important să fie consemnaţi şi alţi factori de risc pentru tromboembolie: fumat, obezitate, vârsta de peste 35 de ani, boala venoasă cronică, trombofilie, sindrom antifosfolipidic. În luarea deciziei de anticoagulare şi alegerea agentului terapeutic se va ţine cont şi de prognosticul şi evoluţia bolii materne, precum şi de riscul hemoragic al mamei. În stabilirea planului terapeutic se vor avea în vedere efectuarea investigaţiilor suplimentare, stabilirea parametrilor de monitorizat, embriotoxicitatea agentului folosit şi riscul pe care îl prezintă pentru făt. De asemenea, este necesar să fie stabilite modalitatea de inducere a naşterii, schema de tratament anticoagulant peripartum, precum şi urmărirea şi monitorizarea femeii post-partum; nu în ultimul rând, este necesară informarea pacientei asupra riscurilor şi avantajelor fiecărui agent terapeutic pentru a putea fi luată o decizie informată.
Tromboembolismul venos reprezintă o cauză importantă de morbiditate şi mortalitate în timpul sarcinii, fiind estimat la o incidenţă de aproximativ 0,5%, riscul fiind augmentat peripartum şi în perioada de 6-8 săptămâni post-partum, după care incidenţa începe să scadă. Femeile cu eveniment tromboembolic în antecedente prezintă un risc de recurenţă crescut (7,6%). Pentru a stabili atitudinea terapeutică în faţa unei gravide cu risc de tromboembolie, este necesară încadrarea în grupe de risc, în funcţie de factori preexistenţi sarcinii, factori de risc obstetrical sau factori de risc tranzitorii (tabelul 1).
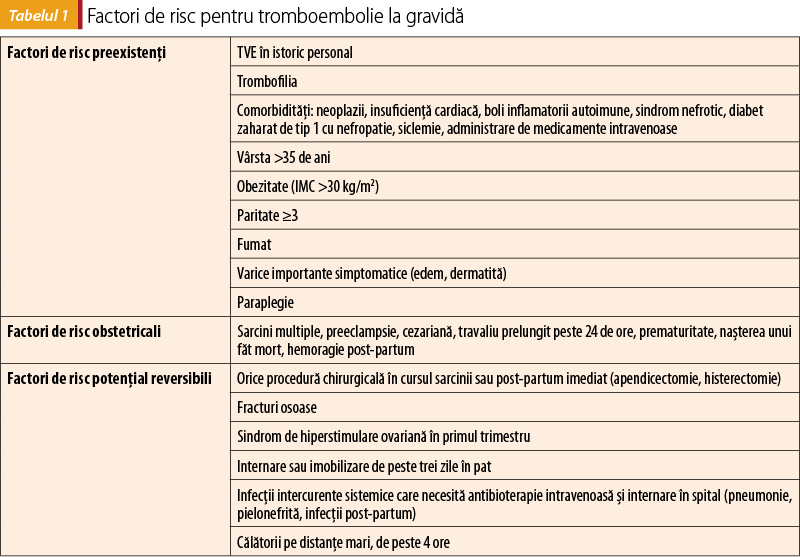
Prezenţa tromboemboliei venoase în istoricul personal sau a trombofiliei, precum şi prezenţa a cel puţin patru factori de risc pentru tromboembolie încadrează gravida la risc înalt, fiind indicată administrarea HGMM pe tot parcursul sarcinii şi cel puţin 6 săptămâni post-partum. În prezenţa a trei factori de risc pentru tromboembolie, se recomandă tratament cu HGMM începând din săptămâna 28 de sarcină şi continuând 6 săptămâni post-partum. Dacă gravida cumulează doar doi dintre factorii de risc minori de tromboză sau în prezenţa unui IMC >40 kg/m2, precum şi consecutiv operaţiei de cezariană la o gravidă cu un factor de risc, se recomandă anticoagulare 10 zile post-partum(1). În cazul în care factorii de risc tromboembolic persistă, se poate extinde profilaxia cu medicaţia anticoagulantă (HGMM) şi peste 6 săptămâni(3). Dozele profilactice de HGMM se administrează în funcţie de greutatea corporală (enoxaparină 0,5 mg/kg/zi), fapt deosebit de important, în special în cazul persoanelor obeze(4). Spre deosebire de utilizarea dozelor terapeutice, care necesită monitorizarea săptămânală a factorului anti-Xa, utilizarea dozelor profilactice nu necesită monitorizare(3).
Embolia pulmonară poate surveni în cursul sarcinii într-o proporţie de 2-7%. Suspiciunea de embolie pulmonară la o gravidă, ridicată prin identificarea semnelor clinice (dispnee, junghi toracic, tahicardie, sincopă, tuse, hemoptizie) şi cu probabilitate pretest înaltă de embolie pulmonară sau probabilitate pretest intermediară/scăzută şi D-dimeri pozitivi, impune anticoagulare cu HGMM în doze terapeutice(5). Dacă evaluarea paraclinică ulterioară (radiografie toracică, angio-CT pulmonar, scintigrafia de ventilaţie-perfuzie, ecografia Doppler prin compresiune proximală) confirmă suspiciunea de embolie pulmonară, se continuă terapia cu doze fixe terapeutice de HGMM, administrate în funcţie de greutatea din sarcină (enoxaparină 1 mg/kg/12 ore sau dalteparină 100 ui/kg/12 ore); tromboliza sau embolectomia chirurgicală ar putea fi luate în considerare la femeile gravide cu embolie pulmonară cu risc înalt, tromboliticele fiind indicate în special atunci când se asociază hipotensiune arterială severă/şoc. Heparina nefracţionată se administrează în cazul emboliei pulmonare acute masive. În cazul alergiei la heparină sau al reacţiilor adverse (trombocitopenia autoimună) se poate utiliza fondaparinux 7,5 mg o dată pe zi la femeile gravide cu greutate corporală normală(5). Utilizarea HGMM în doze terapeutice face necesară monitorizarea săptămânală a nivelului anti-Xa (cu ţinta la 4-6 ore = 0,6-1,2 U/ml) şi ajustarea ulterioară a dozelor. HGMM reprezintă medicaţia de elecţie atât pentru prevenţia, cât şi pentru tratamentul tromboemboliei venoase şi emboliei pulmonare la pacientele însărcinate(5,6); HGMM poate fi reluată la 6 ore după naşterea naturală, respectiv la 12 ore după intervenţia cezariană în cazul în care nu există sângerare(5). Urmărirea post-partum a femeii care a prezentat embolie pulmonară în cursul sarcinii este obligatorie, iar anticoagularea este recomandată cel puţin 3-6 luni, cu antivitamina K în perioada alăptării, mai ales dacă embolia pulmonară a apărut tardiv în timpul sarcinii(3). De asemenea, postnatal se investighează posibili factori favorizanţi ai trombozei, inclusiv se practică test pentru trombofilie.
Trombofilia reprezintă o susceptibilitate moştenită (10% din populaţia caucaziană) sau dobândită de a dezvolta tromboze, în special venoase, mai rar arteriale. Sarcina creşte de cinci ori riscul de tromboză la femeile cu trombofilie, fiind necesare supravegherea atentă şi profilaxie cu heparină în funcţie de riscul de tromboză pe care îl prezintă femeia. Pacientele cu trombofilie cu risc înalt de tromboză (tabelul 2) vor primi HGMM în doză profilactică adaptată greutăţii pe toată perioada sarcinii şi cel puţin 6 săptămâni post-partum. În cazul femeilor cu trombofilie şi risc de tromboză (tabelul 2), fără istoric de tromboembolie venoasă şi fără antecedente heredocolaterale de trombofilie, se recomandă supravegherea pe toată durata sarcinii şi profilaxie cu medicaţia anticoagulantă în prezenţa factorilor de risc (obezitate, imobilizare prelungită, cezariană).

Dacă însă gravida are istoric personal de eveniment tromboembolic venos, se recomandă heparinoterapie pe toată durata sarcinii şi 6 săptămâni post-partum. În situaţia în care se asociază şi sindrom antifosfolipidic, se poate recomanda şi aspirină în doză profilactică, 75 mg/zi, asociată profilaxiei cu heparină(7,8).
Valvulopatiile şi protezele valvulare mecanice reprezintă o provocare pentru medici, alegerea anticoagulantelor fiind adesea dificilă, întrucât trebuie puse în balanţă avantajele şi riscurile pentru mamă, pe de o parte, şi riscurile teratogene pentru făt. În cazul stenozei mitrale, se recomandă intervenţie chirurgicală înaintea sarcinii la pacientele cu stenoză mitrală strânsă (aria valvei <1 cm2). După săptămâna a 20-a de sarcină se poate efectua comisurotomie percutană la paciente cu insuficienţă cardiacă clasa NYHA III/IV sau cu PAP ≥50 mmHg(2).
În cazul femeilor cu stenoză mitrală şi fibrilaţie atrială paroxistică sau permanentă, sau cu stenoză mitrală şi tromboză în atriul stâng, sau cu eveniment tromboembolic pulmonar în antecedente, sau la femei care prezintă atriul stâng de dimensiuni crescute sau insuficienţă cardiacă congestivă, se indică anticoagulare pe toată perioada sarcinii, în trimestrele I şi III fiind indicată heparina cu greutate moleculară mică (HGMM), iar în trimestrul al doilea putând administra HGMM sau medicamente anti-vitamina K, ţinând cont de riscuri şi de preferinţa mamei(2).
În ceea ce priveşte purtătoarele de proteze valvulare mecanice, deşi prezintă o performanţă hemodinamică bună, necesită terapie anticoagulantă pe termen nelimitat. De aceea, în cazul femeilor tinere care doresc o sarcină sunt preferate protezele biologice, în ciuda faptului că prezintă risc de deteriorare structurală a valvei, necesitând ulterior reintervenţie; nu necesită însă terapia anticoagulantă pe termen nelimitat.
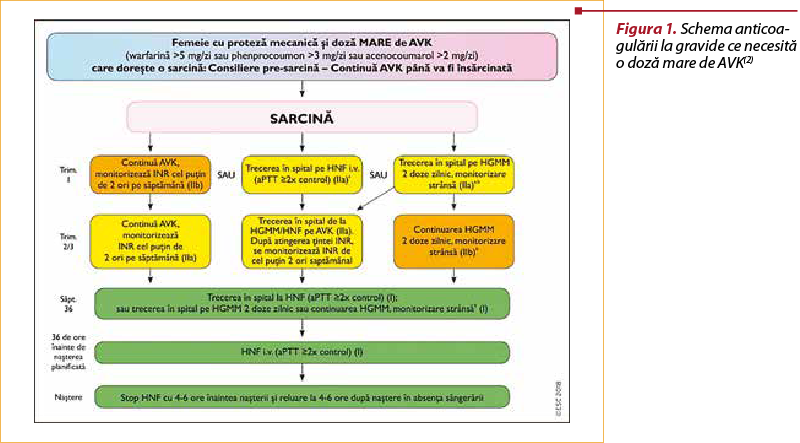
Antivitaminele K sunt mai eficiente în prevenţia trombozei valvulare la pacientele cu proteză valvulară mecanică, dar prezintă risc crescut de embriopatie şi avort(4,9). Heparina cu greutate moleculară mică prezintă un risc scăzut pentru făt, deoarece nu traversează placenta, în schimb creşte riscul de tromboză valvulară la mamă(9). De aceea, ghidurile recomandă o atitudine diferită în timpul sarcinii la femeile cu proteză mecanică, în funcţie de necesarul de anticoagulant antivitamina K(2). Dacă pacienta necesită tratament cu doză mare de antivitamina K (warfarină >5 mg/zi, acenocumarol >2 mg/zi), se recomandă mai degrabă heparinoterapie (HGMM sau HNF) în primul trimestru, continuarea cu antivitamine K (AVK) sau cu HGMM până în săptămâna 36, când se face trecerea la heparină (HGMM sau HNF). Cu 36 de ore înainte de naşterea planificată, se recomandă heparina nefracţionată parenteral sub control aPTT, care va fi oprită cu 4-6 ore înaintea naşterii şi reluată la 4-6 ore după naştere în absenţa sângerării(2) (figura 1).
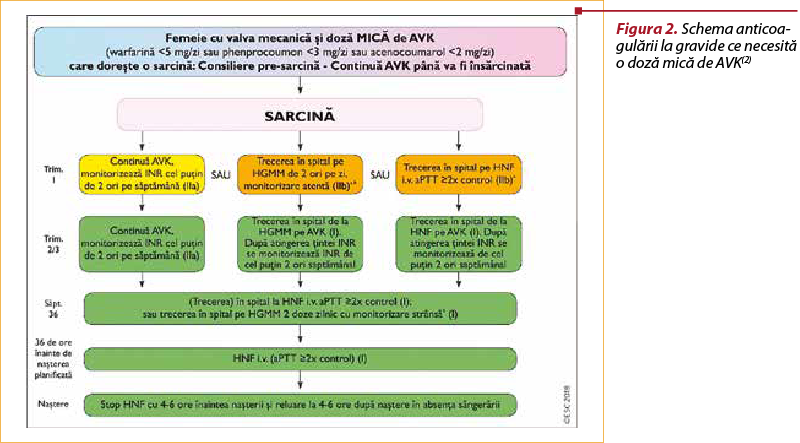
Dacă femeia gravidă cu proteză valvulară mecanică necesită o doză mică de AVK (warfarină <5 mg/zi, acenocumarol <2 mg/zi), pacienta poate continua AVK (cu monitorizarea INR cel puţin de două ori pe săptămână) până în săptămâna 36, când se va face trecerea pe HGMM sau HNF; ulterior, cu 36 de ore înainte de naştere, se trece pe HNF, care va fi oprită cu 4-6 ore înaintea naşterii(3) şi reluată la 4-6 ore postnatal(2) (figura 2).
Fibrilaţia atrială, deşi nu este întâlnită cu o incidenţă mare la femeile gravide (27/100000), ca şi decelarea unui tromb intracardiac printr-o explorare imagistică, necesită terapia anticoagulantă conform calculării scorurilor CHA2 DS2 VASc şi HAS-BLAD. Se recomandă HGMM sau antagonişti ai vitaminei K, în conformitate cu stadiul sarcinii şi preferinţa pacientei: în primul şi ultimul trimestru se recomandă HGMM, iar în trimestrul al doilea se pot administra AVK sau HGMM(2,10).
Anticoagulantele nonvitamina K (NOAC) sunt contraindicate atât în timpul sarcinii, cât şi în perioada alăptării(2,3). Acenocumarolul şi warfarina prezintă pasaj placentar, fiind din acest motiv embriotoxice în special în cursul primului trimestru, dar nu sunt excretate în lapte în forma activă, astfel încât pot fi utilizate la femeia care alăptează(11). Heparinele cu greutate moleculară mică (HGMM) nu traversează placenta şi nu se elimină în laptele matern sub forma activă, astfel încât reprezintă medicaţia anticoagulantă preferată la femeia însărcinată în cele mai multe cazuri, cu excepţia protezelor mecanice cardiace, unde atitudinea este diferită(11). În timpul administrării HGMM trebuie evaluat riscul de tromboză pe parcursul sarcinii, peripartum şi post-partum. Complicaţiile terapiei cu HGMM sunt rare: hemoragie uteroplacentară cu risc de pierdere a sarcinii, alergie, trombocitopenie mediată imun. În aceste situaţii se poate recurge la fondaparină(2).
Ca recomandare generală, gravidele cu terapie anticoagulantă au indicaţie de primă alegere naşterea vaginală (cu câteva excepţii, cum ar fi travaliul prematur în timpul administrării de anticoagulante orale) şi inducerea travaliului, care ar trebui luate în considerare la 40 de săptămâni de gestaţie la toate femeile cu afecţiuni cardiace(2,10).
În concluzie, femeile cu afecţiuni cardiovasculare sau care prezintă factori de risc pentru evenimente tromboembolice şi necesită anticoagulare vor fi supravegheate permanent în cadrul echipei multidisciplinare (medic de familie, medic cardiolog, hematolog, obstetrician şi alt personal din cadrul asistenţei medicale) atât pe toată durata sarcinii, cât şi peripartum şi post-partum, minimum şase-opt săptămâni sau, în funcţie de persistenţa factorilor de risc, şi dincolo de şase săptămâni. Femeia cu boli cardiovasculare sau factori de risc pentru evenimente tromboembolice trebuie evaluată înaintea concepţiei, iar terapia anticoagulantă, agenţii terapeutici folosiţi şi dozele corespunzătoare vor fi stabilite în funcţie de riscul la care este încadrată aceasta. La femeile cu terapie anticoagulantă, se preferă naşterea naturală planificată. Agenţii terapeutici preferaţi în cursul sarcinii sunt reprezentaţi de heparina cu greutate moleculară mică, administrată în doze corecte, profilactice sau curative corespunzător greutăţii corporale, iar în unele situaţii medicamente antivitamine K. Perinatal, cu 36 de ore înainte de naştere, se indică trecerea la heparină nefracţionată, oprită cu 6 ore înaintea naşterii planificate, cu reluarea anticoagulării la 6 ore după naşterea naturală, respectiv la 12 ore după cezariană. Heparinele cu greutate moleculară mică şi antivitaminele K pot fi administrate şi în cursul alăptării, deoarece nu se secretă sub formă activă în lapte. Nu se recomandă noile anticoagulante orale la femeia gravidă sau în timpul alăptării(2).
Conflict of interests: The author declares no conflict of interests.
Bibliografie
-
Goecke T, Voigt F, Rath W. Thromboprophylaxis following cesarean section - a nation-wide survey from Germany. J Matern Neonatal Med. 2020;33(14):2359–65.
-
Regitz-Zagrosek V, Roos-Hesselink JW, Bauersachs J, Blomström-Lundqvist C, Cífková R, De Bonis M, et al. 2018 ESC Guidelines for the management of cardiovascular diseases during pregnancy. European Heart Journal. 2018;38:3165–3241.
-
National Guideline Centre. Venous thromboembolism in over 16s: Reducing the risk of hospital-acquired deep vein thrombosis or pulmonary embolism. Natl Inst Heal Care Excell [Internet]. 2018;2(March). Available from: https://www.nice.org.uk/Guidance/NG89.
-
He S, Zou Y, Li J, Liu J, Zhao L, Yang H, et al. Anticoagulation regimens during pregnancy in patients with mechanical heart valves: A protocol for a systematic review and network meta-analysis. BMJ Open. 2020;10(2):1-5.
-
Konstantinides S V, Meyer G, Bueno H, Galié N, Gibbs JSR, Ageno W, et al. 2019 ESC Guidelines for the diagnosis and management of acute pulmonary embolism developed in collaboration with the European respiratory society (ERS). Eur Heart J. 2020;41(4):543-603.
-
Chan WS, Chunilal SD, Ginsberg JS. Antithrombotic therapy during pregnancy. Semin Perinatol. 2001;25(3):165–9.
-
Duhl AJ, Paidas MJ, Ural SH, Branch W, Casele H, Cox-Gill J, et al. Antithrombotic therapy and pregnancy: consensus report and recommendations for prevention and treatment of venous thromboembolism and adverse pregnancy outcomes. Am J Obstet Gynecol. 2007;197(5):457.e1-457.e21.
-
Croles FN, Nasserinejad K, Duvekot JJ, Kruip MJ, Meijer K, Leebeek FW. Pregnancy, thrombophilia, and the risk of a first venous thrombosis: systematic review and bayesian meta-analysis. BMJ [Internet]. 2017;359:j4452. Available from: http://dx.doi.org/doi:10.1136/bmj.j4452
-
D’Souza R, Ostro J, Shah PS, Silversides CK, Malinowski A, Murphy KE, et al. Anticoagulation for pregnant women with mechanical heart valves: A systematic review andmeta-Analysis. Eur Heart J. 2017;38(19):1509-16.
-
Hindricks G, Potpara T, Dagres N, Bax JJ, Boriani G, Dan GA, et al. 2020 ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J. 2021;42(5):373-498.
-
Bates SM, Middeldorp S, Rodger M, James AH, Greer I. Guidance for the treatment and prevention of obstetric-associated venous thromboembolism. J Thromb Thrombolysis. 2016;41(1):92-128.


