Medicina de călătorie, o disciplină emergentă
Travel medicine: an emerging discipline
Abstract
Traveler’s medicine is an expanding multidisciplinary field all over the world and in Romania, targeting not only the prevention or treatment of tropical diseases, but a set of pathologies that may occur or may be aggravated during the international travels. There are several types of travelers: tourists, business travelers, including mission soldiers, diplomats, humanitarian missions, and other categories, expatriates, emigrants, refugees, travelers for medical tourism. The risk of illness is different depending on the destination, age, reason for travel (tourists are more often sick than people traveling for professional purposes), journey time, experience, presence of concomitant diseases. The number of emigrants and refugees has also increased, and they might have special health problems. Travel medicine is different from tropical medicine because the emphasis is on prophylaxis of various pathological conditions, and not on diagnosis and treatment. However, travel medicine specialists must be able to establish the diagnosis and treatment of health problems after travel. In the last few decades, travel medicine has developed, with several factors contributing to this, starting with the continuous increase of international travel, introduction of new vaccines and numerous studies in this field. Studies of travelers’ diarrhea have evolved from descriptive studies in the 1960s to etiology and risk factors in the early 1970s and to prophylaxis with antimicrobials in the late 1970s and in 1980s and 1990s. For malaria, changing epidemiology and resistance required a formal approach to the use of chemotherapy, integrating the risk of contracting malaria, the safety, cost and tolerability of antimalarial drugs. It has become clear that travel medicine implies not only vaccination and malaria chemoprophylaxis for international travelers, but also many other subjects that need to be addressed according to the status of the traveler (child, a pregnant woman, elderly with associated pathologies, or people born in developing countries, who return to visit relatives or friends). In addition, we need to take into consideration the impact that holidays, business projects and passenger services have on the cultural, ecological and physical aspects of the inhabitants of the tourist destinations.Keywords
international travelmedicinehealth problemsRezumat
Medicina de călătorie este un domeniu multidisciplinar, în expansiune în toată lumea şi în România, care vizează nu numai prevenirea sau tratarea bolilor tropicale, ci şi un set de probleme de sănătate care pot apărea sau pot fi agravate în timpul călătoriilor internaţionale. Există mai multe tipuri de călători: turişti, călători de afaceri, inclusiv militari, diplomaţi, misiuni umanitare şi alte categorii, expatriaţi, emigranţi, refugiaţi, călători pentru turism medical. Riscul de îmbolnăvire este diferit, în funcţie de destinaţie, vârstă, motivul călătoriei (turiştii sunt mai des bolnavi decât cei care călătoresc în scopuri profesionale), durata călătoriei, experienţa, prezenţa bolilor concomitente. Numărul emigranţilor şi al refugiaţilor a crescut, de asemenea, iar aceştia ar putea avea probleme de sănătate speciale. Medicina de călătorie este diferită de medicina tropicală, deoarece accentul se pune pe profilaxia diferitelor afecţiuni patologice, şi nu pe diagnostic şi tratament. Cu toate acestea, specialiştii în medicina de călătorie trebuie să poată stabili diagnosticul şi tratamentul problemelor de sănătate după călătorie. În ultimele decenii, medicina de călătorie s-a dezvoltat foarte mult, la această dezvoltare contribuind mai mulţi factori, de la creşterea numărului de călătorii internaţionale şi introducerea a noi vaccinuri la realizarea unor numeroase studii în acest domeniu. Studiile privind diareea călătorilor au evoluat de la studiile descriptive din anii 1960 până la studii evaluând etiologia şi factorii de risc la începutul anilor ’70, apoi studii referitoare la profilaxia cu diverşi agenţi antimicrobieni la sfârşitul anilor ’70 şi apoi în anii ’80 şi ’90. Modificarea epidemiologiei malariei şi a rezistenţei Plasmodium spp. necesită o adaptare a utilizării chimioterapiei, integrând riscul contractării malariei, siguranţa, costul şi tolerabilitatea medicamentelor antimalarice. A devenit clar că medicina de călătorie nu înseamnă numai vaccinarea şi chimioprofilaxia malariei pentru călătorii internaţionali, ci şi multe alte aspecte care trebuie abordate în funcţie de tipul călătorului (copil, femeie însărcinată, vârstnici cu patologii asociate sau persoane născute în ţările în curs de dezvoltare, care se întorc să viziteze rude sau prieteni). În plus, trebuie să luăm în considerare impactul pe care îl au vacanţele, proiectele de afaceri şi serviciile de transport de călători asupra aspectelor culturale, ecologice şi fizice ale locuitorilor destinaţiilor turistice.Cuvinte Cheie
călător internaţionalmedicinăprobleme de sănătateDeşi călătoriile sunt atât naţionale, cât şi internaţionale, sunt mai uşor disponibile datele referitoare la călătoriile internaţionale. După criza economică din 2009, piaţa turismului s-a dezvoltat continuu, devenind unul dintre sectoarele economice cu cea mai importantă creştere(1). Tendinţa turismului global este exprimată cel mai bine în numărul de sosiri internaţionale (călătorii cu traversarea cel puţin a unei graniţe şi cu şedere la destinaţie cel puţin o noapte). Numărul călătoriilor internaţionale a crescut de la 25 de milioane în 1950 la 1,186 miliarde în 2015 şi se estimează că până în 2030 acest număr va ajunge la 1,8 miliarde. Cea mai importantă creştere a fost înregistrată de Americi şi zona Pacificului, de aproape 6%, în timp ce în Europa această creştere a fost de 5% în 2015. În 2016, cea mai importantă creştere s-a înregistrat în Asia şi zona Pacificului(2).
Dacă în 1950 primele 15 destinaţii reprezentau 97% dintre călătorii şi 71% dintre călătorii erau în SUA, Canada, Italia, Franţa şi Elveţia, în 2015, numai 54% din călătorii au avut loc în primele 15 destinaţii şi ţări cu economie emergentă, cum ar fi China, Turcia, Mexic, Federaţia Rusă, Thailanda şi Malaysia, se regăsesc pe lista primelor 15 destinaţii(1).
Se aşteaptă ca Asia şi zona Pacificului să aibă cea mai importantă creştere (4,9% pe an), atingând 535 de milioane în 2030, de la 204 milioane de călători internaţionali în 2010, urmate de Orientul Mijlociu (creştere estimată de la 61 la 149 de milioane) şi Africa (de la 50 la 134 de milioane) în aceeaşi perioadă. Creşterea călătoriilor internaţionale în Europa (de la 475 la 744 de milioane) şi în Americi (de la 150 la 248 de milioane) va fi proporţional mai mică, dar Europa rămâne zona cu cele mai multe călătorii internaţionale. În 2030 se estimează că 57% (faţă de 30% în 1980) din călătoriile internaţionale vor avea ca destinaţie o ţară cu economie emergentă, cum ar fi China, India şi Brazilia(1). De asemenea, Asia, Africa şi America Latină au evoluat de la regiuni în care veneau călătorii internaţionali la o sursă în continuă creştere de călători.
Pentru a dezvolta strategii adecvate problemelor de sănătate specifice fiecărei zone geografice, este nevoie să se cunoască aceste tendinţe ale călătoriilor internaţionale care permit nu numai să se prezică răspândirea geografică a unor infecţii, dar şi să se estimeze numărul de doze de vaccin necesare pentru a preveni un risc specific în rândul călătorilor internaţionali.
Ca rezultat al modificării tendinţelor în rândul călătorilor internaţionali, au apărut nevoi noi în domeniul medicinei de călătorie. De exemplu, în 2016, pentru prima dată în istorie, febra galbenă a fost importată din Angola în Asia, prin intermediul muncitorilor chinezi(3,4). Acest eveniment s-a asociat cu riscul transmiterii locale a virusului, întrucât vectorul Aedes aegypti există în Asia, precum şi o vastă populaţie neimunizată împotriva febrei galbene. H1N1, denga şi Zika sunt alte câteva exemple de boli infecţioase pentru care înţelegerea tiparelor şi a volumelor călătoriilor sunt importante pentru a înţelege schimbarea epidemiologiei(5-7).
În Europa, prezenţa Aedes albopictus subliniază nevoia de a conştientiza riscul de infecţie cu virusul denga şi chikungunya prin transmiterea secundară de la cazurile de import.
Un alt fenomen recent este creşterea numărului de migranţi. Migraţia, un fenomen vechi de când există specia umană, înregistrează recent o creştere importantă. Astfel, în 2015 a fost înregistrat cel mai mare număr de migranţi, reprezentând 244 de milioane, ceea ce înseamnă 3% din populaţia lumii(8). Migranţii – care-i includ şi pe refugiaţi, şi pe cei care solicită azil – reprezintă o populaţie cu nevoi speciale, ei având cel mai adesea probleme specifice, care ar putea să nu fie înţelese de majoritatea lucrătorilor în domeniul sănătăţii. De asemenea, ei trebuie să facă faţă unor probleme de legislaţie în domeniul sănătăţii şi al altor nevoi elementare, în plus, legate de bariere lingvistice, culturale, birocratice, aşa încât rezolvarea problemelor lor de sănătate necesită politici coerente şi consistente(9).
Se cunoaşte că riscurile pentru boli infecţioase în cursul călătoriilor variază în funcţie de mulţi factori. Utilitatea sistemelor de supraveghere, ca GeoSentinel, iniţiat în 1995 de International Society of Travel Medicine cu sprijinul US Centers for Disease Control (CDC), este bine stabilită atât în oferirea de informaţii despre tendinţa în evoluţia unor afecţiuni şi, totodată, suportul unor recomandări pentru medicina de călătorie. În Europa, multe dintre ameninţările pentru sănătate sunt în raport cu mobilitatea oamenilor şi cu importul de diferite boli infecţioase(12). European Centre for Disease Prevention and Control (ECDC) a fondat EuroTravNet (http://www.eurotravnet.eu), o reţea de profesionişti lucrând în domeniul medicinei de călătorie şi al medicinei tropicale, care oferă ECDC consiliere privind identificarea, confirmarea şi comunicarea bolilor infecţioase asociate călătoriilor internaţionale(13).
În Europa, îngrijirile acordate călătorilor au un istoric îndelungat, din cauza trecutului colonial al „bătrânului continent”, dar şi a poziţiei geografice şi strategice pe căile comerciale. Pe de altă parte, există o mare diversitate în privinţa practicilor legate de medicina călătorului, unele ţări având implementate eficient sisteme naţionale şi altele urmând recomandările Organizaţiei Mondiale a Sănătăţii (OMS) sau ale ECDC(14).
Există astfel nevoia de a genera recomandări bazate pe dovezi, de a crea reţele de colaborare şi de a îmbunătăţi practicile prin diseminarea informaţiei de la ţările cu experienţă în acest domeniu. Cei care practică medicina de călătorie în Europa sunt de la specialişti în medicina tropicală la medici generalişti sau asistente cu această specializare, medici de medicina muncii sau farmacişti. Atât profilul celor care practică medicina de călătorie, cât şi faptul că medicina de călătorie este mai degrabă o practică privată sau în domeniul public sunt diferite de la o ţară la alta(14).
Un alt aspect important este legat de faptul că această activitate nu numai că este eficientă în prevenirea îmbolnăvirilor, dar este şi cost-eficientă(15,16). Condiţia necesară este ca cei care o practică să aibă acces la surse de informaţie de încredere, deoarece epidemiologia bolilor infecţioase şi, consecutiv, riscul călătorului se modifică rapid, în permanenţă(17).
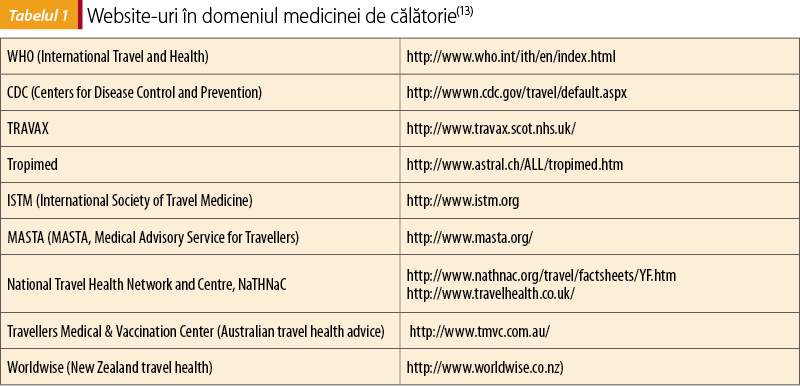
În timpul examenului clinic, întrebarea „Ai călătorit şi, dacă da, unde?” este obligatorie. Există o nevoie tot mai mare ca un număr tot mai crescut de profesionişti în domeniul sănătăţii să aibă o educaţie medicală solidă şi continuă pentru a putea sfătui eficient un număr tot mai mare de călători internaţionali. Se speră că provocările recente în întreaga lume, asociate cu boli emergente, au crescut gradul de conştientizare asupra formării în domeniul medicinei de călătorie(18).
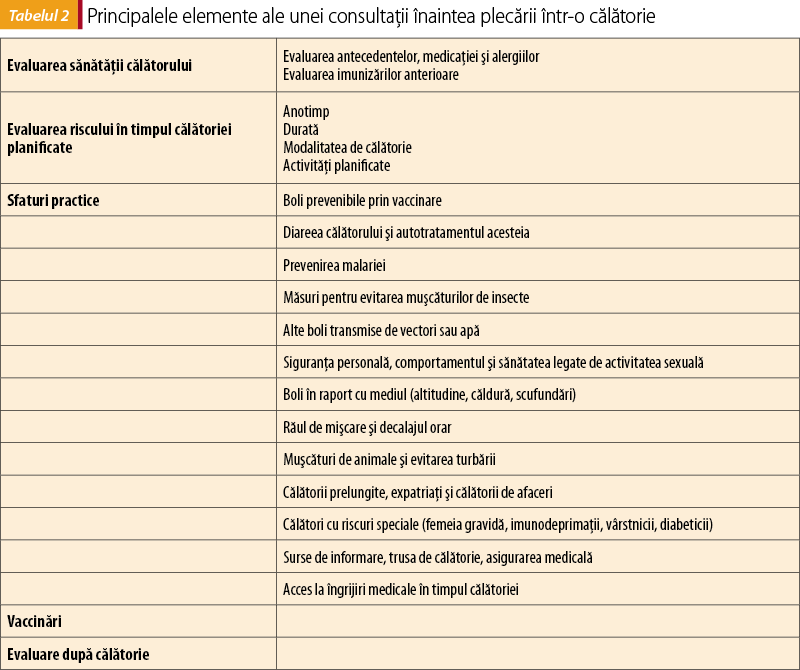
La nivel istoric, OMS sugera că medicina de călătorie este o medicină preventivă, care se ocupă cu imunizările înainte de călătorii internaţionale, cu consilierea şi prescrierea pentru chimioprofilaxia malariei şi cu informaţii despre autotratamentul bolii diareice acute, managementul problemelor legate de altitudine, precum şi abilitatea de a face triajul călătorilor cu probleme de sănătate(19).
Cu toate acestea, pentru călătorii care se întorc bolnavi, un aspect important este furnizarea legăturii cu centrele unde se poate efectua îngrijirea necesară vindecării. Într-o abordare mai largă, medicina de călătorie trebuie să includă, pe lângă medicina tropicală, şi aspecte de sănătate publică, ţinta fiind nu numai călătorii pe termen scurt şi lung, dar şi emigranţii şi refugiaţii. Există, de asemenea, multe cursuri internaţionale, naţionale, regionale sau locale cu durata variabilă de la câteva zile la câţiva ani. Pe măsură ce cunoştinţele din domeniu se extind, aceste cursuri de formare vor constitui cerinţe pentru practicarea medicinei de călătorie(20).
Componentele consultaţiei de medicină de călătorie
Aşadar, călătorul trebuie să fie informat asupra riscurilor pentru sănătate pe care le poate implica o călătorie, astfel încât să poată lua o serie de măsuri preventive. Medicii care consultă călătorul internaţional trebuie să cunoască bolile care pot fi transmise de diverşi vectori la care călătorul poate fi expus. Împotriva celor mai importante boli transmise de vectori, ca malaria şi febra galbenă, sunt disponibile vaccinuri şi medicamente cu efect profilactic. Cu toate acestea, pentru multe boli transmise de artropode nu există profilaxie specifică, aşa încât călătorul trebuie sfătuit în legătură cu utilizarea substanţelor cu efect repulsiv şi despre alte măsuri generale cu efect protector.
Bolile care apar după călătorii tropicale trebuie recunoscute deoarece unele dintre ele pot fi grave, cu risc letal, sau având un risc de transmitere în comunitate, direct interuman sau prin intermediul vectorilor.
Pe măsură ce călătoriile internaţionale s-au dezvoltat, riscul de a contracta diverse infecţii nonendemice în ţările de origine ale călătorilor a crescut. Pe de altă parte, studiile epidemiologice arată că patologiile cosmopolite sunt uneori mai frecvente decât cele tropicale, chiar după călătorii la tropice.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Glaesser D, et al. Global travel patterns: an overview. J Travel Med. 2017;24:.doi:10.1093/jtm/tax007.
- World Tourism Organization. UNWTO Tourism Highlights. Madrid; 2016a http://www.e-unwto.org/doi/book/10.18111/9789284418145 [Accessed August 25, 2017].
- Wilder-Smith A, et al. Epidemic arboviral diseases: priorities for research and public health. Lancet Infect Dis. 2017;17:e101-6.
- Wilder-Smith A, Leong WY. Importation of yellow fever into China: assessing the travel patterns. J Travel Med. 2017;24. doi:10.1093/jtm/tax008.
- Khan K, et al. Spread of a novel influenza A (H1N1) virus via global airline transportation. N Engl J Med. 2009;361:212-4.
- Quam MB, et al. Dissecting Japan’s dengue outbreak in 2014. Am J Trop Med Hyg. 2016;94:409-12.
- Quam MB, Wilder-Smith A. Estimated global exportations of Zika virus infections via travellers from Brazil from 2014 to 2015. J Travel Med. 2016;23. pii: taw059.
- Pavli A, Maltezou H. Health problems of newly arrived migrants and refugees in Europe. J Travel Med. 2017;24. doi:10.1093/jtm/tax016.
- Development of Aedes albopictus risk maps. 2009, ECDC. Available at: http://ecdc.europa.eu/en/publications/Publications/Forms/ECDC_ DispForm.aspx?ID=35 [Accessed August 25, 2017].
- Freedman DO, et al. GeoSentinel: the global emerging infections sentinel network of the International Society of Travel Medicine. J Travel Med. 1999;6:94-8.
- Leder K, et al. Travel-associated illness trends and clusters, 2000-2010. Emerg Infect Dis. 2013;19:1049-73.
- Bohigas PA, et al. Epidemic intelligence and travel-related diseases: ECDC experience and further developments. Clin Microbiol Infect. 2009;15:734-9.
- Schlagenhauf P, et al. Invitation to become part of the European Travel Medicine Inventory. Euro Surveill. 2009;14: pii: 19245.
- Schlagenhauf P, et al. The practice of travel medicine in Europe. Clin Microbiol Infect. 2010;16:203-8.
- McIntosh IB, et al. Travellers’ diarrhoea and the effect of pre-travel health advice in general practice. Br J Gen Pract. 1997;47:71-5.
- Behrens RH, Roberts JA. Is travel prophylaxis worth while? Economic appraisal of prophylactic measures against malaria, hepatitis A, and typhoid in travellers. BMJ. 1994;309:918-22.
- Mission report: Chikungunya in Italy. 2007, Joint ECDC/WHO visit for a European risk assessment. 17–21 September. ECDC. Available at: http://ecdc.europa.eu/en/healthtopics/documents/0709_chikungunya_fever_mission_report.pdf [Accessed August 25, 2017].
- Kogelman L, et al. Knowledge, attitudes, and practices of US practitioners who provide pre-travel advice. J Travel Med. 2014;21:104-14.
- World Health Organization. International Travel and Health. Geneva: WHO, 2012, p3, p13, p29.
- Kozarsky PE, Steffen R. Travel medicine education – what are the needs?
- J Travel Med. 2016;23. doi:10.1093/jtm/taw039.
