Prevenţia cancerului cervical prin vaccinare în 2019
Cervical cancer prevention through vaccination in 2019
Abstract
In Europe, cervical cancer is the second most common type of cancer, after breast cancer, in women between 15 and 44 years old. The mortality of cervical cancer in Romania is the most important among European countries. The primary cause of cervical cancer is a persistent infection by some specific types of human papillomavirus (HPV). Cervical cancer can be prevented by vaccination against HPV infection and screening. Since 2007, many countries have introduced HPV vaccines into their national programs. Despite the efforts made, the vaccine coverage is low, and the difficulties encountered are related to concerns about vaccine safety. Many studies have demonstrated the safety of the HPV vaccine, both in pre-licensing studies and in studies conducted around 10 years after introduction into national immunization programs. Today, by vaccination with the nonavalent HPV vaccine, we can talk about the prevention of genital cancers in women and men.Keywords
cervical cancerhuman papilloma virus (HPV)prevalencepreventionRezumat
În Europa, cancerul cervical este al doilea tip de cancer ca frecvenţă, după cancerul de sân, la femei cu vârsta cuprinsă între 15 şi 44 de ani. România se situează pe primul loc în Uniunea Europeană în ceea ce priveşte mortalitatea prin cancer cervical. Infecţia cu virusul papiloma uman (HPV) este principala cauză. Cancerul cervical poate fi prevenit prin vaccinare împotriva infecţiei persistente cu HPV, corelat cu programele de screening. Din 2007, multe ţări au introdus vaccinul HPV în programele naţionale. În ciuda eforturilor depuse, acoperirea vaccinală este redusă, dificultăţile întâmpinate fiind legate de preocupările privind siguranţa vaccinării. Numeroase studii au demonstrat siguranţa vaccinului HPV atât în studiile pre-licenţiere, cât şi în studii derulate pe parcursul celor aproximativ 10 ani de la introducerea în programele naţionale de imunizare. Acum, prin vaccinarea cu vaccinul HPV nonavalent, putem vorbi despre prevenţia cancerelor anogenitale la femei şi bărbaţi.Cuvinte Cheie
cancer cervicalvirus papiloma uman (HPV)prevalenţăprevenţieÎn speranţa că vom începe cât mai curând vaccinarea cu vaccinul HPV nonavalent în programul naţional, el fiind momentan disponibil în farmacii pentru cei care doresc să îl achiziţioneze contra cost, este util să clarificăm unele aspecte despre implicarea infecţiei cu virusul HPV în etiologia cancerului cervical şi a altor forme de cancer anogenital.
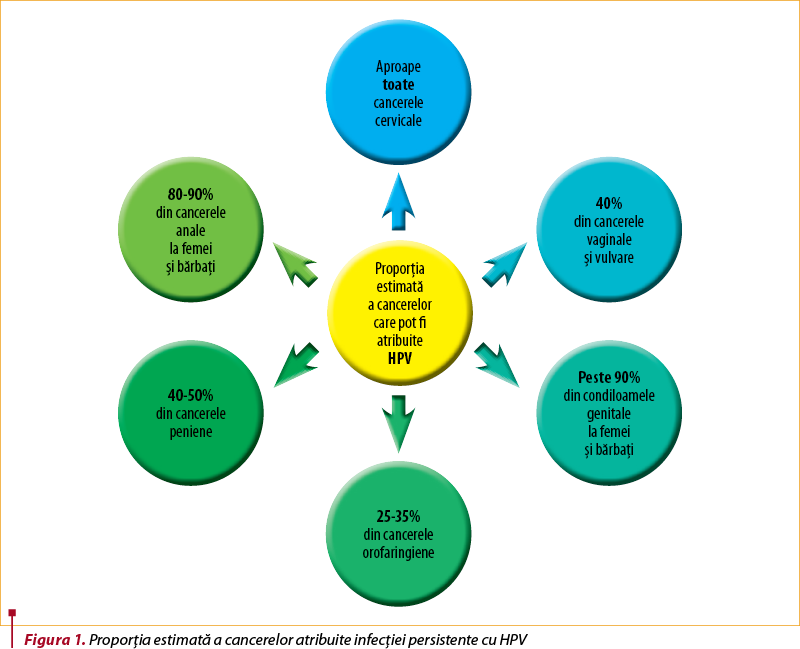
Se estimează că, anual, la nivel mondial, dintr-un total de 12,7 milioane de cazuri noi de cancere la femei şi bărbaţi, 5% sunt atribuite infecţiei cu HPV, iar una din 10 femei nou diagnosticate cu cancer are o formă determinată de HPV(1) (date pentru anul 2008). Povara bolilor produse de HPV în rândul bărbaţilor şi femeilor din întreaga lume este reprezentată de un număr impresionant de cazuri de condiloame genitale atât la femei, cât şi la bărbaţi, leziuni precanceroase cervicale cu risc scăzut şi înalt, cancere cervicale, vaginale, vulvare, alături de cancere anale şi orofaringiene, afectând ambele sexe.
Între 75% şi 80% dintre persoanele active sexual vor fi infectate la un moment dat de-a lungul vieţii cu virusul HPV. Dintre aceste infecţii, majoritatea se vindecă spontan. Infecţia persistentă cu un tip de HPV de risc înalt este cel mai puternic factor care determină cancerul HPV-pozitiv. Până în prezent, există peste 200 de genotipuri de HPV identificate, 15 dintre acestea putând cauza cancerul de col uterin(2).
Infecţia cu HPV pare să aibă multiple implicaţii. Un studiu recent din Coreea relevă corelaţia dintre infecţia la femei şi riscul de boli cardiovasculare(3), iar un altul, implicarea HPV în cancerul de sân(4) sau chiar în cancerul tiroidian, dar sunt încă necesare cercetări temeinice.
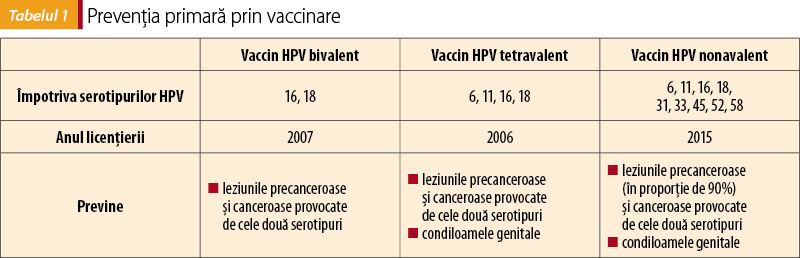
Lupta împotriva cancerului cervical este marcată de-a lungul timpului de câteva momente semnificative. În 1927, medicul român Aurel Babeş, profesor de anatomie patologică la Facultatea de Medicină din Bucureşti, nepotul lui Victor Babeş, prezintă Societăţii Române de Ginecologie primul test de screening pentru cancerul de col uterin. El a descoperit că, dacă se folosea o ansă de platină pentru a colecta celulele de la nivelul colului uterin, iar apoi aceste celule erau uscate pe plăcuţe şi colorate, se putea determina prezenţa celulelor canceroase. Rezultatele au fost publicate şi în jurnalul medical francez, Presse Médicale, la data de 11 aprilie 1928. În 1941, Georgios Papanikolaou elaborează o nouă tehnică de depistare a celulelor modificate de la nivelul colului uterin – testul Papanicolau, folosit astăzi ca metodă de prevenţie secundară a cancerului cervical. În România, testul pentru screeningul cancerului cervical se numeşte „Babeş-Papanicolau”, în aprecierea savantului român. În 1974-1976, Harald zür Hausen lansează ipoteza că un virus necunoscut din verucile genitale poate cauza cancer cervical, iar pentru demonstrarea relaţiei de cauzalitate a fost laureat în 2008 cu Premiul Nobel pentru Fiziologie sau Medicină. În 1980-1984 au fost descoperite serotipurile HPV 6, 11, 16 şi 18, iar în 1992 a fost identificată cea mai importantă proteină din capsida Papilomavirus, L1, proteină care stă la baza vaccinului HPV. În 2006 se înregistrează vaccinul HPV tetravalent (serotipurile 6, 11, 16, 18), în 2007 este licenţiat vaccinul bivalent (serotipurile 16 şi 18), iar în 2009 apar primele studii care evidenţiază reducerea semnificativă a cazurilor de condilomatoză genitală. Din 2014 este înregistrat vaccinul nonavalent (serotipurile 6, 11, 16, 18, 31, 33, 45, 52 şi 58).
Atitudinea femeilor din România faţă de prevenţia cancerului de col uterin este influenţată de nivelul precar al cunoştinţelor despre rolul infecţiei cu HPV în etiologia cancerului cervical, dar şi despre metodele de prevenţie ale infecţiei sau metodele de depistare precoce a leziunilor canceroase. Mai bine de jumătate dintre acestea nu asociază boala cu infecţia persistentă cu virusul HPV, iar una din zece femei din România consideră falsă informaţia potrivit căreia cancerul de col uterin este provocat de această infecţie. 68% dintre românce nu au auzit de infecţia cu virusul HPV. Jumătate dintre femeile care au auzit de virusul HPV nu ştiu sau nu cred că atât femeile, cât şi bărbaţii pot fi purtători ai virusului. Şapte din zece românce nu şi-au făcut în ultimii trei ani niciun test pentru depistarea leziunilor precanceroase sau pentru depistarea HPV (nici testul Babeş-Papanicolau, nici testul HPV-ADN)(5).
Vaccinarea HPV reprezintă metoda de prevenţie primară a leziunilor canceroase şi precanceroase cervicale, iar prin vaccinul HPV nonavalent sunt vizate şi leziunile canceroase şi cele precanceroase noncervicale asociate infecţiilor cu HPV atât la femei, cât şi la bărbaţi. Nu există recomandări pentru screeningul de rutină al leziunilor noncervicale asociate infecţiilor cu HPV.
În 2008, Ministerul Sănătăţii din România a lansat o campanie de imunizare în şcoli, oferind vaccinuri gratuite pentru fetiţele cu vârsta de 10-11 ani. Statisticile privind acoperirea vaccinală au arătat o rată de 2,57%(6). Acest eşec al campaniei de vaccinare se datorează lipsei informaţiilor despre vaccin şi vaccinare pe scară largă.
După 10 ani de la introducerea vaccinării cu vaccinul HPV tetravalent (tulpinile 6, 11, 16, 18) în programele de vaccinare din numeroase ţări la nivel mondial, există acum numeroase date de eficienţă şi siguranţă.
În Australia, vaccinarea în programul naţional a fost introdusă în 2007 pentru fetele cu vârsta de 12-13 ani şi s-a observat pentru perioada 2004-2011 un declin semnificativ al proporţiei femeilor cu vârsta <21 de ani şi între 21 şi 30 de ani diagnosticate cu condiloame genitale pe parcursul introducerii vaccinării cu vaccinul tetravalent HPV(7). O scădere semnificativă a incidenţei anomaliilor citologice de grad înalt la fete cu vârsta <18 ani s-a produs după introducerea vaccinului HPV tetravalent în statul Victoria, Australia (2003-2010)(8). Prevalenţa tipurilor HPV (6/11/16/18) ce se găsesc în compoziţia vaccinului tetravalent a scăzut semnificativ la toate femeile din Australia, indiferent de statusul vaccinal. Scăderea prevalenţei serotipurilor vaccinale la femeile nevaccinate sugerează un beneficiu datorat imunităţii de turmă, obţinut după implementarea vaccinării(9).
Siguranţa unui vaccin este evaluată utilizând diferite tipuri de supraveghere pe durata ciclului de viaţă al produsului: studii preînregistrare, care evaluează siguranţa, imunogenitatea şi eficacitatea lui prin colectarea de date de siguranţă în cursul studiilor clinice, şi studii postînregistrare, care identifică şi evaluează evenimentele adverse rare. Acestea se realizează prin raportarea voluntară de către medici în practica clinică de zi cu zi şi supravegherea sistematică suplimentară de către autorităţile sanitare.
Studiile de supraveghere activă şi pasivă au fost utilizate pentru a monitoriza intensiv siguranţa vaccinului HPV tetravalent timp de 14 ani, inclusiv 10 ani după autorizare. Studiile de supraveghere activă postînregistrare în Danemarca, Suedia şi SUA (pentru perioada 2006-2015) au inclus mai mult de 1,6 milioane de doze de vaccin HPV tetravalent şi au confirmat rezultatele de siguranţă ale studiilor clinice premergătoare licenţei. Nu a fost identificată nicio asociere cu afecţiunile neurologice, tromboembolismul venos, tulburările demielinizante sau tulburările autoimune(10). În programele de supraveghere pasivă au fost evaluate, în perioada 2006-2015, 56 de milioane de doze în SUA şi 7 milioane în Australia, dar şi doze administrate unor grupe populaţionale speciale: gravide, persoane cu HIV sau lupus eritematos sistemic. Vaccinul a fost bine tolerat şi imunogenic, nefiind raportate date îngrijorătoare de siguranţă(10).
În 15 februarie 2019, Organizaţia Mondială a Sănătăţii a raportat un număr de 92 de ţări care au în programul naţional de imunizare inclus vaccinul HPV. România probabil va începe vaccinarea cu vaccinul HPV nonavalent (tulpinile 6, 11, 16, 18, 31, 33, 45, 52, 58) în programul naţional în cursul acestui an. Programul prevede vaccinarea fetiţelor din grupa de vârstă 11-14 ani. Schema recomandată pentru această categorie este compusă din două doze, la interval de 6 luni între ele, cu administrare intramusculară, preferabil în muşchiul deltoid. Poate fi administrat în aceeaşi şedinţă cu vaccinul dTpa sau la orice interval faţă de acesta. Reacţiile adverse cel mai des întâlnite au fost locale: durere, eritem, edem. Reacţii generale: cefalee, febră, mialgii, greaţă, ameţeli, iar mai puţin frecvente: reacţii alergice, sincopă sau răspunsuri vasovagale la injectare şi artralgii.
Recomandările de vaccinare cu vaccinul HPV nonavalent se adresează fetelor şi băieţilor începând cu vârsta de 9 ani. Eficacitatea vaccinării este influenţată de administrarea vaccinului înainte de începerea activităţii sexuale, motiv pentru care cele mai multe dintre ţări au introdus vaccinarea fetiţelor din grupa de vârstă 11-14 ani. Unele ţări vaccinează atât fetele, cât şi băieţii, deoarece rolul băieţilor în transmiterea infecţiei este esenţial, iar prin compoziţia vaccinului sunt vizate şi tipuri de cancer specifice acestora. Pentru copiii cu vârsta de peste 15 ani şi adulţi, schema de vaccinare cuprinde trei doze administrate la 0, 2 şi 6 luni (primele două cu interval de două luni între ele, iar a treia doză, la 6 luni după prima). Unele programe naţionale prevăd scheme de recuperare (catch-up) adresate femeilor până la vârsta de 25 de ani, categorie pentru care nu este obligatoriu screeningul pentru infecţia cu HPV prevaccinare. US Food and Drug Administration (FDA) a extins recomandarea vaccinului nonavalent începând cu luna octombrie 2018 pentru femei şi bărbaţi cu vârsta între 27 şi 45 de ani. Pentru aceştia, schema de vaccinare este de trei doze, dar femeilor li se recomandă ca vaccinarea să fie precedată de testul Babeş-Papanicolau şi/sau testul HPV-AND. Leziunile cervicale trebuie tratate anterior vaccinării, dar identificarea la testare a unei tulpini incluse în vaccin nu contraindică vaccinarea. Pentru persoanele vaccinate anterior cu vaccinul tetravalent care îşi doresc protecţie pentru tulpinile incluse doar în vaccinul nonavalent se recomandă o schemă completă cu vaccinul nonavalent (şi nu doar o singură doză).
Vaccinarea HPV (prevenţia primară) necesită integrarea cu screeningul cervical (prevenţie secundară). Avem deja date promiţătoare privind imunogenitatea pe termen lung a vaccinurilor HPV. La nivel european, mortalitatea prin cancerul de col uterin a scăzut cu peste 30% în ultimii 30 de ani, în urma programelor de prevenţie coerente, consecvente şi comprehensive(11). În ciuda succeselor în prevenirea bolilor legate de HPV, rămân în continuare nevoi medicale nesatisfăcute.
Conflict of interests:
Bibliografie
- de Martel C, et al. Global burden of cancers attributable to infections in 2008: a review and synthetic analysis. Lancet Oncol. 2012; 13:607-615.
- Hamborsky J, Kroger A, Wolfe S (eds). Centers for Disease Control and Prevention. Epidemiology and Prevention of Vaccine-Preventable Diseases. Chapter 11, Human Papillomavirus. 13th ed. Washington D.C. Public Health Foundation, 2015. http://www.cdc.gov/vaccines/pubs/pinkbook/index.html. Data accesării: 15 septembrie 2016.
- https://www.ahajournals.org/doi/full/10.1161/CIRCRESAHA.118.313779
- https://bmccancer.biomedcentral.com/articles/10.1186/s12885-019-5286-0?fbclid=IwAR0n8DEyTh8YKfTErqgmSTsDceUuiXIhOEnXe04v_RGuC-gdovEMfkbch0
- Studiu GFK, septembrie 2016, de tip Omnibus, eşantion reprezentativ rural, urban, 515 femei cu vârsta 18+.
- https://hpvcentre.net/statistics/reports/ROU.pdf
- Ali H, et al. Genital warts in young Australians five years into national human papillomavirus vaccination programme: national surveillance data. BMJ. 2013; 346:f. 2032.
- Brotherton JM, et al. Early effect of the HPV vaccination programme on cervical abnormalities in Victoria, Australia: an ecological study. Lancet. 2011; 377:2085-2092.
- Tabrizi SN et al. Assessment of herd immunity and cross-protection after a human papillomavirus vaccination programme in Australia: a repeat cross-sectional study. Lancet Infect Dis. 2014; 10:958-966.
- Vichnin M, et al. An Overview of Quadrivalent Human Papillomavirus Vaccine Safety: 2006 to 2015. Pediatr Infect Dis J. 2015 Sep; 34(9):983-91.
- 11. http://www.euro.who.int/en/health-topics/noncommunicable-diseases/cancer/news/news/2013/04/1-in-100-women-in-europewill-developcervical-cancer. Data accesării: 9 septembrie 2016.
