Provocări şi soluţii din centrele de vaccinare extrapolate la trecerea vaccinării anti-COVID-19 în România în cabinetele medicilor de familie
Challenges and solutions from the vaccination centers extrapolated to the transfer of the anti-COVID-19 vaccination in Romania in the family doctors’ offices
Abstract
The pandemic triggered by the outbreak of SARS-CoV-2 changed our lives and showed us that we have not finally passed the period of contagious diseases. The advent of COVID-19 vaccines should have been an event similar to the introduction of the polio vaccine and we were supposed to be able to stop the pandemic. To the surprise of many, the vaccine was not received with much enthusiasm and difficulties arose in its large-scale administration, of an organizational nature, but also an attitude of rejection by large segments of the population. At the national level, a change of strategy has been the attempt to transfer the vaccination of the population from the vaccination centers to the family doctors, without the expected success the authorities hoped for. What were the challenges for family physicians and what solutions did we find, even partially, to improve the compliance with vaccination?Keywords
vaccination COVID-19family medicinechallenges in communicationRezumat
Pandemia declanşată de apariţia SARS-CoV-2 ne-a schimbat vieţile şi ne-a arătat că nu am depăşit definitiv perioada bolilor contagioase. Apariţia vaccinurilor anti-COVID-19 ar fi trebuit să fie un eveniment asemănător cu introducerea vaccinului antipolio şi să reuşim oprirea pandemiei. Spre surprinderea multora, vaccinul nu a fost primit cu mult entuziasm şi au apărut dificultăţi în administrarea sa pe scară largă, de natură organizatorică, dar şi o atitudine de respingere din partea unor segmente largi de populaţie. Pe plan naţional, o schimbare de strategie a fost încercarea de a transfera vaccinarea populaţiei de la centrele de vaccinare la medicii de familie, fără a avea succesul scontat de autorităţi. Care au fost provocările pentru medicii de familie şi ce soluţii am găsit, fie şi parţial, pentru îmbunătăţirea complianţei la vaccinare?Cuvinte Cheie
vaccinare COVID-19medicină de familieprobleme de comunicareTrecerea vaccinării anti-COVID-19 de la centrele de vaccinare la medicii de familie reprezintă o provocare nouă, care vine după doi ani de pandemie, după doi ani de luptă cu oboseala, cu pacienţii, cu statul şi, mai ales, cu puternicul curent antivaccinist din România şi din lume.
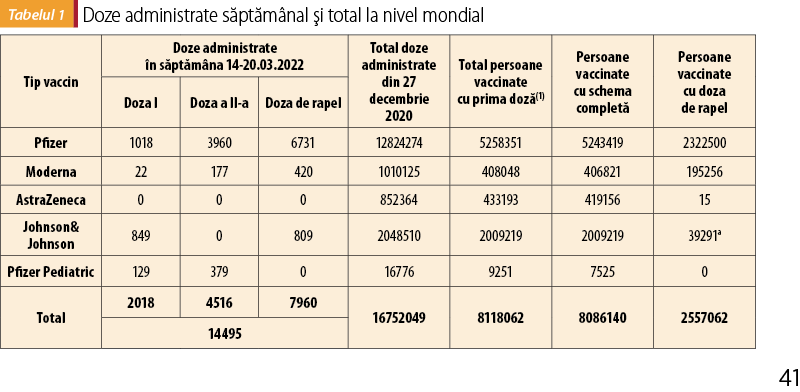
Pentru început avem câteva date: vaccinarea anti-COVID-19 a început în cabinetele medicilor de familie la 4 mai 2021 şi a dus până acum la vaccinarea a peste 1,1 milioane de români. 3.177 de medici de familie asigurau informarea, programarea la vaccinare, administrarea vaccinului conform schemei complete de imunizare, monitorizarea şi raportarea reacţiilor adverse pentru persoanele aflate pe listele proprii, pentru persoanele care nu au medic de familie şi pentru persoanele care se află pe lista unui medic de familie care nu a încheiat contract cu CAS pentru vaccinarea împotriva COVID-19. Pentru a pune în context, în România au fost administrate în total, de la debutul vaccinării, peste 16 milioane de doze şi peste 41,85% din populaţie a fost vaccinată cu schemă completă, adică peste 50% din populaţia de peste 18 ani(1). La nivel mondial au fost administrate peste 11 miliarde de doze, cu 4,5 miliarde de oameni cu schemă completă, adică peste 57,7% din populaţie(2).
Din datele de mai sus putem trage câteva concluzii imediate: ne aflăm mult sub pragul mondial, stăm catastrofic la vaccinarea la grupa de vârstă 5-12 ani şi prost la cea de până la 18. Singura rază de soare e vaccinarea la cabinetele medicilor de familie, pentru că doar o treime din medicii de familie (vorbim de vaccinarea la cabinet, nu de contribuţia la centrele de vaccinare) au contribuit la vaccinarea a peste 13,75% din cele peste 8 milioane de persoane vaccinate cu cel puţin o doză. Cealaltă rază de soare este lipsa reacţiilor secundare post-vaccinare grave, incidenţa reacţiilor secundare locale sau generale fiind de 1,2 la 1000.
Pentru o campanie de vaccinare, aceste cifre arată un eşec, în special comparat cu rata de succes a vaccinării clasice (care se menţine totuşi la nivelul de peste 90%). Faptul că avem o campanie mondială în eşec ne arată că este vorba mai mult decât de motive locale. Diferenţa dintre media mondială şi cea locală e dată de factorii locali. Având în faţă aceste cifre, ne întrebăm: de ce? Pentru nivelul mondial avem deja analize care arată multipli factori implicaţi: de la implicarea politică (în sens negativ) până la „arderea etapelor” în producerea vaccinurilor (de exemplu, critica adusă Sinovac şi Sputnik că nu sunt eficiente a afectat şi vaccinurile ARN mesager prin whataboutism), de la minimalizarea efectelor bolii comparativ cu vaccinul până la mesajele transmise prin grapevine – reţele sociale reale şi electronice. Există o corelaţie între refuzul la vaccin şi educaţia, vârsta şi apartenenţa politică, dar şi gradul de încredere în instituţiile statului. Încă este de evaluat impactul celor 2 miliarde de dolari cheltuiţi oficial de Federaţia Rusă pentru propagandă în UE şi SUA şi cine ştie cât prin „fermele de troli” şi recrutarea „idioţilor utili”.
Dar care sunt provocările specifice pentru România şi pentru medicul de familie în special? În primul rând, nu sunt noi. Sunt provocări vechi pentru o problemă nouă. Facem faţă la aceste provocări de mai multă vreme; e drept, la o scară mai mică. De la abandonarea vaccinării obligatorii pentru copii de pe vremea comunismului, rata de vaccinare a scăzut constant şi, chiar dacă nu a scăzut foarte tare, eşecul implementării vaccinării anti-HPV arată că e doar inerţie socială şi că o campanie antivaccinare bine condusă de un politician plătit de Moscova ar putea prăbuşi actuala rată de vaccinare. Cheia succesului e comunicarea, dublată de o logistică impecabilă şi de un suport susţinut din partea statului român. Pentru că nu putem influenţa politicul şi birocraţii să vedem cu ce ne confruntăm în cabinetul nostru, pentru că suntem profesionişti şi pentru că vrem ca măcar partea noastră să fie corectă.
În primul rând, am avut de-a face cu o tehnologie absolut nouă (pentru omul obişnuit), introdusă aparent peste noapte. Poţi explica unui pacient, în câteva minute, cum funcţionează. Dar dacă trebuie să faci asta pentru fiecare pacient vaccinat, timpul se adună. Dacă trebuie pentru a suta oară să spui aceleaşi cuvinte... În cuvintele unui viitor medic spaţial: Dammit Jim, I’m a doctor not a public comunicator! Pe lângă noua tehnologie, am avut de explicat şi diferenţa dintre cele moderne şi cele clasice, de sfătuit care e opţiunea mai bună, de explicat efecte secundare. Pe acest front am fost singuri, fără un ghid de comunicare cu pacientul, doar cu resursele puse la îndemână de câţiva colegi inimoşi care s-au documentat pentru toţi. Lecţia de la eşecul vaccinării anti-HPV nu a fost învăţată, nu s-a pregătit nimeni pentru respingere şi a trebuit să schimbăm roţile trenului în timp ce mergea. Cu doar o treime din colegii care s-au încumetat să vaccineze, faptul că 1,1 milioane de români au ales cabinetul medicului de familie reprezintă un succes important, mai ales că am avut de concurat cu centre de vaccinare bine dotate, cu impact puternic în media şi personalităţi publice care au făcut promovare intensă pentru ele. Atuul principal a fost încrederea pacientului în noi, dublată de o bună comunicare şi de înţelegerea temerilor pacientului. Principalele obstacole, dar şi soluţiile găsite au fost:
-
Miturile propagate conştient şi inconştient – mituri care „pică” imediat la o persoană educată să gândească critic, o persoană care ştie să pună întrebări clasice: cui foloseşte, cine finanţează asta ş.a.m.d. De aceea, pe lângă persoanele lipsite de educaţie am avut „victime” din rândul persoanelor cu multe diplome, dar lipsite de educaţie critică. Destrămarea miturilor durează. Este posibilă, dar e mare consumatoare de timp. Apelul la încrederea în medicul personal este de mare ajutor.
-
Atitudinea activă a grupurilor antivaccinare – succesul lor nu se datorează inteligenţei sau faptului că au un „Goebbels” în spate, ci pentru că exploatează o fisură importantă în armura statului modern – lipsa masivă de încredere în instituţiile statului. Dacă statul vrea să fim vaccinaţi, e pentru că „vrea să ne controleze, omoare, castreze etc.” Statul, identificat cu politicienii, e rău prin definiţie, deci vaccinarea impusă de stat e rea. Faptul că grupurile antivaccinare aduc experienţa „egalilor” – „şi eu sunt mamă şi nu îmi vaccinez copiii, nu vreau să le fac rău” – întăreşte rezistenţa la vaccinare. Combaterea lor se face cu aceeaşi monedă: „Eu mi-am vaccinat copii!”
-
Lipsa completă de educaţie medicală la pacienţi, la factorii de decizie şi, deosebit de important, la personalul medical. Rugat de o divă mondenă să îi explice teoria relativităţii, Einstein a declinat semipoliticos: „Dacă nu ştii ce e făina, cum să explic ce sunt tăiţeii?” Majoritatea pacienţilor nu au cunoştinţe minime de biologie – cum să explici fiecăruia ce e ARN mesager şi să şi înţeleagă? Singura soluţie e apelul la încrederea în medicul personal: până acum ai avut încredere în mine pentru tratament, trebuie să ai încredere şi pentru acest vaccin. Lipsa de educaţie la factorii de decizie nu e o noutate, ci doar un potenţial pentru dezastru. Dar adevăratul dezastru local a fost atitudinea personalului medical: de la chirurgii şi pneumologii de la televizor, care au devenit peste noapte virusologi de renume mondial, la personalul medical care a „fentat” vaccinarea, a facilitat obţinerea de certificate verzi false, a preferat să nu respecte protocoalele şi a tratat cu azitromicină primul strănut, care în discuţiile „particulare” cu pacientul a recunoscut „că nu crede în pandemie, dar nu poate spune asta public”. E greu de calculat impactul negativ generat tocmai de cei care ar fi trebuit să susţină vaccinarea, dar în mod cert este extrem de important, pentru că subminează încrederea pacientului.
-
Vaccinarea monodoză. În privinţa experienţelor trecute cu statul român şi cu „braţul său armat în teritoriu”, DSP-ul a arătat incapacitatea de a înţelege necesităţile vaccinării şi că pierderea unor doze pentru a câştiga vaccinări e un sacrificiu necesar. Este de înţeles reluctanţa medicului de familie de a accesa un flacon de şase doze pentru mai puţin de şase vaccinări. Una din cele mai inspirate decizii ale CNCAV a fost de a permite vaccinarea cu sacrificarea dozelor nefolosite din flacon. Chiar şi aşa, te doare efectiv să arunci un flacon cu doze nefolosite. Rămân în continuare problemele termenului de expirare, stocarea la cabinet şi aprovizionarea. Mutarea spre monodoză, odată cu modificarea pandemiei spre endemie, ar fi de mare ajutor.
-
RENV – cele patru litere ale apocalipsei. Teorema SIUI: dacă un soft poate fi făcut prost, MS, CNAS şi STS vor reuşi mai mult decât atât! Forma iniţială a fost greu de folosit: se cereau date inutile cu aşteptări nerealiste (adrese de e-mail pentru persoane de 75 de ani din mediul rural), datele introduse greşit nu puteau fi corectate decât de operatorii STS. Pe parcurs, lucrurile s-au mai îmbunătăţit, echipa de suport a fost OK, iar criticile din partea „utilizatorului” au fost parţial preluate. E prea mult să sperăm că viitoarele softuri vor avea un pilot pentru medicii de familie... dar un medic poate visa.
-
Birocraţia. Din nou, lecţia de la vaccinarea anti-HPV nu a fost însuşită. Primul lucru pe care îl primeşte pacientul nu e o vorbă bună, ci un formular. Ţările cu apă caldă vaccinează şi drive-through, dar România nu poate fără un formular şi trei semnături. Ce a diferenţiat vaccinarea HPV de celelalte? Formularul de consimţământ! În loc să foloseşti un acord prezumat prin simpla prezentare, ca la DTP, HB, AP etc., trebuie să semnezi. De ce? Şi neîncrederea în stat îşi spune cuvântul. În plus, efortul personalului medical e mult mai mare pentru că trebuie să ghideze pacientul prin întrebări, să explice şi apoi să introducă date în RENV. Singurul avantaj ar fi cercetarea pe formulare, dar în mod cert vor avea soarta datelor culese cu PNESSP: coşul de gunoi. Şi aici cabinetul medicului de familie are un avantaj pentru cei care folosesc softuri de cabinet: formularul pretipărit! Medicul cunoaşte datele pacientului, softul completează datele personale şi pacientul trebuie doar să semneze.
-
Bonurile de masă. Cu ce să începem? Cu ideea? Cu semnăturile în trei exemplare? Cu întârzierea distribuirii? Cu discriminarea între cei vaccinaţi anterior sau cei cu doză booster? Cu hârtiile? Cu telefoanele date sistematic de pacienţi să întrebe de ele? Cu înjurăturile pentru lipsa lor? Cu DSP-urile? Cu presa? Ideea e minunată în principiu, dacă s-ar fi aplicat ca la donarea de sânge: primeşti bonul pe loc. Fără hârtii multe, fără timp pierdut, fără nervi. În plus, aplicată de la debut, ar fi fost un game changer pentru cei cu resurse mai puţine, exact una din categoriile cel mai puţin vaccinate. Medicii de familie au făcut faţă destul de bine, mai ales în rural, unde comunitatea află repede: „s-au adus bonurile la dispensar”, dar drumurile pierdute pentru ridicarea lor, tabelele şi declaraţiile pentru ridicarea bonurilor de rude pentru cei plecaţi în străinătate...
Concluzii
În mare parte, provocările naţionale pentru vaccinare au fost întâmpinate cu soluţii decente, lucru evidenţiat de numărul mare de persoane vaccinate în cabinete. Sunt esenţiale încrederea pacientului în medicul personal şi răbdarea medicului în a comunica cu fiecare pacient. Este extrem de important pentru fiecare dintre noi să înţelegem că nu suntem Atlas, nu purtăm povara lumii pe umerii noştri, dar efortul nostru personal, indiferent cât de mic, contează. Nu ne putem lupta cu toţi trolii subvenţionaţi de Kremlin, dar clădirea încrederii pacientului în noi e mai importantă. Suntem infanteria din tranşee, avansăm ca la Mărăşeşti, cu 10 metri, dar e mult mai important să avem mici victorii decât pierderi masive.
În încheiere aş vrea să vă aduc aminte o reclamă foarte inspirată de pe vremea când Discovery Channel era ştiinţific: o fetiţă din Alabama a vrut să studieze la aceeaşi şcoală cu toţi – prima elevă de culoare într-o şcoală segregată, un om a vrut să ridice conştiinţele fără să ridice vocea – Gandhi predicând independenţa nonviolentă, un om a vrut să fie liber – un student oprind tancurile în Piaţa Tiananmen. Puterea unui singur om e să facă ceva. Orice. „Pentru ca răul să triumfe, este suficient ca oamenii buni să nu facă nimic”, aşa cum ne aminteşte Edmund Burke.
Conflict of interests: The author declares no conflict of interests.
Bibliografie
-
Centrul naţional de supraveghere şi control al bolilor transmisibile Informare săptămânală privind vaccinarea împotriva COVID-19 şi RAPI. Săptămâna 21-27.03.2022.
-
WHO Data.
-
Tagoe ET, Sheikh N, Morton A, et al. COVID-19 Vaccination in Lower-Middle Income Countries: National Stakeholder Views on Challenges, Barriers, and Potential Solutions. Front Public Health. 2021;9:709127. doi:10.3389/fpubh.2021.709127.
-
Forman R, Shah S, Jeurissen P, Jit M, Mossialos E. COVID-19 vaccine challenges: What have we learned so far and what remains to be done?. Health Policy. 2021;125(5):553-567. doi:10.1016/j.healthpol.2021.03.013.


