Compensarea vestibulară centrală
Central vestibular compensation
Abstract
Stable unilateral vestibular deficit (vestibular neuronitis being the most common example in clinical practice) causes an imbalance in the information reaching the two vestibular nuclei at the level of the brain stem. This inequality of information arriving from the inner ear or the vestibular nerve is interpreted by the central vestibular structures as a rotation towards the ear from which it receives more information, generating the natural balancing reactions – nystagmus and vertigo, postural and walking imbalance. The physiological mechanism involved in the healing of such an injury is represented by the phenomenon of central vestibular compensation, an expression of the plasticity of the central vestibular structures. This natural recovery pattern begins in the first days after the acute injury and is a long-lasting process that allows good but incomplete recovery of dynamic deficits secondary to peripheral vestibular injury. This therapeutic window of the first week after onset should not be missed – initiation of pharmacological treatment (betahistine) from the first days and vestibular rehabilitation programs, both of which have been shown to facilitate and accelerate central vestibular compensation and ensuring maximum patient’s recovery.Keywords
unilateral stable peripheral vestibular lossvestibular central compensationneuroplasticitytherapeutic windowvestibular rehabilitationRezumat
Deficitul vestibular unilateral stabil (neuronita vestibulară fiind exemplul cel mai frecvent întâlnit în practica clinică) provoacă un dezechilibru în informaţiile ajunse la cele două grupuri de nuclei vestibulari de la nivelul trunchiului cerebral. Această inegalitate de informaţii care ajung de la urechea internă sau nervul vestibular este interpretată de structurile vestibulare centrale ca o rotire înspre urechea de la care primeşte mai multe informaţii, generând reacţiile fireşti de echilibrare – nistagmus şi vertij, dezechilibru postural şi în mers. Mecanismul fiziologic care intervine în vindecarea unei astfel de leziuni este reprezentat de fenomenul de compensare vestibulară centrală, expresie a plasticităţii structurilor vestibulare centrale. Acest model de recuperare naturală debutează în primele zile după leziunea acută şi este un proces de lungă durată, care permite o recuperare bună, dar incompletă a deficitelor dinamice secundare leziunii vestibulare periferice. Această fereastră terapeutică din prima săptămână de la debut nu trebuie ratată – iniţierea încă din primele zile a tratamentului farmacologic (betahistină) şi a programelor de reeducare vestibulară, ambele dovedite a facilita şi accelera compensarea vestibulară centrală şi a asigura o recuperare maximă a pacientului.Cuvinte Cheie
deficit vestibular periferic unilateral stabilcompensare vestibulară centralăneuroplasticitatefereastră terapeuticăreeducare vestibularăIntroducere
Sistemul vestibular reprezintă, alături de sistemul vizual şi somatosenzorial, o parte integrantă a echilibrului uman. Impulsurile de la receptorii vestibulari ai urechii interne transmit către sistemul nervos central informaţii referitoare la mişcare, efectele gravitaţiei şi poziţia în spaţiu a capului şi corpului relativ la pământ.
În mod normal, în condiţii de repaus, cele două vestibule transmit, continuu şi cu aceeaşi frecvenţă, impulsuri nervoase către centrii vestibulari, prin intermediul nervilor vestibulari.
Deficitul vestibular unilateral stabil (neuronita vestibulară fiind exemplul cel mai frecvent întâlnit în practica clinică) provoacă un dezechilibru în informaţiile ajunse la cele două grupuri de nuclei vestibulari de la nivelul trunchiului cerebral (figura 1). Această inegalitate de informaţii care ajung de la urechea internă sau nervul vestibular este interpretată de structurile vestibulare centrale ca o rotire înspre urechea de la care primeşte mai multe informaţii, generând reacţiile fireşti de echilibrare – nistagmus şi vertij, dezechilibru postural şi în mers. Cu cât leziunea vestibulară periferică este mai severă, cu atât simptomele şi semnele clinice sunt mai ample, afectând starea pacientului.
Din cauza legăturilor funcţionale strânse ale sistemului vestibular cu cel vegetativ, vertijul este adesea însoţit de greaţă şi vărsături. Falsa senzaţie de rotire spre partea sănătoasă determină apariţia nistagmusului spontan cu secusa rapidă de partea controlaterală deficitului, care are rolul de a corecta o mişcare ce nu se întâmplă de fapt. Pentru a contracara vertijul, sunt iniţiate reflexe vestibulospinale opuse direcţiei acestuia, determinând un dezechilibru în tonusul musculaturii celor două jumătăţi ale corpului şi producând modificările posturale caracteristice deficitului vestibular unilateral brusc instalat: înclinarea capului şi trunchiului spre partea lezată, deplasarea centrului de greutate şi tendinţa de cădere spre aceeaşi parte, bază lărgită de susţinere. În cursul mişcărilor, întreruperea căii aferente a reflexului vestibulospinal de partea lezată face imposibilă declanşarea mişcărilor compensatorii push-pull ce stabilizează corpul, ceea ce produce instabilitate şi deficite de traiectorie, viteză şi distanţă a mişcărilor. Deficitul reflexului vestibuloocular face ca rotirea cu frecvenţă mare spre partea lezată să nu mai fie însoţită de mişcarea controlaterală fiziologică a globilor oculari, ceea ce se traduce prin alunecarea imaginii de pe retină şi apariţia sacadelor oculare corectoare care au rolul de a refixa imaginea pe retină.

Dacă funcţia vestibulară periferică este recuperată (fie pentru că leziunea este tranzitorie, cum este în cazul vertijului paroxistic poziţional benign [VPPB] şi, parţial, în cazul bolii Menière, fie pentru că leziunea este recuperată, cum este cazul surdităţii brusc instalate cu sindrom vestibular asociat), pacientul revine rapid la capacitatea sa de echilibrare anterioară episodului acut, fără a mai prezenta vertij, ameţeală sau dezechilibru.
Dacă însă leziunea este persistentă sau chiar definitivă (neuronita vestibulară), simptomele vor persista mult timp, iar recuperarea după o astfel de leziune este adesea incompletă. Mecanismul fiziologic care intervine în vindecarea unei astfel de leziuni este reprezentat de fenomenul de compensare vestibulară centrală, expresie a plasticităţii structurilor vestibulare centrale.
Vertijul are un impact negativ major asupra calităţii vieţii pacienţilor. Odată debutat acest sindrom vestibular, ei trăiesc cu frica că se va repeta şi, din păcate, atacurile sunt imprevizibile de foarte multe ori, cum se întâmplă în vertijul paroxistic poziţional benign şi în boala Ménière. Teama dezvoltată de către pacienţi duce la un comportament motor şi cognitiv limitativ, autorestrictiv. Astfel, din punct de vedere comportamental, pacienţii prezintă:
-
afectarea posturii şi a mersului;
-
afectarea stabilizării privirii;
-
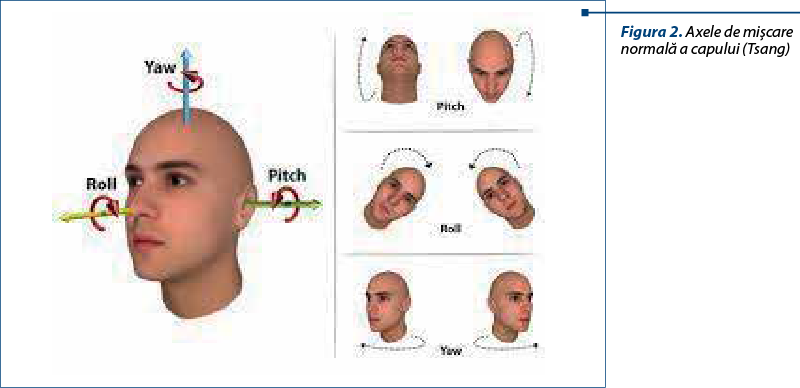
strategii greşite de echilibrare, dominate de restricţiile şi evitarea mişcărilor care le determină disconfort (figura 2).
Din punct de vedere cognitiv, pacienţii prezintă:
-
frică de cădere, pierzând încrederea în propriul echilibru, ceea ce îi face dependenţi de o altă persoană pentru a ieşi din casă;
-
frică de un nou episod acut;
-
anxietate şi stres;
-
izolare socială.
Aceste modificări comportamentale, persistente uneori chiar şi după recuperarea foarte bună a stării iniţiale, reprezintă, de fapt, un handicap care contează pentru viaţa pacienţilor, pentru că îi restricţionează în activităţile cotidiene şi de la serviciu şi le determină constrângeri în viaţa socială, consecinţe pe care nu ni le dorim, ca medici practicieni. 80% dintre ei au nevoie de concedii medicale lungi, uneori trebuie să schimbe slujba şi de aceea este important să fim aproape de ei cu un diagnostic cât mai precoce, cât mai aproape de etiologie, dacă se poate acest lucru şi, fără îndoială, cât mai aproape de tratamentul optim.
Potrivit studiilor făcute în centre specializate privind tulburările de echilibru, aproape 50% din pacienţi au un sindrom vestibular periferic, deci nouă, medicilor ORL, ne revine cea mai mare parte a acestor pacienţi. Şi în sindromul vestibular, ca în orice patologie, sigur că obiectivul terapeutic este să încerci să afli etiologia, dar atrag atenţia că acest lucru nu este întotdeauna posibil, de aceea încercăm să adaptăm programul terapeutic în funcţie de mecanismul fiziopatogenic al afecţiunii vestibulare. Aici aş spune că suntem norocoşi pentru că avem un aliat – acesta se numeşte fenomenul de compensare vestibulară centrală, un mod natural de a vindeca un deficit vestibular periferic unilateral. Este, de fapt, un mecanism de neuroplasticitate care apare la nivelul structurilor vestibulare centrale, în primele 3-5 zile de la deficitul vestibular periferic brusc instalat, perioadă în care are şi intensitatea maximă de acţiune. Aceasta este perioada de timp pe care o considerăm fereastră terapeutică, intervalul de timp în care pacientul trebuie să înceapă tratamentul cu beneficiu maxim pentru afecţiunea sa. Personal, recomand ca protocol terapeutic tratamentul bimodal de betahistină şi reeducare vestibulară, amândouă fiind metodele prin care se facilitează compensarea vestibulară centrală, deci adăugăm ceva peste ceea ce se întâmplă în mod natural. În niciun caz, după părerea mea, nu ar trebui să suprimăm funcţia vestibulară, deci să folosim vestibulosupresante, deşi acestea, evident, îi fac bine pacientului pentru că îi reduc simptomatologia, dar pe termen lung îi fac rău pentru că îi încetinesc vindecarea şi permit o desfăşurare mai puţin optimă a fenomenului de compensare centrală.
Sigur că în faza iniţială (primele 1-3 zile) recomand un tratament simptomatic (sedativ vestibular şi antiemetic, eventual anxiolitic), pentru că trebuie să scoatem pacientul din criză – acestuia îi este foarte rău, având vertij chiar şi doar la simpla mişcare a ochilor, are fenomene vegetative intense şi nu se poate deplasa. De asemenea, dacă ştim etiologia sindromului vestibular, asociem tratament etiologic (corticosteroizi în neuronita vestibulară; antibiotic injectabil în labirintite; perfuzii vasodilatatoare în surditatea brusc instalată), dar după aceea, pe termen lung, trebuie să încercăm să facilităm, aşa cum am spus, compensarea vestibulară cu un tratament care are un profil bun de siguranţă şi tolerabilitate, iar betahistina, din fericire, are ambele avantaje, şi atunci permite o complianţă şi o aderenţă bune ale pacienţilor la acest tratament. Betahistina este un neuromodulator cu structură similară histaminei, care are efecte slabe agoniste pe receptorii histaminergici H1 şi puternic antagoniste pe receptorii histaminergici H3. Au fost identificate trei tipuri de receptori histaminergici: postsinaptici H1 şi H2 şi presinaptici H3. Histamina şi agoniştii receptorilor H3 inhibă producţia de histamină, iar antagoniştii receptorilor histaminergici cresc sinteza de histamină şi eliberarea sa în sistemul nervos central. Toate cele trei tipuri de receptori se găsesc şi în nucleii vestibulari, ceea ce sugerează că histamina contribuie şi la reglarea funcţiei vestibulare. Efectele betahistinei depind de doza administrată şi de durata tratamentului (Tighilet, 2005). În prezent, doza acceptabilă pentru producerea unui efect semnificativ asupra sindromului vestibular este de 24 mg de două ori/zi, timp de trei luni.
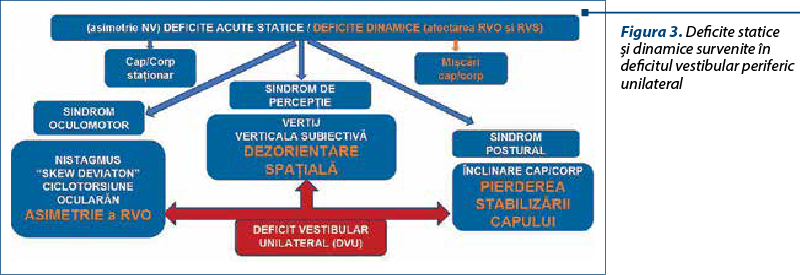
Sigur că tratamentul farmacologic nu este singurul, sindromul vestibular periferic beneficiază şi de tratament fizic, prin reeducare vestibulară; foarte rar, aş spune, beneficiază de tratament chirurgical, dar pentru fiecare caz în parte este bine să adaptăm şi să asociem, dacă este cazul, aceste grupe de tratament pentru a spera într-un beneficiu maxim. Tratamentul farmacologic trebuie împărţit în două momente şi două grupe de terapii clar definite, în funcţie de momentul debutului deficitului vestibular unilateral. Primul este, evident, tratamentul de criză, dacă pacientul vine în fază acută, şi are ca scop sedarea funcţiei vestibulare şi ameliorarea simptomatologiei, pentru ca asimetria dintre cele două căi vestibulare să nu mai fie percepută atât de amplu de către pacient. După ce îl scoatem din criză, scopul este nu numai să se simtă mai bine, dar să se şi descurce mai bine în viaţa de zi cu zi, să-şi recupereze deficitul vestibular unilateral. Vom folosi un tratament care favorizează şi stimulează acest fenomen de compensare centrală. Tratamentul de criză sigur că este deja cunoscut, suprimăm, aşa cum am spus, funcţia vestibulară, dar pentru că vertijul înseamnă de fapt că avem o asimetrie mare de informaţie primită de la nivelul celor două căi vestibulare, trebuie să încercăm să diminuăm activitatea urechii sănătoase. În sindromul vestibular periferic, aş spune că, de obicei, în ceea ce priveşte etiologia, ceea ce putem şti este fie că are un VPPB, şi atunci facem o manevră de repoziţionare (nu este vorba de deficitul vestibular permanent despre care vorbim astăzi), fie ne aflăm în faţa unei neuronite vestibulare, deci o infecţie virală cu herpes simplex tip I, şi atunci se recomandă tratament cortizonic timp de o săptămână (aciclovirul nu s-a dovedit eficace), sau în faţa unei labirintite plecate de la o otomastoidită cronică supurată, sau chiar de la otită medie acută, şi atunci evident că antibioticul pe cale intravenoasă sau intramusculară (absorbţie mai bună, dar pacientul are vărsături) este cel care trebuie asociat tratamentului vestibular. Pe termen lung, după ieşirea din faza acută, ceea ce ne dorim, aşa cum am spus, este nu numai ameliorarea simptomatologiei, dar şi redobândirea echilibrului şi dispariţia ameţelii, ceea ce presupune un tratament de durată, în medie de trei luni. Un deficit vestibular unilateral afectează reflexul vestibulo-ocular (RVO) – tulburări oculomotorii; afectează reflexul vestibulospinal (RVS) – tulburări posturale; şi afectează reflexul vestibulocortical (RVC) – deficit de percepţie, vertij, percepţia că lucrurile sunt înclinate sau oscilopsie. Toate acestea afectează pacientul şi trebuie să ne adresăm tuturor acestor reflexe afectate prin protocolul terapeutic recomandat. Cele trei reflexe afectate determină două categorii distincte de deficite: deficite statice şi deficite dinamice. Deficitele statice, care se manifestă atunci când pacientul nu face absolut nicio mişcare, sunt deficitele de fază acută (pacientul are nistagmus, stă înclinat lateral, stă cu capul pe un umăr, are vertij). Din fericire, aceste deficite care sunt foarte severe se compensează complet şi repede, mecanismul desfăşurându-se la nivelul nucleilor vestibulari. Ceea ce contează pe termen lung sunt deficitele dinamice, adică faptul că sistemul vestibular nu răspunde cu aceeaşi amplitudine cu care îl stimulăm, deci pacienţii nu pot să întoarcă capul foarte repede, nu pot să facă două lucruri deodată (să meargă şi să întoarcă capul), nu pot să meargă pe întuneric, pe piatră cubică sau pe tocuri, deoarece vor ameţi şi se vor dezechilibra. Aceşti pacienţi nu îşi mai pot exercita funcţia de echilibrare în mod reflex, subconştient, aşa cum se întâmplă în mod normal, când nu există o leziune vestibulară (figura 3).
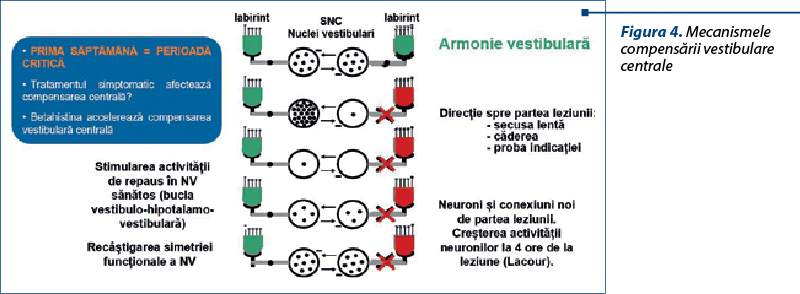
Recuperarea spontană singură durează mult (6 luni), nu este optimă în multe cazuri şi, uneori, poate apărea o discrepanţă între recuperarea obiectivă şi autoevaluarea pacientului, care determină apariţia unei alte patologii, 3PD (PPPD = persistent postural-perceptual dizziness). Astfel, deficitele dinamice, din păcate, nu se compensează complet poate niciodată (compensarea centrală nu este perfectă), de aceea, cu atât mai mult, trebuie să favorizăm această activitate de neuroplasticitate a sistemului nervos central şi să nu lăsăm pacientul fără tratament şi în niciun caz cu tratament supresor vestibular mai mult de 3-5 zile de la episodul acut, metode care ar încetini recuperarea naturală prin compensarea vestibulară centrală. Asocierea de betahistină cu reeducare vestibulară, în opinia mea, atinge ambele sedii de desfăşurare a proceselor de compensare vestibulară centrală – atât activitatea periferică, dar şi cea vestibulară centrală (figura 4) – şi de aceea este protocolul de tratament pentru care am optat.
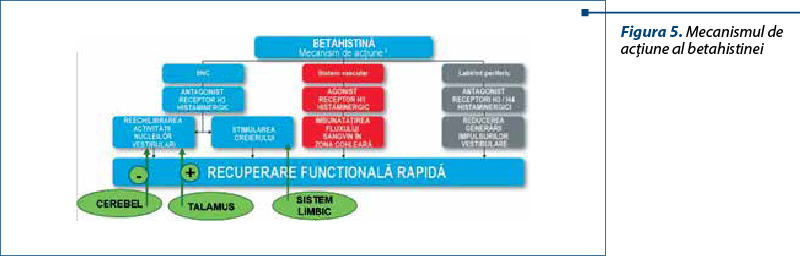
De ce betahistină faţă de alte vasodilatatoare? Motivele rezidă în mecanismul de acţiune al betahistinei, analog sintetic al neurotransmiţătorului fiziologic implicat în procesul de compensare vestibulară centrală (histamina) (figura 5): pe de o parte, acţionează la nivelul urechii interne, la nivel periferic reducând generarea de impulsuri către urechea sănătoasă (ameliorează asimetria indusă de deficitul vestibular unilateral) şi îmbunătăţeşte vascularizaţia urechii interne (favorizând refacerea homeostaziei endolimfatice), iar pe de altă parte, ceea ce face diferenţa şi aduce plusvaloare faţă de alte vasodilatatoare este faptul că acţionează la nivelul receptorilor histaminergici de la nivelul talamusului şi sistemului limbic, exact la nivelul acelor receptori care în mod natural sunt folosiţi în fenomenul de compensare centrală. Stimularea sistemului limbic este foarte importantă, pentru că repune organismul în stare de alertă. Statul la pat nemişcat, mecanismele de autolimitare (să nu îşi mişte capul) sunt strategiile cele mai proaste pentru vindecarea pacientului cu deficit vestibular periferic. Să încerci să reactivezi sistemul, organismul în totalitate – şi acest lucru o face sistemul limbic – este de mare ajutor în compensarea unui deficit vestibular periferic.
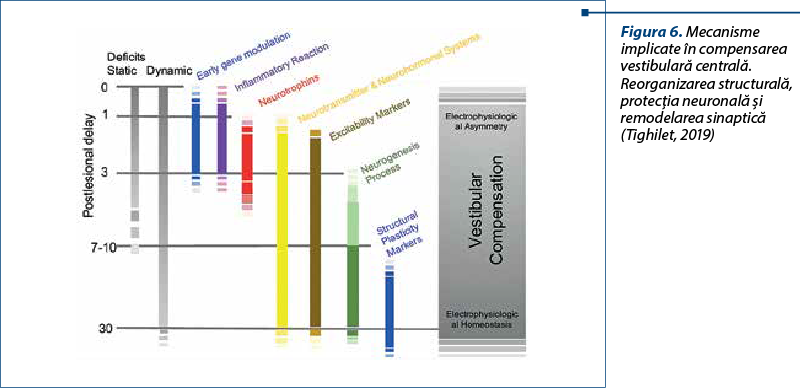
Acest fenomen de neuroplasticitate are multiple mecanisme prin care se desfăşoară (figura 6), procese inflamatorii de eliberare de neurotransmiţători, strategii de substituţie, mecanisme care durează cel puţin o lună, nu încep toate în acelaşi moment şi se suprapun, oferind redundanţă acţiunii lor. Unele au un impact mai mare asupra deficitelor statice din prima săptămână, altele acţionează asupra deficitelor dinamice şi, de aceea, asocierea de betahistină, care facilitează şi accelerează compensarea vestibulară, împreună cu reeducarea vestibulară, pare să dea rezultatele cele mai bune, cel puţin în opinia mea.
În niciun caz nu inhibăm compensarea vestibulară – nu ţinem pacientul nemişcat la pat pentru că dacă se mişcă ameţeşte, în niciun caz nu îl ţinem pe sedative vestibulare mai mult de trei zile, care sigur că îi ameliorează simptomatologia, dar au un efect negativ pe termen lung în ceea ce priveşte recuperarea funcţiei vestibulare. Sau nu recomandăm niciun tratament, lăsând vindecarea doar pe seama recuperării spontane, ori recomandăm tratament medicamentos cu betahistină, asociat cu program de reeducare vestibulară, având în vedere mecanismul de acţiune descris anterior.
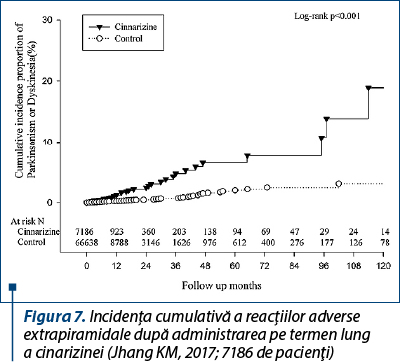
Este important de ştiut că Betaserc® nu are niciun fel de interacţiune medicamentoasă cu alte medicamente, pentru că, sigur, pacienţii cu deficit vestibular unilateral pot avea şi alte patologii pentru care, evident, au şi alte tratamente. În plus, nu are reacţii adverse severe, spre deosebire de alte medicamente care pot determina reacţii adverse importante dacă sunt administrate pe termen lung (de exemplu, administrarea de cinnarizină mai mult de un an poate determina efecte extrapiramidale) (figura 7).
Reeducarea vestibulară este o formă de terapie fizică ce constă în utilizarea de exerciţii fizice specializate care îmbunătăţesc echilibrul şi stabilizează imaginea pe retină. Exerciţiile de reeducare vestibulară vizează reprogramarea creierului prin obişnuire (reduce evitarea anumitor poziţii), adaptare (învaţă receptorii de echilibru neafectaţi să preia funcţia receptorilor vestibulari distruşi) şi substituţie (învaţă alte sisteme senzoriale să compenseze deficitul vestibular). Tratamentul este axat pe:
-
îmbunătăţirea capacităţii de a menţine vederea clară odată cu mişcarea capului;
-
scăderea intoleranţei la mişcare utilizând mişcări repetitive ale ochilor, capului şi corpului;
-
reînvăţarea echilibrului;
-
creşterea siguranţei şi independenţei în activităţile zilnice;
-
revenirea la viaţa anterioară deficitului vestibular.
Adaptarea vestibulară este consecinţa plasticităţii sistemului nervos şi reprezintă capacitatea sistemului vestibular de a modifica pe termen lung răspunsul neuronilor la aferenţe. De exemplu, alunecarea imaginii pe retină în cursul mişcărilor capului reprezintă o eroare pe care sistemul vestibular încearcă să o corecteze producând modificări ale răspunsului vestibular care constau în creşterea gain-ului reflexului vestibuloocular. Modificarea performanţei reflexului are ca rol stabilizarea imaginii la mişcarea capului. În mod similar, se consideră că procesul de adaptare vestibulară stabilizează şi postura şi astfel contribuie la scăderea senzaţiei de ameţeală şi dezechilibru.
În prezent, se consideră că procesul de adaptare vestibulară nu este suficient pentru reluarea activităţilor cotidiene obişnuite, care se poate însă realiza în mare măsură datorită mecanismelor de substituţie.
Substituirea constă în utilizarea altor mecanisme neuronale sau aferenţe senzoriale decât cele vestibulare pentru îndeplinirea activităţilor obişnuite şi, astfel, mascarea deficitului vestibular. Apariţia sacadelor oculare corectoare (a se vedea compensarea vestibulară) sau creşterea reflexului cervicoocular sunt mecanisme de substituţie a unui reflex vestibuloocular deficient. Utilizarea preponderentă a aferenţelor vizuale şi proprioceptive în locul celor vestibulare care sunt deficitare este un alt mecanism de substituţie ce stabilizează postura.
Obişnuirea simptomelor se referă la repetarea mişcărilor ochilor/capului/corpului care produc simptomatologie vestibulară până se obţine remisiunea sa. Fenomenul este legat de scăderea activităţii sinapselor dintre neuronii senzoriali şi ceilalţi neuroni, care este temporară în primă fază, dar prin repetarea mişcărilor devine permanentă, deoarece antrenează modificări structurale constând în scăderea numărului sinapselor neuronilor vestibulari. Acesta este motivul pentru care întreruperea exerciţiilor de obişnuire nu produce revenirea simptomatologiei.
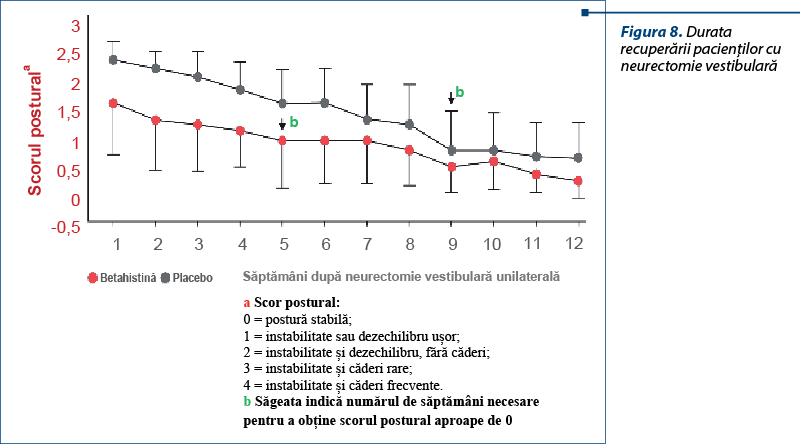
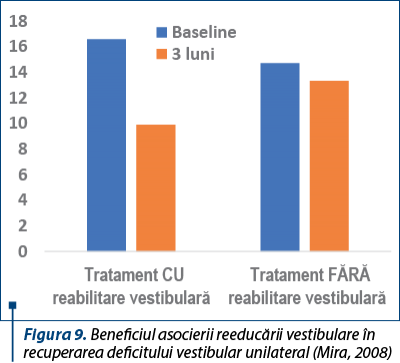
Într-un studiu clinic (cercetare doctorală) efectuat, am inclus 33 de pacienţi cu neuronită vestibulară diagnosticaţi pe baza anamnezei, audiogramei şi examenului neurologic şi pe care i-am împărţit în două grupuri: cei care au început precoce reeducarea vestibulară şi tratamentul cu Betaserc® (24 mg de 2 ori/zi, 3 luni) şi cei care, din păcate, l-au început târziu, după o lună de tratament supresor vestibular. Evaluarea pacienţilor s-a efectuat la începerea studiului şi după o lună de tratament bimodal (Betaserc® şi reeducare vestibulară – şedinţe zilnice acasă şi săptămânal supervizate de un medic ORL) prin teste de performanţă fizică, scală analogică vizuală de descriere a simptomelor şi prin chestionare subiective de percepţie a deficitului de către pacient. Evaluarea la o lună a arătat că, la pacienţii care au început reeducarea vestibulară precoce, testele de performanţă fizică s-au dovedit semnificativ statistic îmbunătăţite la o lună de tratament, la fel şi rezultatele de la scala analogică vizuală, chestionarul DHI şi scala activităţii cotidiene (ABC scale). Ce am mai observat din prelucrarea statistică a acestor date este că durata reeducării vestibulare a fost semnificativ mai scurtă la cei la care am început tratamentul bimodal precoce, decât la cei la care am început după o lună de tratament vestibulosupresant. De asemenea, rezultatele atât la testele de performanţă fizică, cât şi la cele subiective au fost semnificativ mai bune în grupul 1. Important de reţinut este că, pentru cele două grupuri (grupul 1, care a început foarte devreme tratamentul, şi grupul 2, care a început după o lună de tratament vestibulosupresant) evaluarea iniţială a fost aceeaşi, iar scorurile au fost aceleaşi. Ce înseamnă acest lucru? După opinia mea, cei din grupul 2 au ratat prima lună de fereastră terapeutică optimă, pentru că au început prea târziu şi acest lucru s-a văzut în rezultatele pe care le-au obţinut după o lună de tratament, în care rezultatele au fost statistic semnificativ mai slabe decât la cei din grupul 1. Aşadar, reeducarea vestibulară precoce asociată cu betahistină contribuie la ameliorarea nu numai a simptomatologiei, dar, mult mai important pentru evoluţia pe termen lung, la creşterea performanţei fizice a pacientului şi a percepţiei propriei dizabilităţi. Începerea reeducării vestibulare în primele două săptămâni de boală accelerează dispariţia deficitului fizic şi a simptomelor şi, foarte important, scade semnificativ durata necesară de terapie. Acest lucru l-am regăsit şi într-un articol publicat într-o revistă de specialitate în care, după neurectomie vestibulară unilaterală, pacienţii au fost incluşi într-un grup 1, care a primit tratament cu Betaserc®, şi un grup placebo (grupul 2), care nu a primit tratament. Dacă ne uităm la momentul b, în care scorul de stabilitate a fost zero (postura stabilă), vedem că cei cu tratament cu Betaserc® au obţinut acest scor după cinci săptămâni, pe când ceilalţi l-au obţinut spontan, după nouă săptămâni, deci după o durată de timp aproape dublă (figura 8).
Acest aspect (durata tratamentului) contează foarte mult pentru pacient, care îşi doreşte să nu mai aibă simptome şi să îşi poată relua cât mai repede activităţile obişnuite. Atât obiectiv, cât şi subiectiv, rezultatele sunt mai bune şi mai rapide dacă se asociază reeducarea vestibulară tratamentului cu betahistină, în recuperarea unui deficit vestibular unilateral (figura 9).
Exerciţiile de bază pe care le folosim în reeducarea vestibulară trebuie individualizate, deoarece pacienţii sunt diferiţi între ei: unii au comorbidităţi (cataractă, neuropatie periferică, probleme ortopedice, care le limitează mişcarea şi, deci, propriocepţia), aptitudini de echilibrare diferite, precum şi activităţi cotidiene (acasă şi la serviciu) diferite. Este bine întotdeauna să individualizăm aceste programe, plecând de la cele de bază, şi să utilizăm mecanismele de adaptare, obişnuinţă şi substituţie care se petrec la nivel cortical prin mecanismele de neuroplasticitate. La fel ca şi în cazul tratamentului cu betahistină, programele de reeducare vestibulară trebuie efectuate săptămâni la rând, ideal acasă, zilnic, în şedinţe de 30 de minute, de două ori pe zi. Dacă pacientul are acces la un centru specializat în reeducare vestibulară, aceste şedinţe zilnice efectuate acasă se asociază cu şedinţe săptămânale efectuate sub supravegherea specialiştilor, în care condiţiile de recâştigare a echilibrului sunt mai grele – platformă cu feedback vizual, mediu încărcat vizual sau medii de realitate virtuală, care cresc aderenţa şi complianţa pacienţilor, fiind mai atractive. În şedinţa iniţială, trebuie să vă asiguraţi că pacientul execută corect exerciţiile, pentru a avea şansa unui beneficiu maxim.
Conflicts of interests: The author declares no conflict of interests.
Bibliografie
-
Albera R, Ciuffolotti R, Di Cicco M, De Benedittis G, Grazioli I, Melzi G, Mira E, Pallestrini E, Passali D, Serra A, Vicini C. Double-blind, randomized, multicenter study comparing the effect of betahistine and flunarizine on the dizziness handicap in patients with recurrent vestibular vertigo. Acta Otolaryngol. 2003;123:588-593.
-
Allum JHJ, Yamane M, Pfaltz CR. Long-term modifications of vertical and horizontal vestibulo-ocular reflex dynamics in man. Acta Otolaryngol. 1988;105: 328-337. doi:10.3109/00016488809097015.
-
Allum JHJ, Adkin AL, Carpenter MG, Held-Ziolkowska M, Honegger F, Pierchala K. Trunk sway measures of postural stability during clinical balance tests: effects of a unilateral vestibular deficit. Gait Posture. 2001;14:227-237.
-
Allum JHJ, Adkin AL. Improvements in trunk sway observed for stance and gait tasks during recovery from an acute unilateral peripheral vestibular deficit. Audiol Neurootol. 2003;8:286-302.
-
Allum JHJ. Recovery of Vestibular Ocular Reflex Function and Balance Control after a Unilateral Peripheral Vestibular Deficit. Front Neurol. 2012;3:83.
-
Badke MB, Shea TA, Miedaner JA, Grove CR. Outcomes after rehabilitation for adults with balance dysfunction. Arch Phys Med Rehabil. 2004;85:227-233.
-
Baloh RW, Honrubia V, Yee RD, Hess K. Changes in human vestibulo-ocular reflex after loss of peripheral sensitivity. Ann Neurol. 1984;16:222-228. doi: 10.1002/ana.410160209.
-
Baloh RW, Kerber KA. Antiemetic and antivertigo drugs. In Clinical neurophysiology of the vestibular system. 4th edition. 2011. Oxford University Press, New York.
-
Baloh RW. Vestibular neuronitis. N Engl J Med. 2003;348:1027-32.
-
Bjerlemo B, Kollen L, Boderos I, Kreuter M, Moller C. Recovery after early vestibular rehabilitation in patients with acute unilateral vestibular loss. Audiol Med. 2006;4:117-123.
-
Black FO, Angel CR, Pesznecker SC, Gianna C. Outcome analysis of individualized vestibular rehabilitation protocols. Am J Otol. 2000;21:543-551.
-
Borel L, Harlay F, Magnan J, Chays A, Lacour M. Deficits and recovery of head and trunk orientation and stabilization after unilateral vestibular loss. Brain. 2002;125:880-894.
-
Bronstein Am, Hood JD. The cervicoocular reflex in normal subjects and patients with absent vestibular function. Brain Res. 1986;373:399-408. doi: 10.1016/0006-8993(86)90355-0.
-
Bronstein AM. Vision and vertigo: some visual aspects of vestibular disorders.
-
J Neurol. 2004;251:381-387.
-
Cakrt O, Chovanec M, Funda T, Kalitová P, Betka J, Zverina E, Kolár P, Jerábek J. Exercise with visual feedback improves postural stability after vestibular schwannoma surgery. Eur Arch Otorhinolaryngol. 2010;267:1355-1360.
-
Chávez H, Vega R, Soto E. Histamine (H3) receptors modulate the excitatory amino acid receptor response of the vestibular afferents. Brain Res. 2005;1064:1-9.
-
Chen ZP, Zhang XY, Peng, SY, et al. Histamine H1 Receptor Contributes to Vestibular Compensation. The Journal of Neuroscience. 2019 Jan 16;39(3):420–433.
-
Cochrane Database of Systematic Reviews (2007, 2011).
-
Cohen HS, Kimball KT. Changes in a repetitive head movement task after vestibular rehabilitation. Clin Rehabil. 2004;18:125-131.
-
Cohen HS, Kimball KT. Increased independence and decreased vertigo after vestibular rehabilitation. Otolaryngol Head Neck Surg. 2003;128:60-70.
-
Colleti V. Medical treatment in Ménière’s disease: avoiding vestibular neurectomy and facilitating postoperative compensation. Acta Otolaryngol Suppl. 2000;544:27-33. doi: 10.1080/000164800750044452.
-
Courjon JH, Flandrin JM, Jeannerod M, Schmid R. The role of the flocculus in vestibular compensation after hemilabyrinthectomy. Brain Res. 1982;239:251-257. doi: 10.1016/0006-8993(82)90847-2.
-
Cullen KE, Minor LB, Beraneck M, Sadeghi SG. Neural substrates underlying vestibular compensation: contribution of peripheral versus central processing.
-
J Vestib Res. 2009;19:171-182.
-
Darlington CL, Smith PF. Molecular mechanisms of recovery from vestibular damage in mammals: recent advances. Prog Neurobiol. 2000;62:313-325. doi: 10.1016/S0301-0082(00)00002-2.
-
de Waele C, Vidal PP, Tran Ba Huy P, Freyss G. Vestibular compensation. Review of the literature and clinical applications. Ann Otolaryngol Chir Cervicofac. 1990;107:285-98.
-
Desmond AL. Vestibular rehabilitation. In: Valente M, Hosford-Dunn H, Roeser RJ. Audiology: treatment. 2nd edition, 2008, New York.
-
Enticott JC, O’Leary SJ, Briggs RJ. Effects of vestibulo-ocular reflex exercises on vestibular compensation after vestibular schwannoma surgery. Otol Neurotol. 2005;26:265-269.
-
Arcoverde E, Duarte RM, Barreto RM, et al. Enhanced real-time head pose estimation system for mobile device. Integrated Computer Aided Engineering. 2014 Apr;21(3):281-293. doi: 10.3233/ICA-140462.
-
Georgescu M. Evaluarea pacientului ameţit. Ed. Maiko, Bucureşti, 2005.
-
Georgescu M, Sorina S. Vestibular neuronitis in pregnancy. Gineco.eu. 2011;7:58-61.
-
Georgescu M, Stoian S, Mogoanţă CA, Ciubotaru GV. Vestibulary rehabilitation – election treatment method for compensating vestibular impairment. Romanian Journal of Morphology and Embryology. 2012;53(3):651-656.
-
Georgescu M. Vestibular Rehabilitation – Recommended Treatment for Permanent Unilateral Vestibular Loss. Int J Neurorehabilitation Eng. 2017;4:4. doi: 10.4172/2376-0281.1000282.
-
Giray M, Kirazli Y, Karapolat H, Celebisoy N, Bilgen C, Kirazli T. Short-term effects of vestibular rehabilitation in patients with chronic unilateral vestibular dysfunction: a randomized controlled study. Arch Phys Med Rehabil. 2009;90:1325-31.
-
Gomez Patatas OH, Freitas Ganaca C, Freitas Ganaca F. Quality of life of individuals submitted to vestibular rehabilitation. Braz J Otorhinolaryngol. 2009;75:387-94.
-
Hall CD, Herdman SJ, Whitney SL, Cass SP, Clendaniel RA, et al. Vestibular Rehabilitation for Peripheral Vestibular Hypofunction: An Evidence-Based Clinical Practice Guideline. J Neurol Phys Ther. 2016;40:124-155. doi: 10.1097/NPT.0000000000000120.
-
Halmagyi GM, Curthoys IS, Cremer PD, Henderson CJ, Todd MJ, et al. The human horizontal vestibulo-ocular reflex in response to high-acceleration stimulation before and after unilateral vestibular neurectomy. Exp Brain Res. 1990;81:479-490. doi: 10.1007/bf02423496.
-
Halmagyi M, Curthoys I. How does the brain compensate for vestibular lesions? In: Baloh, Halmagyi (editors). Disorders of the Vestibular System. Oxford, 1996.
-
Herdman SJ. Vestibular Rehabilitation (Contemporary Perspectives in Rehabilitation). Philadelphia: Davis Company, 4th Edition, 2014.
-
Hillier SL, Hollohan V. Vestibular rehabilitation for unilateral peripheral vestibular dysfunction. Cochrane Database Syst Rev. 2007;4:CD005397.
-
Jhang KM, Huang JY, Nfor ON, et al. Extrapyramidal symptoms after exposure to calcium channel blocker-flunarizine or cinnarizine [published correction appears in Eur J Clin Pharmacol. 2017 Jul;73(7):917]. Eur J Clin Pharmacol. 2017;73(7):911-916.
-
Kammerlind AS, Ledin TE, Odkvist LM, Skargren EI. Effects of home training and additional physical therapy on recovery after acute unilateral vestibular loss-a randomized study. Clin Rehabil. 2005;19:54-62.
-
Kammerlind AS, Ledin TE, Odkvist LM, Skargren AB. Recovery after acute unilateral vestibular loss and predictors for remaining symptoms. Am J Otolaryngol. 2011;32:366-75.
-
Kitahara T, Takeda N, Kiyama H, Kubo T. Molecular mechanisms of vestibular compensation in the central vestibular system – review. Acta Otolaryngol Suppl. 1980;539:19-27. doi: 10.1080/00016489850182675-1.
-
Lacour M. Vestibular Compensation: Facts, Theories, and Clinical Perspectives. Elsevier, Amsterdam, 1989.
-
Lacour M, Sterkers O. Histamine and betahistine in the treatment of vertigo: elucidation of mechanisms of action. CNS Drugs. 2001;15(11):853-870.
-
Lacour M, Helmchen C, Vidal PP. Vestibular compensation: the neuro-otologist’s best friend. J Neurol. 2016;263 Suppl 1:S54-S64. doi: 10.1007/s00415-015-7903-4.
-
Lacour M. Betahistine treatment in managing vertigo and improving vestibular compensation: clarification. Journal of Vestibular Research. 2013;23:139–151.
-
Llinas R, Walton K. Significance of the olivo-cerebellar system in compensation of ocular position following unilateral labyrinthectomy. In: Baker R, Berthoz A (Eds). Control of gaze by brainstem neurons. 1977, pp 399-408.
-
Maioli C, Precht W. On the role of vestibulo-ocular reflex plasticity in recovery after unilateral peripheral vestibular lesions. Exp Brain Res. 1983;59:267-272. doi: 10.1007/bf00230906.
-
Markham CH, Yagi T, Curthoys IS. The contribution of the contralateral labyrinth to second order vestibular neural activity in the cat. Brain Res. 1977;138:99-109. doi: 10.1016/0006-8993(77)90786-7.
-
Markham CH, Yagi T. Brainstem changes in vestibular compensation. Acta Otol Suppl. 1984;406:83-86. doi: 10.3109/00016488309123009.
-
Grosch M, Lindner M, Bartenstein P, et al. Dynamic whole-brain metabolic connectivity during vestibular compensation in the rat. Neuroimage. 2021;226:117588.
-
Melvill JG. How and why does the vestibulo-ocular reflex adapt? In: Baloh and Halmagyi (ed), Disorders of the Vestibular System, Oxford, 1996.
-
McDonnell MN, Hillier SL. Vestibular rehabilitation for unilateral peripheral vestibular dysfunction. Cochrane Database Syst Rev. 2015;17:CD005397. doi: 10.1002/14651858.CD005397.
-
Micheli F, Pardal MF, Gatto M, et al. Flunarizine- and cinnarizine-induced extrapyramidal reactions. Neurology. 1987;37(5):881-884.
-
Mira E. Improving the quality of life in patients with vestibular disorders: the role of medical treatments and physical rehabilitation. Int J Clin Pract. 2008;62(1):109-114.
-
Negrotti A, Calzetti S. A long-term follow-up study of cinnarizine- and flunarizine-induced parkinsonism. Mov Disord. 12997;12(1):107–110.
-
Newlands SD, Perachio AA. Compensation of horizontal canal related activity in the medial vestibular nucleus following unilateral labyrinth ablation in the decerebrate gerbil. I. Type I neurons. Exp Brain Res. 1990;82:359-372. doi: 10.1007/BF00231255.
-
Newlands SD, Perachio AA. Compensation of horizontal canal related activity in the medial vestibular nucleus following unilateral labyrinth ablation in the decerebrate gerbil. II. Type II neurons. Exp Brain Res. 1990;82:373-383. doi: 10.1007/BF00231256.
-
Pfaltz CR, Kamath R. Central compensation of vestibular dysfunction-peripheral lesion. Pract Otorhinolaryngol. 1970;32:335-349. doi:10.1159/000274957.
-
Smith PF, Darlington CL, Curthoys IS. Vestibular compensation without brainstem commissures in the guinea pig. Neurosci Lett. 1986;65:209-21. doi: 10.1016/0304-3940(86)90306-x.
-
Smith PF, Darlington CL, Curthoys IS. The effect of visual deprivation in vestibular compensation in the guinea pig. Brain Res. 1986;364:195-198. doi: 10.1016/0006-8993(86)91004-8.
-
Strupp M, Brandt T. Vestibular neuritis. In: Eggers SD, Zee D, eds. Vertigo and Imbalance: Clinical Neurophysiology of the Vestibular System. Handbook of Clinical Neurophysiology. Amsterdam: Elsevier SV; 2010, pp. 313-30.
-
Cassel R, Bordiga P, Carcaud J, et al. Morphological and functional correlates of vestibular synaptic deafferentation and repair in a mouse model of acute-onset vertigo. Dis Model Mech. 2019;12(7):dmm039115.
-
Zee DS. Vestibular Adaptation in Vestibular Rehabilitation. In: Herdman S (editor). Vestibular Rehabilitation. F.A. Davis Company, 2014.




