DIAGNOSTIC MODERN
Un diagnostic funcţional al tulburărilor depresive
A functional diagnosis of depressive disorders
Abstract
As neuroscience reveals every day more about the brain, it is almost the time for a diagnosis of mental illnes based on brain scans rather than the symptoms revealed by clinical interview or by questionnaires. We know that in the brain there are circuits that determine certain behaviours, thoughts and emotions and meta-analysis on the biological basis of depressive disorders have found specific abnormalities in some areas of the brain associated with depression. In recent years there have been identified biomarkers that can predict response to antidepressant medications, such as blood-brain barrier function, hormonal disfunctions, mechanisms of plasticity and activity in specific brain areas. This article presents several biomarkers of cognitive dysfunction associated with depression and evaluation in a pilot study of some cognitive functions in patients with unipolar depression through brain scans during tasks such as n-back, Task induced de-activations and Emotional Re-appraisal. Also, correlations between these data and those obtained with depression scales and clinical interview are presented. The article presents the advantages of using functional diagnosis in order to identify brain areas affected by depression and their corresponding cognitive functions in a more objective, measurable manner, indicating also the therapeutic directions.Keywords
depressionbiomarkersfunctional diagnosiscognitive functionsRezumat
Pe măsură ce neuroștiinţele află tot mai multe despre creier, se apropie momentul în care diagnosticul se va baza mai degrabă pe scanarea creierului decât pe simptomele relevate de anamneză sau de chestionare. Se știe că există circuite în creier care determină anumite tipuri de comportamente și anumite tipuri de gânduri și emoţii, iar metaanalizele privind baza biologică a tulburărilor depresive au depistat anomalii ale unor zone ale creierului asociate cu depresia. În ultimii ani s-au identificat biomarkeri care pot prezice răspunsul la medicaţia antidepresivă, cum ar fi funcţionarea barierei encefalo-hemolitice, disfuncţii hormonale, mecanismele plasticităţii și activitatea unor zone specifice din creier. Articolul prezintă câţiva biomarkeri ai disfuncţiilor cognitive asociate depresiei, precum și evaluarea într-un studiu-pilot a unor funcţii cognitive la pacienţii cu depresie unipolară prin scanarea creierului în timpul unor sarcini precum n-back, Task induced de-activations și Emotional Re-appraisal, precum și corelarea acestor date cu cele obţinute prin scale de depresie și interviu clinic. Articolul prezintă avantajele unui diagnostic funcţional care permite identificarea zonelor cerebrale afectate și a funcţiilor cognitive corespunzătoare acestora într-o manieră cuantificabilă obiectiv, indicând și direcţia terapeutică.Cuvinte Cheie
depresiebiomarkeridiagnostic funcţionalfuncţii cognitiveDiagnosticul tulburărilor depresive - limite și noi direcţii
Tulburările depresive afectează aproximativ 7% din populaţie, în special oamenii tineri (DSM V), afectând în mod serios viaţa socială, academică și profesională. Sunt o ameninţare chiar pentru viaţa în sine.Deși oamenii de știinţă au învățat foarte multe despre creier în ultimele câteva decenii, abordarea privind tratarea bolilor mintale nu a ținut pasul cu aceste descoperiri. Pe măsură ce specialiștii din neuroștiinţe află mai multe despre circuitele creierului, Amit Etkin - psihiatru la Universitatea Stanford - prevede un moment în care diagnosticul se va baza mai degrabă pe scanarea creierului decât pe simptomele relevate de anamneză sau de chestionare. Într-un interviu pentru revista Scientific American din iunie 2016, Etkin observa că tratamentele pentru bolile psihice nu sunt diferite celor din urmă cu 40 de ani, iar această problemă devine tot mai mare, fără o soluție evidentă (Etkin, 2016). Abia cu aproximativ 10 ani în urmă profesioniștii din domeniul sănătății mintale au început să realizeze cât de mici sunt progresele pe care le-au realizat. Astfel, Etkin punctează câteva probleme fundamentale și greșelile care s-au făcut. Una dintre ele este faptul că, fără a ști cauzele bolilor psihice pe care le tratau, psihiatrii s-au concentrat asupra simptomelor, iar această abordare i-a condus pe calea greșită. Mai pe scurt, pacienţii au primit nume de sindroame sau de tulburări care de fapt nu se știe dacă reprezintă entităţi reale sau în ce măsură o asemenea entitate este diferită de o alta (Etkin, 2016). Spre exemplu, unii specialiști, luând în considerare profilul comportamental, dar și cel neurobiologic, au propus ca depresia rezistentă la tratament să fie considerată un subtip specific al tulburărilor depresive (Fagiolini și Kupfer, 2003) sau că tulburarea de personalitate borderline este, de fapt, un tip de depresie (Cîrneci, 2005).
În neuroștiinţe se consideră că întreg comportamentul - normal sau patologic - este în esență susținut de circuitele creierului. Se știe că există circuite în creier care determină anumite tipuri de comportamente și anumite tipuri de gânduri și emoţii. Acesta este, probabil, modul de organizare a funcţiilor mintale. „Dacă se poate identifica funcţia unui anumit circuit din creier și se poate lega aceasta de reacţiile subiective individuale, atunci se poate trece complet de modalitatea de diagnostic actuală și se poate interveni în corectarea funcţionării creierului într-un mod direcționat specific“, spune Etkin (Etkin, 2016). Încă de la începutul anilor 2000, metaanalizele privind baza biologică a tulburărilor depresive au depistat anomalii ale unor zone ale creierului precum cortexul prefrontal, cortexul cingulat anterior, hipocampul și amigdala ca fiind asociate cu depresia (Davidson, Pizzagalli, Nitschke și Putnam, 2002). Mai recent, bazându-se pe datele imagistice, genetice, studiile gemelare și prospective, Admon, Milad și Hendler (2013) au furnizat un model cauzal privind anormalităţile în tulburările de stres care afirmă că disfuncţii ale cingulatului dorsal și amigdalei reprezintă un factor predispozant, în timp ce interacţiunile disfuncţionale dintre ventromedianul prefrontal și hipocamp devin evidente doar după apariţia bolii.
Varianta de tratament ar putea fi administrată conform unor biomarkeri
De la descoperirea proprietăţilor antidepresive ale imipraminei și apoi ale altor compuși triciclici, mai multe clase de substanţe psihotropice s-au dovedit a fi eficiente în tratarea depresiei. Totuși, există o largă variabilitate în răspunsul pacienţilor la antidepresive, de la lipsa răspunsului sau răspunsul parţial până la o rată ridicată de reapariţie a bolii consecutiv tratamentului. Mecanismul de răspuns la antidepresive este puţin înţeles și puţini biomarkeri sunt capabili să prezică acest răspuns (El-Hage, Leman, Camus și Belzung, 2013).În ultimii ani s-au identificat totuși câţiva biomarkeri care pot prezice răspunsul la medicaţia antidepresivă, cum ar fi funcţionarea barierei encefalo-hemolitice, disfuncţii hormonale, mecanismele plasticităţii și activitatea unor zone specifice din creier (El-Hage, Leman, Camus și Belzung, 2013). Studiile EEG au relevat faptul că hiperactivitatea (activitatea theta ridicată) în zona rostrală a cortexului cingulat anterior (ariile 24 și 32) este asociată cu răspunsul mai bun la tratamentul cu nortriptilină (Pizzagalli, Pascual-Marqui, Nitschke, Oakes și colab., 2001) și că activarea mai mare (măsurată prin activitatea undelor alfa) în emisfera stângă la femei într-o sarcină de percepţie auditivă este asociată cu răspunsul mai bun la fluoxetină (Bruder, Stewart, Tenke, McGrath și colab., 2001). Un studiu folosind PET a găsit că pacienţii diagnosticaţi cu depresie unipolară și care prezentau un hipometabolism al zonei rostrale a cingulatului anterior (ariile 24a și 24b) nu răspundeau la tratament, în timp ce pacienții care răspundeau prezentau hipermetabolism în aceeași zonă (Mayberg, Brannan, Mahurin, Jerabek și colab., 1997). Alte studii au remarcat că pacienţii aflaţi în fază depresivă prezintă un flux sangvin crescut în zonele cingulatului anterior subgenual și cortexului insular, în timp ce în faza de remisiune a depresiei apare un pattern invers - de reducere a activării în aceste zone paralimbice și o creștere în zonele neocorticale, în special cortexul dorsolateral prefrontal drept (Mayberg, Liotti, Brannan, McGinnis și colab., 1999). Studiile folosind SPECT au stabilit că o supraactivare a zonei cingulatului anterior este asociată cu tendinţa spre îngrijorare, anticipări negative, ruminaţii și iritabilitate (Amen, 2002). Mai multe studii folosind RMN funcţional, PET sau SPECT au evidenţiat scăderi în fluxul sangvin regional în cortexul cingulat anterior stâng și drept la pacienţii depresivi. Este interesant că regiunea hipoactivată în depresia majoră (regiunile dorsale ariile 32, 24’ și 32’) pare să fie diferită de cea găsită a fi hiperactivă la cei care răspund la tratament cu SSRI (ariile rostrală și pregenuală). În timp ce starea de depresie este asociată cu reducerea activităţii în cingulatul caudal, remisiunea depresiei este caracterizată prin creșterea activităţii în aceeași regiune. Similar, o creștere a activităţii în cingulatul rostral s-a observat la pacienţii care răspund la tratament (Davidson, Pizzagalli, Nitschke și Putnam, 2002).
Biomarkerii disfuncţiilor cognitive asociate depresiei
Stresul cronic afectează conexiunile dintre cortexul prefrontal și hipocamp, conexiune necesară unei consolidări flexibile a informaţiei noi (Arnsten, 2009). Concentraţii crescute de cortizol și glutamat, precum și disfuncţii ale receptorilor serotoninei sunt factori ce contribuie la reducerea terminaţiilor nervoase ale neuronilor (dendrite și spini dendritici) în cortexul cingulat subgenual (ariile 24 și 25) (Drevets, 2000). E suficientă o expunere de o săptămână la stres pentru a apărea asemenea reduceri (Arnsten, 2009). Într-un studiu longitudinal, Burghy și colab. (2012) au descoperit că, în cazul fetelor, un stres mai puternic în primul an de viaţă prezice un nivel mai crescut de cortizol la 4 sau 5 ani, care la rândul lui prezice o mai slabă conectivitate în stare de repaus între amigdală și zona ventro-mediană prefrontală (inclusiv a cortexului cingulat subgenual) la 18 ani. La fete, conectivitatea funcţională în stare de repaus este invers corelată cu simptomele de anxietate și se corelează pozitiv cu simptomele de depresie, sugerând căi de dezvoltare diferite pornind de la nivelul crescut de cortizol din copilărie la conectivitatea amigdală-ventromedianul prefrontal și de aici la anxietate și depresie (Burghy, Stodola, Ruttle și colab., 2012). Dintre ariile frontale, aria 24 a girusului cingulat anterior (parte a cortexului subgenual) primește cea mai densă inervaţie dopaminergică, în principal din aria ventrală tegmentală. Maiberg și colab. (1997) (apud Drevets, 2000) au observat că subiecţii cu istorie de tulburare depresivă majoră aflaţi în remisiune prezentau o anormalitate de flux sangvin în timpul unei proceduri de inducere a stării de tristeţe în zona cortexului cingulat subgenual.Alterarea conexiunilor dintre cortexul limbic (cingulatul subgenual), amigdală și hipocamp poate produce comportament anxios, iar modificări în conexiunile hipocamp-cingulat pot conduce la alterarea învăţării și a formării amintirilor. Acest proces de formare de noi memorii declarative se știe că este afectat la persoanele depresive (Sapolsky, 2003). Studiile realizate pe adolescenţi depresivi din Afganistan au demonstrat că procedura intitulată Memory Specificity Training (MEST) aplicată timp de 5 săptămâni îmbunătăţește memoria autobiografică și reduce simptomele depresiei, efectele fiind vizibile chiar și la două luni după intervenţie (Neshat-Doost, Dalgleish, Yule, Kalantari, și colab., 2013).
Persoanele diagosticate cu Tulburare Depresivă Majoră și Tulburare Bipolară prezintă un volum hipocampic diminuat (Davidson, Pizzagalli, Nitschke și Putnam, 2002), în special al substanţei cenușii din cel stâng, deși există o tendinţă de reducere și în cel drept (Shah, Ebmeier, Glabus și Goodwin, 1998). Stresul sever afectează hipocampul, împiedicând consolidarea memoriilor explicite privind un eveniment, dar în același timp facilitează LTP-ul în amigdală și formarea memoriilor implicite. În felul acesta, amigdala răspunde la informaţia relaţionată cu trauma, dar nu are loc o conștientizare a sursei (spaţio-temporale) a memoriei, fapt care conduce la flashback-uri și la starea de panică nejustificată, specifice PTSD (Sapolsky, 2003).
Însă putem vorbi și despre relaţia inversă, oamenii care se nasc cu un volum hipocampal mai redus fiind mai expuși la stres și la a dezvolta tulburări legate de expunerea prelungită la stres, precum cele depresive (Gilbertson, Shenton, Ciszewsky și colab., 2002).
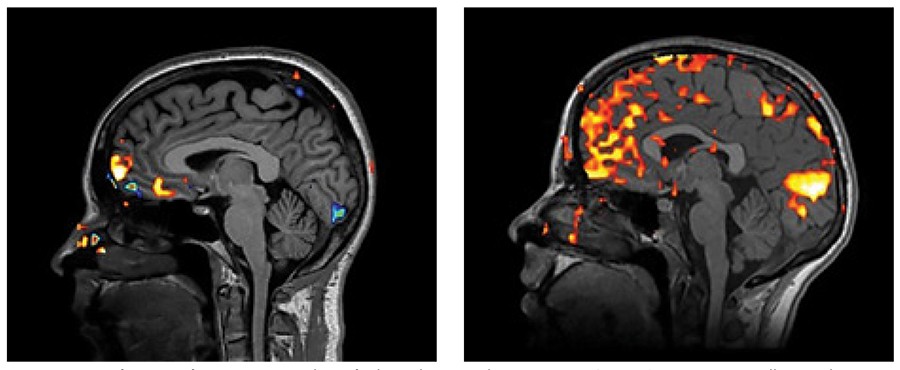
Diagnosticul funcţional al depresiei
Așa cum spuneam, stresul cronic și depresia afectează zone largi din creier, astfel fiind afectată conectivitatea între huburile din creier și schimbul de informaţii între zone distale realizat de către reţelele fronto-parietală și Default mode (Cîrneci, 2011; Cîrneci, 2014). În cadrul unui studiu-pilot realizat în urmă cu câţiva ani, în colaborare cu Clinica de imagistică Neuromed din Timișoara, am investigat existenţa unor posibile corelaţii între datele diagnostice obţinute prin instrumente tradiţionale - interviu clinic și scale de depresie - și datele obţinute prin imagistică funcţională efectuată în timpul rezolvării unor sarcini cognitive. Sarcinile cognitive folosite au fost următoarele: Proba n-back, Proba Task Induced De-activations (de identificare a reţelei Default mode) și Proba Emotional Re-appraisal. Deși în studiu au participat doar trei pacienţi cu depresie unipolară, rezultatele au fost încurajatoare în vederea dezvoltării în viitor a unei proceduri de diagnosticare a deficitelor funcţionale asociate depresiei.Studiile imagistice folosind tehnica resting-state fMRI au evidenţiat că, atunci când stăm relaxaţi fără să facem nimic, creierul are fluctuaţii între o stare introspectivă și una extrospectivă. În starea introspectivă apar la nivel neuronal fluctuaţii spontane de frecvenţă joasă (sub 0,1 Hz), a căror frecvenţă măsurată prin EEG se corelează cu fluctuaţiile înregistrate la nivelul semnalului BOLD înregistrat prin RMN funcţional, cu întindere pe zone largi din creier, și care au fost interpretate ca formând o reţea, care pornind automat a fost denumită funcţionare sau reţea „Default mode“ (Fransson, 2005). Abilitatea de a trece dincolo de prezent și de a reflecta la trecut, viitor, precum și la conţinutul posibil al minţii altor persoane sunt trăsături fundamentale ale omului. Toate acestea au fost incluse în așa-numita gândire autoreferenţială și presupun o reţea interconectată de zone ale creierului cunoscută ca reţeaua Default mode. Spreng și Grady (2009) au examinat folosind RMNf activitatea cerebrală din timpul a trei tipuri de sarcini: autobiografice, prospective și de Theory of mind. Folosind MVPA (multivariate pattern analysis), ei au identificat un pattern comun de activitate neurală pentru toate cele trei.
Stresorii timpurii pot cauza anormalităţi în dezvoltarea reţelei Default mode, probabil impactând factorii neurotrofici și fiind astfel un factor predispozant spre depresie (Fair, Cohen, Dosenbach și colab., 2008; Sheline și colab., 2009). Reţeaua Default mode este supraactivată la pacienţii cu depresie majoră în situaţia în care trebuie doar să privească pasiv stimuli cu valoare emoţională negativă, sugerând că ea prezintă anormalităţi în procesarea automată a stimulilor negativi (Sheline, Barch, Price și colab., 2009). Cortexul cingulat subgenual (aria 25) - parte din reţeaua Default mode - procesează valoarea asignată Eului, iar activitatea din această zonă este alterată în depresie (Murray și colab., 2010 apud Rushworth, Noonan, Boorman și colab., 2011).
În studiul nostru am folosit paradigma Task Induced De-activations pentru a evalua reţeaua Default mode a creierului. Figura 1 exemplifică în partea stângă activarea reţelei Default mode la subiecţi sănătoși în rândul de sus. În partea dreaptă avem rezultatele pacienţilor, unde se observă zona frontală ventro-mediană, care este supractivată la pacienţii depresivi și care astfel generează lipsă de control asupra gândurilor intruzive. Această supraactivare am constatat că este asociată cu simptomele de încordare și agitaţie evaluate cu scalele BDI și SCL (Pleș, Cîrneci și Cătău, 2013).
Supraactivarea acestei reţele în cazul pacienţilor ar putea semnifica o instabilitate a reţelei Default mode, care am constatat din scalele aplicate și din interviul clinic că este asociată cu agitaţie psihomotorie, gânduri ruminative sau obsesionale, emoţionalitate accentuată, cu o permanentă simulare mentală a scenariilor de viitor, precum și o atenţie excesivă acordată mediului social din jurul lor. Tot cu ajutorul paradigmei Task Induced De-activations a fost evaluată și zona cingulatului subgenual, care este răspunzătoare de sentimentele de optimism și control asupra vieţii personale. La pacienţii depresivi, aceasta este subactivată, așa cum se vede în figura 1 - dreapta. Această subactivare am constatat că este asociată cu simptome de pesimism, lipsă de satisfacţie și inutilitate, anhedonie, vinovăţie și lipsă de speranţă în viitor, evaluate cu ajutorul scalelor BDI și SCL (Pleș, Cîrneci și Cătău, 2013).
Studiile imagistice au relevat că stresul cronic afectează circuitele prefrontale și favorizează activitatea corpilor striaţi și a amigdalei (Arnsten, 2009), iar la pacienţii cu depresie rezistentă la tratament s-a constatat o atrofiere a circuitului fronto-striatal drept, care se corelează cu severitatea simptomelor (Shah, Glabus, Goodwin și Ebmeier, 2002). Aceste modificări s-a constatat că afectează performanţa în sarcini, care necesită memorie de lucru, operaţii complexe și flexibilitate, și facilitează performanţa în sarcinile simple sau supraînvăţate și în condiţionarea aversivă clasică (Arnsten, 2009). Stresul cronic, dar și depresia au un efect negativ asupra mecanismelor de învăţare non-emoţionale, care sunt răspunzătoare de explorare și învăţarea lucrurilor noi, complexe, diferite de cele deja cunoscute. Am putea spune că ce numim depresie este o boală degenerativă care afectează capacitatea de adaptare la nou (Cîrneci, 2014).
La pacienţii cu tulburare depresivă majoră a fost identificat un profil al disfuncţiilor cognitive, profil atribuit unui deficit în componenta centrală-executivă a memoriei de lucru. Una dintre cele mai populare paradigme experimentale pentru studierea prin neuroimagistică funcțională a memoriei de lucru este sarcina n-back, în care subiecții sunt rugați să monitorizeze o serie de stimuli precum litere sau cifre și să indice din memorie care cifră sau literă s-a aflat într-o anume poziţie din serie, poziţie indicată de o întrebare (de exemplu, dacă după șirul 2, 4, 6, 1, 3, 8 apare întrebarea 3-back =? răspunsul corect este 1). Studiile realizate pe subiecţi sănătoși au găsit în mod constant următoarele regiuni corticale activate în timpul acestei sarcini: cortexul premotor lateral, cortexul cingulat anterior dorsal, cortexul premotor median, cortexul dorsolateral și ventrolateral prefrontal, cortexul fronto-polar și zonele mediane și laterale ale cortexului parietal posterior - toate parte din așa-numita reţea fronto-parietală (Owen, McMillan, Laird și Bullmore, 2005).
La pacienţii depresivi, performanţa în sarcini n-back s-a descoperit a fi asociată cu subactivarea zonei mediane a orbitofrontalului și a zonei rostrale a cingulatului anterior (Rose, Simonotto și Ebmeier, 2006). Un studiu din 2011 folosind near-infrared spectroscopy a descoperit că pacienţii cu depresie majoră au performanţa afectată în sarcinile n-back, iar acest deficit se corelează cu hipoactivarea cortexului frontal lateral și a celui temporal superior (Pu, Yamada, Yokoyama, Matsumura și colab., 2011). Alte studii imagistice au relevat însă o hiperactivare în cingulat și în cortexul dorsolateral prefrontal stâng (Harvey, Fossati, Pochon, Levy, și colab., 2005; Matsuo, Glahn, Peluso, Hatch și colab., 2007), care au fost interpretate ca o nevoie crescută de recrutare a acestor zone pentru a implementa controlul cognitiv (Harvey, Fossati, Pochon, Levy și colab., 2005).
Un studiu mai recent, utilizând RMN funcţional realizat pe pacienţi cu tulburare bipolară în faza depresivă, a găsit, de asemenea, o hipoactivare a cortexului dorsolateral prefrontal, precum și faptul că această hipoactivare se corela invers cu scorurile la scalele Hamilton și MADRS (Fernandez-Corcuera, Salvador, Monte, Sarro și colab., 2013). Comentând diferenţele dintre date (hiper- versus hipoactivare în zonele controlului cognitiv) s-a ajuns la concluzia că acestea se datorează unor factori precum dificultatea percepută a sarcinii și severitatea bolii (Pu, Yamada, Yokoyama, Matsumura și colab., 2011; Fernandez-Corcuera, Salvador, Monte, Sarro și colab., 2013). Însă se poate specula și ipoteza că există două tipuri diferite de răspuns al creierului la acest gen de sarcină (fie hipo-, fie hiperactivare), posibil indicând două tipuri de depresie.
În studiul nostru am găsit că există o diferenţă semnificativă între activările în timpul rezolvării sarcinii n-back la subiecţii sănătoși (figura 2, a, b, c) și ale pacienţilor (figura 2, d, e, f) în favoarea primilor. De asemenea, subactivarea în reţeaua fronto-parietală (încercuită cu albastru în figura 2), observată în timpul sarcinii n-back, am constatat că este asociată cu simptomele de tulburări de concentrare, probleme de reamintire, senzaţia că „mintea funcţionează în gol“, dificultăţi în muncă sau senzaţia că „e ceva rău cu mintea sa“, evaluate prin scalele de depresie BDI și SCL (Pleș, Cîrneci și Cătău, 2013). Zona prefrontală dorsomediană este implicată în performanţa la acest gen de probe și se poate vedea activarea ei la subiecţii de control (figura 2, rândul de sus, imaginea din mijloc). În cazul pacienţilor din studiul nostru, zona dorsomediană este mai puţin activată, în schimb este puternic activată zona mediană și ventromediană - ambele implicate în procesări emoţionale și introspective. În figura 2, rândul de jos, imaginea din mijloc, se poate observa o puternică activare a zonei prefrontale mediane, mai ales a celei ventrale la pacienţi (Pleș, Cîrneci și Cătău, 2013).
Proba Emotional Re-appraisal este folosită pentru a evalua capacitatea persoanelor de a-și controla afectele negative, de a se detașa de probleme cu încărcătură emoţională. Mai multe studii au relevat că atunci când dorim să ne suprimăm o stare de tristeţe ne folosim de dorsolateralul prefrontal drept (aria 9), zona frontopolară (aria 10), orbitofrontalul stâng (aria 47) și cortexul cingulat anterior. Activările în aceste zone suprimă activitatea amigdalei, a cortexului insular stâng și a cingulatului anterior ventral, activate de starea de tristeţe (Levesque, Eugene, Joanette, Paquette și colab., 2003). Atunci când recurgem la reevaluarea (reappraisal) unor informații emoţionale, cum ar fi atunci când văd o poză cu o femeie plângând pe treptele unei biserici și o interpretează ca fiind „femeie plângând la o nuntă“, ne folosim de cortexul dorsolateral prefrontal drept, dar și stâng (ariile 10/46), cingulatul anterior dorsal drept (aria 32) și cortexul parietal inferior drept (aria 40) (Ochsner, Bunge, Gross și Gabrieli, 2002; Pendergrass, Ahmad, Erwin și Risinger, 2005; Hughes, Ochsner, Davidson și Wager, 2006). Zona laterală prefrontală acţionează asupra amigdalei prin intermediul celei ventromediane și subgenuale, deci ne folosim capabilităţile cognitive complexe de integrare a informaţiei pentru a influenţa amigdala, iar acest proces se realizează prin intermediul zonelor implicate în mod normal în extincţia fobiilor (adică ventromedianul prefrontal și subgenualul) (Delgado, Nearing, LeDoux și Phelps 2008).
În studiul nostru am găsit o diferenţă semnificativă între subiecţii de control (figura 3, rândul de sus) și pacienţii cu depresie (figura 3, rândul de jos), în special în gradul de activare a zonei frontale drepte (imaginile din dreapta) și dorsomediane prefrontale (imaginile din mijloc) în defavoarea pacienţilor (Pleș, Cîrneci și Cătău, 2013). Acest fapt ar indica o incapacitate de blocare a emoţiilor negative care interferează cu efortul lor de a genera alternative viabile. Tot în cadrul acestei sarcini a fost evaluat și cortexul cingulat anterior rostral. O activare bazală mai mare a acestuia este asociată cu furia/iritabilitatea (Amen, 2002). În cazul pacienţilor depresivi a fost observată o activare bazală a acestei zone precum se vede în imaginea din mijloc, jos, marcată cu cerc albastru, activare care este asociată cu simptome de nervozitate și iritabilitate evaluate cu scalele BDI și SCL (Pleș, Cîrneci și Cătău, 2013).
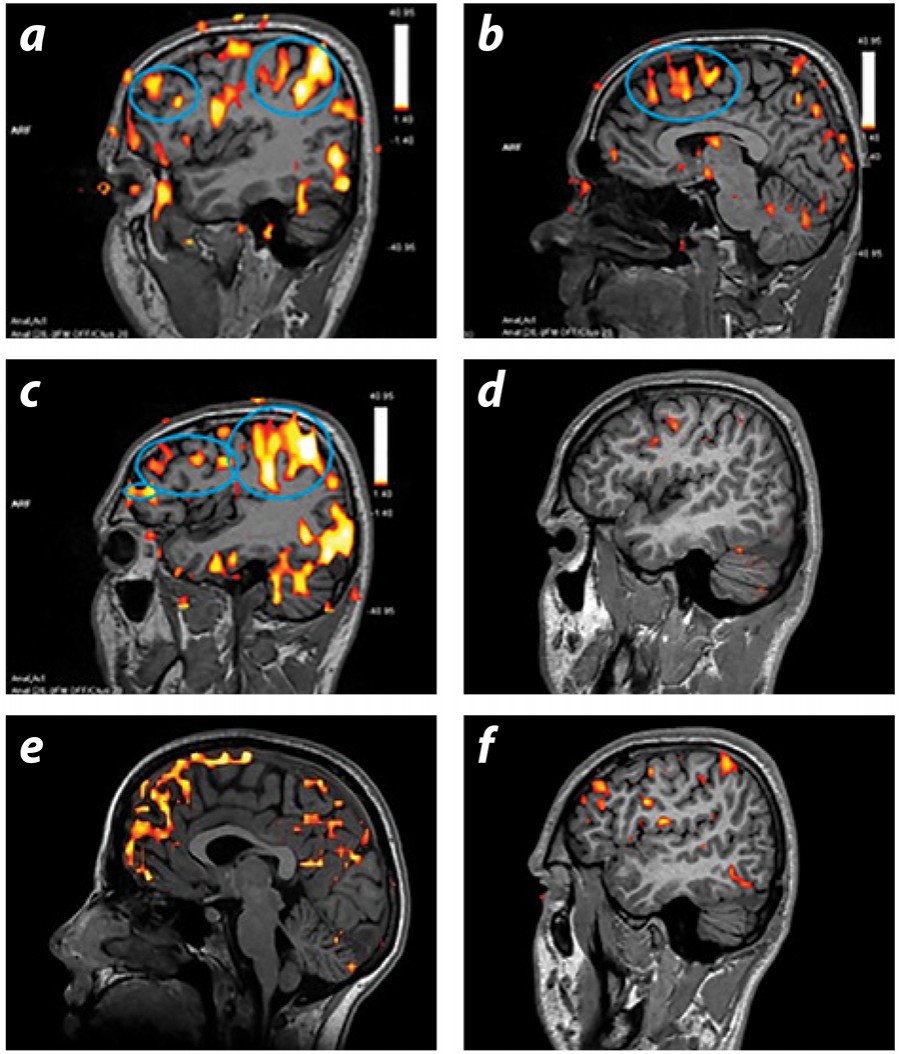
în activarea reţelei fronto-parietale în timpul rezolvării unei sarcini n-back.
De la stânga la dreapta, secţiunile sunt laterală stângă, mediană și laterală dreaptă

la nivelul activărilor măsurate în timpul probei Emotional Re-appraisal.
De la stânga la dreapta, secţiunile sunt laterală stângă, mediană și laterală dreaptă
Concluzii
În ultimii ani se discută tot mai mult despre aprofundarea diagnosticului tulburărilor psihice cu ajutorul unor metode și instrumente obiective de evaluare, precum EEG, RMN și alte analize de laborator. Astfel, accentul se mută spre un diagnostic funcţional care permite identificarea zonelor cerebrale afectate și a funcţiilor cognitive corespunzătoare acestora într-o manieră cuantificabilă obiectiv. De asemenea, el poate permite identificarea sensibilităţii la un anumit tratament medicamentos sau, dimpotrivă, permite semnalarea unei forme a bolii rezistente la tratament.
Analiza funcţională poate fi deosebit de utilă în evaluarea potenţialului pacientului de a fi compliant la tratament, potenţial care poate fi optimizat prin antrenarea unor funcţii cognitive precum atenţia, memoria de lucru sau re-învăţarea afectivă, funcţii afectate în depresie, care interferează cu succesul terapiei și care nu sunt în mod direct vizate de medicaţie.
Bibliografie
- Admon, R., Milad, M.R. și Hendler, T. (2013) - A causal model of post-traumatic stress disorder: disentangling predisposed from acquired neural abnormalities. Trends in Cognitive Science, 17 (7), 337-347.
- Amen, D. (2002) - Images of anxiety. www.brainplace.com
- Arnsten, A.F.T. (2009) - Stress signaling pathways that impair prefrontal cortex structure and function. Nature Review Neuroscience, 10, 410-422.
- Bruder, G.E., Stewart, J.W., Tenke, C.E., McGrath, P.J. și colab. (2001) - Electroencephalographic and perceptual asymmetry differences between responders and nonresponders to an SSRI antidepressant. Biological Psychiatry, 49 (5), 416-425.
- Burghy, C.A., Stodola, D.E., Ruttle, P.L. și colab. (2012) - Developmental pathways to amygdala-prefrontal function and internalizing symptoms in adolescence. Nature Neuroscience, 15(12), 1736-1741.
- Cîrneci, D. (2005) - Depresie și Borderline: Tulburări distincte sau variaţiuni pe aceeași temă? În Studii și cercetări din domeniul științelor socio-umane, Vol. 13, pp 67-76, Editura Argonaut, Cluj-Napoca.
- Cirneci, D. (2011) - Three anti-correlated neuronal networks managing brain activity; A review“. Romanian Journal of Neurology, X (1), 19-26.
- Cîrneci, D. (2014) - Stresul din Mintea Noastră și Războiul din Lumea Celulelor (2014). Editura Fundaţiei România de Mâine, București.
- Davidson, R.J., Pizzagalli, D., Nitschke, J.B. și Putnam, K. (2002) - Depression: perspectives from affective neuroscience. Annual Review of Psychology, 53, 545-574.
- Delgado, M.R., Nearing, K.I., LeDoux, J.E. și Phelps, E.A. (2008) - Neural circuitry underlying the regulation of conditioned fear and its relation to extinction. Neuron, 59, 829-838.
- Drevets, W.C. (2000) - Neuroimaging studies of mood disorders. Biological Psychiatry, 48, 813-829.
- El-Hage, W., Leman, S., Camus, V. și Belzung, C. (2013) - Mechanisms of antidepressant resistance. Frontiers in Pharmacology, 4, 146.
- Etkin, A. (2016) - To Diagnose Mental Illness, Read the Brain. Scientific American, 25 Iunie 2016, http://www.scientificamerican.com/article/to-diagnose-mental-illness-read-the-brain/
- Fair, D.A., Cohen, A.E., Dosenbach, N.U.F. și colab. (2008) - The maturing architecture of the brain’s default network. PNAS, 105 (10), 4028-4032.
- Fagiolini, A. și Kupfer, D.J. (2003) - Is treatment-resistant depression a unique subtype of depression? Biological Psychiatry, 53 (8), 640-648.
- Fernandez-Corcuera, P., Salvador, R., Monte, G.C., Sarro, S.S. și colab. (2013) - Bipolar depressed patients show both failure to activate and failure to de-activate during performance of a working memory task. Journal of Affective Disorders, 148 (2-3), 170–178.
- Fransson, P. (2005) - Spontaneous low-frequency BOLD signal fluctuatios: an fMRI investigation of the resting-sate default mode of the brai function hypothesis. Human Brain Mapping, 26, 15-29.
- Gilbertson, M.W., Shenton, M.E., Ciszewsky, A. și colab. (2002) - Smaller hippocampal volume predicts pathologic vulnerability to psychological trauma. Nature Neuroscience, 5 (11), 1242-1247.
- Harvey, P-O., Fossati, P., Pochon, J-B., Levy, R. și colab. (2005) - Cognitive control and brain resources in major depression: An fMRI study using the n-back task. NeuroImage, 26 (3), 860-869.
- Hughes, B.L., Ochsner, K., Davidson, M. și Wager, T. (2006) - Spontaneous and voluntary regulation of negative emotion. Lucrare prezentată la Society for Neuroscience Annual Meeting, Atlanta, Georgia, 2006.
- Levesque, J., Eugene, F., Joanette, Y., Paquette, P. și colab. (2003) - Neural circuitry underlying voluntary suppression of sadness. Biological Psychiatry, 53, 502-510.
- Mayberg, H.S., Brannan, S.K., Mahurin, R.K., Jerabeck, P.A. și colab. (1997) - Cingulate function in depression: a potential predictor of treatment response. Neuroreport, 8 (4), 1057-1061.
- Mayberg, H.S., Liotti, M., Brannan, S.K., McGinnis, S. și colab. (1999) - Reciprocal limbic-cortical function and negative mood: converging PET findings in depression and normal sadness. American Journal of Psychiatry, 156 (5), 675-682.
- Matsuo, K., Glahn, D.C., Peluso, M.A.M., Hatch, J.P. și colab. (2007) - Prefrontal hyperactivation during working memory task in untreated individuals with major depressive disorder. Molecular Psychiatry, 12, 158-166.
- Neshat-Doost, H.T., Dalgleish, T., Yule, W., Kalantari, M. și colab. (2013) - Enhancing autobiographical memory specificity through cognitive training. An intervention for depression translated from basic science. Clinical Psychological Science, 1 (1), 84-92.
- Ochsner, K.N., Bunge, S.A., Gross, J.J. și Gabrieli, J.D. (2002) - Rethinking feelings: an fMRI study of the cognitive regulation of emotion. Journal of Cognitive Neuroscience, 14 (8), 1215-1229.
- Owen, A.M., McMillan, K.M., Laird, A.R. și Bullmore, E. (2005) - N-back working memory paradigm: A meta-analysis of normative functional neuroimaging studies. Human Brain Mapping, 25, 46-59.
- Pendergrass, J.C., Ahmad, M., Erwin, R.J. și Risinger, R.C. (2005) - A comparison of neural structures underlying different affect regulation strategies: an fMRI study in humans. Lucrare prezentată la Society for Neuroscience Annual Meeting, Washington D.C. 2005.
- Pizzagalli, D., Pascual-Marqui, R.D., Nitschke, J.B., Oakes, T.R. și colab. (2001) - Anterior cingulate activity as a predictor of degree of treatment response in major depression: evidence from brain electrical tomography analysis. American Journal of Psychiatry, 158 (3), 405-415.
- Pleș, S., Cîrneci, D. și Cătău, G. (2013) - Rolul imagisticii în psihiatrie. Prelegere organizată de Clinica de Psihiatrie Eduard Pamfil din Timișoara, 30 iulie 2013, https://www.researchgate.net/publication/255723892_Rolul_neuroimagisticii_in_psihiatrie
- Pu, S., Yamada, T., Yokoyama, K., Matsumura, H. și colab. (2011) - A multi-channel near-infrared spectroscopy study of prefrontal cortex activation during working memory task in major depressive disorder. Neuroscience Research, 70 (1), 91-97.
- Rose, E.J., Simonotto, E. și Ebmeier, K.P. (2006) - Limbic over-activity in depression during preserved performance on the n-back task. NeuroImage, 29 (1), 203-215.
- Rushworth, M.S.F., Noonan, M.P., Boorman, E.D. și colab. (2011) - Frontal cortex and reward-guided learning and decision-making. Neuron, 70, 1054-1069.
- Sapolsky, R. (2003) - Taming Stress. ScientificAmerican, 21 Martie 2004, http://www.scientificamerican.com/article/taming-stress/
- Shah, P.J., Ebmeier, K.P., Glabus, M.F. și Goodwin, G.M. (1998) - Cortical grey matter reductions associated with treatment-resistant chronic unipolar depression. Controlled magnetic resonance imaging study. The British Journal of Psychiatry, 172, 527-532.
- Shah, P.J., Glabus, M.F., Goodwin, G.M. și Ebmeier, K.P. (2002) - Chronic, treatment-resistant depression and right fronto-striatal atrophy. The British Journal of Psychiatry, 180, 434-440.
- Sheline, Y.I., Barch, D.M., Price, J.L. și colab. (2009) - The default mode network and self-referential processes in depression. PNAS, 106 (6), 1942-1947.
- Spreng, R.N. și Grady, C.L. (2009) - Patterns of brain activity supporting autobiographical memory, prospection, and theory of mind, and their relationship to the default mode network. Journal of Cognitive Neuroscience, 22 (6), 1112-1123.
Articole din ediția curentă
EDITORIAL
În România, lucrurile bune și utile au devenit treptat anormale și, în consecinţă, ilegale. Acum le redescoperim!
Cătălina Tudose
În timpul rezidențiatului meu remarcasem o preocupare deosebită pentru reintegrarea pacientului psihic în mediul profesional și social. Astfel că existau în țară multe centre de reabilitare, cu servic...
SKEPSYS
Legislaţia în sănătatea mintală
Raluca Tipa
În ultimele decenii, sănătatea mintală a fost supusă unui îndelungat proces de dezvoltare. Odată cu acest lucru, au devenit imperios necesare crearea și dezvoltarea unui cadru legislativ armonizat și în conformitate cu tratatele, directivele și legile comunitare și extracomunitare. ...
IPOTEZE
O abordare bio-psiho-socială a conceptului de crimă urmată de sinucidere (Murder-Suicide)
Dana-Cristina Herţa
Fenomenul suicidar este abordat ca problemă de sănătate mintală; pe de altă parte, homicidul ca formă extremă de manifestare a comportamentului agresiv are în primul rând implicații juridice și etico-morale. Ca teme de c...Articole din edițiile anterioare
TEMA EDIŢIEI



