The importance of vitamins to the development, progression and treatment of tuberculosis is indisputable due to the presence of hypovitaminosis in people with malnutrition or the increase of vitamin deficiency in the setting of the disease. It was established that vitamin preparations exhibit antimicrobial activity, potentiate efficacy and reduce the toxicity of antituberculous drugs. Recent studies have proved the role of vitamins in the metabolism and multiplication of mycobacteria, suggesting the possibility of developing antitubercular compounds based on vitamin preparations with new mechanisms of action. These data are important for the possibility of combating resistance and multidrug resistance in Mycobacterium tuberculosis.
Vitaminele şi tuberculoza
Vitamins and tuberculosis
First published: 25 aprilie 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/FARM.187.2.2019.2338
Abstract
Rezumat
Importanţa vitaminelor în dezvoltarea, evoluţia şi tratamentul tuberculozei este indiscutabilă, ca urmare a prezenţei hipovitaminozelor la persoanele cu malnutriţie sau a accentuării deficitului de vitamine la instalarea maladiei. S-a constatat că preparatele vitaminice manifestă acţiune antimicobacteriană, potenţează eficacitatea şi reduc toxicitatea medicamentelor antituberculoase, iar studiile recente au demonstrat rolul vitaminelor în metabolismul şi multiplicarea micobacteriilor, date ce au sugerat posibilitatea elaborării pe baza preparatelor vitaminice a unor compuşi antituberculoşi cu mecanisme noi de acţiune. Aceste date sunt importante pentru posibilitatea combaterii polirezistenţei şi a rezistenţei extinse la preparatele antituberculoase.
Malnutriţia şi tuberculoza au constituit din cele mai vechi timpuri o problemă majoră de sănătate, îndeosebi în regiunile în curs de dezvoltate şi cu o stare economică precară. Astfel, alimentaţia insuficientă şi incorectă – malnutriţia – a fost întotdeauna recunoscută ca fiind un factor predispozant la bolile infecţioase, inclusiv la tuberculoză, şi la dezvoltarea manifestării clinice a acesteia, iar maladia poate contribui la malnutriţie. O dietă bogată în calorii, proteine, grăsimi, minerale şi vitamine, până la epoca chimioterapiei tuberculozei, a fost considerată un factor important sau chiar decisiv în tratamentul maladiei. Vitaminele sunt biomolecule care menţin fiziologia organismului şi stimulează sistemul imunitar de protecţie şi sunt responsabile pentru un spectru de funcţii vitale în organism datorită propriilor efecte antioxidante, prooxidante, antiinflamatoare şi metabolice. Sistemul antioxidant al organismului uman este în mare parte determinat de vitaminele E, C şi A. Efectele vitaminelor în tuberculoză au prezentat interes încă din perioada prestreptomicinei, de aceea sunt necesare elaborarea şi argumentarea prescrierii suplimentelor de vitamine în tuberculoză(3,4,6,11).
Vitaminele sunt acceptate în tratamentul tuberculozei pentru rolul lor în patogenitate, pentru proprietăţile lor antimicobacteriene, precum şi pentru capacitatea de a modifica ciclul de viaţă şi biologia Mycobacterium tuberculosis. Vitaminele precum biotina şi tiamina sunt esenţiale pentru micobacterii, iar vitamina C şi vitamina D s-au dovedit a avea proprietăţi antimicobacteriene. Date noi, referitoare la biologia Mycobacterium tuberculosis şi la efectele farmacologice ale vitaminelor, vor contribui la elaborarea de strategii inovatoare pentru tratamentul şi controlul tuberculozei în perspectivă(6,13).
Persoanele care suferă de tuberculoză sunt adesea subnutrite şi sunt expuse unui risc mai mare de a se infecta, din cauza slăbirii sistemului lor imunitar. Suplimentele nutritive cu macronutrienţi, precum şi micronutrienţii, cum ar fi vitaminele sau mineralele esenţiale, i-ar putea ajuta pe pacienţi să lupte împotriva bolii prin întărirea sistemului imunitar. Vitaminele au fost întotdeauna considerate suplimente importante care stimulează imunitatea. Studiile recente au demonstrat şi acţiunea antimicrobacteriană a vitaminelor. Astfel, s-a constatat că vitaminele D şi A posedă proprietăţi antimicobacteriene şi acţionează direct când sunt suplimentate în mediul de creştere; vitamina C poate distruge Mycobacterium tuberculosis prin radicalii hidroxilici generaţi prin reacţia Fenton(6,13).
Mai multe studii au demonstrat că nivelurile de vitamină C, vitamină E şi vitamină A sunt mai scăzute la pacienţii cu tuberculoză, comparativ cu persoanele sănătoase. S-a dovedit că menţinerea unui nivel adecvat de vitamină D poate fi o eficientă metodă profilactică împotriva anumitor infecţii ale tractului respirator şi s-a constatat şi o strânsă asociere între nivelurile de vitamină D şi tuberculoză. Este cunoscut faptul că în timpul perioadei preantibiotice, folosirea unor uleiuri de origine animală şi expunerea la lumina soarelui erau metode pentru tratamentul tuberculozei(6,11,13).
Vitaminele reprezintă o parte importantă a suplimentelor dietetice din alimentaţia umană. Acestea trebuie administrate din surse exogene, fie pentru că organismul uman nu poate sintetiza vitaminele, fie pentru că nu poate fi menţinută o concentraţie suficientă prin produsele alimentare. În organism se pot sintetiza acidul nicotinic (vitamina B3) şi ergocalciferolii (vitamina D), dar nu se pot sintetiza tiamina (vitamina B1), riboflavina (vitamina B2), acidul pantotenic (vitamina B5), piridoxina (vitamina B6), acidul folic (vitamina B9), cobalamina (vitamina B12), tocoferolii (vitamina E), acidul ascorbic (vitamina C) şi fitomenadiona (vitamina K). Prezintă interes nu numai posibilele proprietăţi antimicobacteriene ale vitaminelor, ci şi rolul lor esenţial în căile biosintetice care funcţionează în Mycobacterium tuberculosis. Acestea pot servi drept ţinte pentru obţinerea unor medicamente noi. Vitaminele joacă un rol divers în infecţia şi patogenitatea tuberculozei. Studiile care implică biotina, tiamina, vitamina C şi vitamina D sunt semnificative datorită perspectivei lor ca ţinte de medicamente sau datorită proprietăţilor lor antimicobacteriene(13).
Infecţia tuberculoasă latentă asimptomatică afectează circa 2 miliarde de indivizi din întreaga lume, situaţie în care micobacteriile persistă într-o stare metabolică diminuată, uneori chiar şi în timpul vieţii pacientului, cu o replicare foarte lentă sau absentă, ceea ce le face rezistente la mecanismele de apărare ale gazdei şi de acţiune a antibioticelor. Astfel, există dovezi ample despre supravieţuirea bacteriană într-o stare „viabilă, dar nonculturabilă” (VBNC) în spută de la pacienţii netrataţi anterior sau trataţi pe baza conversiei culturii sputei. Aceste micobacterii îşi pot relua activitatea cu reapariţia tuberculozei. Bacteriile VBNC nu prezintă creştere pe mediu solid, dar cresc pe mediu lichid, ceea ce reprezintă o provocare, deoarece determinarea coloniilor pe mediu solid este standardul de aur pentru aprecierea prezenţei bacteriei. Replicarea restrânsă a micobacteriilor latente relevă proprietatea toleranţei fenotipice, care este considerată a fi un determinant major al rezistenţei la medicamentele antituberculoase(12).
Vitamina C şi tuberculoza
Conţinutul acidului ascorbic, antioxidant esenţial, la bolnavii cu tuberculoză s-a dovedit mai mic decât la persoanele sănătoase, iar nivelul crescut al dialdehidei malonice a fost asociat cu gravitatea maladiei(4).
Vitamina C este un micronutrient esenţial pentru fiinţele umane şi trebuie luat ca un supliment alimentar, deoarece oamenii nu pot sintetiza vitamina C din cauza mutaţiei genei care codifică enzima gulonolacton oxidaza. Acidul ascorbic, ca un antioxidant fiziologic, protejează gazda de oxigenul reactiv şi intermediarii de azot reactivi generaţi în timpul infecţiei cu micobacterii, precum şi intensifică răspunsul celulelor T şi direcţionează migraţia crescută a leucocitelor la locul infecţiei. Mai multe studii au sugerat rolul vitaminei C în prevenirea şi tratamentul tuberculozei prin administrarea orală a vitaminei, precum şi importanţa deficitului de vitamina C în infecţia cu micobacterii. S-a constatat, că starea de nutriţie, cu o concentraţie suboptimală de vitamină C, se corelează cu predispoziţia dezvoltării tuberculozei. Concomitent, s-au demonstrat efectele sinergice ale vitaminei C la utilizarea cu rifampicină şi izoniazidă. S-a observat o reducere a formării tulpinilor rezistente la medicamente, în prezenţa vitaminei C şi a rifampicinei şi izoniazidei. Vitamina C reduce fierul la ionul feros care generează superoxid, peroxid de hidrogen şi radicali hidroxil în prezenţa oxigenului, care afectează ADN-ul şi lipidele micobacteriilor(13,14).
Vitamina C este cunoscută a fi un antioxidant şi un prooxidant. Efectul vitaminei C asupra culturilor de Mycobacterium tuberculosis este cel mai probabil datorat activităţii sale prooxidante. S-a demonstrat abilitatea vitaminei C de a steriliza culturile de micobacterii datorită creşterii concentraţiei de ioni ferici care contribuie la producerea de specii reactive ale oxigenului, alterări lipidice, dezechilibru redox şi deteriorarea ADN‑ului (figura 1). La suplimentarea acidului ascorbic la Mycobacterium tuberculosis în mediu în care nu era oxigen sau a fost epuizat pentru fier, vitamina C nu a influenţat activitatea micobacteriilor. În medii cu cantităţi reduse de fier este posibil ca vitamina C să se comporte ca un antioxidant mai degrabă decât un prooxidant. S-a stabilit că nivelurile subletale ale vitaminei C (1 mM), suplimentate la izoniazidă au dus la sterilizarea Mycobacterium tuberculosis după patru săptămâni, în timp ce tratamentul in vitro al micobacteriilor cu doze similare de izoniazidă a determinat o creştere a tulpinilor rezistente la preparat după zece zile. La asocierea izoniazidei cu vitamina C nu s-au constatat mutaţii rezistente la tratament(14).
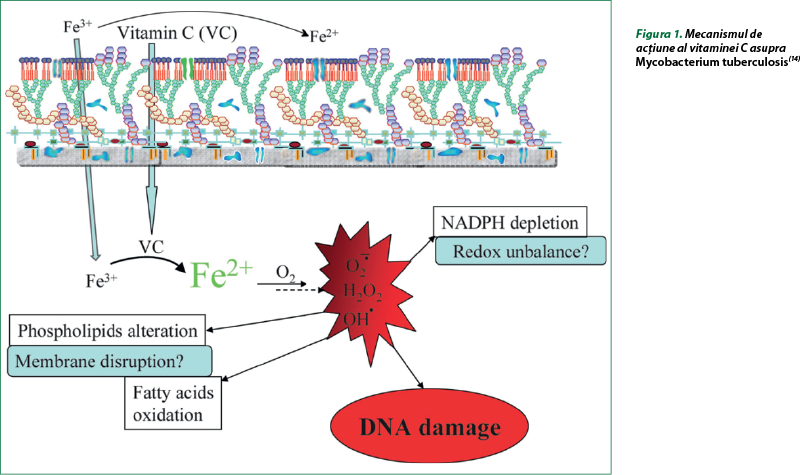
Vitamina C a avut şi un efect asupra biosintezei lipidelor. Tratamentul cu vitamina C a determinat generarea de acizi graşi hidroxilaţi cu catenă lungă liberă. Acest lucru este surprinzător, deoarece nu s-a evidenţiat prezenţa acizilor graşi hidroxilaţi în Mycobacterium tuberculosis. Prin urmare, este puţin probabil ca aceşti acizi graşi să fie produşi de micobacterii. Rezultă că aceşti acizi graşi ar putea fi generaţi prin oxidarea derivaţilor de acid 2-alcenoic cu radicali hidroxil sub acţiunea vitaminei C. S-a demonstrat că acizii graşi 2-hidroxil (C16 şi C18) au fost mai toxici pentru micobacterii decât acizii graşi saturaţi corespunzători. Această acumulare de acizi graşi 2-hidroxil poate contribui la acţiunea bactericidă asupra Mycobacterium tuberculosis. Concomitent, s-a depistat reducerea conţinutului de fosfolipide la micobacteriile tratate cu acid ascorbic, care ar afecta structura peretelui celular micobacterian şi, ca rezultat, supraveţuirea acestora(14).
În cadrul testării bacteriilor Gram-pozitive şi Gram-negative la vitamina C s-a constatat că Mycobacterium tuberculosis a fost cea mai sensibilă, posibil ca urmare a sensibilităţii la speciile reactive ale oxigenului. Rezultatele relatate ar putea indica faptul că acidul ascorbic are un efect pleiotropic asupra proceselor biologice, cum ar fi sinteza ADN‑ului, sinteza lipidelor şi homeostazia redox (figura 1). Aceste efecte ar putea fi motivul pentru care vitamina C poate steriliza tulpini de Mycobacterium tuberculosis sensibile şi/sau rezistente la medicamente. Acest lucru sugerează că acei compuşi care generează specii reactive ale oxigenului ar putea fi utili în dezvoltarea inhibitorilor Mycobacterium tuberculosis, în special dacă sunt combinaţi cu inhibitori ai biosintezei micotiolului. Activitatea bactericidă a vitaminei C faţă de micobacteriile sensibile şi/sau rezistente la medicamente argumentează posibilitatea prescrierii preparatelor antituberculoase cu o dietă bogată în acid ascorbic(14).
O serie de studii au adus dovezi convingătoare că vitamina C induce stagnarea multiplicării la Mycobacterium tuberculosis, care progresează către o stare „viabilă, dar nonculturabilă”. Mecanismele care stau la baza stagnării micobacteriilor se realizează printr‑un răspuns bacterian bine coordonat şi multifactorial care are ca rezultat staza de creştere, disiparea de stres reductiv prin depunerea trigliceridelor, atenuarea stresului oxidativ prin mecanisme chimice şi enzimatice şi activarea mecanismelor de toleranţă la antibiotice. Totuşi, această inducerea a formelor dormante poate fi benefică pentru tratamentul combinat, deoarece acidul ascorbic potenţează acţiunea bactericidă a pirazinamidei, îndeosebi asupra subpopulaţiilor latente de micobacterii, şi reduce toleranţa la rifampicină şi izoniazidă. Astfel, utilizarea medicamentelor antituberculoase de primă linie în asociere cu vitamina C este argumentată pentru acţiunea benefică în tratamentul tuberculozei, cu scurtarea duratei acestuia şi preîntâmpinarea dezvoltării rezistenţei(12).
Vitamina B1 şi tuberculoza
Tiamina este un micronutrient esenţial pentru activitatea enzimelor metabolismului aminoacizilor şi carbohidraţilor. În forma sa activă, tiamină difosfat, este necesară pentru activitatea biologică a piruvatdehidrogenazei, transketolazei, acetohidroxid sintazei şi 2-oxoglutarat dehidrogenazei. Majoritatea procariotelor, precum ciupercile şi plantele, pot sintetiza tiamina prin diferite căi, cu implicarea mai multor substraturi, iar mamiferele nu au această posibilitate şi sunt dependente de consumul alimentar. Biosinteza tiaminei este bine studiată şi necesită o gamă de enzime care implică cuplarea fosfatului de 4-metil-5-p-hidroxietil tiazol (porţiunea tiazol) şi a pirofosfatului de 4-amino-5-hidroximetil-2-metilpirimidină. Secţiunea tiazolică şi pirimidina sunt sintetizate prin mecanisme diferite. Componenta tiazolică, în Escherichia coli, este sintetizată prin condensarea oxidativă a cisteinei, tirozinei şi 5-fosfatului de 1-deoxi-D-xiloză, în timp ce în Bacillus subtilis, tirozina este înlocuită cu glicină. Pentru sinteza porţiunii de pirimidină, ribotidul aminoimidazol este catalizat de ThiC pentru a genera fosfat de hidroximetilpirimidină, care este în continuare fosforilat pentru a forma porţiunea de pirimidină. Enzimele implicate în biosinteza tiaminei în Mycobacterium tuberculosis (thiC, thiD, thiG, thiS, thiF, thiO, iscS şi thiL) s-au dovedit a fi esenţiale, deoarece micobacteriile nu au mecanisme de depozitare a tiaminei exogene, din această cauză o sintetizează, iar mecanismele de biosinteză pot fi obiective atractive pentru obţinerea unor medicamente. Una dintre aceste ţinte s-a dovedit a fi tiamin-sintaza implicată în sinteza fosfatului de tiamină şi pirofosfatului de tiamină. Screeningul in vitro al unor compuşi a demonstrat că unul dintre ei a prezentat o activitate antimicobacteriană puternică(13).
Vitamina B1 promovează răspunsul imun protector cu limitarea supravieţuirii micobacteriilor în macrofage şi in vivo prin reglarea receptorilor proliferării peroxizomilor activaţi (PPAR-) cu rol integrativ în controlul expresiei genelor-ţintă cu funcţie-cheie în stocajul şi mobilizarea lipidelor, în metabolismul glucozei, diferenţierea celulară şi răspunsul inflamator. Tratamentul cu vitamina B1 în timpul infecţiei cu micobacterii la şoricei a redus numărul de bacili intracelulari viabili, fără a influenţa semnificativ supravieţuirea bacililor, efecte diminuate de tratamentul simultan cu rosiglitazonă, agonist al PPAR-. Suplimentarea cu vitamina B1 a suprimat activarea PPAR-, iar agonistul PPAR- a neutralizat efectul antimicobacterian al tiaminei ca urmare a reducerii producerii de TNF-şi creşterii intracelulare a micobacteriilor. Tiamina a determinat polarizarea macrofagelor cu activitate microbicidă şi expresia factorului de necroză tumorală-alfa (TNF-) şi a interleukinei-6 (IL-6), posibil parţial prin promovarea semnalizării factorului nuclear-kB (NF-kB). Vitamina B1 intensifică activitatea lanţului respirator în mitocondrii şi metabolismul lipidic, iar PPAR- integrează semnalele metabolice şi inflamatorii reglate de tiamină(5).
Un semn distinctiv al infecţiei cu micobacterii este diferenţierea macrofagelor infectate în celule spumante bogate în lipide, iar acumularea picăturilor este necesară pentru creşterea intracelulară a bacililor. Un studiu anterior a arătat că tratamentul cu vitamină D preîntâmpină acumularea indusă de infecţie a picăturilor lipidice în macrofagelor infectate şi este benefică pentru suprimarea creşterii micobacteriilor în macrofage. Studiul în cauză a demonstrat că suplimentarea cu vitamină B1 a crescut respiraţia mitocondrială şi metabolismul lipidic în macrofage. Astfel, este posibil ca tiamina să-şi exercite rolurile protectoare în infecţia cu Mycobacterium tuberculosis prin afectarea metabolismului lipidelor în macrofage. Aceste constatări indică faptul că vitamina B1 poate inhiba semnificativ creşterea micobacteriilor in vitro şi in vivo prin reglarea imunităţii înnăscute în infecţia cu Mycobacterium tuberculosis, prin mecanisme multiple care includ modularea semnalizării NF-kB şi metabolizarea lipidelor(5).
Vitamina B5 şi tuberculoza
Un interes îl prezintă mecanismele prin care vitaminele, în calitate de preparate adjuvante, reglează imunitatea şi determină efectul lor în tratamentul tuberculozei. Studiile anterioare au demonstrat că vitamina B5 (acidul pantotenic) poate promova celulele epiteliale pentru a exprima citokine inflamatorii. Cercetările in vitro au demonstrat că vitamina B5 a stimulat fagocitoza prin macrofage şi a contribuit la limitarea creşterii micobacteriilor intracelulare în macrofage. Datele recente au arătat că vitamina B5 la şoricei a activat fagocitoza şi răspunsul inflamator în macrofagele infectate cu micobacterii, a micşorat numărul de colonii în plămâni, a reglat procentul de macrofage şi a promovat celule T CD4 + pentru a exprima interferonul- şi interleukina-17, fără a influenţa procentul de neutrofile polimorfonucleare, celule T CD4 + şi CD8 +. S-a constatat că acidul pantotenic a manifestat efect benefic în infecţia micobacterienă prin stimularea maturităţii macrofagelor şi creşterea diferenţierii celulelor Th1 şi Th17. Astfel, vitamina B5 inhibă semnificativ creşterea micobacteriilor prin reglarea imunităţii înnăscute şi adaptive, care poate avea implicaţii terapeutice importante în tratamentul tuberculozei(6).
Vitamina B7 şi tuberculoza
Vitamina B7, sau biotina, este esenţială pentru creşterea şi patogenitatea Mycobacterium tuberculosis, în calitate de cofactor pentru două dintre enzimele-cheie necesare sintezei acizilor graşi. S-a sugerat că biosinteza biotinei de novo este necesară pentru Mycobacterium tuberculosis, deoarece nu are niciun transportor de biotină. Mai mult, concentraţia serică a biotinei este prea mică în gazda umană, pentru a îndeplini cerinţele microorganismului. O serie de studii au identificat că unele enzime implicate în sinteza biotinei sunt esenţiale pentru virulenţa şi patogenitatea Mycobacterium tuberculosis. Ulterior a fost descris un şir de compuşi naturali capabili să inhibe sinteza biotinei(13).
Vitamina A şi tuberculoza
Concentraţia vitaminei A la bolnavii de tuberculoză s-a dovedit a fi mai mică decât la persoanele sănătoase. Concomitent s-a demonstrat că vitamina A în tuberculoză are o pondere aparte prin: capacităţile imunocompetente; inhibarea multiplicării bacililor virulenţi în macrofage; stimularea proliferării limfocitelor; funcţionarea normală a limfocitelor T şi B, macrofagelor; menţinerea funcţiilor ţesuturilor epiteliale (Gupta, 2009).
Diminuarea conţinutului retinoizilor în sânge poate fi determinată de reducerea aportului şi absorbţiei lipidelor din cauza malnutriţiei. Tuberculoza poate, la rândul său, dezvolta hipovitaminoza A prin: creşterea excreţiei prin urină a vitaminei A la pacienţii cu febră; intensificarea metabolismului vitaminei A; pierderea proalbuminelor ca urmare a majorării permeabilităţii vaselor; micşorarea producerii de prealbumină şi proteine care cuplează retinolul de către ficat. Hipovitaminoza A creşte aderenţa bacteriilor la epiteliul căilor respiratorii(4).
S-a sugerat că administrarea vitaminei A şi a suplimentelor de zinc la pacienţii cu tuberculoză în timpul tratamentului poate optimiza rezultatele şi poate contribui la conversia sputei prin creşterea imunităţii organismului şi reducerea producerii mucusului în plămâni. Vitamina A are multe roluri, cum ar fi imunoprotecţia în tuberculoza pulmonară şi protecţia limfocitelor care stimulează imunitatea nespecifică, precum activarea macrofagelor. Aportul scăzut de vitamina A poate provoca diminuarea concentraţiei plasmatice a retinolului, cu diminuarea răspunsului imun, ducând la agravarea evoluţiei tuberculozei (TB). Vitamina D are capacitatea de a activa macrofagele. Combinaţia dintre vitaminele A şi D în doze normale poate creşte eficacitatea sistemului imunitar şi poate scădea proliferarea celulelor T şi B şi apoptoza. Pentru un pacient cu TB, cu cât este mai rapidă conversia sputei, cu atât mai rapid poate fi prevenită transmisia micobacteriilor. Vitaminele A şi D, datorită proprietăţilor imunotrope, pot fi utilizate ca suplimente care pot accelera conversia sputei. În cadrul experimental experimental, administrarea vitaminei A în doză de 5000 UI/zi şi vitaminei D în doză de 400 UI/zi, în timpul fazei intensive de tratament al tuberculozei, a contribuit la accelerarea conversiei sputei în 86% din cazuri. Astfel, vitaminele A şi D ar putea fi utilizate ca suplimente la medicamentele antituberculoase în timpul fazei intense de tratament al tuberculozei pulmonare(9).
Vitamina D şi tuberculoza
Deficienţa vitaminei D, estimată la circa 50% din populaţia lumii, apare frecvent din cauza expunerii reduse la soare, care a dus în cele din urmă la o producţie mai scăzută de vitamină D la nivelul pielii. Nivelurile scăzute ale vitaminei D în ser sunt asociate cu un risc crescut de tuberculoză activă, iar deficitul de tocoferoli este constatat la circa 87% dintre pacienţii cu tuberculoză pulmonară(1).
La pacienţii cu tuberculoză s-a determinat un nivel mai mic al 25-hidroxivitaminei D. Deficitul vitaminei D prezintă un risc major pentru infectarea cu micobacterii, ca urmare a diminuării activităţii macrofagelor, factor important de apărare a organismului. La populaţia africană s-a constatat o predispoziţie mai accentuată la tuberculoză, datorată unor variaţii genetice ale receptorului pentru vitamină D(4).
Conţinutul vitaminei D, antioxidant esenţial, la pacienţii cu tuberculoză, s-a dovedit mai mic decât la persoanele sănătoase, iar nivelul crescut al dialdehidei malonice a fost asociat cu gravitatea maladiei(4).
Principalul rol al vitaminei D este menţinerea funcţiei monocitelor şi macrofagelor, factori ai imunităţii înnăscute responsabili de lupta cu agenţii infecţioşi, îndeosebi în apărarea naturală a organismului împotriva infecţiilor în care macrofagele joacă un rol vital în patogeneză. Vitamina D acţionează asupra receptorilor nucleari ai celulelor afectate, iar anormalitatea funcţiei şi structurii receptorilor şi nivelul scăzut de vitamină D modifică imunitatea împotriva bacililor tuberculoşi(1).
Metaboliţii vitaminei D sunt importanţi hormoni imunomodulatori, care activează monocitele şi inhibă proliferarea limfocitelor, producerea imunoglobulinelor şi sinteza citochinelor. Prezenţa receptorilor vitaminei D în monocitele sangvine şi celulele T activate sugerează o relaţie dintre vitamina D şi sistemul imunitar. În cazul hipovitaminozei D s-a demonstrat defectul funcţionării macrofagelor, precum chemotaxisul şi fagocitoza. S-a dovedit o corelaţie dintre nivelurile scăzute ale 25-hidroxivitaminei D3 şi infecţiile căilor respiratorii acute. Imunitatea celulară este veriga principală a organismului faţă de infecţia cu Mycobacterium tuberculosis, iar suplimentarea cu vitamină D a redus mortalitatea(7).
Vitamina D, în asociere cu acidul retinoic, într-o manieră dependentă de doză, a influenţat transcripţia proteinelor cu inhibarea penetrării şi supravieţuirii Mycobacterium tuberculosis în macrofage şi a redus viabilitatea acestora prin modificarea fuzionării fagozomilor şi lizozomilor în macrofagele infectate(7).
Rolul vitaminei D (1,25 hidroxivitaminei D3) în imunitatea înnăscută este determinat de influenţarea TOL-receptorilor, la activarea cărora creşte expresia receptorilor nucleari în monocite, cu acţiune antimicrobiană directă asupra micobacteriilor intracelulare în macrofage. Dihidroxivitamina D3 determină expresia catelicidinei în epiteliul bronhiilor, care induce producerea unei peptide antimicrobiene (LL-37), care este prima linie de protecţie în prevenirea tuberculozei. Vitamina D şi metaboliţii săi inhibă enzimele metaloproteinaze, induse de Mycobacterium tuberculosis, şi astfel previn distrucţia matricei extracelulare şi dezvoltarea cavităţilor tuberculoase. Dihidroxivitamina D3 corectează in vitro şi in vivo activitatea macrofagelor prin: stimularea proliferării lor; creşterea producerii de peroxid de hidrogen şi monoxid de azot ca mecanisme antimicrobiene în macrofagele activate; micşorarea producerii interferonului alfa, indusă de Mycobacterium tuberculosis(7,13).
Dihidroxivitamina D3 potenţează efectele pirazinamidei de liză a micobacteriilor în cultura de macrofage umane prin formarea radicalilor liberi, cu dereglarea integrităţii membranare(7).
Menţinerea nivelurilor adecvate de vitamină D în timpul tratamentului tuberculozei, folosind o combinaţie de medicamente, este esenţială pentru eradicarea micobacteriilor. Un studiu recent a arătat că administrarea a patru doze de 100000 UI de vitamină D3 a crescut concentraţia în ser a vitaminei D la pacienţii în fază intensivă de tratament, cu reducerea timpului de conversie a sputei(1).
S-a arătat relaţia semnificativă dintre deficitul de vitamină D şi tuberculoză, îndeosebi la pacienţii cu factori predispozanţi precum malnutriţie, condiţii socioeconomice precare sau expunere insuficientă la soare. Concomitent s-a demonstrat că preparatele antituberculoase de primă linie, în special izoniazida şi rifampicina, influenţează metabolismul vitaminei D cu dezvoltarea hipovitaminozei. Suplimentarea a 0,25 mg de vitamină D la tratamentul antituberculos a contribuit la o rată mai mare de conversie microscopică a sputei. S-a estimat că vitamina D acţionează prin ameliorarea răspunsului imun, cu micşorarea nivelului interferonului gama şi a inflamaţiei. Administrarea vitaminei D3 a contribuit la ameliorarea evoluţiei clinice şi radiologice şi lacreşterea activităţii sistemului imunitar la bolnavii cu tuberculoză. Suplimentarea cu vitamina D a crescut nivelurile de calcidiol din sânge, care are un rol important în prevenirea şi gestionarea infecţiilor, inclusiv a tuberculozei datorate efectelor imunomodulatoare(1).
Rolul vitaminei D în menţinerea homeostaziei calciului şi a densităţii minerale osoase este bine cunoscut, iar cel de agent de protecţie împotriva diferitelor boli este cercetat. Studiile au evidenţiat deficitul de vitamină D şi susceptibilitatea la tuberculoză. Astfel, deficitul de vitamină a fost asociat cu semne şi simptome de tuberculoză depistată primar. Ulterior, helioterapia a devenit o practică obişnuită pentru pacienţii cu tuberculoză şi a constituit baza tratamentului în sanatoriu. S-a observat că doze mari de vitamină D au ameliorat tabloul clinic şi radiologic al pacienţilor cu tuberculoză. O atenţie se acordă efectului imunomodulator al vitaminei D. Pe de o parte, acţionează ca imunosupresor pentru a controla inflamaţia, iar pe de alta, contracarează şi protejează organismul împotriva infecţiilor şi creşte producţia de peptide antimicrobiene pentru a stimula imunitatea. Proprietăţile antimicrobiene ale vitaminelor D şi A au fost constatate în culturi, în care aceste vitamine şi metaboliţii lor au inhibat direct activitatea micobacteriilor. Astfel, vitamina D posedă nu numai proprietăţi antimicrobiene, ci şi stimulează imunitatea care contribuie la eliminarea patogenului(13).
Vitaminele şi reacţiile adverse la preparatele antituberculoase
Toxicitatea indusă de medicamente poate provoca efecte adverse clinice, care pot surveni fie între medicamentele antituberculoase, fie între acestea şi alte preparate. Aceasta poate extinde sau modifica tratamentul şi poate determina rezistenţa la medicamente, care duce la eşecul tratamentului şi la deces. Factorii predispozanţi, precum vârsta, sexul, rasa, alăptarea, sarcina şi utilizarea altor medicamente, pot creşte apariţia reacţiilor adverse la medicamentele antituberculoase. Persoanele foarte tinere şi vârstnice sunt mai expuse riscului de apariţie a reacţiilor adverse la medicament decât celelalte grupuri de vârstă, în timp ce sexul feminin prezintă un risc mai mare de a dezvolta reacţii adverse la medicament decât bărbaţii(2).
Izoniazida, rifampicina, pirazinamida şi etambutolul, medicamente de primă linie utilizate pentru tratamentul tuberculozei, au demonstrat eficacitate înaltă, dar concomitent a fost raportată dezvoltarea efectelor adverse, precum hepatotoxicitate, neurotoxicitate, reacţii cutanate, tulburări gastrointestinale etc. Speciile reactive de oxigen (SRO) sunt produse care se formează în urma procesului de peroxidare a lipidelor şi a stresului oxidativ, fenomene care însoţesc un şir de maladii sau utilizarea de medicamente. Astfel, o reducere a peroxidării lipidelor în ţesuturi şi creşterea activităţii enzimelor antioxidante precum superoxid dismutaza, catalaza şi glutationul ar contribui la menţinerea integrităţii celulare şi la controlul creşterii markerilor stresului oxidativ. Parametrii hepatici, renali, hematologici şi antioxidanţi sunt biomarkeri importanţi în confirmarea toxicităţii şi a gradului de afectare a organelor(2).
Unul dintre factorii de risc ai reacţiilor adverse toxice la utilizarea preparatelor antituberculoase este dezvoltarea hipovitaminozelor în cazul tuberculozei active. În aceste situaţii se pot dezvolta deficitul şi dezechilibrul majorităţii vitaminelor (B, C, A, E, D etc.) sau accentuarea hipovitaminozelor existente. Este bine cunoscut că preparatele antituberculoase pot fi responsabile de unele reacţii adverse prin influenţarea statului vitaminelor în organism. O reacţie adversă rară la utilizarea izoniazidei constă în dezvoltarea anemiei sideroblastice piridoxindeficitare. Una dintre cele mai frecvente reacţii adverse cauzate de dereglarea metabolismului piridoxinei, cauzată de izoniazidă, este neuropatia periferică(16).
Simptomele neurologice reprezintă 12-24% din reacţiile adverse la utilizarea preparatelor antituberculoase, iar derivaţii hidrazinici ai acidului izonicotinic sunt responsabili de cele mai multe cazuri. În aceste situaţii piridoxina se foloseşte atât pentru tratarea simptomelor neurologice, cât şi pentru preîntâmpinarea reacţiilor adverse. Eficacitatea preparatelor vitaminei B6 este determinată de efectele neuroprotectoare (sinteza sfingolipidelor şi GABA, formarea acidului nicotinic din triptofan, metabolismul cistationinei etc.). Piridoxal fosfatul este un cofactor a circa 140 de enzime implicate într-o gamă variată de procese biologice. Sistemul nervos central şi cel periferic sunt o ţintă pentru derivaţii hidrazinici ai acidului izonicotinic. Paresteziile şi polinevritele s-au constatat la pacienţii care utilizau izoniazida timp de 2-6 luni. S-a demonstrat că aceste reacţii adverse sunt în mare parte cauzate de preparat, deoarece incidenţa neuropatiei la utilizarea izoniazidei în doze de 2-3 mg/kg constituia 2-3%, iar la doze mari (20 mg/kg) – 40%. Administrarea piridoxinei în aceste situaţii a contribuit la reducerea gravităţii simptomelor neuropatiei(15).
Derivaţii hidrazinici ai acidului izonicotinic penetrează bariera hematoencefalică, cu influenţarea structurilor SNC. Acţiunea neurotoxică a izoniazidei şi derivaţilor, în dozele recomandate sau mari, este determinată de dereglarea proceselor inhibitoare la nivelul SNC prin câteva mecanisme. Mecanismul de bază constă în micşorarea conţinutului piridoxal fosfatului ca rezultat al interacţiunii hidrazinei cu piridoxalul în celule, cu formarea piridoxal hidrazinelor care inhibă activitatea piridoxalkinazei. Un alt mecanism se reduce la dezvoltarea stresului oxidativ cu creşterea produsului final al peroxidării lipidelor – dialdehidei malonice cu inhibarea NMDA-receptorilor hipocampului, implicaţi în multiple procese în SNC, inclusiv transmiterea impulsurilor în sinapse. Derivaţii hidrazinici ai acidului izonicotinic inhibă activitatea monoaminooxidazei, cu creşterea nivelului noradrenalinei, adrenalinei, serotoninei şi dopaminei,cu dereglarea proceselor de excitare-inhibare în SNC. Conţinutul monoaminelor este influenţat şi de procesul de decarboxilare a aminoacizilor, dependent de piridoxal fosfat, cu formarea histaminei (din histidină), dopaminei (din tirozină), GABA (din glutamat), serotoninei (din oxitriptofan) şi cadaverinei (din lizină). Izoniazida şi derivaţii săi dereglează îndeosebi enzimele implicate în metabolismul GABA, cu micşorarea nivelului acestuia şi redistribuirea lui, cu predominarea în celulele gliei, fenomene determinate şi de deficitul vitaminei B6. Administrarea concomitentă a izoniazidei şi piridoxinei permite de a reducerea excitabilităţii SNC şi de a preîntâmpina efectul neurotoxic al derivaţilor hidrazinici ai acidului izonicotinic. S-a constatat că la utilizarea dozelor mari de izoniazidă se poate dezvolta un sindrom de hipovitaminoză B6, cauzat de inhibarea metabolismului piridoxinei, care argumentează administrarea preventivă a vitaminei B6(15).
Studii clinice randomizate de utilizare a piridoxinei în timpul tratamentul tuberculozei, inclusiv cu derivaţii hidrazinici ai acidului izonicotinic, sunt insuficiente, motiv pentru care Organizaţia Mondială a Sănătăţii recomandă doze de 10 mg/zi, Asociaţia Toracică Americană – de 25 mg/zi, iar la nou-născuţi, copii şi adolescenţi – 10-25 mg/zi. Unii autori consideră că dozele de 50 mg/zi de vitamina B6 preîntâmpină dezvoltarea neuropatiei(15).
Piridoxina ajunge în organism prin produsele alimentare sub trei forme: piridoxină, piridoxal şi piridoxamină cu activitate biologică similară. Izoniazida formează complex cu piridoxal fosfatul, care duce la inactivarea parţială a vitaminei şi necesită majorarea dozei piridoxinei. Pentru suprimarea convulsiilor determinate de deficitul piridoxinei, se recomandă 100 mg de vitamină B6 intramuscular. Deşi nu există recomandări referitoare la dozele de vitamină B6 în cazul tratamentului tuberculozei sensibile la izoniazidă, unii autori propun doze de 1-2 mg/kg. Este necesar de menţionat că piridoxina nu este antagonistul izoniazidei, ci modulează influenţa nedorită asupra sistemului nervos. Concomitent, vitamina B6 nu modifică acţiunea bactericidă a preparatului antituberculos(15).
Preparatele cu vitamină B6 trebuie administrate, ca şi cele antituberculoase, obligatoriu sub controlul personalului medical, pentru a preîntâmpina reacţiile adverse ale acestora. Problema poate fi rezolvată prin utilizarea preparatelor combinate cu conţinut de piridoxină(15).
Biotransformarea piridoxinei poate fi dereglată şi de protionamidă cu modificări ale sistemului nervos central şi periferic, care necesită administrarea concomitentă a vitaminei B6(15).
Ficatul este implicat în toxicitatea indusă de medicamente, deoarece joacă un rol important în metabolismul şi excreţia multor medicamente, inclusiv ale celor antituberculoase. Leziunile hepatice induse de medicamente cauzează afecţiuni acute şi cronice, deşi legătura dintre medicamente şi boala hepatică preexistentă este complexă, mai ales când apar simptome la pacienţii cu afecţiuni hepatice în timpul tratamentului. Această problemă este evidentă, deoarece medicii se confruntă cu determinarea dacă terapia medicamentoasă reprezintă un risc care creşte şansele apariţiei la pacient a unor leziuni hepatice induse de medicamente. Pentru a stabili în mod corespunzător cauza şi efectul, este oportună efectuarea unei evaluări complexe a pacientului şi a factorilor predispozanţi pentru prevenirea sau minimizarea efectelor hepatotoxice(2).
Gravitatea toxicităţii induse de medicamentele antituberculoase a condus la ideea utilizării altor medicamente care pot preveni sau reduce în mod semnificativ toxicitatea. Metionina este un antioxidant care protejează glutationul, principalul antioxidant din celulele umane ce protejează împotriva radicalilor liberi şi a compuşilor toxici. Complexul vitaminelor B, îndeosebi B1 şi B6, a fost raportat că posedă proprietăţi antioxidante. Includerea în tratamentul pacienţilor cu tuberculoză a metioninei şi a complexului vitaminelor B a contribuit la micşorarea reacţiilor adverse hepatice (creşterea transaminazelor, fosfatazei alcaline, bilirubinei), renale (creşterea ureei, creatininei, reducerea proteinelor totale) şi hematologice (reducerea nivelului eritrocitelor, leucocitelor şi hemoglobinei), îndeosebi după faza intensivă (două luni). Concomitent, s-a constatat că semnele de hepatotoxicitate, nefrotoxicitate şi hematotoxicitate pot fi cauzate de gravitatea şi evoluţia bolii. Beneficiul complexului vitaminic şi metioninei este determinat de creşterea potenţialului antioxidant, sinteza substraturilor endogene (glutationului, cisteinei etc.), înlăturarea deficitului vitaminelor (B6, B12) şi preîntâmpinarea complicaţiilor preparatelor antituberculoase(2).
Biodisponibilitatea rifampicinei din preparatele combinate cu izoniazidă rămâne problematică pentru controlul efectiv al tuberculozei, din cauza degradării sale în prezenţa izoniazidei în mediul sucului gastric. Acidul ascorbic, în calitate de antioxidant, se recomandă a fi administrat zilnic, pentru a controla infecţia cu micobacterii, şi se adaugă la mediul de dizolvare, pentru a preveni degradarea rifampicinei. În studii experimentale s-a demonstrat că acidul ascorbic a redus semnificativ degradarea rifampicinei sau formarea metabolitului său în prezenţa izoniazidei, cu creşterea concentraţiei maxime, a ariei de sub curba concentraţiei şi a perioadei de înjumătăţire. Aceste date demonstrează că administrarea concomitentă de acid ascorbic cu combinaţia rifampicină-izoniazidă poate proteja rifampicina de degradare în mediul acid şi poate majora biodisponibilitatea cu controlul eficient al tuberculozei(10).
Vitaminele, ţinte de obţinere a unor preparate antituberculoase
A fost raportată o corelaţie între biosinteza vitaminei B6 şi patogenitatea pentru unele bacterii, inclusiv Mycobacterium tuberculosis. Pierderea căii de novo de sinteză a vitaminei B6 în micobacterii previne persistenţa agentului patogen în ţesutul-gazdă. Interesant este faptul că, în afară de interferarea cu biosinteza vitaminei B6 direct în Mycobacterium tuberculosis, s-a constatat că vitamina însăşi, administrată ca supliment sau medicament, poate îmbunătăţi eficacitatea tratamentelor tuberculozei. Vitamina B6 (împreună cu alte 11 vitamine) a fost testată în calitate de cofactor pentru un reglator transcripţional, care s-ar crede că joacă un rol important în persistenţa Mycobacterium tuberculosis, şi s-a descoperit că inhibă legarea acestuia la ADN, care determină o persistenţă redusă a bacteriei. Aceste date au permis să se considere calea vitaminei B6 ca o potenţială ţintă de noi medicamente pentru prevenirea infecţiilor cu Mycobacterium tuberculosis. Absenţa căii de biosinteză a vitaminei B6 de novo la om face această abordare foarte promiţătoare, deoarece, pentru ca un medicament potenţial să fie eficient, acesta trebuie să fie: specific pentru enzimele şi metabolismul agentului patogen, fără să vizeze procesele gazdei; să interfereze sau să inhibe metabolismul agentului patogen pentru a reduce supravieţuirea lui, precum şi pentru a reduce densitatea populaţiei sau a accelera eliminarea micobacteriilor. Un medicament care vizează proteine şi enzime selective, necesare pentru supravieţuirea patogenului, poate îndeplini, în mod concret, ambele cerinţe(8).
S-a observat că efectul de sterilizare al vitaminei C a fost mai substanţial la tulpinile de Mycobacterium tuberculosis cu deficit de micotiol, un important agent reducător în micobacterii pentru protecţia acestora de deteriorarea oxidativă. Într-o tulpină de Mycobacterium tuberculosis care nu produce miocotiol, efectul bactericid al vitaminei C este de şaizeci de ori mai mare comparativ cu o tulpină de tip sălbatic. Inhibitorii enzimelor producătoare de micotiol au fost izolate, în speranţa că acestea ar putea conduce la dezvoltarea de noi medicamente, dar o tulpină de micobacterii cu deficit de micotioli nu are defecte de creştere in vitro şi in vivo. Cu toate acestea, asocierea unui inhibitor de micotiol şi a vitaminei C sau a altui compus prooxidant ar putea duce la o moarte mai rapidă a Mycobacterium tuberculosis (14).
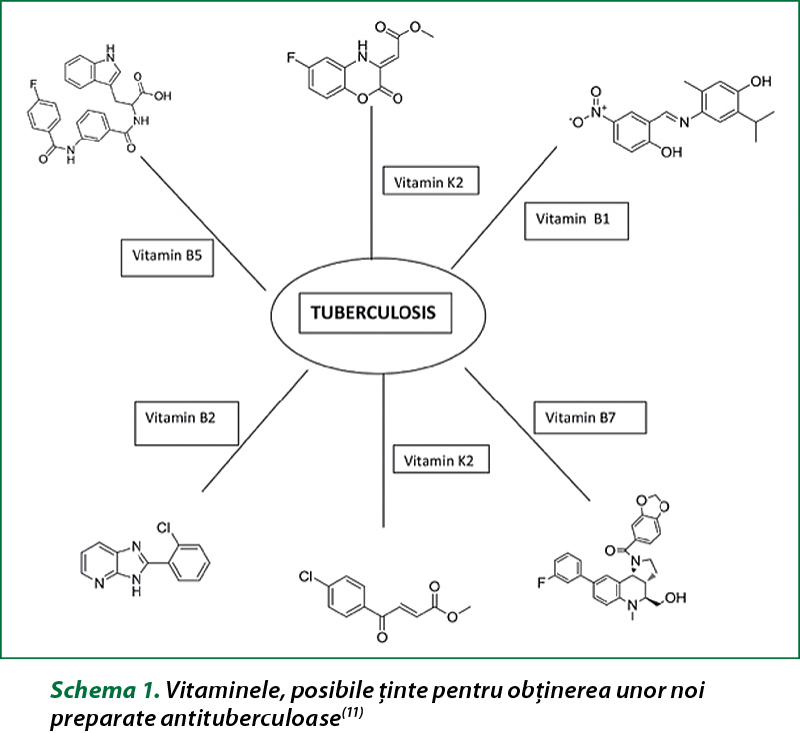
Secvenţierea genomului Mycobacterium tuberculosis a facilitat cercetarea în identificarea şi validarea ţintelor care fac posibilă descoperirea unor noi agenţi antituberculoşi cu noi mecanisme de acţiune. Pe baza studiului literaturii, a fost demonstrată posibilitatea utilizării căilor de biosinteză a vitaminelor pentru dezvoltarea de noi direcţii de obţinere a preparatelor antituberculoase. Mai mulţi compuşi au fost identificaţi, care vizează căile şi/sau enzimele biosintezei vitaminelor, care ar putea contribui la dezvoltarea medicamentelor antituberculoase ce pot fi utilizate în tratamentul tuberculozei sensibile şi rezistente. Vitaminele prezentate în figura 1 pot fi considerate ţinte pentru viitoarele preparate eficiente în tratamentul tuberculozei(11).
Astfel, vitaminele sunt esenţiale nu numai pentru macroorganism în lupta cu infecţiile, inclusiv tuberculoza, dar şi sunt sintetizate de micobacterii pentru asigurarea creşterii şi supravieţuirii. Căile de sinteză a vitaminelor în micobacterii sunt o ţintă pentru obţinerea unor medicamente antituberculoase noi.
Concluzii
Rolul vitaminelor în tuberculoză poate fi determinat de:
-
dezvoltarea hipovitaminozelor la persoanele cu malnutriţie şi creşterea susceptibilităţii la infecţia cu Mycobacterium tuberculosis;
-
deficitul de vitamine cu implicaţii în patogeneza tuberculozei şi virulenţa micobacteriilor;
-
implicarea vitaminelor în multiplicarea şi metabolismul micobacteriilor;
-
acţiunea antimicobacteriană a vitaminelor;
-
capacitatea de a influenţa gradul de manifestare şi profilaxie a reacţiilor adverse ale preparatelor antituberculoase;
-
posibilitatea vitaminelor de a servi drept bază pentru obţinerea unor agenţi antituberculoşi cu mecanisme noi de acţiune.
Bibliografie
- Afzal A et al. Efficacy of Vitamin D supplementation in achieving an early Sputum Conversion in Smear positive Pulmonary Tuberculosis. Pak J Med Sci. 2018; Jul-Aug;34(4):849-854.
- Amagon KI, Awodele O, Akindele AJ. Methionine and vitamin B-complex ameliorate antitubercular drugs-induced toxicity in exposed patients. Pharmacol Res Perspect. 2017 Oct;5(5).
- Chakraborty S et al. Vitamin deficiency and Tuberculosis need for Urgent Clinical Trial for managment of Tuberculosis. J. Nutrition Health Food Sci. 2014, 2(2); 1-6.
- Gupta KB et al. Tuberculosis and nutrition. Lung India. 2009 Jan-Mar; 26(1): 9–16.
- Hu S et al. Vitamin B1 Helps to Limit Mycobacterium tuberculosis Growth via Regulating Innate Immunity in a Peroxisome Proliferator-Activated Receptor-γ-Dependent Manner. Front Immunol. 2018;9:1778.
- He W et al. Vitamin B5 Reduces Bacterial Growth via Regulating Innate Immunity and Adaptive Immunity in Mice Infected with Mycobacterium tuberculosis. Frontiers in immunology. 2018, February, 9, 365.
- Luong Kv, Hguyen LT. Impact of Vitamin D in tre Treatment of Tuberculosis. The American Journal of the Medical Sciences. 2011; 341(6); 493-498.
- Parra M., Stahl S., Hellmann H. Vitamin B6 and Its Role in Cell Metabolism and Physiology. Cells. 2018 Jul; 7(7): 84.
- Pratiwi RD et al. Supplementation of Vitamin A and D in the Medication of Lung Tuberculosis. International Journal of Public Health Science (IJPHS). 2017 March, 6(1), 87~93.
- Rajaram S, Vemuri VD, Natham R. Ascorbic acid improves stability and pharmacokinetics of rifampicin in the presence of isoniazid. J Pharm Biomed Anal. 2014 Nov;100:103-108.
- Sharma A, Jain K, Flora SJS. Vitamins Based Novel Target Pathways/Molecules as Possible Emerging Drug Targets for the Management of Tuberculosis. Med Chem. 2018;14(3):212-224.
- Sikri K et al. Multifaceted remodeling by vitamin C boosts sensitivity of Mycobacterium tuberculosis subpopulations to combination treatment by anti-tubercular drugs. Redox Biol. 2018 May;15:452-466.
- Tyagi G et al. Role of Vitamins B, C, and D in the fight against tuberculosis. Int J Mycobacteriol. 2017 Oct-Dec;6(4):328-332.
- Vilchèze C et al. Mycobacterium tuberculosis is extraordinarily sensitive to killing by a vitamin C-induced Fenton reaction. Nat Commun. 2013; 4: 1881.
- Tiulcova T.E. Influenţa piridoxinei şi preparatelor hidrazidei acidului izonicotinic asupra sistemului nervos la tratamentul tuberculozei. Tuberculoza şi maladiile pulmonilor. 2018; 96(1), 69-73.
- Feşcenco Iu.I et al. Aprecierea importanţei reacţiilor adverse ale preparatelor antituberculoase la tratamentul tuberculozei. Ucr.Med.Ciasopic. 2008; 3(65), 117-124.
Articole din ediţiile anterioare
Din secretele longevităţii… nutraceuticele – partea a XV-a. Interdisciplinaritatea echipei de îngrijiri paliative: Corelaţia nivelurilor serice reduse de vitamina D – la persoanele vârstnice instituţionalizate – cu statusul imunitar scăzut şi bolile
Centrul de Îngrijiri Paliative „Sfântul Nectarie” din Bucureşti, aparţinând Arhiepiscopiei Bucureştilor (membră a Federaţiei „Filantropia” din cadr...
Din secretele longevităţii… nutraceuticele – partea a VII-a Provitamine şi antivitamine
Seria articolelor „Din secretele longevităţii… nutraceuticele” continuă dezvoltarea subiectului „vitamine” în partea a VII-a, dedicată provitaminel...
Suplimentarea dietei în geriatrie
Necesarul de vitamine şi minerale la vârsta a treia poate să fie diferit, în unele cazuri, faţă de necesarul pacientului tânăr. Pe lângă vitamine ş...
Tuberculoza, o boală veche, dar încă prezentă în România
Tuberculoza este o infecţie cronică, localizată cel mai adesea la nivelul plămânilor, care se manifestă de obicei după o perioadă de latenţă de la ...