Zika fever is a viral infection caused by an arthropod-borne RNA flavivirus. Zika virus may be transmitted to humans via a bite of an infected Aedes mosquito, blood product transfusion, unprotected sexual contact and by maternal-fetal vertical path. Clinical manifestations typically include maculopapular pruritic rush, low-grade fever, arthralgia and conjunctivitis. Recently demonstrated, there is a strong relationship between Zika virus infection and Guillain-Barré syndrome. Zika congenital syndrome includes severe destruction of the brain parenchyma, ocular abnormalities, neurologic abnormalities and positional arthrogryposis type abnormalities. The major fetal damage justifies pregnancy termination. Diagnosis is based on immunologic and molecular tests. There is no specific prevention and treatment methods for Zika virus infection, but a vaccine is under development. Avoiding traveling to areas with mosquito transmission of Zika virus of fertile women, protection from mosquitoes and protected sexual contact are currently the only measures available to reduce the spread of the virus at this time.
Virusul Zika - un an de microcefalie epidemică
The Zika virus - one year from the microcephaly outbreak
First published: 20 martie 2017
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Gine.15.1.2017.497
Abstract
Rezumat
Febra Zika este o infecţie virală cauzată de un flavivirus ARN de origine artropodică. Căile de transmitere virală sunt muşcătura speciei de ţânţari Aedes, transfuziile, contactul sexual neprotejat şi calea verticală mamă-făt. Manifestările clinice sunt reprezentate de rush, febră, artralgii, conjunctivită. Recent a fost demonstrată o puternică relaţie între infecţia cu virusul Zika şi sindromul Guillain-Barré. Sindromul congenital Zika reuneşte distrucţie severă a parenchimului cerebral, anomalii oculare, anomalii neurologice şi anomalii de poziţie de tipul artrogripozei. Gravitatea afectării fetale justifică întreruperea evoluţiei sarcinii. Diagnosticul este imunologic şi molecular. Până în prezent nu există profilaxie şi tratament specific, dar se lucrează la elaborarea vaccinului. Limitarea deplasărilor femeilor fertile în zonele de risc, protecţia faţă de ţânţari şi contactul sexual protejat sunt singurele măsuri capabile să diminueze răspândirea virusului la această oră.
Introducere
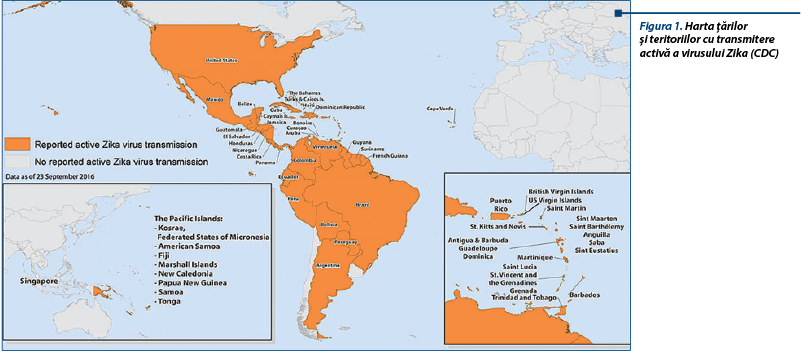
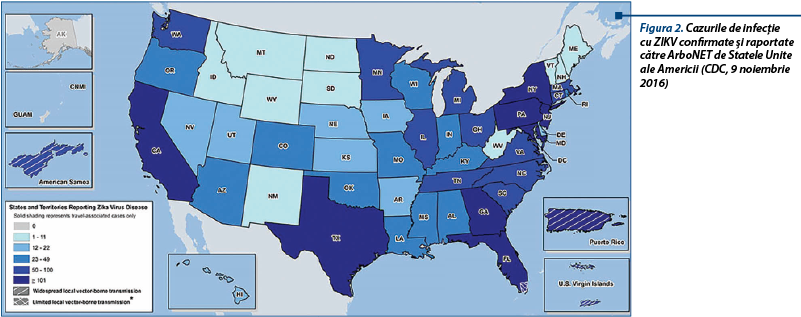
La un an de la publicarea în presa braziliană a creşterii alarmante a incidenţei diagnosticului de microcefalie fetală şi pediatrică şi la numai 10 luni de la descrierea de către profesorul G. Malinger a aspectelor neurosonografice ale primelor două cazuri de microcefalie fetală asociată infecţiei materne cu virusul Zika (ZIKV)(1), avem raportate până în prezent 31198 de cazuri de infecţie pe teritoriile americane, dintre care 4175 de cazuri în Statele Unite, Miami-Dade Country (Florida), fiind considerată zonă în care femeile însărcinate nu ar trebui să călătorească (figurile 1 şi 2) (United States Centers for Disease Control and Prevention, CDC). Din 2015, 20 de ţări europene au raportat în The European Surveillance System 1967 de cazuri importate de ZIKV, în opt dintre aceste ţări fiind depistate 95 de infecţii în rândul femeilor însărcinate; până în prezent, în România s-au diagnosticat trei cazuri (European Centre for Disease Prevention and Control).
Febra Zika este o infecţie virală cauzată de un flavivirus ARN de origine artropodică, care are drept vector speciile de ţânţari Aedes. Virusul neurotrop, înrudit cu denga, cu virusul febrei galbene şi cu virusul West Nile, a fost identificat prima dată în 1947 la o maimuţă rhesus din pădurile Ugandei al căror nume îl poartă, primul caz de infecţie umană datând din 1952(2). Zonele afectate până în 2015 au fost Africa, Asia de Sud-Est şi insulele Pacificului; în mai 2015 este raportat primul caz din America Latină, apărut în Brazilia(3). Pe 11 noiembrie 2015, Pan American Health Organization şi World Health Organization lansează o alertă epidemiologică privind creşterea incidenţei cazurilor de microcefalie în state din nord-estul Braziliei, de la 5-12 cazuri/an în perioada 2011-2014 la 58 de cazuri în 2015. De atunci, conform WHO/SEEG/CDC/Ecdc.Europe.eu/BrazilHealth, până la 19 ianuarie 2016 erau afectate 27 de ţări, două cazuri importate fiind raportate în America de Nord şi nouă cazuri în Europa. Este interesant faptul că, deşi au fost cunoscute două mari epidemii virale (Yap Islands, Micronezia, 2007 şi Polinezia Franceză, 2013-2014), care au afectat peste 60% din populaţie, ele nu s-au asociat cu particularităţi reproductibile ale afectării neurologice fetale datorate transmiterii verticale. Lipsa raportării cazurilor sau câştigarea unei imunităţi precoce în zonele endemice par mai puţin plauzibile în comparaţie cu posibilitatea modificărilor genomice virale recent dobândite care au crescut agresivitatea virală(4). În afară de muşcătura ţânţarului, alte căi de transmitere virală sunt transfuziile, contactul sexual neprotejat şi calea verticală mamă-făt.
Afectarea maternă
Perioada de incubaţie este de 3-14 zile. Manifestările clinice apar la 20% dintre persoanele infectate, durează 2-7 zile şi constau în febră moderată, eritem care are, în majoritatea cazurilor, formă maculopapulară, cefalee, artralgii, mialgii, astenie şi conjunctivită non-purulentă. Recent a fost demonstrată o puternică relaţie între infecţia cu ZIKV şi sindromul Guillain-Barré, ale cărui manifestări dominate de scăderea forţei musculare pot dura săptămâni sau luni, urmate de recuperare integrală sau de sechele persistente, foarte rar letale; de la debutul epidemiei de Zika au fost înregistrate pe teritoriile americane 46 de cazuri de sindrom Guillain-Barré.
Virusul persistă în serul matern 10 săptămâni de la instalarea simptomelor, infecţia congenitală fiind posibilă şi în cazurile asimptomatice(5,6). Imunizarea pare a fi protectoare şi de durată, sarcinile survenite după negativarea viremiei neprezentând riscul infecţiei congenitale.
Infecţia congenitală
Sindromul congenital Zika reuneşte următoarele entităţi:
- microcefalie severă, cu colabarea parţială a cutiei craniene datorată scăderii masei de ţesut cerebral cu un pattern specific al distrucţiei tisulare;
- anomalii oculare;
- limitarea mobilităţii articulare, anomalii de poziţie a membrelor;
- hipertonie musculară postnatală;
Majoritatea cazurilor de microcefalie, cu debut precoce sau tardiv, apar prin proliferare glială şi neuronală anormală, prin tulburări ale migraţiei şi postmigraţionale de cauză genetică: trisomii 13, 18, 21, microdeleţii, boli monogenice, un procent redus de cazuri datorându-se afectării congenitale a glicozilării sau altor tulburări metabolice, în timp ce cazuri rare de microcefalie dobândită sunt rezultatul injuriilor disruptive datorate infecţiilor, teratogenilor sau toxinelor, carenţelor ori bolilor metabolice. Afectarea cerebrală intrauterină fetală de cauză infecţioasă este relativ rară, citomegalovirusul, toxoplasmoza, rubeola, herpesul şi sifilisul fiind agenţi etiologici bine cunoscuţi, la care au fost adăugate cazuri sporadice de encefalită cu virus West Nile. Organizaţia Mondială a Sănătăţii, alături de alte grupări ştiinţifice atestă implicarea etiopatogenică a virusului Zika în apariţia microcefaliei, definită de scăderea circumferinţei occipitofrontale cu peste două deviaţii standard faţă de valoarea medie sau sub a treia percentilă pe curba de creştere(7). Într-o recenzie a 14 studii imagistice, microcefalia a fost prezentă în 24% dintre cazuri, ventriculomegalia în 33%, iar calcificările intracraniene atipice, la joncţiunea substanţelor gri şi albă, s-au depistat la 27% dintre feţii infectaţi(8). Riscul estimat de microcefalie al infecţiei de prim trimestru cu virusul Zika este de 0,88-13,2%(9).
Tropismul cerebral al virusului Zika, ce străbate placenta şi se replică la nivelul celulelor Hofbauer, ţintind progenitorii neuronali şi celulele neuronale în toate stadiile de maturitate, este elementul dominant al afectării fetale, microcefalia nereprezentând boala, ci un semn al ei, apărut asemeni calcificărilor în stadiul final, ca repercusiune a distrucţiei cerebrale primare masive. Alte anomalii ale sistemului nervos central includ patternuri girale anormale, fluid extraaxial, scăderea volumului parenchimal, atrofie corticală şi malformaţii, hipoplazie cerebeloasă, vermiană sau pontină, întârzierea mielinizării, subţierea sau hipoplazia corpului calos(10).
Sechelele sunt cu atât mai grave, cu cât infecţia survine mai precoce în sarcină, consecinţele viremiei din trimestrul al III-lea fiind încă incomplet studiate, până la acest moment fiind raportat un singur caz de moarte fetală intrauterină consecutiv unui diagnostic confirmat la 32 de săptămâni de gestaţie(11). Insuficienţa placentară este mecanismul prin care virusul pare să determine avort spontan, restricţie de creştere, hidrops şi moarte fetală in utero.
Postnatal, anomaliile oculare sunt frecvente, incluzând maculopatie pigmentară, atrofie corioretiniană circumscrisă, anomalii de nerv optic, microcornee, microftalmie, cataractă, displazie retiniană, vascularizaţie fetală persistentă, atenuare vasculară sau nistagmus. Surditatea neurosenzorială este prezentă în diverse grade la 7,1% dintre copiii infectaţi intrauterin(12). Manifestările de tip artrogripoză, deformaţii akinetice, hipo- sau hypertonia, spasticitatea, hiperreflexia, iritabilitatea severă şi convulsiile completează tabloul sindromului congenital Zika.
Afectarea fetală este atât de severă, încât autorităţile din Israel recomandă întreruperea sarcinilor cu afectare fetală şi transmitere verticală dovedită a virusului indiferent de vârsta gestaţională la momentul confirmării diagnosticului.
Diagnostic
Statele Unite ale Americii au inclus în cadrul tuturor vizitelor prenatale screeningul constând în depistarea anamnestică a posibilei expuneri şi a semnelor sau simptomelor infecţiei cu ZIKV (rush, artralgii, conjunctivită sau febră de dată recentă). Sunt considerate expuse persoanele cu rezidenţă sau care au călătorit recent într-o zonă cu transmitere activă a virusului, precum şi cele care au întreţinut orice fel de relaţie sexuală neprotejată cu o persoană expusă. Distribuţia geografică a virusului Zika este dinamică şi poate fi permanent accesată pe website-urile United States Centers for Disease Control and Prevention şi Pan American Health Organization/World Health Organization (figura 1).
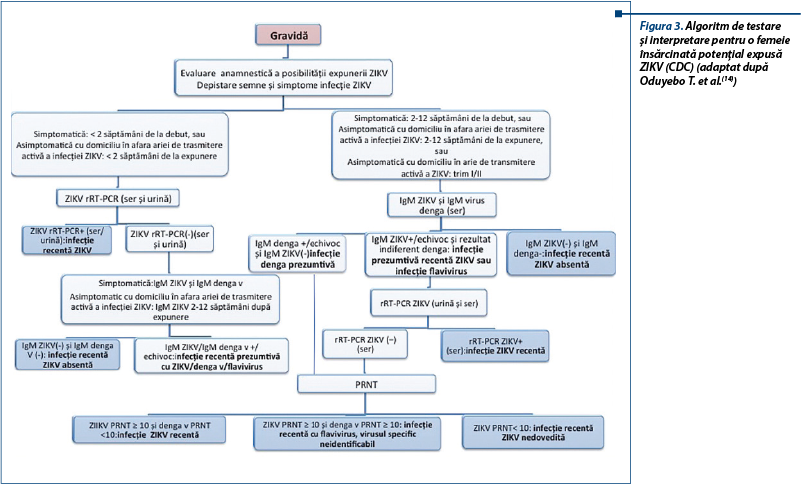
Diagnosticul de laborator constă în rRT-PCR (real time revers-transcription polymerase chain reaction) din plasmă/ser, urină, lichid amniotic sau ţesut, determinarea IgM (imunoglobulina M) şi PRNT (plaque reduction neutralization test), efectuate etapizat, în funcţie de timpul scurs de la instalarea simptomatologiei sau momentul expunerii: <2 săptămâni, 2-12 săptămâni sau >12 săptămâni (figura 3). American College of Obstetricians and Gynecologists (ACOG) recomandă efectuarea tuturor testelor în acelaşi laborator şi păstrarea serului adiţional pentru eventuale determinări ulterioare. Pacientelor la >12 săptămâni de la expunere sau de la apariţia simptomelor le este indicată testarea IgM şi evaluarea ecografică. Rezidentele în zone cu risc sunt testate repetat în primul trimestru, la 16 şi 24 de săptămâni şi optim în intervalul 28-30 de săptămâni de gestaţie. Dat fiind faptul că nu s-a dovedit o acurateţe diagnostică superioară a infecţiei congenitale prin rRT-PCT din lichidul amniotic, riscurile datorate invazivităţii şi lipsa predictibilităţii gradului de afectare fetală nu recomandă efectuarea de rutină a amniocentezei în scop diagnostic, cu excepţia determinărilor serice şi urinare echivoce al căror management depinde de certificarea diagnosticului.
Ghidul Societăţii Internaţionale de Ultrasonografie în Obstetrică şi Ginecologie (ISUOG) recomandă efectuarea de rutină a biometriei în scopul detectării microcefaliei în condiţiile unei datări corecte precoce a sarcinii şi screeningul calcificărilor intracraniene(13). Markerii ultrasonografici care trebuie căutaţi la examinarea fetală a unei gravide expuse, prezentând sau nu simptome, sunt următorii:
- forma neregulată a craniului, cu frunte înclinată
- ventriculomegalie
- calcificări parenchimatoase
- leziuni chistice
- forma neregulată a pereţilor ventriculilor laterali
- ecogenicităţi liniare intraventriculare
- grade variate de disgenezie sau agenezie a corpului calos
- hipoplazie cerebelară sau disgenezie vermiană
- mega cisterna magna
- dezvoltare corticală anormală, cu reducerea cantitativă a parenchimului cerebral şi creşterea acumulării de lichid cefalorahidian periemisferic
- artrogripoză
- microflamie.
Rezonanţa magnetică nucleară clarifică suspiciunile diagnostice ale ultrasonografiei.
Recomandări
1. Limitarea călătoriilor în zone expuse a femeilor gravide sau a cuplurilor care îşi planifică o sarcină.
2. Testarea şi diagnosticarea femeilor gravide simptomatice sau expuse transmiterii active a infecţiei cu virusul Zika.
3. Scăderea riscului muşcăturii de ţânţar prin utilizarea loţiunilor protectoare, a hainelor lungi, impregnate cu permethrin sau utilizarea plaselor de ţânţari.
4. Obţinerea unei sarcini trebuie planificată să aibă loc la cel puţin opt săptămâni de la instalarea simptomatologiei, de la potenţiala expunere sau de la data la care a avut loc un contact sexual neprotejat cu un partener expus. Bărbaţii infectaţi sau expuşi trebuie să aştepte cel puţin şase luni înainte de a-şi lăsa partenera însărcinată.
5. Tratamentul matern constă în repaus, hidratare şi paracetamol, pentru reducerea febrei şi a durerilor; până la excluderea febrei denga se va evita administrarea antiinflamatoarelor nesteroidiene, în scopul reducerii riscului de hemoragie.
6. Monitorizare antepartum prin test nonstres şi profil biofizic, din cauza riscului crescut de moarte fetală intrauterină; rolul Dopplerului arterei ombilicale în monitorizarea restricţiei de creştere fetală este incert.
7. Deşi ZIKV a fost detectat în laptele matern, transmiterea pe această cale nu a fost raportată, alăptarea fiind recomandată.
Dată fiind extinderea rapidă a virusului şi lipsa tratamentului afecţiunii până la această oră, infecţia cu virusul Zika reprezintă o ameninţare reală şi o severă problemă de sănătate publică mondială.
Bibliografie
2. World Health Organization. Emergencies: The history of Zika virus. http://www.who.int/emergencies/zika-virus/timeline/en/ (Accessed on February 25, 2016).
3. Campos GS, Bandeira AC, Sardi SI. Zika Virus Outbreak, Bahia, Brazil. Emerg Infect Dis 2015; 21:1885-6.
4. Faye O, Freire CC, Iamarino A et al. Molecular evolution of Zika virus during its emergence in the 20th century. PloS Negl Trop Dis, 2014;8:e2636.
5. Driggers RW, Ho CY, Korhonen EM et al. Zika Virus Infection with Prolonged Maternal Viremia and Fetal Brain Abnormalities. N Engl J Med,. 2016;374(22):2142.
6. Meaney-Delman D, Oduyebo T, Polen KN et al. Prolonged Detection of Zika Virus RNA in Pregnant Women. Obstet Gynecol. 2016;128(4):724-30.
7. Rasmussen SA, Jamieson DJ, Honein MA, Petersen LR. Zika Virus and Birth Defects-Reviewing the Evidence for Causality. N Engl J Med, 2016;374(20):1981.
8. Vouga M, Baud D. Imaging of congenital Zika virus infection: the route to identification of prognostic factors. Prenat Diagn, 2016;36(9):799.
9. Johansson MA, Mier-y-Teran-Romero L, Reefhuis J, Gilboa SM, Hills SL. Zika and the Risk of Microcephaly. N Engl J Med, 2016;375(1):1.
10. McCabe E, Lockwood CJ, Romero S. Zika virus infection: Evaluation and management of pregnant women, UpToDate, Topic last updated Nov 07, 2016.
11. Nogueira RM, Carvalho de Sequeira P, Machado Siqueira A et al. Zika Virus Infection in Pregnant Women in Rio de Janeiro - Preliminary Report. N Engl J Med, 2016; 375(24):2321-34.
12. Miranda-Filho Dde B, Martelli CM, Ximenes RA, Araújo TV, Rocha MA, Ramos RC, Dhalia R, França RF, Marques Júnior ET, Rodrigues LC. Initial Description of the Presumed Congenital Zika Syndrome. Am J Public Health. 2016;106(4):598-600.
13. Papageorghiou AT, Thilaganathan B, Bilardo CM, Ngu A, Malinger G, Herrera M, Salomon LJ, Riley LE, Copel JA. ISUOG Interim Guidance on ultrasound for Zika virus infection in pregnancy: information for healthcare professionals. Ultrasound Obstet Gynecol, 2016;47(4):530.
14. Oduyebo T, Igbinosa I, Petersen EE, et al. Update: Interim guidelines for health care providers caring for pregnant women and women of reproductive age with possible Zika virus exposure - United States, July 2016. Morb Mortal Wkly Rep 2016; 65(29);739–44.