Diabetes mellitus, a chronic metabolic disease associated with abnormally high levels of the blood glucose over a prolonged period, can cause damage to the eyes, which can lead to poor vision, or even blindness. The ocular complications of diabetes mellitus are numerous and include diabetic retinopathy, cataract, diabetic macular edema and glaucoma, and these complications may be prevented by rigorous glycemic control.
Prevenţia complicaţiilor oculare ale diabetului
Prevention of ocular complications of diabetes mellitus
First published: 22 mai 2019
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/MED.129.3.2019.2389
Abstract
Rezumat
Diabetul zaharat, boală metabolică cronică asociată cu un nivel crescut al glicemiei pe o perioadă lungă de timp, poate provoca leziuni oculare care determină o acuitate vizuală scăzută sau chiar orbire. Complicaţiile oculare ale diabetului sunt numeroase şi includ retinopatia diabetică, edemul macular diabetic, cataracta şi glaucomul şi pot fi prevenite printr-un control riguros al glicemiei.
Complicaţiile diabetului zaharat apar progresiv, rezultând din expunerea cronică la niveluri înalte de glucoză din sânge, cauzate de dereglarea metabolismului insulinei şi a macromoleculelor biologice, cum ar fi carbohidraţii, lipidele, proteinele şi acizii nucleici. Diabetul zaharat şi complicaţiile sale au devenit o importantă cauză de morbiditate şi mortalitate în lume, afectând peste 240 de milioane de oameni, alarmant fiind faptul că acest număr este estimat să crească la aproximativ 370 de milioane până în 2030. Diabetul zaharat poate determina numeroase complicaţii oculare, cum ar fi retinopatia diabetică, neuropatia optică diabetică, glaucomul, cataracta şi bolile de suprafaţă oculară, toate acestea constituind o problemă generală de sănătate publică.
Afectarea vederii din cauza retinopatiei diabetice este de cele mai multe ori ireversibilă. Cu toate acestea, depistarea precoce a modificărilor de retinopatie diabetică şi tratamentul adecvat pot reduce riscul de orbire cu 95%. Deoarece retinopatia diabetică la debut nu se însoţeşte adesea de simptome, prevenţia apariţiei ei ar trebui realizată prin examinarea oftalmologică periodică a persoanelor cu diabet zaharat: examinare completă cu dilatarea pupilei cel puţin o dată pe an. Persoanele cunoscute cu retinopatie diabetică pot necesita însă mai frecvent examinări oculare. Femeile cu diabet zaharat care rămân însărcinate trebuie să fie examinate oftalmologic (examen cu picături) cât mai curând posibil, putând fi necesare mai multe examene suplimentare în timpul sarcinii.
Retinopatia diabetică (RD), microangiopatie care afectează toate vasele retiniene mici (arteriolele, capilarele şi venulele), se caracterizează prin creşterea permeabilităţii vasculare, a exsudării lipidelor, a hemoragiilor intraretiniene, prin dezvoltarea unor noi vase (neovase) la nivelul retinei, mergând către suprafaţa posterioară a vitrosului. Retinopatia diabetică, cea mai comună complicaţie microvasculară a diabetului zaharat, se preconizează a fi principalul motiv al orbirii în rândul populaţiei active, fiind motivul major al orbirii la adulţii cu vârsta cuprinsă între 20 şi 74 de ani în Statele Unite ale Americii. După 20 de ani de evoluţie a diabetului, 90% dintre pacienţii cu diabet zaharat insulinonecesitant şi 60% dintre cei cu diabet zaharat non-insulinonecesitant prezintă un grad de retinopatie(1,7).
La nivelul vaselor mici, la persoanele cu diabet apar modificări ale capilarelor (membrana bazală se îngroaşă, endoteliul capilar proliferează), ceea ce determină o oxigenare slabă a ţesuturilor, datorată şi deformării hematiilor şi aglutinării trombocitelor(10,11).
Toate aceste modificări determină ischemie retiniană (oxigenarea deficitară a retinei), care va avea ca efect apariţia de factori de creştere vasculară (VEGF; vascular endothelial growth factor), determinând formarea de vase anormale la nivelul retinei, nervului optic şi irisului. VEGF este un mediator crucial în apariţia modificărilor microvasculare ale diabetului zaharat. În mod normal, numeroase celule retiniene, cum ar fi celulele epiteliale pigmentare retiniene sau celulele Mueller, produc VEGF(8). Atunci când apare ischemia retiniană, VEGF este secretat mult mai mult decât producţia normală de către ţesuturile retiniene hipoxice. Studiile clinice au arătat că nivelurile VEGF intravitrean şi intracamerular au crescut semnificativ la pacienţii cu retinopatie diabetică proliferativă. În plus, VEGF are un rol crucial în patogeneza edemului macular diabetic (DME), prin creşterea permeabilităţii vasculare.
În diabet apare şi o fragilizare a peretelui capilarelor, ce duce la extravazarea anumitor componente din plasmă în retină, cu apariţia edemului retinian şi formarea de exsudate dure (compuse din lipoproteine şi macrofage pline cu lipide, care se pot mări în timp prin depunere de colesterol)(5,11).
Clasificarea retinopatiei diabetice
Iniţial, retinopatia diabetică a fost clasificată în trei forme: retinopatie diabetică background, retinopatie diabetică preproliferativă şi retinopatie diabetică proliferativă. Clasificarea actuală se bazează pe localizarea, amploarea şi gradul diferitelor caracteristici clinic semnificative, cum ar fi microanevrismele (sau ectazii ale peretului capilar, vizibile ca mici pete roşii când examinăm retina), hemoragiile intraretiniene (apar ca urmare a rupturii microanevrismelor, alterării peretelui capilarelor şi venulelor şi pot fi hemoragii punctiforme, în flacără sau cu aspect stelat), anomaliile venoase, anomaliile microvasculare intraretiniene (IRMA) şi neovasele. Recent, retinopatia diabetică se clasifică în retinopatie diabetică neproliferativă şi retinopatie diabetică proliferativă.
Examinarea fundului de ochi (obligatoriu după administrarea de picături care dilată pupila) la pacientul cu diabet zaharat ne permite să stabilim tipul şi severitatea afectării retiniene (tipul de retinopatie diabetică).
Retinopatia diabetică neproliferativă
1. Retinopatia diabetică neproliferativă uşoară prezintă câteva microanevrisme.
2. Retinopatia diabetică neproliferativă moderată – în această formă, există mai puţin de 20 de microanevrisme. Exsudate lipidice extinse (acumulări extracelulare de lipide intraretiniene ce apar ca pete albe sau gălbui, profunde) şi dilataţii venoase neregulate sunt prezente într-un singur cadran retinian.
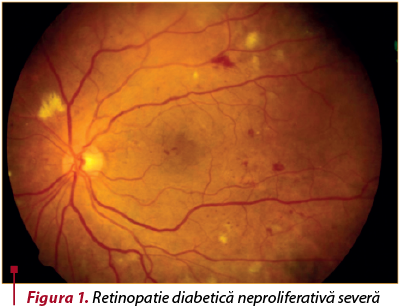
3. Retinopatia diabetică neproliferativă severă (figura 1) este identificată ca având oricare din următoarele caracteristici clinice:
-
microanevrisme în toate cele patru cadrane retiniene;
-
dilataţii neregulate venoase în două sau mai multe cadrane;
-
anomalii microvasculare intraretiniene (IRMA) în unu sau mai multe cadrane.
4. Retinopatia diabetică neproliferativă foarte severă include două sau mai multe criterii pentru retinopatia diabetică neproliferativă severă.
Retinopatia diabetică proliferativă este caracterizată prin prezenţa neovaselor la nivelul nervului optic sau al retinei (figura 2). Aceste neovase, ce apar la limita între retina perfuzată şi cea neperfuzată, pot determina sângerări în interiorul ochiului, în vitros (hemoragie vitreană), ceea ce duce la o scădere dramatică a vederii.
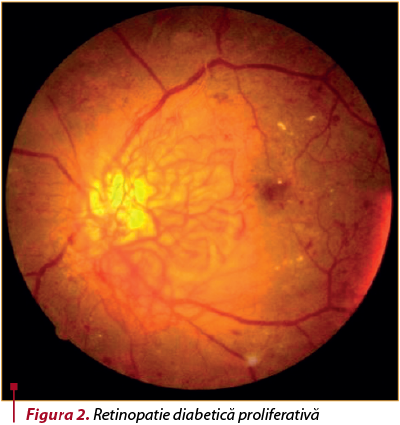
Retinopatia diabetică neproliferativă uşoară şi moderată nu necesită tratament, ci doar urmărire periodică. Dacă în evoluţia bolii, la fundul de ochi apar semne de retinopatie diabetică neproliferativă severă sau proliferativă, este necesar tratament, care constă în fotocoagulare retiniană prin aplicaţii de laser Argon.
Maculopatia diabetică poate apărea fie în stadiul de retinopatie diabetică neproliferativă, fie în stadiul de retinopatie proliferativă şi reprezintă cea mai frecventă cauză de scădere a acuităţii vizuale la pacienţii diabetici(1,11).
Maculopatia diabetică este caracterizată prin edemul macular (acumularea de lichid în aria maculară) şi exsudate dure, prin afectarea barierei hemato-retiniene (din cauza hiperglicemiei, a acumulării de VEGF şi citokine). În afara edemului retinian, maculopatia diabetică poate apărea ca urmare a ocluziei capilarelor perifoveale, leziuni ce pot fi evidenţiate cu ajutorul AFG (angiofluorografia). Lichidul retinian exsudat se acumulează iniţial între straturile plexiform extern şi nuclear intern ale retinei, iar în timp, edemul poate implica şi stratul plexiform intern şi stratul fibrelor nervoase retiniene, până când, eventual, întreaga retină devine edematoasă. Pe măsură ce se acumulează lichid în fovee, apare edemul macular cistoid.
Clinic, în stadii incipiente, edemul macular nu poate fi obiectivat prin simpla examinare a fundului de ochi cu oftalmoscopul direct sau indirect. Dar acest lucru poate fi făcut cu ajutorul tomografiei în coerenţă optică maculară (OCT macular). În faza de edem macular cronic, cu instalarea modificărilor microchistice maculare, edemul poate fi detectat oftalmoscopic: macula are culoare gălbuie şi pot apărea hemoragii şi exsudate.
Edemul macular clinic semnificativ diagnosticat cu ajutorul tomografiei în coerenţă optică maculară este definit prin creşterea grosimii retinei peste 500 de microni în centrul maculei(1,11).
Tratamentul edemului macular constă în terapie cu laser Argon şi injecţii intravitreene cu factori anti-VEGF combinaţi cu triamcinolon acetonid(1).
În afară de retinopatia diabetică, manifestările oculare ce pot determina scăderea acuităţii vizuale în diabet constau în apariţia şi evoluţia cataractei (opacifierea precoce a cristalinului), a glaucomului primitiv cu unghi deschis, apariţia edemului cornean sau a nevritei optice ischemice, modificările refracţiei oculare (mai ales în perioadele de dezechilibru metabolic, motiv pentru care trebuie explicat pacienţilor cu glicemii mari că nu este bine să stabilim corecţia optică în această perioadă de dezechilibru)(1,4).
În funcţie de modificările constatate prin examinarea retinei, medicul va decide dacă pacientul necesită terapie cu laser pentru stoparea leziunilor de retinopatie diabetică, dacă este nevoie de injecţii intravitreene de factor anti-VEGF (în vederea diminuării edemului macular) sau dacă este necesară vitrectomia (tehnica chirurgicală prin care se pot îndepărta membranele care tracţionează retina în cavitatea vitreană sau hemoragia vitreană).
În retinopatia diabetică precoce, fotocoagularea laser poate fi utilizată eficient pentru prevenirea pierderii vederii. Din cauza faptului că în stadiile precoce ale retinopatiei diabetice pacientul nu are niciun fel de simptomatologie, pentru detectarea leziunilor la risc care ameninţă vederea sunt necesare examene periodice ale fundului de ochi cu dilatarea pupilei.
Pacienţii cu diabet zaharat de tip 1 insulinonecesitant trebuie să fie examinaţi anual (examen complet al fundului de ochi cu dilatarea pupilei) începând cu vârsta de 11 ani şi/sau după 5 ani de la diagnosticul diabetului zaharat. În cazul în care medicul oftalmolog descoperă modificări retiniene, se recomandă intervale mai scurte de urmărire.
În cazul diabetului de tip 2, prima examinare a fundului de ochi trebuie efectuată imediat după diagnosticul bolii, deoarece durata de evoluţie a bolii este necunoscută. Următoarele examinări ale fundului de ochi sunt recomandate anual în absenţa modificărilor retiniene, iar în caz contrar se recomandă intervale mai scurte.
Sarcina are un risc crescut de agravare a retinopatiei diabetice din cauza modificărilor hormonale. În timpul sarcinii, retinopatia diabetică poate apărea în aproximativ 10% din cazuri şi se poate agrava într-un procent şi mai mare dacă există leziuni de retinopatie diabetică în momentul conceperii. În cazul retinopatiei diabetice proliferative existente înainte sau apărute la scurt timp după concepţie, trebuie efectuată pan-fotocoagularea laser, deoarece modificările retiniene se pot agrava în 50% din cazuri. Acest risc poate fi redus la jumătate prin terapia cu laser. Prin urmare, toate femeile cu diabet zaharat care intenţionează să rămână gravide trebuie supuse unei examinări atente a fundului de ochi înainte de concepţie şi apoi la fiecare trei luni în timpul sarcinii pentru a permite intervenţia laser precoce, dacă este necesar. De asemenea, prezenţa retinopatiei diabetice nu reprezintă o indicaţie pentru naşterea prin operaţie cezariană. Manevrele Valsalva în timpul naşterii pe cale naturală nu prezintă un risc crescut de hemoragie vitreană(6).
Terapia medicală generală şi prevenţia complicaţiilor oculare ale diabetului
Glicemia şi controlul tensiunii arteriale
Controlul metabolic bun şi controlul tensiunii arteriale sunt esenţiale pentru evaluarea şi urmărirea oftalmologică a pacienţilor cu diabet zaharat.
În cazul diabetului zaharat de tip 2, o reducere a HbA1c de la 7,9% la 7% a dus la scăderea frecvenţei şedinţelor de laserterapie necesare(7). La pacienţii cu diabet zaharat de tip 1, controlul îmbunătăţit al glicemiei cu reducerea valorilor HbA1c de la 9,1% la 7,1% a redus riscul de dezvoltare a retinopatiei diabetice în intervalul de 6,5 ani cu 76%, riscul de progresie a retinopatiei diabetice cu 54% şi riscul de dezvoltare a retinopatiei diabetice proliferative cu 47%(8). De aceea, un nivel al HbA1c de aproximativ 7% ar trebui să fie ţinta din punct de vedere oftalmologic, pentru a scădea riscul apariţiei retinopatiei diabetice(9).
De asemenea, trebuie ştiut faptul că îmbunătăţirea rapidă a glicemiei poate duce la agravarea temporară a retinopatiei diabetice („înrăutăţirea precoce”) la pacienţii cu boală de lungă durată şi niveluri ridicate de HbA1c. De aceea, examinările fundului de ochi ar trebui efectuate la fiecare trei luni în primul an după iniţierea tratamentului antidiabetic. În plus, normalizarea tensiunii arteriale contribuie la reducerea necesităţii terapiei cu laser şi a riscului de pierdere a vederii(2). În timp ce unele studii au sugerat un efect protector al inhibitorilor enzimei de conversie, conform rezultatelor studiilor disponibile până în prezent, reducerea tensiunii arteriale (la niveluri de aproximativ 140/80 mmHg) pare a fi mai importantă decât tipul medicamentului utilizat.
Alţi factori luaţi în calcul în prevenţia şi agravarea retinopatiei diabetice au fost ingestia de acid acetilsalicilic şi fumatul. S-a demonstrat că acidul acetilsalicilic nu are niciun efect pozitiv asupra retinopatiei diabetice sau edemului macular diabetic şi nici nu este dăunător pentru pacienţii cu retinopatie diabetică(8).
Datele privind efectul fumatului asupra retinopatiei diabetice sunt variabile. În timp ce unele studii nu au găsit o asociere a fumatului cu modificările diabetice, altele au identificat fumatul ca factor de risc pentru orice grad de retinopatie diabetică. Rezultatele unui studiu experimental recent sugerează că nicotina agravează modificările retiniene induse de diabet(3). În consecinţă, încetarea fumatului ar trebui recomandată de către medicul oftalmolog.
Afectarea oculară în diabetul zaharat are de obicei o evoluţie lent progresivă, de la stadiul iniţial complet asimptomatic până la pierderea totală şi ireversibilă a vederii. La pacienţii cu diabet zaharat, examenele periodice ale fundului de ochi sunt esenţiale. În timp ce fotocoagularea laser este eficientă dacă este efectuată la timp, stadiile avansate ale retinopatiei diabetice trebuie tratate prin intervenţii chirurgicale vitreoretiniene şi au un prognostic vizual limitat. Chiar dacă noile opţiuni terapeutice (terapia medicamentoasă intravitreană şi vitrectomia) au îmbunătăţit prognosticul pacienţilor cu diabet zaharat, îngrijirea interdisciplinară rămâne esenţială. Controlul metabolic riguros (al glicemiei şi al hemoglobinei glicozilate), precum şi controlul tensiunii arteriale sunt indispensabile pentru reducerea riscului de complicaţii în sfera oftalmologică.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Basic and Clinical Science Course – American Academy of Ophthalmology, Section 12: Retina and Vitreous, 2017-2018, pp. 73-87.
- Efficacy of atenolol and captopril in reducing risk of macrovascular and microvascular complications in type 2 diabetes: UKPDS 39. UK Prospective Diabetes Study Group. BMJ. 1998; 317:713-720.
- Boretsky A, Gupta P, Tirgan N, Liu R, Godley BF, Zhang W, Tilton RG, Motamedi M. Nicotine accelerates diabetes-induced retinal changes. Curr Eye Res. 2015; 40:368-377.
- Dumitrache M. Oftalmologie Clinică. Editura Universitară „Carol Davila”, Bucureşti. 2008; pp. 451-452.
- Trattler WA, Kaiser PK, Friedman NJ. Review of Ophthalmology. Ed. Elsevier Saunders. 2005; pp. 56-68.
- Kleinwechter H, Schäfer-Graf U, Bührer C, Hösli I, Kainer F, Kautzky-Willer A, Pawlowski B, Schunck K, Somville T, Sorger M. Diabetes und Schwangerschaft. Diabetologie und Stoffwechsel. 2012; 7:S185–S191.
- Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). UK Prospective Diabetes Study (UKPDS) Group. Lancet. 1998 Sep 12; 352(9131):837-53.
- Diabetes Control and Complications Trial Research Group, Natham D, et al. The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulindependent diabetes mellitus. N Engl J Med. 1993; 329:977–986.
- Nentwich MM, Ulbig M. Diabetes und Auge. Diabetologe. 2014; 10:69-82.
- Bagheri N, Wajda B, Calvo C, Durrani A. The Wills Eye Manual. Ed. Lippincott. 1999; pp. 34-35.
- Yanoff M, Duker JS. Ophthalmology. Ed. Mosby. 2004; pp. 113-116.
Articole din ediţiile anterioare
Ochiul diabetic
Diabetul zaharat este o boală metabolică cronică asociată cu un nivel crescut al glicemiei pe o perioadă lungă de timp. Complicaţiile oculare ale d...