The authors present a case of giant parapharyngeal prestilian space tumor (over 10 cm in diameter) with histological aspect of pleomorphic adenoma of the salivary glands, which caused progressive swallowing impairment. The peculiarity of this case is the date of onset of symptomatology - after 10 years of relative silent evolution, with relative stationary size - an imagistically documented fact. Swallowing rehabilitation, complete only after 10 days postoperatively, pleads for a neural substrate associated with mass effect rather than a simple mechanism of intraluminal pharyngeal obstruction in explaining the cause of this impairment.
Reabilitarea deglutiţiei într-un caz de tumoră parafaringiană gigantă. Prezentare de caz
Swallowing rehabilitation in a case of giant parapharyngeal tumor. Case report
First published: 24 septembrie 2016
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Orl.32.3.2016.150
Abstract
Rezumat
Autorii prezintă un caz de tumoră parafaringiană prestiliană voluminoasă (diametrul peste 10 cm), cu aspect histopatologic de adenom pleomorf de glandă salivară care a generat tulburări progresive de deglutiţie. Particularitatea cazului este dată de apariţia acestei simptomatologii după 10 ani de evoluţie tăcută, cu dimensiuni cvasistaţionare, documentate imagistic. Reabilitarea deglutiţiei, completă după 10 zile postoperator, pledează mai degrabă pentru un substrat neurologic asociat cu efectul compresiv de masă, decât pentru un simplu mecanism de obstrucţie intraluminală faringiană, în explicarea cauzei acestei tulburări.
Introducere
Spaţiul parafaringian (SPF) este anatomic descris ca având forma unei piramide orientate cu baza spre baza craniului şi vârful la hioid(1,2). Argumente anatomochirurgicale şi imagistice împart SPF într-un compartiment prestilian şi altul situat posterior de diafragmul stilian(1,2).
Compartimentul prestilian conţine lobul profund al glandei parotide, eventuale glande salivare mici(1), ţesut adipos, vase sanguine şi limfatice mici în diametru, filete nervoase de mai mică importanţă funcţională. Tumorile acestui spaţiu sunt în mare majoritate cu origine în glandele salivare(2), fiind histopatologic adenoame pleomorfe; nu sunt însă excluse şi alte tipuri de proliferare - inclusiv cele maligne - primitive sau metastatice; în general, tumorile benigne evoluează tăcut, fiind descoperite la examenul de rutină(2) - e.g. bucofaringoscopie (BFS), RMN sau examen CT - indicate pentru alte suferinţe. Suspiciunea de malignitate apare în caz de durere, disfuncţie nonremisivă, creştere accelerată(2).
Compartimentul retrostilian conţine axul carotidian, traseele nervilor IX, X, XII și lanţul simpatic cervical. Majoritatea tumorilor dezvoltate aici sunt de origine nervoasă(2) (paraganglioame - inclusiv de vag, sau tumoră glomică carotidiană); nu sunt excluse alte neoplazii cu caracter histologic de benignitate sau malignitate(2).
Prezentare de caz
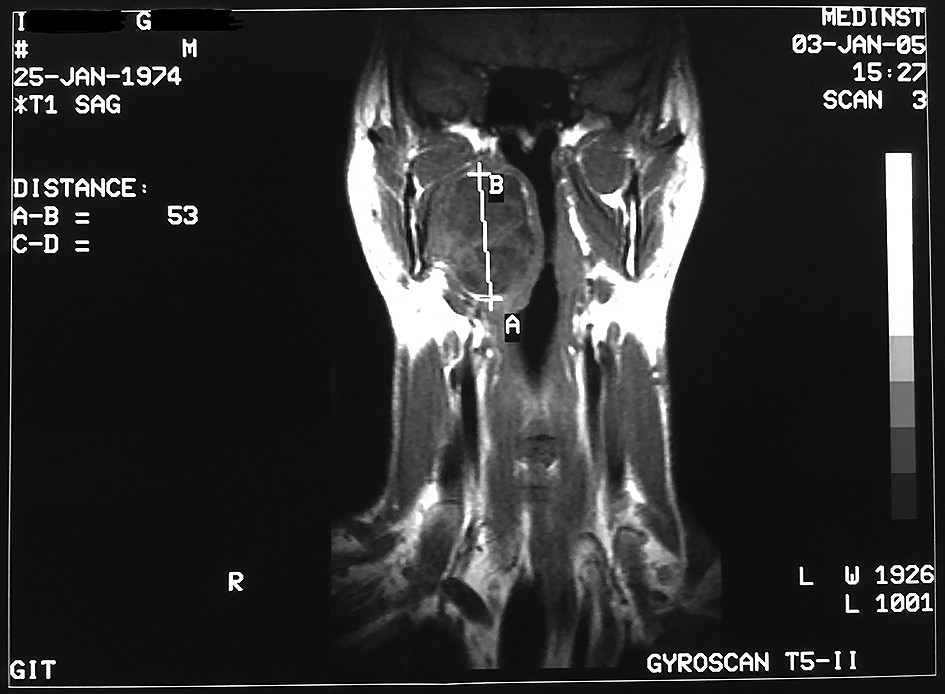
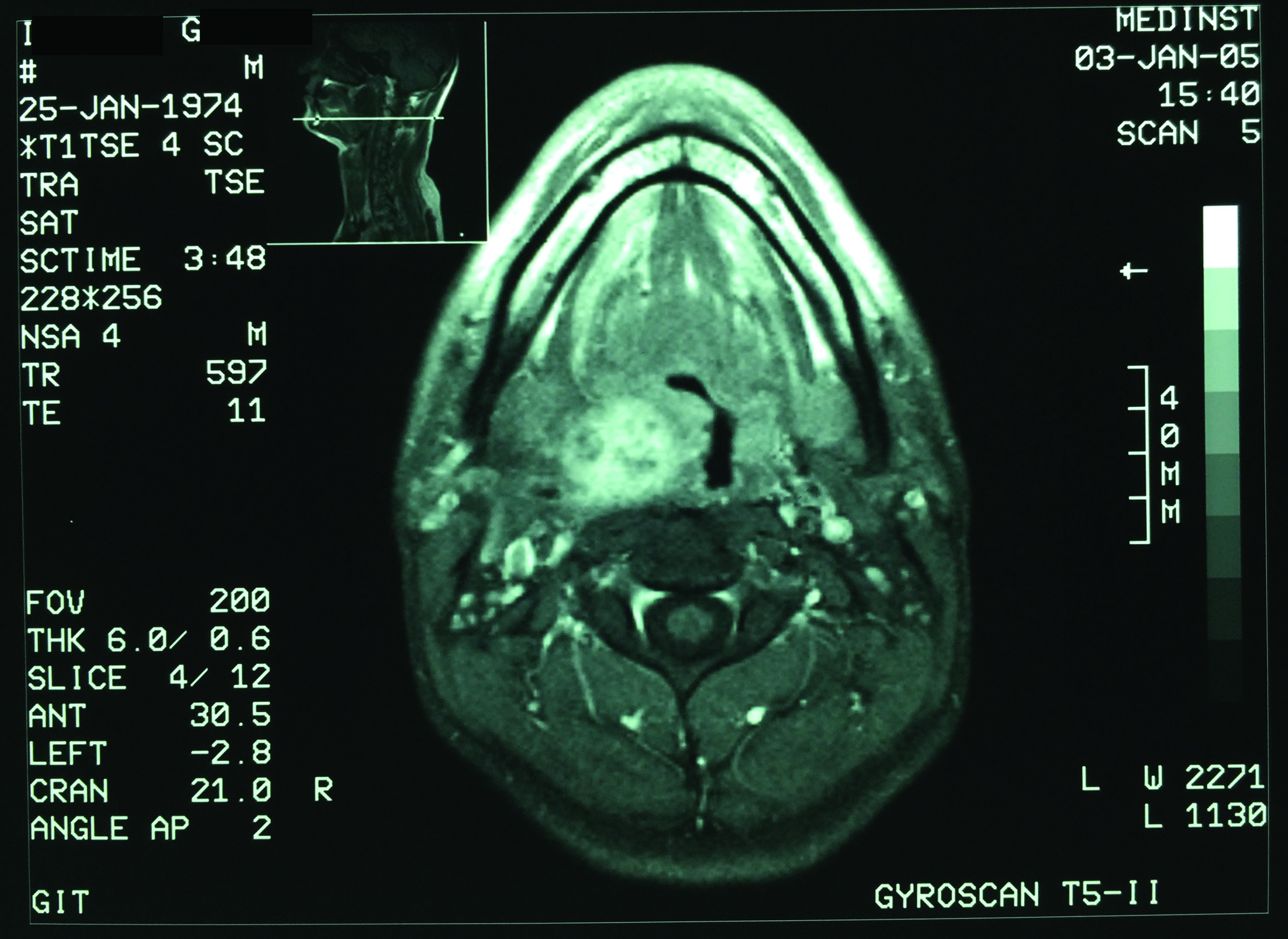
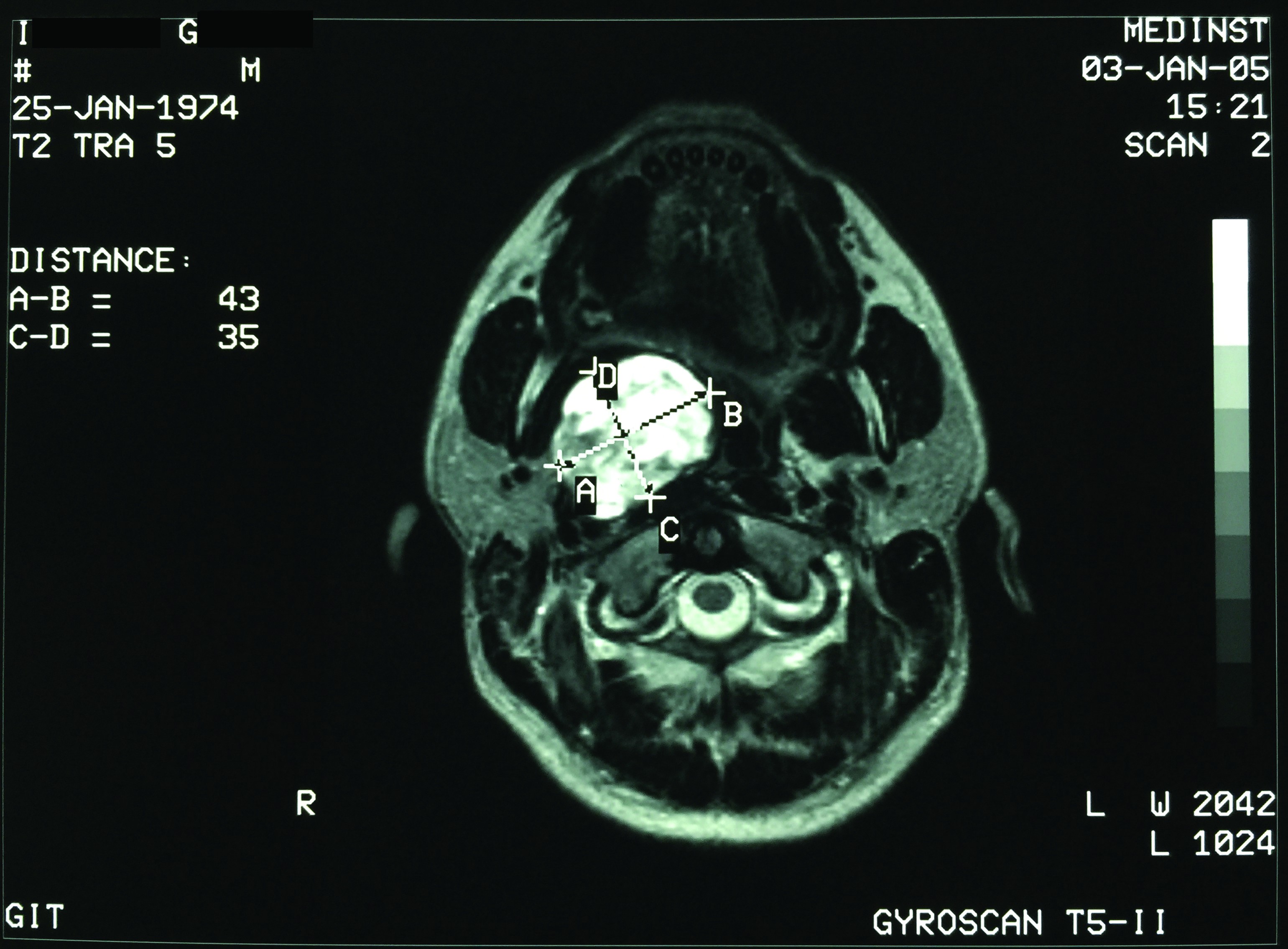
I.G. - sex masculin, 41 de ani, se prezintă în septembrie 2015 pentru: tulburări de deglutiţie de mică severitate, fluctuante ca intensitate, recent instalate; acestea cuprind: dificultăţi în finalizarea timpului oral şi faringian al deglutiţiei, rar - rută falsă cu refluarea pe nas sau fenomene de aspiraţie laringiană, dar fără penetrare traheală francă. Menţionăm că pacientul se ştia diagnosticat de 10 ani cu formaţiune tumorală parafaringiană dreaptă de mari dimensiuni; descoperirea a fost întâmplătoare - cu ocazia unui RMN cervical cu contrast (figurile 1, 2 şi 3), recomandat pentru discreta asimetrie hemifacială joasă şi laterocervicală înaltă, dată mai degrabă de hipotonia relativă a musculaturii pieloşilor pe dreapta, decât de o masă palpabilă submandibular dreapta; asimetria hemifacială nu a progresat în aceşti ani (2005-2015). Debutul real al bolii este dificil de apreciat; foarte probabil, hipotonia hemifacială şi laterocervicală sugerează ani de evoluţie, dar este posibil să nu poată fi puse într-o relaţie cauză-efect şi să fie doar o concomitenţă.
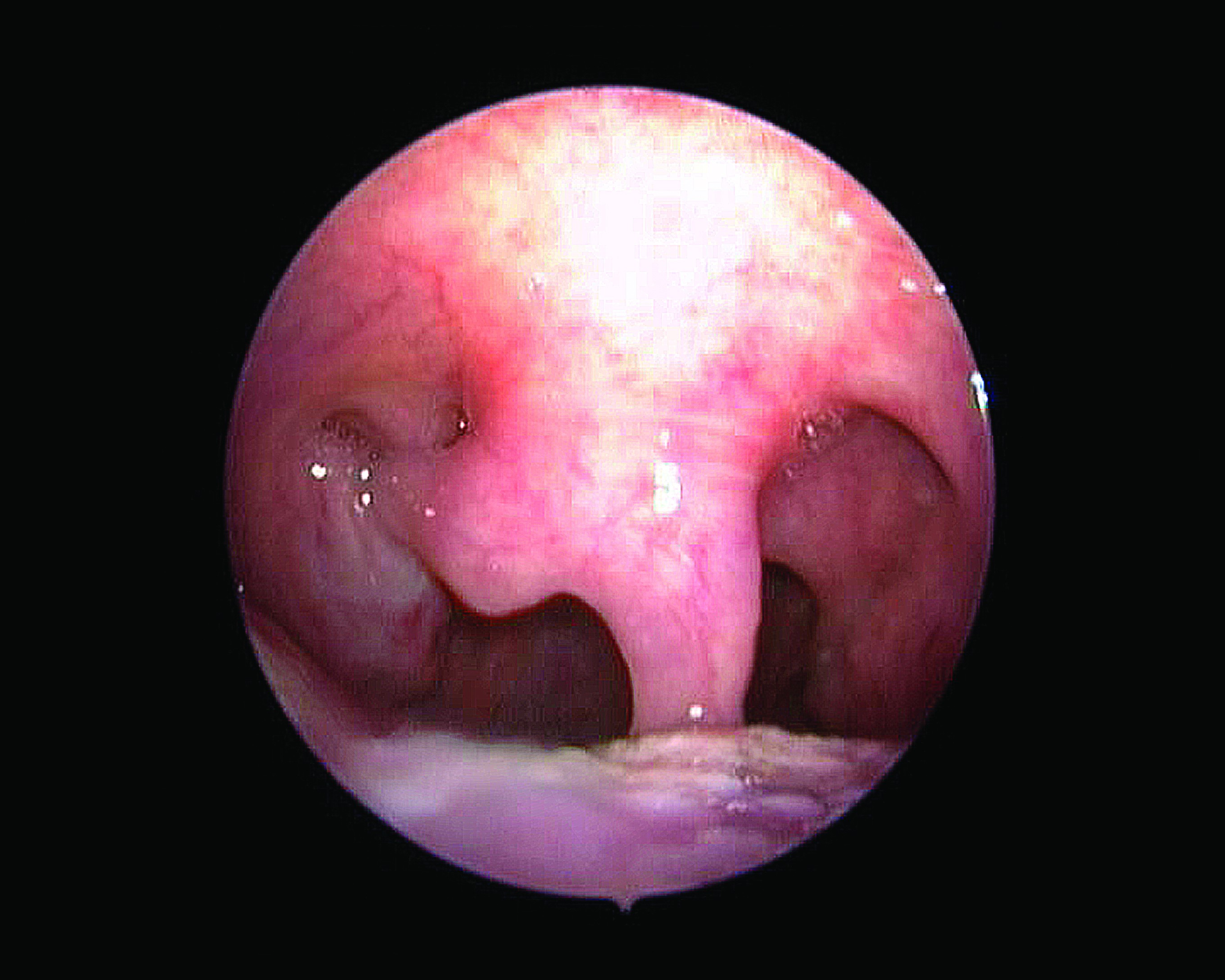
Examenul obiectiv arată la BFS masă tumorală ce împinge amigdala dreaptă, bombează retrovelar şi etalează lueta bifidă constituţional (figura 4); nu se palpează mase tumorale laterocervical; nu apare durere spontană sau la palparea formaţiunii protruzive orofaringian; fibroscopia nazofaringolaringiană demonstrează existenţa tumorii până în cavum (figura 5); hipofaringe şi endolaringe normale morfologic şi funcţional.
Examinarea RMN (figurile 6 şi 7), cu contrast, demonstrează un relativ status quo dimensional al tumorii parafaringiene drepte documentate imagistic cu 10 ani în urmă.
Se decide excizia tumorii prin abord submandibular şi transcervical drept sub AG cu IOT; enucleerea a fost posibilă cu această strategie (figura 8); menţionăm ca variante de lucru luate în plan e.g. intubaţia nazotraheală sau intubaţia traheală prin traheotomie temporară, abordul transmandibular sau transparotidian, necesitatea identificării prin disecţie a facialului pentru prezervarea ramurilor lui, sonda de alimentare nazogastrică cel puţin temporară nu au fost necesare.
Pacientul s-a recuperat după problemele de deglutiţie lent, în 10-12 zile, fără să aibă nevoi speciale din punctul de vedere al strategiilor posturale sau al consistenţei bolului alimentar - elemente luate în considerare în protocoalele de reabilitare a deglutiţiei(4).
Examenul anatomopatologic confirmă aspectul de tumoră mixtă de glandă salivară şi lipsa malignităţii pe toate specimenele trimise (limfoganglioni, glandă submaxilară dreaptă, formaţiunea tumorală excizată în totalitate).
Controlul la aproape un an de la operaţie - clinic şi imagistic - arată lipsa recidivei.
Asimetria facială care a dus la diagnostic a rămas staţionară comparativ cu cea din 2005; demonstraţia o fac fotografii succesive, inclusiv ale documentelor de identitate (figura 9); explicaţia vine probabil din injuria pe filetele facialului ce deservesc musculatura pieloasă(4).
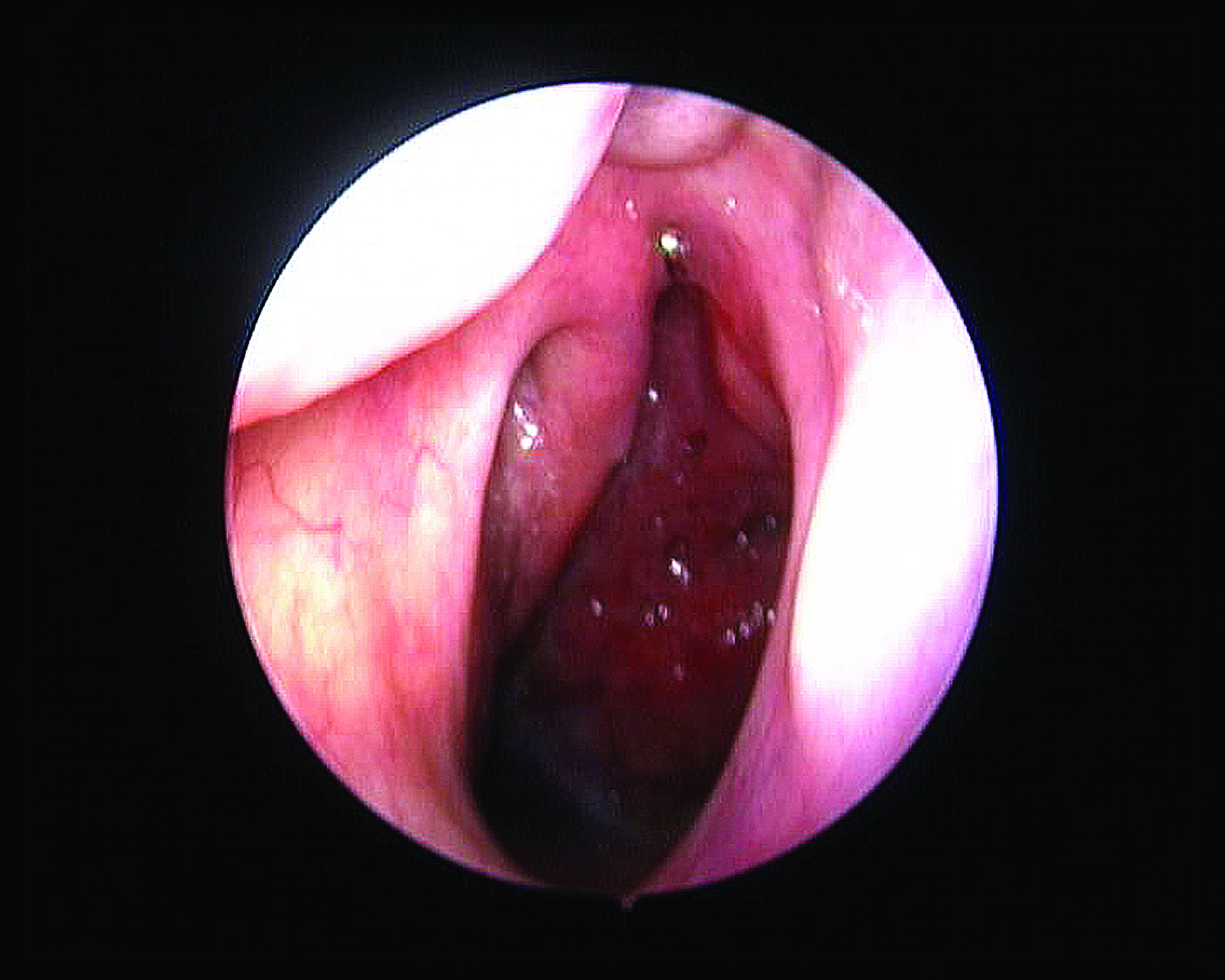
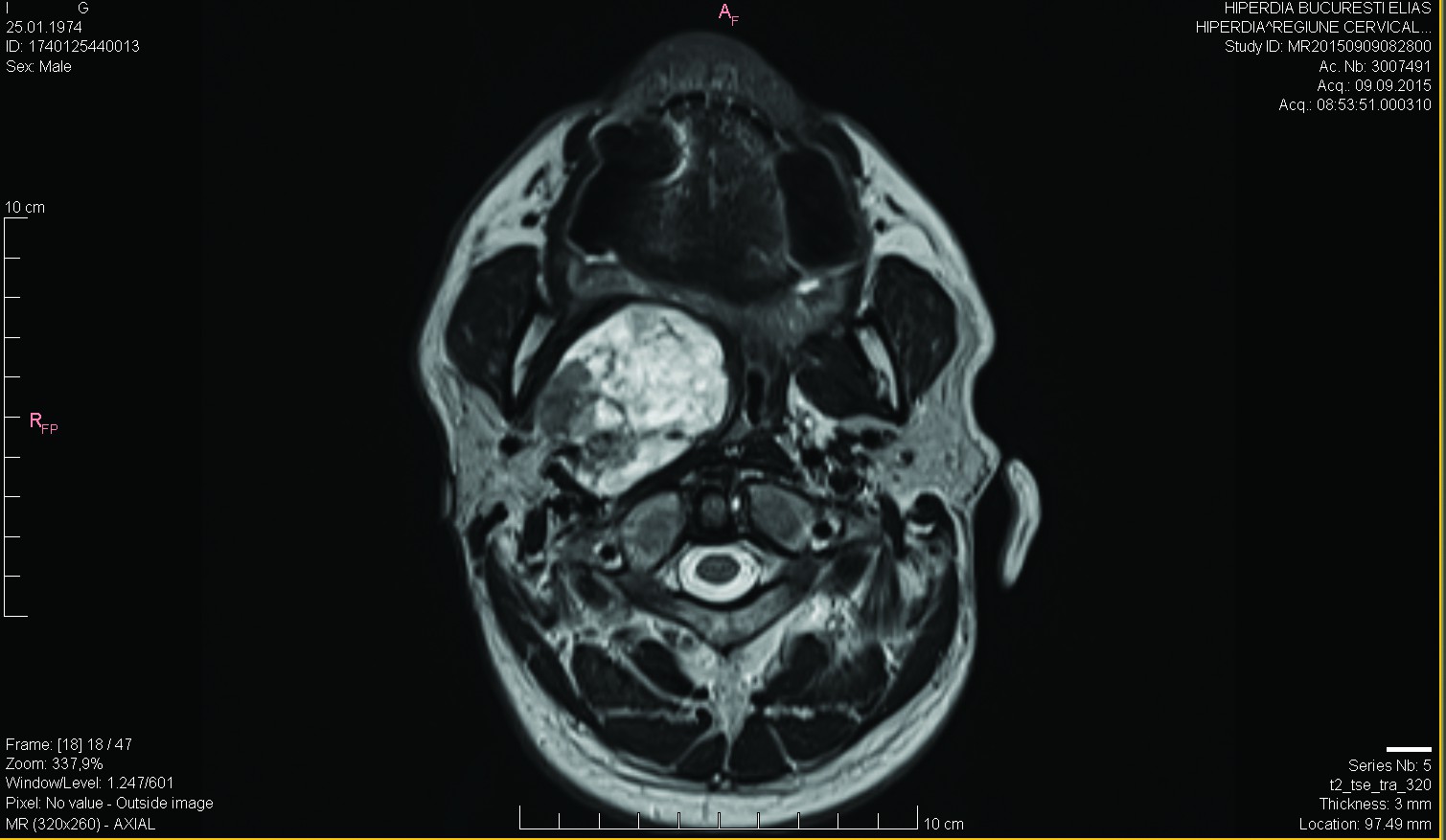
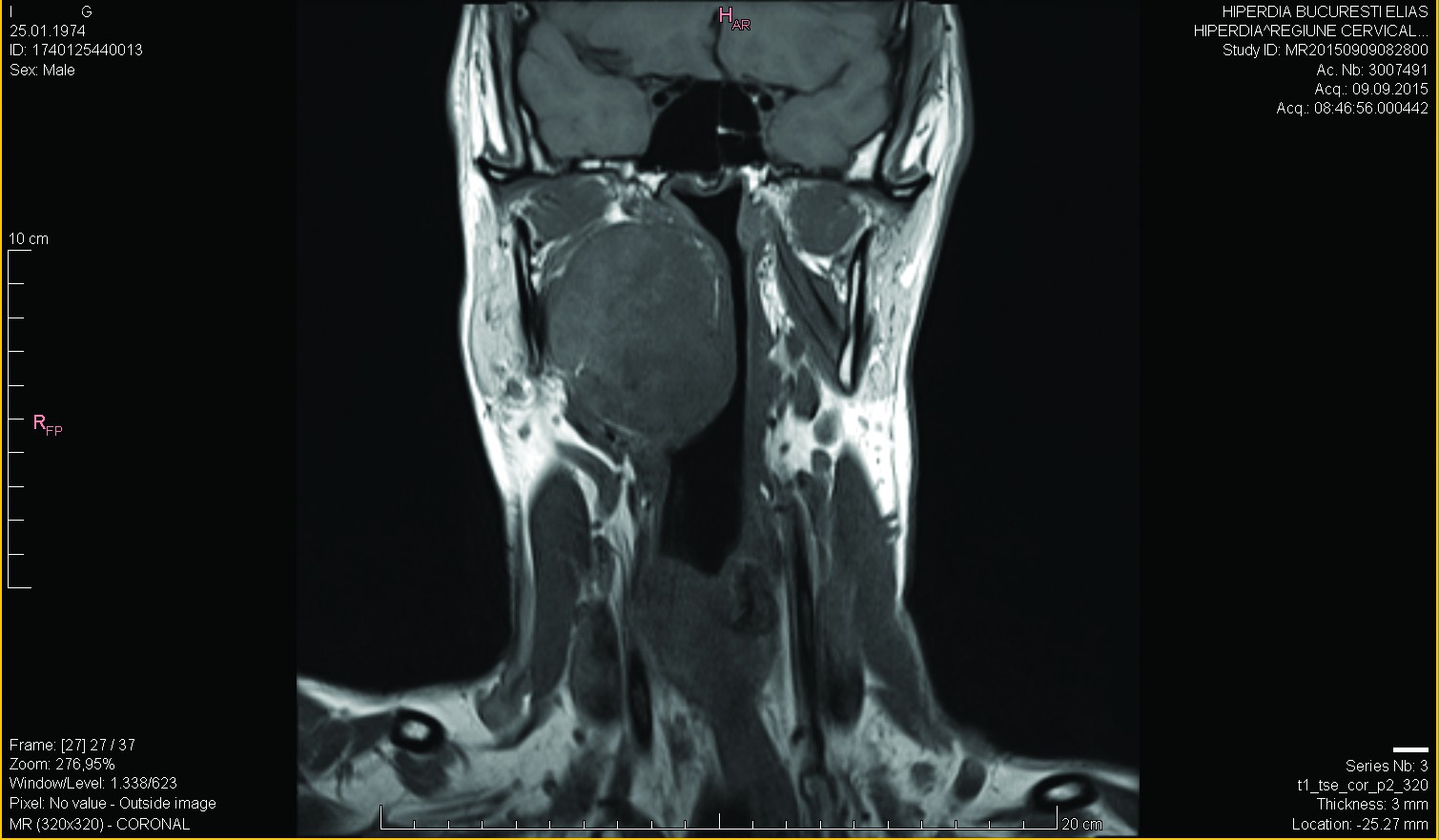
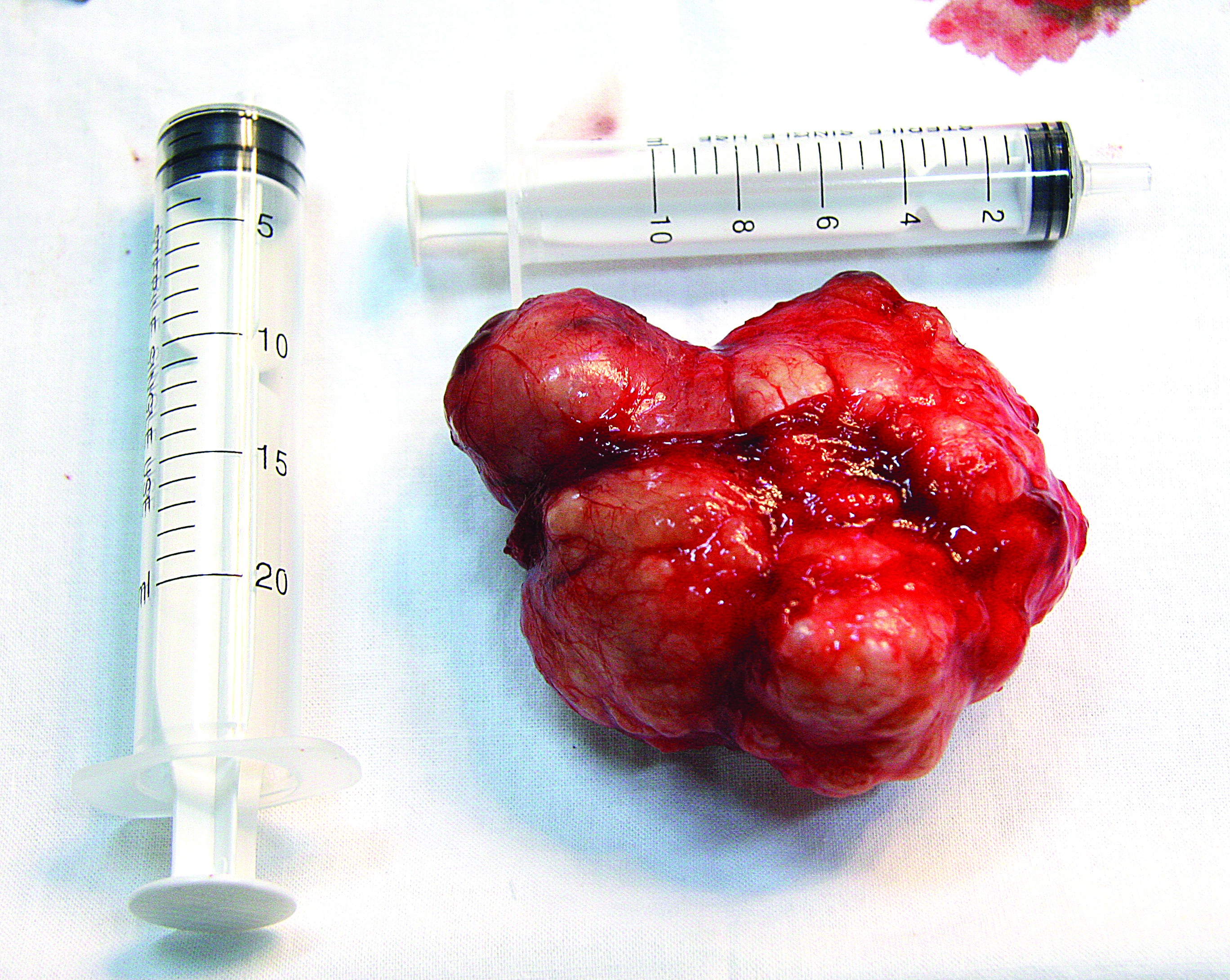

Discuţii
În cazul particular al tumorilor mixte de parotidă sau glande salivare accesorii, deşi histologia de tumoră benignă e certă, indicaţia este de intervenţie pentru examen anatomopatologic al piesei complet excizate; un argument suplimentar este potenţialul de evolutivitate al acestor tumori către viraj malign(3,5). În secţia ORL a S.U.U. ELIAS s-au operat, în ultimii doi ani, trei asemenea cazuri impresionante prin volumul tumoral dezvoltat într-un spaţiu anatomic fără bariera rigidă spre limita faringiană(1); rezolvarea lor a implicat munca în echipă multidisciplinară: chirurgie OMF, ORL, specialişti în imagistică expertizaţi şi, nu în ultimul rând, un serviciu ATI de înaltă calitate profesională şi umană. Tulburările funcţionale care au condus la diagnosticul şi operarea acestor tumori cu o simptomatologie „tăcută” în mare parte din evoluţie - cele mai multe remise, se explică probabil prin efect de masă, jenă circulatorie, reflexe sau consecinţe neuropate.
Concluzii
Înţelegerea şi abordul în siguranţă al proceselor patologice parafaringiene constă în folosirea noţiunilor de anatomie clinică chirurgicală(1) şi a mijloacelor imagistice care să ajute la interpretarea leziunii în dinamica scenariului ei de evoluţie(1,2).
Bibliografie
2. Myers E.N. et al.: Operative Otolaryngology Head and Neck Surgery Vol. I Sounders Elsevier 2008: pp. 617-664.
3. Shah J. et al.: Head and Neck Surgery and Oncology Elsevier 2007: pp. 552-555.
4. Woissard-Bassols V. et al.: La rehabilitation de la deglutition chez l’adulte. Solal 2011 pp. 270-299.
5. Bucur A. et al.: Compendiu de chirurgie OMF Vol. ÎI UMF Carol Davila 2009: p. 747.