Din aceeași categorie
Introducere
Incidenţa cancerului de col uterin şi mortalitatea cauzată de acesta sunt influenţate de eficienţa programelor de screening. Cele mai multe cazuri de cancer de col uterin sunt raportate în ţările în curs de dezvoltare(1). Citologia cervicală a devenit testul standard de screening pentru cancerul de col uterin şi leziunile cervicale premaligne, prin introducerea testului Papanicolau (Pap) în 1941(2). Terminologia pentru raportarea citologiei cervicale a fost standardizată de sistemul Bethesda în 1988(3). Acest sistem a fost revizuit de mai multe ori, în 1991(4), în 2001(5), iar sistemul actual a fost adoptat în 2014(6). Ghidurile internaţionale (ASCCP) recomandă evaluarea colposcopică pentru rezultatele citologice LSIL (low-scuamos intraepithelial lesion) şi conduită specifică, în funcţie de vârsta pacientei şi de prezenţa infecţiei cu HPV (Human Papilloma Virus)(7).
Material şi metodă
Obiectivul studiului retrospectiv realizat în Maternitatea Bucur pe o perioadă de trei ani, între 2014 şi 2016, a fost evaluarea corelaţiei pozitive dintre leziunile citologice de grad scăzut şi aspectul colposcopic concordant al acestora, ceea ce indică o calitate satisfăcătoare a evaluării frotiurilor şi constituie inclusiv o modalitate de auditare a citirii acestora. Au fost incluse în studiu pacientele referite clinicii noastre pentru efectuarea colposcopiei şi au fost selectate doar cele care au prezentat rezultat citologic cervico-vaginal cu modificări de tip LSIL.
Examinarea pacientelor a fost efectuată de medici cu competenţă colposcopică şi experienţă de minimum cinci ani. Tehnica examinării colposcopice a fost cea standard, incluzând examinarea nativă a colului, aplicarea de acid acetic şi testul la Lugol. Echipamentul utilizat a fost un colposcop marca Olympus, dotat cu echipament de stocare a imaginilor. Anterior examinării, pacientele au fost informate despre natura, scopul şi modalitatea examinării şi s-a obţinut un consimţământ informat. Pentru fiecare pacientă a fost întocmită o fişă de examinare, care a cuprins date pasaportale, antecedente ginecologice şi obstetricale, consemnarea rezultatului citologic, dacă a fost efectuat tipajul HPV, antecedentele citologice semnificative, precum şi intervenţiile asupra colului uterin.
Rezultatele colposcopiei au fost consemnate detaliat în rapoartele colposcopice însoţite de diagrama colposcopică şi recomandările efectuate. Pentru simplificarea prelucrării statistice, am împărţit rezultatele colposcopiei în: aspecte sugestive pentru leziuni de grad scăzut (minor) şi aspect sugestiv pentru leziuni de grad înalt (major).
Rezultate
Din totalul pacientelor referite pentru efectuarea colposcopiei au fost selectate 48 de paciente care au respectat criteriile de includere, respectiv citologie LSIL. Acestea au reprezentat 6% din totalul pacientelor investigate colposcopic. Vârsta medie a fost de 38,7 ani (cu limite între 22 şi 46 de ani). Ponderea majoritară a pacientelor cu citologie LSIL a fost cuprinsă în intervalul 25-35 de ani. Majoritatea au prezentat primul rezultat LSIL la o evaluare citologică de rutină, dar 18,75% au prezentat LSIL persistent. Genotiparea pentru tulpinile HPV a fost efectuată la 72% dintre paciente. Dintre acestea, 47,91% au avut tulpini HPV cu risc crescut.
Conduita clinicii pentru LSIL
Ca urmare a examinării colposcopice, în 93,75% dintre cazuri leziunile au fost apreciate ca fiind de grad scăzut, iar 6,2% (3 cazuri), ca leziune de grad înalt. La acestea din urmă a fost indicată biopsia pentru verificare histopatologică, care a confirmat leziuni cervicale preneoplazice de tip CIN2 (două cazuri) sau CIN3 (un caz) - figura 1.
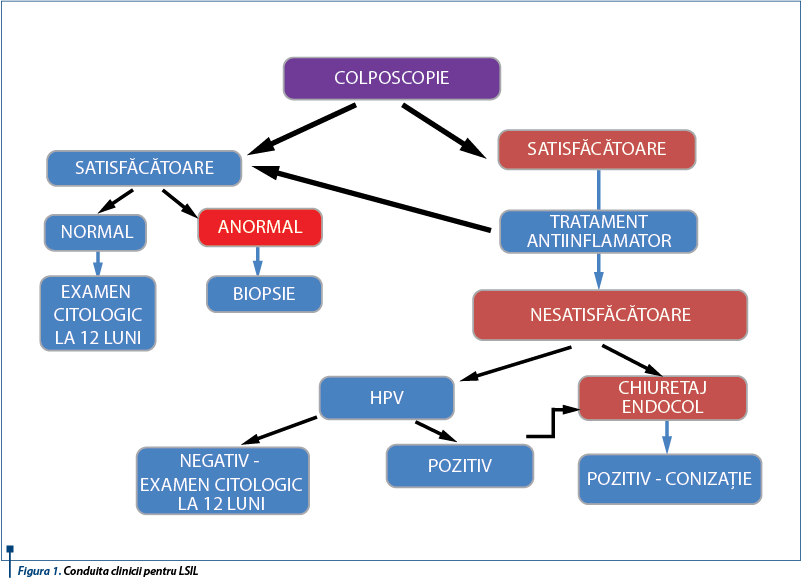
Mai jos sunt ilustrate două dintre cazurile examinate şi conduita terapeutică este discutată pentru fiecare caz.
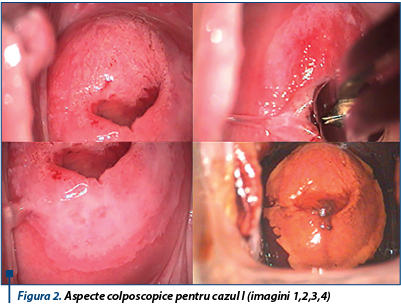
Cazul I. Pacientă de 26 de ani, IG0P fără anomalii citologice preexistente, cu recomandare de colposcopie pentru LSIL, identificat în screening şi la care HPV-HR este pozitiv.
Imaginea colposcopică redată mai jos evidenţiază: joncţiunea scuamo-cilindrică vizibilă la nivelul exocolului, zonă de transformare de tip I, epiteliu acetoalb fin circumferenţial cu imagine de mozaic discret pe buza anterioară şi zonă iod-negativă extinsă cu margini nete şi aspect de mozaic inversat pe buza posterioară.
În acest caz am optat pentru biopsie multiplă, din cele mai semnificative zone colposcopice, deoarece neefectuarea acesteia şi doar repetarea testării, ar duce la o ratare a unei leziuni de tip CIN2 în 19% din cazuri. În acelaşi timp electrorezecţia, care ar avea şi scop terapeutic, ar însemna un exces având în vedere potenţialul de involuţie al leziunilor care s-ar asocia cel mai frecvent cu aceste aspecte: CIN1 regresie la 5 ani în 80% şi CIN2 regresie în 30-50% din cazuri). Justificarea biopsiei multiple este dată de sensibilitatea crescută prin interogarea multiplă a zonelor acetoalbe semnificative (90%). Rezultatul histopatologic al biopsiei a fost de confilom plan şi zone de CIN2, ceea ce a validat atitudinea. Conform conduitei clinicii, pacienta va fi urmărită în continuare prin cotestare la 6 luni, în caz că este negativă cito/HPV - retestare la 3 ani, iar în caz că este pozitivă - colposcopie.
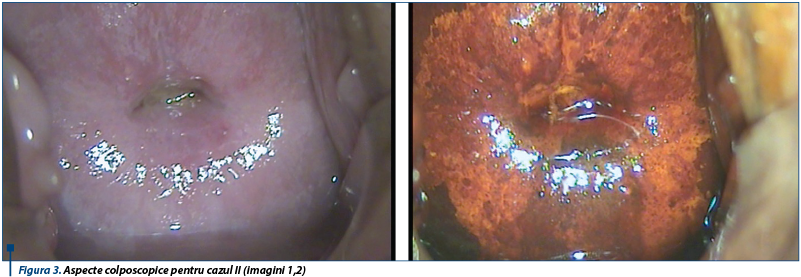
Cazul II. O pacientă de 32 de ani, IG IP cu o primă anomalie citologică LSIL, HPV HR-/+ LR, se prezintă pentru colposcopie. Examinarea este redată în imaginile de mai jos. Joncţiunea scuamo-cilindrică este situată la limita orificiului cervical extern, zona de transformare de tip I, discret epiteliu acetoalb întins circumferenţial, captare a iodului cu aspect de Lugol viral. Concluzia este: leziune de grad minor. În acest caz, opţiunile de conduită reprezentate de biopsie multiplă sau electrorezecţie sunt excluse. Pacientei i se recomandă reevaluare citologică colposcopică la 12 luni, deoarece riscul de progresie lezional este mic.
Discuţii
Screeningul pentru cancerul de col uterin implică posibilitatea de a detecta leziunile precanceroase şi boala în stadiu incipient, iar tratamentul acestora reduce incidenţa cancerului de col uterin şi a mortalităţii determinate de această neoplazie(8). Astfel, prin testul de screening citologic cervico-vaginal, testul Papanicolau (Pap), s-a raportat o scădere globală a diagnosticării cancerului de col uterin doar în stadii avansate, cu imposibilitate de tratament adecvat, şi creşterea ratei de supravieţuire pe termen lung(9,10,11). Importanţa screeningului autohton este susţinută de articole locale recente(12,13).
Infecţia cu tulpini de HPV cu risc înalt şi persistenţa infecţiei sunt factorii determinanţi ai progresiei spre cancerul de col uterin(14,15). Majoritatea pacientelor cu factori de risc pentru cancer de col uterin prezintă şi cofactori care amplifică riscul de a contracta HPV (de exemplu, debutul precoce al activităţii sexuale, parteneri sexuali multipli sau cu risc crescut) ori capacitatea scăzută de a autolimita infecţia cu HPV (de exemplu, imunosupresia)(16,17,18).
Conform clasificării Bethesda (TBS) actualizată în 2014, leziune scuamoasă de grad scăzut (LSIL) include HPV, displazia uşoară şi CIN1. Este situată pe locul al doilea ca frecvenţă în rezultatele citologice anormale. Pentru vârste între 30 şi 64 de ani, LSIL reprezintă între 0,97% şi 2,4% şi are un risc redus de malignizare. CIN1 va regresa în majoritatea cazurilor(19).
S-a constatat că, pentru categoria de vârstă 21-24 de ani cu LSIL, au fost identificate 3% leziuni de tip CIN3+, dar nu au existat cazuri de cancere, iar pentru vârste între 25 şi 29 de ani au existat 5% CIN3+, de asemenea fără a fi identificate cazuri de cancere(21).
În Statele Unite ale Americii, incidenţa în funcţie de vârstă a cancerului de col uterin la femei cu vârsta cuprinsă între 15 şi 19 ani este de 0,1 la 100000. Adolescentele au o probabilitate mai mare de autolimitare spontană a infecţiei cu HPV. În timp ce prezenţa rezultatelor citologice de tip ASC-US şi LSIL sunt în mod constant mai mari la adolescente comparativ cu femeile adulte, 90-95% dintre leziunile de grad scăzut, precum şi multe dintre leziunile de grad înalt regresează spontan(22,23,24).

În SUA, ghidurile din 2015 ale Societăţii de Oncologie Ginecologică (SGO) şi ale Societăţii Americane de Colposcopie şi Patologie Cervicală (ASCCP) au sugerat testarea HPV primară ca opţiune pentru femeile de peste 25 de ani(25,26) - figura 4. În cazul în care testarea HPV primară este utilizată ca metodă de screening, orientările ASCCP şi SGO prevăd că retestarea nu ar trebui să aibă loc mai devreme de trei ani pentru un test negativ.
Orientările din 2016 ale Colegiului American de Obstetrică şi Ginecologie (ACOG) sunt de acord cu ASCCP(27). ACOG susţine, de asemenea, că femeile cu istoric negativ pentru modificări citologice în cazul screeningului nu ar mai trebui testate peste 65 de ani(28,29).
Unele paciente cu citologie normală prezintă infecţie persistentă cu HPV. Pot avea HPV 16/18 pozitiv sau genotipare HPV 16/18 negativă. Aceasta nu este încă o situaţie inclusă în Ghidul Societăţii Americane de Colposcopie şi Patologie a Colului (ASCCP) şi nu există date longitudinale privind modul de evaluare suplimentară a acestor paciente. Totuşi, s-a dovedit că femeile cu infecţie persistentă cu HPV prezintă un risc mai mare de neoplazie cervicală decât cele cu infecţie tranzitorie(30).
Femeile care au rezultate anormale la testul Papanicolau au nevoie de o urmărire adecvată şi, eventual, de o evaluare suplimentară. Recomandările diferă în funcţie de vârsta femeii, rezultatele testului Papanicolau şi dacă s-a efectuat sau nu cotestarea cu HPV(31).
Concluzii
Corelaţia dintre aspectul citologic al LSIL şi cel colposcopic este pozitivă, doar un procent redus de examinări au prezentat aspecte lezionale de grad mai înalt decât cel citologic.
Conduita în cazul citologiei LSIL diferă în funcţie de vârstă. 47% dintre citologiile LSIL sunt asociate HPV+. Cotestarea la femeile tinere (21-30 de ani) nu aduce beneficii, din cauza prevalenţei mari a infecţiilor HPV. Cotestarea la femeile de peste 30 de ani este utilă pentru a cunoaşte statusul infecţiei cu HPV şi a permite adaptarea conduitei. Colposcopia este placa turnantă pentru conduita adecvată.
ASCCPHPVcolposcopieA crescut vaccinarea pentru anumite afecțiuni
Date furnizate de Casa Națională de Asigurări de Sănătate arată că anul acesta, comparativ cu 2024, a crecut semnificativ rata de vaccinare cu vaccinul meningococic sau împotriva infecției cu HPV.
...România continuă să fie codașă la screeningul pentru cancer de col uterin
Anul trecut, în România, au fost efectuate sub 1.000 de testări HPV. În primele nouă luni din 2025, numărul acesora a depășit 1700, o creștere insuficientă pentru a schimba traiectoria actuală.
...În evidențele IRO Iași sunt 1.372 de femei cu cancer de col uterin
Ziua Globală de Acțiune pentru Eliminarea Cancerului de Col Uterin este marcată în fiecare an pe 17 noiembrie
...

