Din aceeași categorie
Introducere
Obiectivul examinării colposcopice în timpul sarcinii este, pe de o parte, de a exclude prezenţa cancerului invaziv, iar pe de altă parte, de a oferi suportul suplimentar pentru managementul conservator al leziunilor intraepiteliale(1).
Prin prisma faptului că majoritatea femeilor cu factori de risc pentru apariţia CIN sau a cancerului cervical sunt de vârstă fertilă, instalarea stării de gestaţie reprezintă o oportunitate pentru realizarea screeningului cervical(1,2).
Testul Babeş-Papanicolau este un test de screening de încredere în timpul sarcinii. Aproximativ 5-8% din rezultatele citologice în timpul sarcinii sunt anormale. Cancerul invaziv este rar (1/3.000 de sarcini)(1).
Zona de transformare este de obicei examinată integral în această situaţie, deoarece epiteliul columnar endocervical devine exteriorizat după cea de-a 20-a săptămână gestaţională(1,2).
Colposcopia este recomandată pentru toate gravidele, incluzând adolescentele cu HSIL(1-3).
Biopsierea leziunilor suspecte CIN 2, 3 sau neoplazice este de preferat. Colposcopia este, de asemenea, recomandată gravidelor HPV-pozitive, cu ASC-US sau LSIL(1-5).
În plus, incidenţa infecţiei persistente cu HPV, care este asociată cu dezvoltarea CIN, este mai mare la femeile cu vârsta de 20-25 de ani(2,4,6-8).
Diagnosticul cancerului cervical pe durata sarcinii reprezintă nu doar o ameninţare pentru pacientă, ci, în anumite situaţii, o constatare clinică.
Chiar dacă este rar, cancerul cervical reprezintă cea mai frecventă neoplazie a tractului reproductiv asociată sarcinii(1,2,8-10).
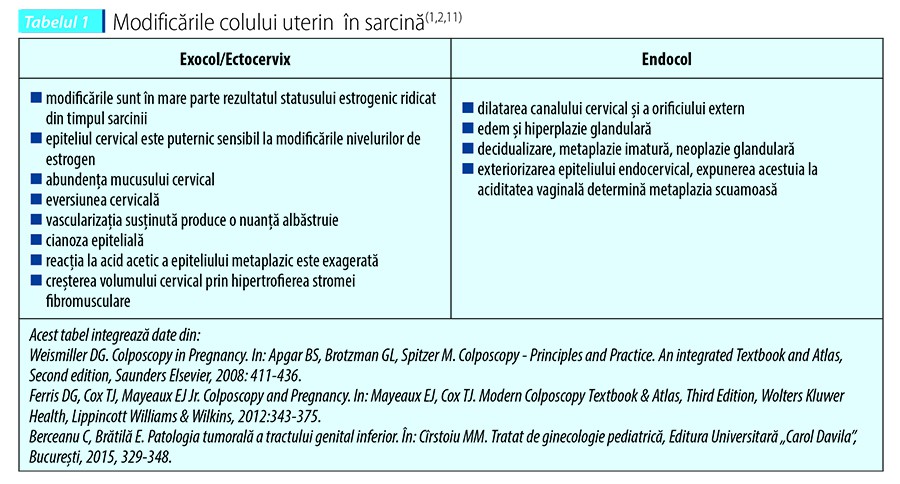
Modificările cervicale în sarcină
Modificările cervicale stromale şi glandulare care survin pe durata sarcinii sunt similare cu cele de la nivelul endometrului, fiind atribuite statusului estrogenic crescut(1,11).
Glandele endocervicale devin hiperplazice, fiind răspunzătoare pentru hiperplazia microglandulară sau generând protruzia de tip polipoid(1,12,13).
Stroma cervicală este supusă distrucţiei colagenice masive prin colagenaze şi acumulare de mucopolizaharide (tabelul 1)(1,12,13).
Epidemiologia infecţiei cu HPV în sarcină
Istoria naturală a infecţiei cu HPV în sarcină este influenţată de statusul imunitar al gazdei şi de modificările hormonale caracteristice stării de gestaţie(2).
Sarcina induce în mod tipic afectarea temporară a imunităţii mediate celular, care facilitează adesea expresia clinică a infecţiei cu HPV, atât a celei recent dobândite, cât şi a celei latente pe termen lung(1,2,14).
Incidenţa HPV la femeile gravide în comparaţie cu loturile de control de paciente non-gravide s-a dovedit a fi cu 48-72% mai mare în cohortele de studiu reprezentând pacientele gravide(1,2,4,15).
De asemenea, incidenţa HPV cu risc crescut (oncogenic) a fost cu 52-100% mai mare pentru loturile de gravide, comparativ cu cohortele de studiu de paciente non-gravide(2,4,7,8,10,17).
Femeile gravide sunt cunoscute a avea mai puţine limfocite T, în special un nivel redus de limfocite T CD4 +, în mod deosebit în al treilea trimestru de sarcină(1,2).
Cu toate acestea, fătul este în mod inerent antigenic mamei şi acesta nu este respins, cel puţin în parte, deoarece subsetul reglator de limfocite T CD4+ poate limita răspunsul imun matern. În timp ce acest mecanism este implicat în toleranţa maternă a fătului, nu este clar dacă o astfel de supresie imunitară se aplică în privinţa toleranţei la infecţia cu HPV(1,2,18).
Evaluarea citologică, histologică şi colposcopică în sarcină
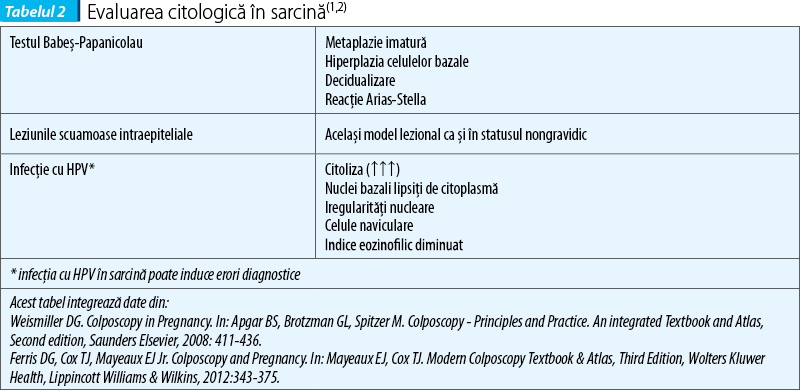
Caracteristicile testului Babeş-Papanicolau la femeia gravidă reflectă modificările fiziologice ale stării de gestaţie la acest nivel(1,19-21).
Celulele de tip inflamator sunt prezente, în asociere cu metaplazia imatură. Celule deciduale, reacţii de tip Arias-Stella, celule naviculare, hipervacuolate sau coloraţii citoplasmative variabile şi nuclei mari sunt modificări comune în prezenţa sarcinii(2,22-27) (tabelul 2).
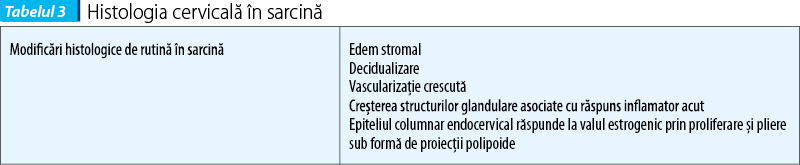
Modificările histologice caracteristice stării de gestaţie sunt reprezentate la nivel cervical de edemul stromal şi de decidualizare, iar epiteliul columnar endocervical răspunde la valul estrogenic prin proliferare şi pliere sub formă de proiecţii polipoide(1,28-30) (tabelul 3).
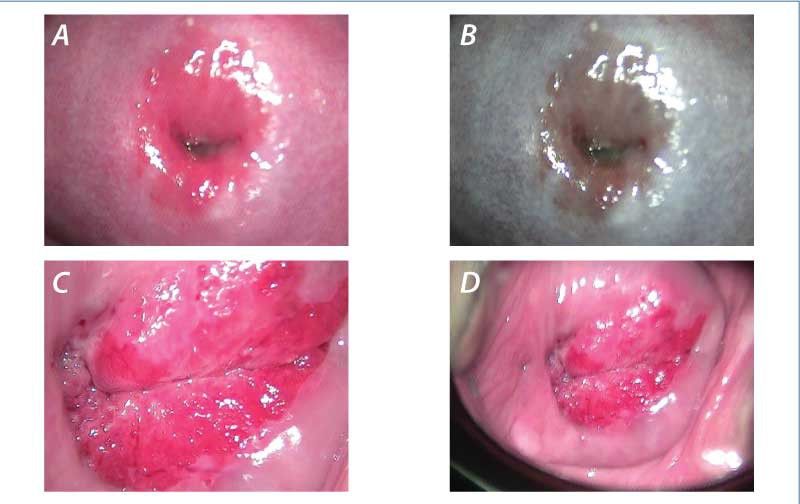
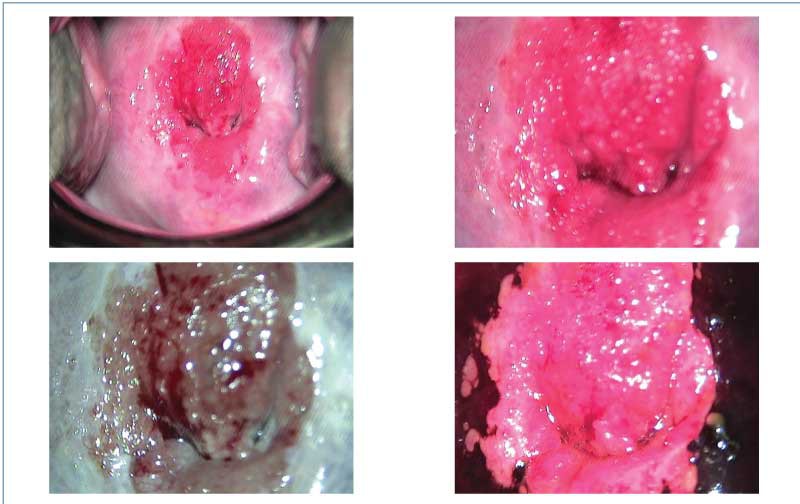
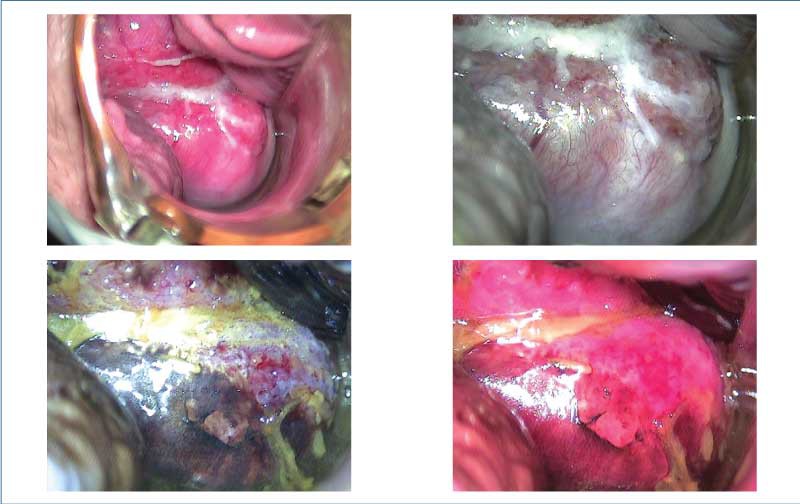
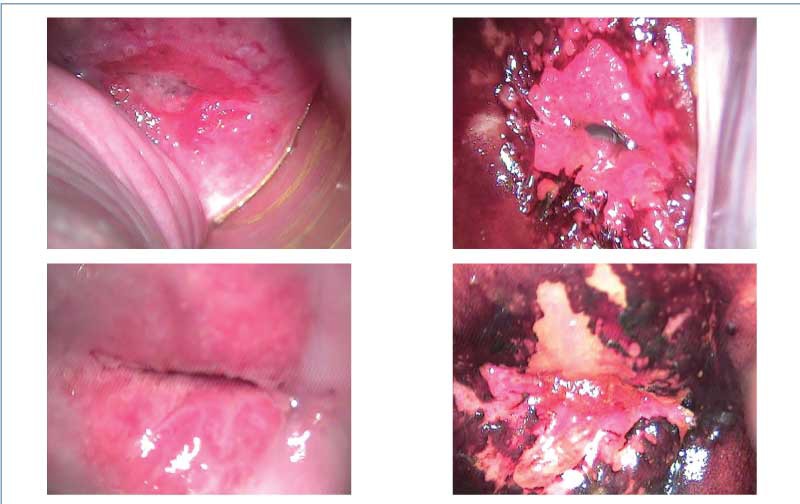
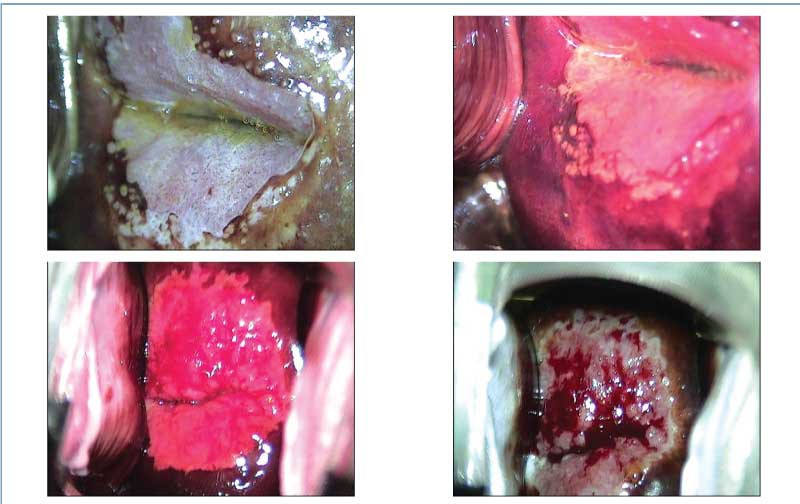
În contextul stării de gestaţie, anumite condiţii benigne pot să mimeze aspecte colposcopice suspecte sau leziuni severe(1,31-33) (figurile 1-5).
Obiectivul colposcopiei în sarcină este fie să identifice, fie să excludă cancerul(2).
Multe dintre aspectele colposcopice identificate în sarcină apar secundar modificărilor fiziologice induse de starea de gestaţie (tabelul 4).

Metaplazia imatură este dificil de diferenţiat de leziunile intraepiteliale cu grad scăzut. Suprafeţele aceto-albe, reprezentate de epiteliul metaplazic imatur, sunt chiar mai evidente, pe măsură ce sarcina progresează.
Eversiunea epiteliului columnar endocervical are loc după primul trimestru de sarcină şi pare a fi mai frecventă cu ocazia primei sarcini(1,34-38).
Managementul infecţiei cu HPV în sarcină
În general, leziunile CIN 1 apar similar în sarcină şi în afara stării de gestaţie. Leziunile cu grad redus observate pe durata sarcinii pot avea aspect condilomatos exofitic sau papular, sau pot fi leziuni aceto-albe maculare cu margini neregulate(2,39-42).
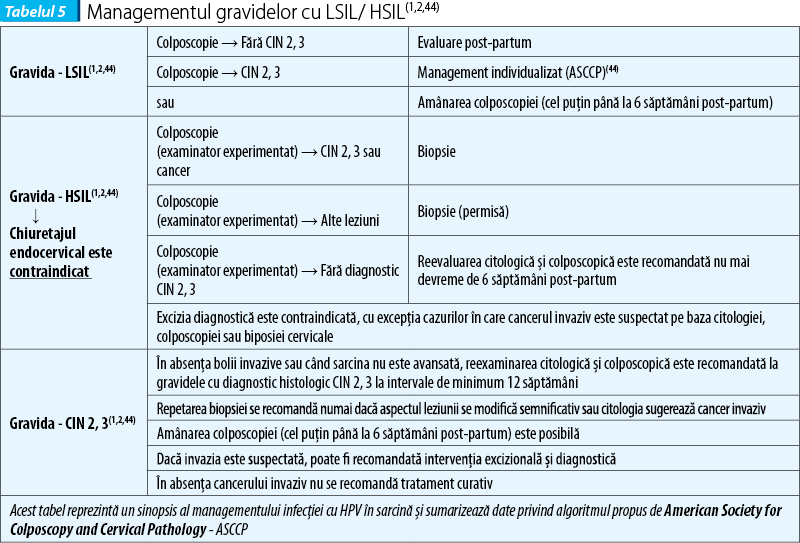
Majoritatea studiilor şi Societatea Americană pentru Colposcopie şi Patologie Cervicală (The American Society for Colposcopy and Cervical Pathology - ASCCP) recomandă abordarea conservatoare a gravidelor cu patologie cervicală(1,2,43-48) (tabelul 5).
Concluzii
În mod optim, evaluarea colposcopică şi genotiparea HPV trebuie efectuate la 8-12 săptămâni post-partum, când majoritatea reacţiilor inflamatorii şi a proceselor reparatorii locale s-au constituit. Recomandarea de consens este colposcopia iniţială la momentul unui test anormal şi, dacă invazia este exclusă (prin evaluarea colposcopică şi/sau prin biopsie ţintită în anumite situaţii, dacă este cazul), apoi reevaluare colposcopică după naştere. În cazul în care în acest moment evaluarea este sugestivă pentru persistenţa sau progresia bolii preinvazive, atunci tratamentul adecvat poate fi instituit. CIN ca entitate nu creşte riscul pierderii sarcinii, însă complicaţiile sau manevrele diagnostice pot contribui la creşterea riscului de avort sau naştere prematură. Orientările şi ghidurile actuale recomandă o abordare conservatoare la pacientele gravide. Riscurile de boală malignă în timpul sarcinii sunt mici şi există probabilitatea ca CIN să regreseze în timpul perioadei antenatale. Infecţia cu HPV diminuează potenţialul de regresie al leziunii. Colposcopia trebuie să fie practicată în corelaţie cu circumstanţele clinice şi, în cazul în care există incertitudine, biopsia direcţionată prezintă un risc minim pentru mamă sau făt. Cu excepţia bolii invazive, tratamentul trebuie amânat post-partum.
zonă de transformarecitologieCINhistologietratament post-partum
ASSMB: creștere alarmantă a problemelor de sănătate la copii și adolescenți
Sănătatea copiilor și adolescenților depinde în mare măsură de educație și intervenție timpurie.
...Compendiu de medicina adicţiei. Comandă-l aici!
Vă invităm să comandați „Compendiu de medicina adicţiei”, un ghid practic pentru medici de diverse specialităţi, rezidenţi, dar şi studenţi interesaţi de asistenţa persoanelor cu probleme legate de utilizarea unor substa...
Risc de apariție a meningitei aseptice asociat cu administrarea unui vaccin
Este vorba despre apariția meningitei aseptice asociate cu administrarea vaccinului Ixchiq.
...

