Intrauterine adhesions are bands of fibrous tissue between the walls of uterine cavity. The uterine adhesions are determined by a vicious endometrial cicatrise, which follows obstetrical, infectious or haemorrhagic complications. The rate of success and obstetrical prognosis are influenced by the type, location and the volume of intrauterine adhesions. Therefore the management of a patient with intrauterine adhesions is a real challenge for any gynaecologist due to the fact that it requires a strictly individualised approach. Hysteroscopy is an essential maneuverer in establishing the diagnosis, treatment and post-operative follow up.
Managementul actual al pacientelor cu aderenţe intrauterine
Current management of patients with intrauterine adhesions
First published: 15 noiembrie 2014
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Gine.3.2.2014.5088
Abstract
Rezumat
Aderenţele intrauterine sunt benzi de ţesut fibros dispuse între pereţii cavităţii uterine, apărute ca urmare a unor cicatrizări vicioase endometriale, fiind sechelele unor complicaţii obstetricale, infecţioase sau hemoragice. Rata de succes a tratamentului şi prognosticul obstetrical al pacientei sunt influenţate de tipul, localizarea şi amploarea aderenţelor intrauterine. Din acest motiv managementul pacientei cu aderenţe intrauterine reprezintă o reală provocare pentru specialistul ginecolog, necesitând o abordare strict individualizată. Histeroscopia este esenţială în stabilirea diagnosticului, a tratamentului, precum şi a follow up-ului post-operator.
Definiţie
Aderenţele intrauterine sunt benzi de ţesut fibros dispuse între pereţii cavităţii uterine, apărute ca urmare a unor cicatrizări vicioase endometriale(1,2). Sinechiile uterine sunt sechele ale unor complicaţii obstetricale, infecţioase sau hemoragice(1-5). Totuşi, deoarece în grupul pacientelor cu aderenţe intrauterine există o proporţie mare de bolnave la care nu poate fi decelat un factor trigger, actualmente se consideră că există şi o predispoziţie genetică(6-8).
Sindromul Fritsch-Asherman
Primul caz de sinechie intrauterină a fost publicat în 1894 de Heinrich Fritsch, însă în 1948 Joseph Asherman a fost cel care a descris manifestările patologice ale aderenţelor intrauterine şi a speculat că acestea apar datorită unei traume endometriale(6,9). Sindromul Fritsch-Asherman este reprezentat de triada: tulburări menstruale (amenoree sau hipomenoree), tulburări neuro-vegetative (similare celor din menopauză) şi sterilitate/infertilitate(1,2,10). Totuşi manifestările clinice depind de sediu, dimensiuni şi vechimea aderenţelor(2). Procesele aderenţiale pot fi parţiale (ex. - sinechia uterină) sau totale (simfiza uterină). În funcţie de sediul topografic, frecvenţa sinechiilor este următoarea: simfize uterine 5%, sinechii uterine 70%, sinechii cervico-istmice 15%, sinechii asociate uterine şi cervico-istmice 10%(11).
Diagnosticul aderenţelor intrauterine
Diagnosticul de aderenţe intrauterine se stabileşte clinic pe baza simptomelor, corelate cu antecedentele pacientei, care sunt ulterior confirmate de investigaţiile imagistice (cervicohisterosalpingografia, ecografia, sonohisterografia) şi vizualizarea directă prin histeroscopie.
Cervicohisterosalpingografia are avantajul că respectă proporţiile, măsurând exact suprafaţa amputată şi/sau deformată, substanţa de contrast traversând cele mai mici orificii(6). Totuşi procesele aderenţiale care exclud anumite zone din cavitatea uterină nu corespund integral realităţii macroscopice. Imaginile lacunare pot masca şi/sau sugera o sinechie, când de fapt este vorba de prezenţa unei formaţiuni intracavitare, precum fibrom uterin, polip fibros, hiperplazie endometrială focală(2,6).
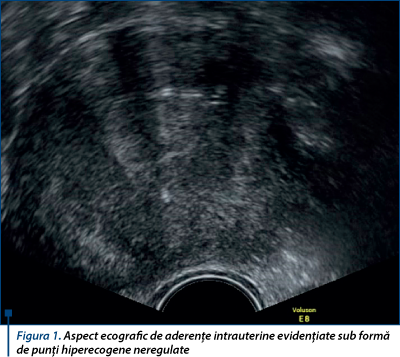
Ecografia transvaginală reprezintă cea mai utilizată metodă de investigare a cavităţii uterine şi cu cea mai mare acceptabilitate în rândul pacientelor(1,2,6). În cursul evaluării ultrasonografice, aderenţele intrauterine apar ca iregularităţi endometriale, hiperecogene în interiorul cavităţii uterine, fără vascularizaţie în modul Doppler color, care se evidenţiază cel mai bine în cursul fazei luteale a ciclului menstrual (vezi figura 1)(1,12,13). Ecografia 3D prezintă o sensibilitate şi specificitate crescută în diagnosticul sindromului Asherman(14,15).
Sonohisterografia reprezintă una dintre cele mai moderne metode de evaluare ale tractului genital feminin, care probabil va înlocui tehnica radiologică - cervicohisterosalpingografia(16). În cazul pacientelor cu sinechii uterine, metoda combinată -ecografie 3D cu infuzia unei substanţe saline are o eficacitate diagnostică comparabilă cu histeroscopia(6,14,16-18).
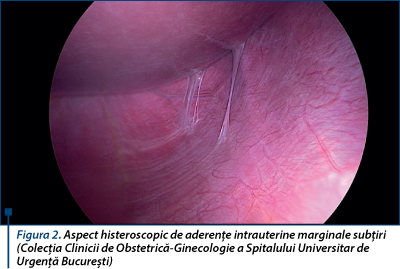
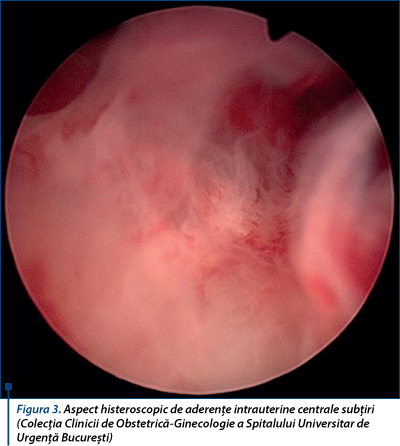
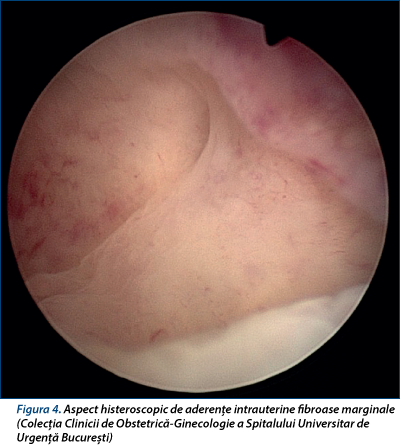
Histeroscopia reprezintă metoda gold standard de evaluare a aderenţelor intrauterine, având cea mai mare sensibilitate şi specificitate comparativ cu cervicohisterosalpingografia şi examinarea ultrasonografică(2,6,12). Prin vizualizare directă a cavităţii uterine este stabilit sediul şi sunt estimate dimensiunile sinechiilor uterine. Histeroscopia diagnostică permite de asemenea diferenţierea proceselor aderenţiale de alte procese cu localizare endocavitară(2,6). În plus, histeroscopia reprezintă de asemenea metoda gold standard de tratament a aderenţelor intrauterine, în cursul aceleiaşi proceduri putându-se efectua manevre cu viza curativă(2,6).
În cazul aderenţelor intrauterine, în vederea creşterii eficienţei diagnostice şi a scăderii incidenţei complicaţiilor periprocedurale este indicată evaluarea ecografică transvaginală înainte de efectuarea histeroscopiei terapeutice şi asistarea ultrasonografică a intervenţiilor endoscopice dificile(1,6,19,20).
Clasificarea aderenţelor intrauterine
De-a lungul timpului s-au propus mai multe clasificări ale aderenţelor intrauterine, însă până în prezent nu există un consens în această privinţă. În 1978, March împarte aderenţele intrauterine în trei grade de severitate, având la bază exclusiv rezultatele obţinute pe cale histeroscopică (vezi tabelul 1)(2,4,6,21). Această clasificare este una dintre cele mai folosite de majoritatea clinicienilor, datorită simplităţii, însă are dezavantajul că nu realizează şi o împărţire prognostică(6). Astfel, cu cât procesul aderenţial este mai extins, cu atât prognosticul este mai nefavorabil. Atingerea fundului şi coarnelor uterine de către procesul aderenţial conferă o gravitate deosebită, mai ales în sensul infertilităţii.
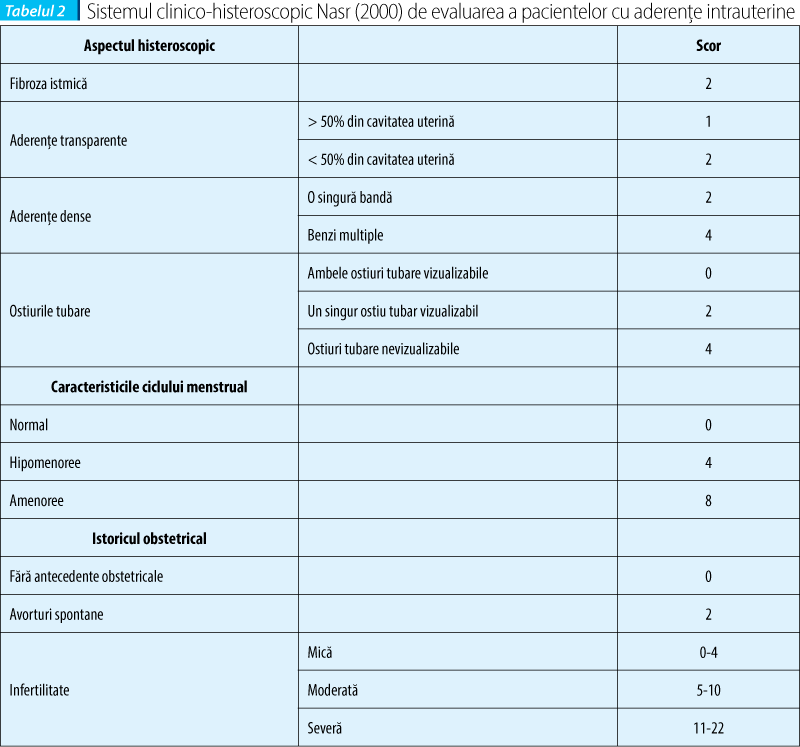
În 2000, Nasr propune o clasificare clinico-histeroscopică a aderenţelor intrauterine în funcţie de caracteristicile ciclului menstrual, istoricul obstetrical şi aspectul histeroscopic, acest sistem evaluând obiectiv prognosticul obstetrical al pacientei (tabelul 2)(22).

Tratamentul aderenţelor intrauterine
Strategia terapeutică a aderenţelor intrauterine presupune patru etape(6):
I. Tratamentul aderenţelor intrauterine
-
chiuretajul cavităţii uterine după dilatare (metodă abandonată în prezent din cauza riscului crescut de perforaţie, precum şi o incidenţă crescută a recidivelor).
-
histerotomie (deoarece este o manevră invazivă, acest procedeu este rezervat doar cazurilor extrem de dificile la care tratamentul endoscopic este imposibil(2,6)).
-
histeroscopic - secţionarea endoscopică (folosind instrumentar clasic - pense sau foarfeci, curent de înaltă frecvenţă pentru tăiere şi coagulare (rezectoscopul), sau fibre laser cu cuarţ (endochirurgie laser) reprezintă actualmente metoda gold standard de tratament al aderenţelor intrauterine(2,4,6,23). Este recomandată o abordare retrogradă a aderenţelor intrauterine, de la nivelul cervixului către fundul uterului şi dinspre medial către lateral - se indică iniţial secţionarea sinechiilor centrale şi ulterior a celor marginale(2,4,6). Această tehnică are cel mai mic risc de complicaţii periprocedurale şi recidivă, precum şi cel mai bun prognostic obstetrical(2,4,6,23-25); totuşi fertilitatea este influenţată de patternul ciclului menstrual, severitatea aderenţelor intrauterine şi rata recurenţei(1,6,26).
II. Prevenţia recidivelor
Deoarece rata de recidivă după secţionarea histeroscopică a aderenţelor intrauterine ajunge chiar şi la 20% din cazuri, prevenţia recurenţelor este esenţială în managementul corect al acestor paciente(2,6). Deoarece în prima etapă sinechiile uterine post-operatorii sunt subţiri şi transparente, principiul evitării recidivelor constă în prevenirea contactului dintre pereţii cavităţii uterine prin(6,23,27-32):
-
montarea unui dispozitiv intrauterin
-
montarea unui cateter intrauterin
-
instilarea unui gel cu acid hialuronic în interiorul cavităţii uterine
III. Refacerea endometrului
-
Tratament hormonal - terapia combinată estro-progestativă (pre şi post-operatorie) determină o proliferare rapidă a endometrului, împiedicând cicatrizarea vicioasă care predispune la apariţia aderenţelor intrauterine(6, 23,24).
-
Stimularea celulelor stem şi a regenerării endometriale - deoarece la nivel endometrial au fost decelate celule mezenchimale, se poate tenta regenerarea endometrială prin stimularea acestora sau prin autotransplant cu celule progenitoare medulare(6,33,34).
IV. Follow up
Datorită incidenţei crescute a recidivelor, pacientele cu aderenţe intrauterine trebuie reevaluate sistematic, în special în vederea îmbunătăţirii prognosticului obstetrical(2,4,6,23,24). Metodele de evaluare cel mai frecvent folosite sunt:
-
Evaluarea ecografică
-
Cervicohisterosalpingografia
-
Histeroscopia
Concluzii
Managementul pacientei cu aderenţe intrauterine reprezintă o reală provocare pentru specialistul ginecolog, necesitând o abordare strict individualizată. În acest sens, histeroscopia este esenţială în stabilirea diagnosticului, a tratamentului, precum şi a follow upului post-operator.
Bibliografie
Yu D, Wong YM, Cheong Y, Xia E, Li TC. Asherman syndrome-one century later, Fertil Steril, 2008 89(4):759-9.
Schenker JG, Margalioth EJ. Intrauterine adhesions: an updated appraisal, Fertil Steril, 1982 37(5):593-610.
Deans R, Abbott J. Review of intrauterine adhesions, J Minim Invasive Gynecol, 2010,17(5):555-69.
Al-Inany H. Intrauterine adhesions. An update, Acta Obstet Gynecol Scand, 2001 80(11):986-93.
Conforti A, Alviggi C, Mollo A, De Placido G, Magos A. The management of Asherman syndrome: a review of literature. Reprod Biol Endocrinol, 2013 11(1), 118-29.
Tao Z, Duan H. Expression of adhesion-related cytokines in the uterine fluid after transcervical resection of adhesion, Zhonghua Fu Chan Ke Za Zhi, 2012 47(10):734-7.
Chen Y, Chang Y, Yao S. Role of angiogenesis in endometrial repair of patients with severe intrauterine adhesion, Int J Clin Exp Pathol, 2013 6(7):1343-50.
Asherman JG. Amenorrhoea traumatica (atretica), J Obstet Gynaecol Br Emp, 1948 55(1):23-30.
Mencaglia L, Colafranceschi M, Gordon AG. Is hysteroscopy of value in the investigation of female infertility?, Acta Eur Fertil, 1988 19:239-242.
Sirbu P, Pandele A, Chiricuta I, Setlacec D. Chirurgia ginecologică - tehnica şi tactica operatorie, Ed. Med, Bucureşti, 1982.
Soares SR, Barbosa dos Reis MM, Camargos AF. Diagnostic accuracy of sonohysterography, transvaginal sonography, and hysterosalpingography in patients with uterine cavity diseases, Fertil Steril, 2000;11:406–411.
Hajishaiha M, Ghasemi-Rad M, Karimpour N, Mladkova N, Boromand F. Transvaginal sonographic evaluation at different menstrual cycle phases in diagnosis of uterine lesions, Int J Womens Health, 2011;3:353-7.
Sylvestre C, Child TJ, Tulandi T, Tan SL. A prospective study to evaluate the efficacy of two- and three-dimensional sonohysterography in women with intrauterine lesions, Fertil Steril, 2003;79(5):1222-5.
Knopman J, Copperman AB. Value of 3D ultrasound in the management of suspected Asherman’s syndrome, J Reprod Med, 2007;52(11):1016-22.
Acholonu UC, Silberzweig J, Stein DE, Keltz M. Hysterosalpingography versus sonohysterography for intrauterine abnormalities, JSLS, 2011;15(4):471-4.
Makris N, Kalmantis K, Skartados N, Papadimitriou A, Mantzaris G, Antsaklis A. Three-dimensional hysterosonography versus hysteroscopy for the detection of intracavitary uterine abnormalities, Int J Gynaecol Obstet, 2007;97(1):6-9.
Abou-Salem N, Elmazny A, El-Sherbiny W. Value of 3-dimensional sonohysterography for detection of intrauterine lesions in women with abnormal uterine bleeding, J Minim Invasive Gynecol, 2010;17(2):200-4.
Schlaff WD, Hurst BS. Preoperative sonographic measurement of endometrial pattern predicts outcome of surgical repair in patients with severe Asherman’s syndrome, Fertil Steril, 1995;63(2):410-3.
Kresowik JD, Syrop CH, Van Voorhis BJ, Ryan GL. Ultrasound is the optimal choice for guidance in difficult hysteroscopy, Ultrasound Obstet Gynecol, 2012;39(6):715-8.
March CM, Israel R, March AD. Hysteroscopic management of intrauterine adhesions, Am J Obstet Gynecol, 1978;130(6):653-7.
Nasr AL, Al-Inany HG, Thabet SM, Aboulghar M. A clinicohysteroscopic scoring system of intrauterine adhesions, Gynecol Obstet Invest, 2000;50(3):178-81.
March CM. Management of Asherman’s syndrome, Reprod Biomed Online, 2011;23(1):63-76.
Kodaman PH, Arici A. Intra-uterine adhesions and fertility outcome: how to optimize success? Curr Opin Obstet Gynecol, 2007;19(3):207-14.
Roy KK, Baruah J, Sharma JB, Kumar S, Kachawa G, Singh N. Reproductive outcome following hysteroscopic adhesiolysis in patients with infertility due to Asherman’s syndrome, Arch Gynecol Obstet, 2010;11:355–61.
Yu D, Li TC, Xia E, Huang X, Liu Y, Peng X. Factors affecting reproductive outcome of hysteroscopic adhesiolysis for Asherman’s syndrome, Fertil Steril, 2008;11:715–22.
Shokeir TA, Fawzy M, Tatongy M. The nature of intrauterine adhesions following reproductive hysteroscopic surgery as determined by early and late follow-up hysteroscopy: clinical implications, Arch Gynecol Obstet, 2008;11:423–7.
Amer MI, Abd-El-Maeboud K H. Amnion graft following hysteroscopic lysis of intrauterine adhesions, J Obstet Gynaecol Res,2006;11:559–66.
Orhue AA, Aziken ME, Igbefoh J O. A comparison of two adjunctive treatments for intrauterine adhesions following lysis,Int J Gynaecol Obstet,2003;11:49–56.
Mais V, Cirronis MG, Peiretti M, Ferrucci G, Cossu E, Melis GB. Efficacy of auto-crosslinked hyaluronan gel for adhesion prevention in laparoscopy and hysteroscopy: a systematic review and meta-analysis of randomized controlled trials,Eur J Obstet Gynecol Reprod Biol,2012;11:1–5.
Carta G, Cerrone L, Iovenitti P. Postoperative adhesion prevention in gynecologic surgery with hyaluronic acid,Clin Exp Obstet Gynecol,2004;11:39–41.
Robertson D, Lefebvre G, Leyland N, Wolfman W, Allaire C, Awadalla A, Best C, Contestabile E, Dunn S, Heywood M. Society of Obstetricians and Gynaecologists of Canada - SOGC clinical practice guidelines - Adhesion prevention in gynaecological surgery,Int J Gynaecol Obstet, 2010;11:193–7.
Gargett CE, Nguyen HP, Ye L. Endometrial regeneration and endometrial stem/progenitor cells,Rev Endocr Metab Disord, 2012;11:235–51
Nagori CB, Panchal SY, Patel H. Endometrial regeneration using autologous adult stem cells followed by conception by in vitro fertilization in a patient of severe Asherman’s syndrome, J Hum Reprod Sci, 2011;11:43–8
Articole din ediţiile anterioare
Profilaxia trombozei post-partum - de cât timp este nevoie pentru a fi în siguranţă?
Perioada post-partum este perioada cu riscul cel mai ridicat pentru tromboză. Riscul poate fi influenţat de vârsta maternă şi de durata până la naş...
Testarea prenatală – studiu despre cunoaşterea şi atitudinea pacientelor
Într-o eră a tehnologiei în plină dezvoltare, informarea a devenit foarte uşor accesibilă. Totuşi, pacientele gravide prezintă lacune important...
Metode de prezervare a fertilităţii la femeile supuse terapiei gonadotoxice sau chirurgiei gonadoreductoare
Toate pacientele la care se recomandă tratament gonadotoxic sau rezecţie gonadală şi prezintă totodată intenţii reproductive pentru viitor trebuie ...
Corelaţii clinice şi paraclinice în managementul neoplaziei intraepiteliale cervicale
Tratamentul neoplaziei intraepiteliale cervicale vizează eliminarea zonei de joncţiune, inclusiv a ţesuturilor anormale. Acest lucru se real...