Metabolic changes in pregnancy are physiologic and they are meant to create a new equilibrium between the mother and the fetus in order to afford a normal fetal development and favorable pregnancy outcome.
The shift from physiological to pathological may sometimes happen very early, the progress of the pregnancy itself becoming very complicated and involving higher healthcare costs. For the moment, there is not enough data to allow the creation of a metabolic profile of a pregnant patient at risk for preterm birth.
Also, there are few studies which try to demonstrate connections between preterm birth and elements of the metabolic syndrome that exist in early pregnancy (prior to 15 weeks of gestation). The aim of the present review is to describe some of the recent data on the importance of creating such metabolic profile and indentifying biological markers of the causes of preterm birth. This may be extremely helpful in screening, diagnosing and treating the causes and complications of this condition.
Modificări metabolice şi riscul de naştere prematură
Metabolic changes and the risk of preterm birth
First published: 15 martie 2014
Editorial Group: MEDICHUB MEDIA
DOI: 10.26416/Gine.3.3.2014.4861
Abstract
Rezumat
Statusul gravidic implică, în mod fiziologic, modificări metabolice menite să permită susţinerea şi dezvoltarea sarcinii. Momentul trecerii de la fiziologic la patologic poate scăpa uneori din vedere, sarcina evoluând încă de timpuriu spre complicaţii, uneori redutabile, ce implică riscuri şi costuri mari. În prezent nu există studii clare care să ofere un profil metabolic al gravidelor cu risc de naştere prematură. De asemenea, există puţine studii care demonstrează o legătură între naşterea prematură şi elemente ale sindromului metabolic prezente înainte de 15 săptămâni de gestaţie. Realizarea unui profil metabolic al acestor paciente ar putea permite realizarea unor teste screening, cu posibilitatea depistării precoce a gravidelor cu risc. În plus, identificarea unor biomarkeri ce ţin şi de alte cauze ale naşterii premature poate fi extrem de utilă pentru screeningul, diagnosticarea şi prevenţia acesteia. Scopul articolului de faţă este o trecere în revistă a datelor recente din literatura de specialitate legate de importanţa creării unui asemenea profil metabolic şi identificarea unor markeri biologici legaţi de cauzele naşterii premature.
Introducere
Definiţii
Sindromul metabolic
Se defineşte ca fiind un ansamblu de factori de risc aterosclerotici printre care se numără: obezitatea abdominală (indice de masă corporală >30 kg/m2), niveluri crescute ale trigliceridelor serice (trigliceride ≥150 mg/dL), hipertensiune arterială (TA ≥130/≥85 mm Hg), niveluri scăzute ale HDL (HDL <50 mg/dL), rezistenţă crescută la insulină. Aceasta din urmă, asociată cu un regim de viaţă defectuos (dietă nesănătoasă, lipsa activităţii fizice), la care se adaugă factori genetici, reprezintă elementul central în patogeneza sindromului metabolic (International Diabetes Federation 2006). De asemenea, o caracteristică a acestui sindrom este inducerea unui grad de inflamaţie sistemică(1-3). La nivel mondial, obezitatea a atins proporţii alarmante (peste 36% din populaţia adultă în Europa, peste 34% din populaţie în SUA)(4,5). Statistic, se pare că prevalenţa obezităţii la femei este de 24%(6). Una din principalele complicaţii ale sindromului metabolic este diabetul zaharat de tip 2(7). În cazul gravidelor, entităţile care pot complica o sarcină în care există sindrom metabolic sunt: diabet gestaţional, naşterea unor feţi cu greutate mică, naştere prematură, preeclampsie, hipertensiune arterială cronică sau alte boli cardiovasculare ce pot apărea post-partum sau ulterior pe parcursul vieţii(8-12).
Naşterea prematură
Conform OMS (Organizaţia Mondială a Sănătăţii), naşterea prematură (NP) se defineşte ca fiind naşterea unui făt viu înainte de 37 de săptămâni complete de gestaţie sau la mai puţin de 259 de zile de la prima zi a ultimei menstruaţii. Subcategoriile, în funcţie de vârsta gestaţională, includ:
-
NP foarte precoce (<28 săptămâni gestaţionale complete)
-
NP precoce (între 28 şi <32 săptămâni gestaţionale complete)
-
NP tardivă (între 32 şi <37 săptămâni gestaţionale complete)
La nivel mondial, frecvenţa naşterilor premature se situează între 5 şi 18%, cu o rată de 15 milioane de copii născuţi înainte de termen în fiecare an(13).
Organizaţia Mondială a Sănătăţii a realizat în 2012 un raport global asupra naşterii premature şi şi-a propus ca scop scăderea ratei naşterilor premature la nivel mondial până în 2025 şi scăderea mortalităţii fetale şi materne ca urmare a naşterii înainte de termen şi a complicaţiilor legate de aceasta.
Naşterea prematură poate fi considerată ca fiind un adevărat “sindrom obstetrical major”, caracterizându-se prin:
-
etiologii multiple;
-
fază preclinică lungă;
-
este rezultatul unor multiple interacţiuni dintre substratul genetic şi mediu.
Progresul în înţelegerea cauzelor naşterii premature se bazează pe cercetări ale unor ipoteze, iar găsirea unor soluţii de prevenţie şi tratament este dificilă din cauza complexităţii problemei. Cele mai noi cercetări sunt cele de biologie celulară şi moleculară de nivel înalt, prin tehnici foarte avansate, acolo unde resursele şi logistica o permit. Studierea simultană a modificărilor la nivel de genom, transcriptom, proteom, lipidom şi alţi compuşi biologici implicaţi în naşterea prematură are ca scop înţelegerea mecanismelor fiziopatologice ale acestui sindrom, cu încercarea de descoperire a unor markeri biologici utili pentru un screening cât mai timpuriu al acelor sarcini cu risc.
În tabelul 1 sunt prezentate priorităţile stabilite de Organizaţia Mondială a Sănătăţii referitoare la cercetarea asupra riscurilor de naştere prematură, cu scopul reducerii ratei acesteia la nivel mondial:
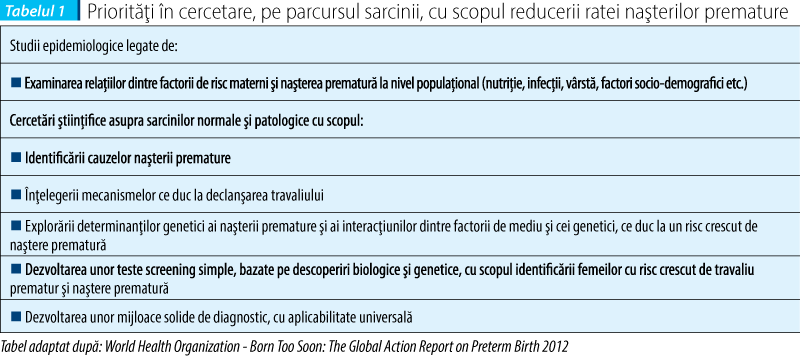
Screeningul are ca scop identificarea, în cadrul unei populaţii asimptomatice, a indivizilor cu risc crescut de a dezvolta o anumită patologie, bazându-se pe existenţa unor parametri uşor de măsurat, permiţând compararea valorilor la subiecţii afectaţi faţă de cei neafectaţi. Testele screening trebuie să fie uşor de aplicat unui număr mare de persoane, cu costuri mici şi nu reprezintă teste de diagnostic.
În 2009, Chatzi şi colab. descoperă o legătură între sindromul metabolic la debutul sarcinii (în medie, la 12 săptămâni de gestaţie) şi riscul de naştere prematură (Studiul “Rhea” 2007-2009). Lotul de studiu a cuprins 1.317 gravide, care au fost urmărite pe parcursul întregii sarcini şi cărora li s-au măsurat următorii parametri: trigliceride plasmatice, colesterol total, HDL şi LDL colesterol, glicemie, insulinemie, valori tensionale, alături de date antropometrice (înălţime şi greutate înainte de sarcină pentru calcularea BMI). Pentru a diagnostica sindromul metabolic, pacientele au trebuit să îndeplinească cel puţin 3 din următoarele criterii: indice de masă corporală >30 kg/m2, trigliceride ≥150 mg/dL; HDL <50 mg/dL, glicemie à jeune ≤100 mg/dL, TA ≥130/≥85 mm Hg. Concluziile studiului au fost că prevalenţa sindromului metabolic în primul trimestru de sarcină este de 3,5%, cel mai important factor de risc pentru naşterea prematură (<37 de săptămâni) fiind hipertensiunea. De asemenea, gravidele cu sindrom metabolic au necesitat terminarea sarcinii prin operaţie cezariană sau prin declanşarea medicamentoasă a travaliului mai frecvent decât cele fără această afecţiune. Restricţia de creştere intrauterină s-a corelat şi ea cu niveluri crescute ale insulinei şi ale presiunii arteriale apărute din primele 15 săptămâni de sarcină. Gravidele cu preeclampsie au trebuit excluse, pentru evitarea unor confuzii privind riscul de naştere prematură(14).
Un alt studiu, publicat recent (Puhkala şi colab., 2013), pleacă de la faptul cunoscut că femeile cu istoric de diabet gestaţional au risc crescut de a dezvolta diabet zahar de tip 2 şi sindrom metabolic după naştere şi ajunge la concluzia că pacientele care au niveluri crescute ale insulinei la debutul sarcinii şi ulterior diabet gestaţional vor dezvolta sindrom metabolic la un an post-partum(15).
Studii asemănătoare întreprinse de Horvath şi colab. (2009, 2013) au ajuns la aceeaşi concluzie: prezenţa sindromului metabolic în sarcină, încă din primul trimestru, se asociază cu complicaţii ale sarcinii (naştere prematură, restricţie de creştere intrauterină, hipertensiune indusă de sarcină, preeclampsie)(16,17).
Romero şi colab. încearcă, prin studierea metabolicii lichidului amniotic uman, ale plasmei materne, urinii şi lichidului cervico-vaginal, să ajute la înţelegerea metabolismului fătului şi a mediului în care se dezvoltă acesta (lichid amniotic şi membrane amniotice) atât în condiţii fiziologice, cât şi în prezenţa infecţiei intra-amniotice, cu scopul realizării unor teste rapide de identificare a pacientelor cu risc de naştere înainte de termen(18).
În ceea ce priveşte preeclampsia, numeroase studii au încercat să găsească metode de screening în vederea depistării precoce a gravidelor cu risc crescut de a manifesta această complicaţie, care nu are o altă soluţie decât terminarea cursului sarcinii, de cele mai multe ori prematur.
Preeclampsia
Este cea mai frecventă complicaţie medicală a sarcinii, afectând între 5 şi 8% dintre femeile gravide. Se caracterizează prin: hipertensiune (>140/90 mm Hg), edeme şi proteinurie (>0,3 g/24 h) instalate după 20 de săptămâni de gestaţie. Aceste criterii clasice de definire, bazate pe concepte vechi de mai bine de 50 de ani, sunt recent puse în discuţie în vederea revizuirii, în urma descoperirilor moderne(19).
Mecanismele implicate în apariţia preeclampsiei sunt numeroase, dar etiologia bolii nu este clară, dovezile acumulate până în prezent sugerând interacţiunea dintre factori placentari (hipoperfuzie/hipoxie placentară), modificări ale angiogenezei la nivel placentar, factori imunologici (răspuns inflamator sistemic matern exacerbat), factori genetici, eliberarea sistemică de material necrotic placentar şi altele.
Complicaţiile materne acute ale preeclampsiei pot fi: eclampsie, accident vascular cerebral, abruptio placentae, coagulare intravasculară diseminată, sindrom HELLP (hemoliză, citoliză hepatică, trombocitopenie), hemoragii sau ruptură hepatică, edem pulmonar, sindromul de detresă respiratorie al adultului, insuficienţă renală acută şi deces. Datorită severităţii acestor redutabile complicaţii ale sarcinii, ce produc, în lume, peste 50.000 de decese materne anual, identificarea unor biomarkeri pentru screeningul cât mai precoce al preeclampsiei ar fi deosebit de utilă. Până în prezent, în literatura de specialitate sunt descrişi o serie de potenţiali markeri biochimici, printre care: PAPP-A (proteina plasmatică A asociată sarcinii), PIGF (factor de creştere placentară), inhibina A, sFlt-1 (tirozin-kinaza solubilă 1 fms-like) şi alţii (inconstant prezenţi sau crescuţi la gravidele care vor face preeclampsie comparativ cu celelalte)(20,21). Singurul marker de screening pentru preeclampsie valabil în acest moment este velocimetria Doppler a arterelor uterine. Combinarea informaţiilor oferite de ecografia Doppler, unii dintre markerii de mai sus, alte valori paraclinice (enzime hepatice, proteinurie, acid uric, număr de trombocite, tensiune arterială medie) şi alte particularităţi ale pacientei pot indica un risc individual de dezvoltare a preeclampsiei. În ţara noastră şi în lume există teste care încearcă, prin însumarea acestor date, să preconizeze evoluţia spre preeclampsie a unor sarcini, dar valoarea lor rămâne încă scăzută. Spre exemplu, testul existent în România se bazează pe utilizarea sFlt-1 şi PlGF, doi biomarkeri inovatori. Astfel, în preeclampsie, placenta eliberează disfuncţional factorul antiangiogenic tirozin-kinaza solubilă 1 fms-like (sFlt1) în concentraţie mai mare decât placenta normală. Acesta se leagă la PlGF şi este un antagonist pentru activitatea acestuia. În cazurile de rutină, testul ajută la identificarea acelor paciente care necesită o îngrijire deosebită. În cazurile critice, care prezintă un tablou clinic deosebit, aceste teste pot ajuta în stabilirea deciziei corecte şi a timpului optim pentru intervenţie. Raportul sFlt-1/PlGF s-a dovedit mai semnificativ clinic decât determinarea lor individuală.
Împreună cu evaluarea stării generale, raportul sFlt-1/PlGF este un factor obiectiv în evaluarea suspiciunii de preeclampsie. Cercetări recente au arătat că valoarea raportului sFlt-1/PlGF poate fi asociată cu severitatea preeclampsiei, oferind o predicţie pe termen scurt în privinţa duratei sarcinii, ceea ce ajută la identificarea femeilor la risc de naştere imediată (Verlohren et al.). Pentru măsurarea nivelurilor de PIGF şi sFlt-1 există teste standardizate şi automate disponibile la nivel global, pentru a asigura diagnosticul şi monitorizarea corectă a preeclampsiei pe scară largă. Testul poate face diferenţa între femeile gravide cu o formă periculoasă, cu debut precoce de preeclampsie şi femeile sănătoase, având o specificitate de 97% şi o sensibilitate de 89%, şi a primit aprobarea pentru utilizarea în laborator încă din 2009. Din păcate, aceste teste nu pot fi utilizate ca teste de screening.
Concluzii
În mod fiziologic, sarcina induce modificări metabolice multiple, asemănătoare cu cele din sindromul metabolic. Exacerbarea acestora sau preexistenţa unor componente ale sindromului metabolic poate duce la complicaţii majore pe parcursul perioadei de gestaţie, fiind implicate, printre altele, în fiziopatologia naşterii unor feţi înainte de termen. Avem de-a face cu sindroame cu factori de risc multipli, pentru care se încearcă realizarea unor teste screening uşor de aplicat, cu scopul identificării cât mai precoce a pacientelor cu sarcini la risc. Din datele din literatura de specialitate reiese că, în ceea ce priveşte studierea preeclampsiei, s-au făcut numeroase progrese, însă un factor determinant clar al acestei complicaţii redutabile a sarcinii rămâne încă eluziv. În prezent, în România există un test care combină o serie de biomarkeri şi care încearcă să stabilească un risc individual de dezvoltare a preeclampsiei. Din păcate, acest test nu are valoare de screening, necesitând ajustări şi aplicarea pe un număr mai mare de paciente. De asemenea, nu există date suficiente despre implicaţiile sindromului metabolic în sarcină, deşi se observă că preexistenţa acestuia duce la o evoluţie nefavorabilă a sarcinii, introducând gravida respectivă la categoria de sarcină cu risc.
Bibliografie
Haffner S.M. - The metabolic syndrome: inflammation, diabetes mellitus, and cardiovascular disease. Am J Cardiol. 2006;97(2A):3A–11A.
Hotamisligil G.S. - Inflammation and metabolic disorders. Nature. 2006;444(7121):860–867.
Balkau B., Charles M.A., Drivsholm T., et al. - Frequency of the WHO metabolic syndrome in European cohorts, and an alternative definition of an insulin resistance syndrome. Diabetes Metab. 2002;28(5):364–376.
Panagiotakos D.B., Pitsavos C., Das U.N., et al. - The implications of anthropometric, inflammatory and glycemic control indices in the epidemiology of the metabolic syndrome given by different definitions: a classification analysis.Diabetes ObesMetab. 2007;9(5):660–668.
Williams et al. - William`s Obstetrics 23rd Edition, McGraw Hill 2010;946-955.
Kahn R., Buse J., Ferrannini E., et al. - The metabolic syndrome: time for a critical appraisal: joint statement from the American Diabetes Association and the European Association for the Study of Diabetes. Diabetes Care. 2005;28(9):2289–2304.
Catov J.M., Newman A.B., Roberts J.M., et al. - Preterm delivery and later maternal cardiovascular disease risk. Epidemiology.2007;18(6):733–739.
Smith G.C., Pell J.P., Walsh D. - Pregnancy complications and maternal risk of ischemic heart disease: a retrospective cohort study of 129,290 births. Lancet. 2001;357(9273):2002–2006.
Catov J.M., Newman A.B., Roberts J.M., et al. - Association between infant birth weight and maternal cardiovascular risk factors in the health, aging, and body composition study. Ann Epidemiology. 2007;17(1):36–43.
Smith G.D., Sterne J., Tynelius P., et al. - Birth weight of offspring and subsequent cardiovascular mortality of the parents. Epidemiology. 2005;16(4):563–569.
Ehrenberg H.M., Iams J.D., Goldenberg R.L., et al. - Maternal obesity, uterine activity, and the risk of spontaneous preterm birth. Obstet Gynecol. 2009;113(1):48–52.
World Health Organization - Born Too Soon: The Global Action Report on Preterm Birth 2012.
Chatzi L., Plana E. - Metabolic Syndrome in Early Pregnancy and Risk of Preterm Birth, American Journal of Epidemiology 2009, Vol. 170, No. 7
Puhkala J., Kinnunen T. - Prevalence of Metabolic Syndrome One Year after Delivery in Finnish Women at Increased Risk for Gestational Diabetes Mellitus during Pregnancy. Journal of Pregnancy, Hindawi Publishing Corporation, Volume 2013.
Horvath B. et al. - Metabolic syndrome in normal and complicated pregnancies. Metab. Syndr. Relat. Disord. 2013 Jun;11(3):185-8.
Horvath B. et al. - The metabolic syndrome and the risks of unfavorable outcome of pregnancy. Orv. Hetil. 2009 Jul 19;150(29):1361-5.
Romero R., Mazaki-Tovi S.,Vaisbuch E. - Metabolomics in Premature Labor: A Novel Approach to Identify Patients at Risk for Preterm Delivery. J Matern Fetal Neonatal Med. 2010 December ; 23(12): 1344–1359.
Staff A., Benton S. - Redefining Preeclampsia Using Placenta-Derived Biomarkers. Hypertension 2013;61:932-942.
Bari M., Peltecu G. - Current insights into the study and management of preeclampsia. Gineco.eu Vol. 9 Nr. 31 (1/2013).
Reddy A., Suri S. - Maternal Circulating Levels of Activin A, Inhibin A, sFlt-1 and Endoglin at Parturition in Normal Pregnancy and Preeclampsia. PlosOne Feb.2009, Vol 4, Issue 2.
Articole din ediţiile anterioare
Impactul bolii renale cronice în sarcină asupra mamei şi fătului. Prezentare de două cazuri şi review al literaturii
Incidenţa sarcinii la pacientele cu boală renală cronică (BRC) este în continuă creştere, în ciuda faptului că patologia renală se asociază cu o cr...
Actualităţi privind deficitul de acizi graşi esenţiali omega-3 în sarcină şi riscurile asupra fătului
Alimentaţia gravidei trebuie să fie variată şi echilibrată, deficitul unor nutrienţi putând avea repercusiuni grave asupra dezvoltării fătulu...
Progesteron, vitamine, metformin şi aspirina administrate în sarcină - „mit” sau medicină bazată pe dovezi?
Deşi sarcina este o stare fiziologică normală şi naşterea este un fenomen natural, posibilele complicaţii ale acestora, deşi rare, sunt suficient d...
Incidenţa crescută a prematurităţii şi restricţiei de creştere intrauterină la gravidele cu vârstă înaintată
Există informaţii controversate cu privire la asocierea dintre prematuritate şi restricţia de creştere intrauterină (RCIU) în sarcina de vârstă ava...