Restricţia de creştere fetală – evoluţia recentă a conduitei
Fetal growth restriction – recent developments
Abstract
Important progress has recently been made in the understanding, diagnosis and treatment of intrauterine fetal growth restriction (IUGR). In 2016, a consensus on the definition of IUGR was reached. Early IUGR (IUGR before 32 weeks of gestation) is a relatively rare but severe condition. The diagnosis of early IUGR is straightforward, but the therapeutic results are negatively influenced by severe prematurity. The prevalence of late IUGR (IUGR after 32 weeks of gestation) is not clearly known. The therapeutic results are good in the diagnosed cases of late IUGR, but the diagnosis of the condition in the general pregnant population is difficult.Keywords
fetal growth restrictionplacentaDopplerRezumat
Restricţia de creştere fetală (IUGR) este un domeniu dinamic, în care se fac progrese semnificative în prezent. O evoluţie importantă în domeniu o reprezintă consensul la care un grup de lucru format din specialişti internaţionali a ajuns, în 2016, în ceea ce priveşte definirea IUGR. Restricţia de creştere intrauterină de cauză placentară, care apare devreme în sarcină (IUGR precoce), este o patologie relativ rară, dar severă. Diagnosticul patologiei este simplu, dar opţiunile terapeutice în cazul prematurităţii severe sunt limitate. Prevalenţa restricţiei de creştere intrauterină după 32 de săptămâni de gestaţie (IUGR tardivă) nu este clar cunoscută. Rezolvarea obstetricală cu succes a acestor cazuri este posibilă dacă patologia este cunoscută, dar diagnosticul patologiei în populaţia generală este dificil.Cuvinte Cheie
restricţie fetală de creştereplacentăDopplerGreutatea fetală mică este asociată, în mod semnificativ, cu complicaţii perinatale(1-3). Greutatea fetală mică poate fi constituţională sau poate fi expresia restricţiei de creştere intrauterină.
Restricţia de creştere fetală este un domeniu clinic şi de cercetare dinamic − o evoluţie importantă a avut loc recent atât în ceea ce priveşte definirea patologiei, cât şi în ceea ce priveşte conduita clinică şi rezultatele obţinute în cazurile afectate de această patologie(1-4).
1. Definiţia restricţiei de creştere fetală
Restricţia intrauterină de creştere fetală (intrauterine growth restriction; IUGR) poate fi cauzată de anomalii genetice, infecţii fetale, boli materne etc. Cel mai frecvent, este cauzată de funcţionarea necorespunzătoare a placentei (IUGR placentară), care determină suferinţa fătului prin hipoxie şi creşterea necorespunzătoare a acestuia(3). IUGR placentară este subiectul acestui articol.
Restricţia de creştere (IUGR) placentară este greu de definit; o definiţie completă şi unitară nu a fost, până de curând, disponibilă pentru activitatea clinică sau pentru cercetare(3,4).
În mod simplist, IUGR se poate defini ca greutate fetală sub a 10-a percentilă corespunzătoare vârstei de gestaţie(3) – dar o astfel de definiţie este inexactă şi nesatisfăcătoare în a reda esenţa conceptului de IUGR, care este aceea de suferinţă fetală (suferinţă fetală cronică în restricţia de creştere precoce, suferinţă fetală subacută în restricţia de creştere fetală tardivă). Definiţia în această formă interesează 10% din feţi şi se referă, mai exact, la feţii mici pentru vârsta de gestaţie (SGA – small for gestational age), dintre care un procent important dintre ei sunt normali, constituţional mici(3). În acelaşi timp, există feţi cu greutate peste percentila a 10-a corespunzătoare vârstei gestaţionale, care suferă de restricţie a creşterii. Intuitiv, IUGR se referă la creştere fetală suboptimală/sub potenţialul pe care l-ar realiza fătul în condiţii normale, şi care este cel mai adesea determinată de aportul placentar insuficient. IUGR este, de fapt, un fenomen care se poate diagnostica cel mai bine în dinamică, fiind caracterizat prin aplatizarea curbei de creştere fetală, asociată cu apariţia semnelor de suferinţă fetală (modificări ale fluxurilor sangvine în vasele fetale, oligohidramnios, reducerea mişcărilor fetale)(1,3). IUGR este asociat specific cu preeclampsia cu debut precoce.
Restricţia de creştere fetală (IUGR) precoce şi tardivă. Identificarea şi înţelegerea a două tipuri distincte ale IUGR placentară – restricţia de creştere fetală precoce, early IUGR, şi restricţia de creştere fetală tardivă, late IUGR, reprezintă unele din direcţiile de evoluţie importante în domeniu(4-6). Într-o variantă simplistă de diferenţiere a celor două tipuri de restricţie de creştere fetală, IUGR care apare înainte de 32 de săptămâni de amenoree (SA) este considerată restricţie de creştere precoce, iar IUGR care apare după 32 SA este considerată restricţie de creştere tardivă(4). Diferenţierea pe baza vârstei gestaţionale de debut nu este una patofiziologică. Din punct de vedere fiziopatologic, IUGR precoce presupune hipoxie şi suferinţă fetală cronică, în timp ce IUGR tardivă presupune hipoxie şi suferinţă fetală subacută, instalate cu atât mai repede, cu cât vârsta de sarcină este mai mare. IUGR precoce are o istorie naturală relativ lungă, cu agravarea în timp, predictibilă, a patologiei, în timp ce IUGR tardivă nu are o istorie naturală lungă, ci este caracterizată de evoluţia impredictibilă spre deces intrauterin(6). Restricţia de creştere precoce este o patologie relativ rară, dar severă; prevalenţa restricţiei de creştere tardive nu este clar cunoscută. Din punctul de vedere al conduitei clinice, în IUGR precoce, diagnosticul este simplu, dar terapia feţilor aflaţi la limita viabilităţii este dificilă, în timp ce în IUGR tardivă dificultatea este reprezentată de diagnosticarea patologiei în populaţia generală de gravide(5).
Disfuncţia placentară. Preeclampsia (precoce) şi IUGR placentară au ca punct comun al evoluţiei lor insuficienţa placentară, care în cazul preeclampsiei afectează mai mult organismul matern, iar în cazul IUGR – organismul fetal. Insuficienţa placentară este un concept destul de puţin definit, care se referă, în accepţiunea comună, la fenomene de tip hipoxic şi ischemic, determinate de disfuncţia circulaţiei utero-corio-fetale.
Disfuncţia de placentaţie este un fenomen/un concept specific atât pentru preeclampsie, cât şi pentru IUGR. Disfuncţia de placentaţie este, probabil, cea mai importantă cauză a insuficienţei placentare şi se referă, în accepţiunea comună, la insuficienţa invaziei trofoblastice a arterelor spiralate uterine, fenomen determinat în fiziopatogenia preeclampsiei (precoce).
Definiţia IUGR rămâne una descriptivă. O evoluţie importantă în domeniu o reprezintă consensul la care un grup de lucru format din specialişti internaţionali a ajuns, în 2016, în ceea ce priveşte definirea IUGR(4).
Conform consensului din 2016(4), pentru definirea IUGR se folosesc doar parametri biometrici şi Doppler; criteriile de definire sunt diferite pentru restricţia de creştere precoce (IUGR înainte de 32 de săptămâni de amenoree) şi pentru restricţia de creştere tardivă (IUGR după 32 SA). IUGR precoce este definită de trei parametri independenţi sau de patru parametri contextuali, în timp ce IUGR tardivă este definită de doi parametri independenţi sau de patru parametri contextuali, după cum este prezentat în tabelul 1.

2. Diagnosticul clinic al restricţiei de creştere fetală; conduita şi stabilirea momentului naşterii
Diagnosticul IUGR se bazează pe definiţia prezentată anterior; este un diagnostic în principal ecografic. Feţii cu greutate mică, în general, sunt relativ uşor de identificat ecografic(1). În subpopulaţia feţilor cu greutate mică, complicaţiile obstetricale şi neonatale sunt semnificativ mai frecvente decât în populaţia generală(1-3).
Dovezile pe baza cărora se pot face recomandări privind monitorizarea sarcinii şi stabilirea momentului naşterii în cazul IUGR sunt însă puţine. Dovezi clare sunt cele conform cărora existenţa unui protocol instituţional reduce variabilitatea practicii clinice şi îmbunătăţeşte rezultatele în cazul sarcinilor cu restricţie de creştere(7).
În diagnosticarea FGR, pentru monitorizarea fetală şi pentru stabilirea momentului naşterii în sarcinile cu FGR se folosesc următorii parametri(5-11):
- parametri biometrici (circumferinţa abdominală fetală – AC, greutatea estimată fetală – EFW);
- parametri Doppler: indicele de pulsatilitate în artera ombilicală, indicele de pulsatilitate în artera cerebrală medie, raportul cerebro-placentar (CPR), indicele de pulsatilitate în ductul venos;
- indicele de lichid amniotic (amniotic fluid index − AFI);
- variabilitatea activităţii cordului fetal (CTG);
- mişcările active fetale (MAF).
Indicele de pulsatilitate în arterele uterine este un factor prognostic, folosit pentru evaluarea riscului de restricţie de creştere fetală şi, conform consensului actual, este inclus în definiţia IUGR precoce.
Intervenţia eficientă în cazurile de IUGR placentară este stabilirea corectă a momentului naşterii. Stabilirea momentului naşterii este o decizie care se ia în echipă, formată din specialist cu experienţă în medicina fetală, obstetrician şi neonatolog. Momentul naşterii trebuie stabilit astfel încât să se realizeze echilibrul optim între riscul de deces intrauterin şi riscurile prematurităţii iatrogene. Expectativa este atitudinea obişnuită înainte de 26-28 de săptămâni de amenoree (SA), în absenţa complicaţiilor materne care se asociază frecvent restricţiei de creştere fetală. De regulă, prezenţa patologiei materne (hipertensiune, preeclampsie, sindrom HELLP) influenţează semnificativ decizia privind momentul naşterii, în sensul scăderii vârstei gestaţionale la naştere(7,8).
Urmărirea longitudinală se bazează pe evaluarea parametrilor Doppler, aceştia putând furniza informaţii privind evoluţia în timp a patologiei.
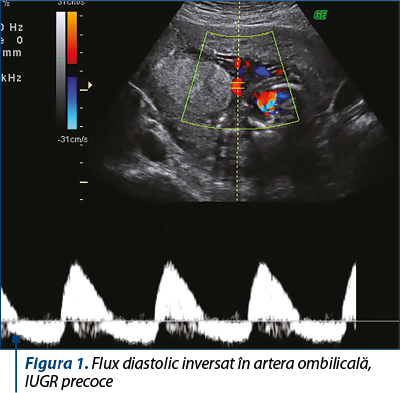
- fluxul în artera ombilicală: rezistenţa la flux în artera ombilicală reflectă starea microvascularizaţiei placentei. Absenţa fluxului end-diastolic în artera ombilicală şi fluxul end-diastolic inversat în artera ombilicală (figura 1) sunt considerate anomalii severe; latenţa până la deteriorarea fetală acută este predictibilă şi relativ mare; aceşti parametri sunt folositori pentru urmărirea longitudinală, dar sunt puţin sensibili pentru deteriorarea acută;
-
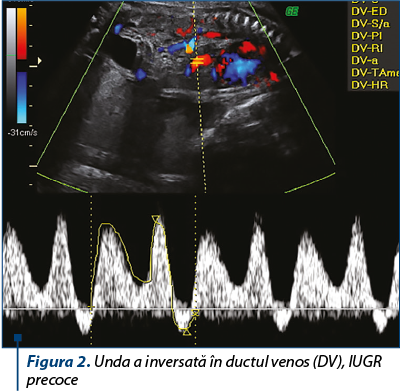
fluxul în ductul venos (DV): modificările fluxului în DV apar în stadii avansate/terminale ale FGR (precoce), stadii în care hipoxia determină acidoză semnificativă. Absenţa/inversarea undei a în DV (figura 2) reprezintă parametrul Doppler independent cu cea mai mare putere de predicţie a riscului imediat de deces intrauterin în IUGR precoce. Creşterea pulsatilităţii în DV peste percentila 95 nu are o semnificaţie prognostică la fel de severă, totuşi, este asociată semnificativ cu prognostic perinatal nefavorabil. Modificările fluxului în DV preced pierderea variabilităţii pe termen scurt a activităţii cordului fetal (CTG-STV), prin urmare oferă o fereastră de oportunitate pentru intervenţie în cazul feţilor cu IUGR precoce în stare critică;
- fluxul în artera cerebrală medie (middle cerebral artery − MCA): modificările fluxului în MCA (scăderea rezistenţei în teritoriul vascular cerebral) pot fi singurele anomalii Doppler evidenţiabile înaintea decesului intrauterin în IUGR tardivă. Sensibilitatea diagnosticului IUGR tardive este semnificativ crescută prin corelarea acestui parametru (indicele de pulsatilitate în MCA) cu indicele de pulsatilitate în artera ombilicală; parametrul compozit rezultat, raportul cerebro-placentar (CPR), este folositor pentru diagnosticul IUGR tardive, dar nu sunt studii clare despre felul în care acesta poate fi folosit pentru urmărire longitudinală(6).
Modificări Doppler avansate/severe sunt întâlnite, în mod specific, la vârste mici de sarcină (IUGR precoce), la feţi cu hipoxie cronică şi cu toleranţă mare la hipoxie. În mod particular, analiza fluxului în artera ombilicală identifică insuficienţa placentară severă, dar nu este folositoare, ca parametru izolat, pentru diagnosticul restricţiei de creştere tardive.
IUGR precoce are o istorie naturală relativ lungă, cu agravarea în timp, predictibilă şi posibil de monitorizat Doppler, a patologiei, în timp ce IUGR tardivă nu are o istorie naturală lungă, ci este caracterizată de evoluţia rapidă spre deces intrauterin.
Cu cât vârsta gestaţională este mai mică, cu atât se aşteaptă mai mult, până la modificări avansate/severe ale fluxurilor Doppler, înainte să se decidă naşterea; invers, dacă vârsta de sarcină este mare, naşterea este indicată chiar şi în prezenţa modificărilor minore izolate. Conform lui Figueras şi colab.(5), în cazul feţilor cu modificări avansate ale fluxului în DV, riscul de deces intrauterin îl depăşeşte pe acela de deces cauzat de prematuritate la 28 SA, iar în cazul feţilor cu flux inversat în artera ombilicală, riscul de deces intrauterin îl depăşeste pe acela de deces cauzat de prematuritate la 30 SA. Conform studiului TRUFFLE, cele mai bune rezultate pe termen lung se obţin dacă, înainte de 32 SA, naşterea se temporizează până apar modificări severe ale fluxului în DV(8-12).
Monitorizarea stării fetale în intervalul dintre evaluările Doppler se face pe baza mişcărilor active fetale (MAF) şi a cardiotocografiei (CTG).
Criteriile de evaluare a CTG sunt diferite la vârste gestaţionale diferite, după cum urmează(7,11):
- CTG este considerată anormală dacă analiza computerizată arată o variabilitate a activităţii cordului fetal (STV)<3,5 ms, la 26-29 SA;
- CTG este considerată anormală dacă analiza computerizată arată o variabilitate a activităţii cordului fetal (STV)<4 ms, la peste 29 SA;
- CTG este considerată sever anormală (indicaţie de naştere de urgenţă) dacă STV<2,6 ms la 26-29 SA, STV<3 ms la peste 29 SA sau dacă apar deceleraţii spontane persistente.
Am vrea să subliniem importanţa urmării mişcărilor active fetale în monitorizarea feţilor cu IUGR; pacientele trebuie informate în acest sens.
Conflict of interests: The authors declare no conflict of interests.
Bibliografie
- Nicolaides KH, Wright D, Syngelaki A, Wright A, Akolekar R. Fetal Medicine Foundation fetal and neonatal population weight charts. Ultrasound Obstet Gynecol. 2018.doi: 10.1002/uog.19073 [Epub ahead of print]
- McCowan LM, Figueras F, Anderson NH. Evidence-based national guidelines for the management of suspected fetal growth restriction: comparison, consensus, and controversy. comparison, consensus, and controversy. Am J Obstet Gynecol. 2018;218(2S):S855-S868.
- Cunningham FG et al. Williams Obstetrics, 25th edition. McGraw-Hill 2018 New York, USA.
- Gordijn SJ, Beune IM, Thilaganathan B, Papageorghiou A, Baschat AA, Baker PN, Silver RM, Wynia K, Ganzevoort W. Consensus definition of fetal growth restriction: a Delphi procedure. Ultrasound Obstet Gynecol. 2016;48(3):333-9.
- Figueras F, Gratacos E. Stage-based approach to the management of fetal growth restriction. Prenat Diagn. 2014;34(7):655-9.
- Figueras F, Caradeux J, Crispi F, Eixarch E, Peguero A, Gratacos E. Diagnosis and surveillance of late-onset fetal growth restriction. Am J Obstet Gynecol. 2018;218(2S):S790-S802.
- Lees CC et al; TRUFFLE Group. Perinatal morbidity and mortality in early-onset fetal growth restriction: cohort outcomes of the trial of randomized umbilical and fetal flow in Europe (TRUFFLE). Ultrasound Obstet Gynecol. 2013;42(4):400-8.
- Lees CC et al; TRUFFLE Study Group. 2 year neurodevelopmental and intermediate perinatal outcomes in infants with very preterm fetal growth restriction (TRUFFLE): a randomised trial. Lancet. 2015;385(9983):2162-72.
- Ganzevoort W et al; TRUFFLE Group. How to monitor pregnancies complicated by fetal growth restriction and delivery before 32 weeks: post-hoc analysis of TRUFFLE study. Ultrasound Obstet Gynecol. 2017;49(6):769-77.
- Bilardo CM, Hecher K et al; TRUFFLE Group. Severe fetal growth restriction at 26-32 weeks: key messages from the TRUFFLE study. Ultrasound Obstet Gynecol. 2017;50(3):285-90.
- Frusca T, Todros T et al.; TRUFFLE Investigators. Outcome in early-onset fetal growth restriction is best combining computerized fetal heart rate analysis with ductus venosus Doppler: insights from the Trial of Umbilical and Fetal Flow in Europe. Am J Obstet Gynecol. 2018;218(2S):S783-S789.
- Bohîlţea RE, Cîrstoiu M, Berceanu C, Brătilă E, Turcan N, Mehedinţu C, Vlădăreanu S. Restricţia de creştere intrauterină - o nouă abordare. Ginecologia.ro. 2017;15(1):28-33.
